Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista Colombiana de Cardiología
Print version ISSN 0120-5633
Rev. Col. Cardiol. vol.15 no.3 Bogota May/June 2008
(1) Departamento de Nutrición, Universidad Nacional de Colombia, Bogotá, DC., Colombia.
(2) Facultad de Medicina, Universidad Nacional de Colombia. Miembro Grupo de Apoyo Pedagógico y Formación Docente.
(3) Departamento del Movimiento Corporal Humano, Facultad de Medicina, Universidad Nacional de Colombia, Bogotá, DC., Colombia.
(4) Departamento de Medicina, Facultad de Medicina, Universidad Nacional de Colombia, Bogotá, DC., Colombia.
(5) Departamento de Estadística, Facultad de Ciencias, Universidad Nacional de Colombia, Bogotá, DC., Colombia.
Correspondencia: María del P. Barrera, ND. Grupo Interdisciplinario en el área cardiovascular. Facultad de Medicina. Universidad Nacional de Colombia. Teléfono: 316 5000 Ext. 15115. Bogotá, DC., Colombia. Correro electrónico: mdbarrera@unal.edu.co
Recibido: 26/10/07. Aprobado: 28/04/08.
El síndrome metabólico se caracteriza por la presencia de alteraciones como resistencia a la insulina, que se manifiestan por hiperinsulinismo y asociación con obesidad, diabetes mellitus tipo 2, hipertensión arterial y dislipidemia.
Existen, entre otros, factores de riesgo como sobrepeso, obesidad, ingestión alta de carbohidratos y grasa, tabaquismo y sedentarismo. Diferentes grupos revisaron el concepto de síndrome metábólico: Organización Mundial de la Salud, Grupo Europeo para el Estudio de la Resistencia a la Insulina, Asociación Americana de Endocrinólogos Clínicos, Panel de expertos en detección, evaluación y tratamiento del colesterol alto en adultos y Federación Internacional de Diabetes. Estudios epidemiológicos reportan diversas cifras en prevalencia dependiendo de la población estudiada y del criterio diagnóstico; sin embargo, todos ellos muestran una problemática importante de salud pública.
El eje de las alteraciones del síndrome está en la resistencia a la insulina que involucra un estado proinflamatorio que disminuye la capacidad de la insulina para ejercer las acciones en los órganos blanco. El tejido adiposo visceral sintetiza gran cantidad de hormonas e interleuquinas que influyen en las alternaciones metabólicas asociadas.
Las medidas de prevención primaria y secundaria son necesarias para reducir la morbimortalidad y con ello lograr efectos importantes en la sociedad y en la calidad de vida de los individuos. El tratamiento contempla aspectos no farmacológicos y la prescripción de medicamentos en caso de requerirse. El tratamiento farmacológico debe considerar el control de los factores de riesgo cardiovascular.
Palabras clave: síndrome metabólico, resistencia a la insulina, enfermedad cardiovascular, criterios diagnósticos, prevalencia, prevención, tratamiento.
The metabolic syndrome is characterized by the presence of alterations such as insulin resistance manifested by hyperinsulinism and its association with pathologies like obesity, diabetes mellitus type 2, arterial hypertension and dyslipidemia.
There are other risk factors like overweight, obesity, high carbohydrate and fat intake, cigarette smoking and sedentary life style. Several different groups have reviewed the metabolic syndrome concept: the World Health Organization, the European Group for the Study of Insulin Resistance, the American College of Clinical Endocrinology, the Expert Panel on Detection, Evaluation and Treatment of High Blood Cholesterol in Adults and the International Diabetes Federation. Different prevalence values are reported by epidemiologic studies depending on the population studied and on the diagnostic criteria; nevertheless, all of them depict an important public health problem.
The core of the syndrome alterations resides in the insulin resistance that comprises a pro-inflammatory state that diminishes insulin capacity to act in the target organs. The visceral adipose tissue synthesizes big amounts of hormones and interleukins that influence the associated metabolic alterations.
Primary and secondary preventive measures are necessary in order to diminish morbimortality and by this, achieve important effects in society and in the individuals’ life quality. The treatment considers non-pharmacologic aspects and prescription of medicines when necessary. The pharmacologic treatment must consider the control of cardiovascular risk factors.
Key words: metabolic syndrome, insulin resistance, cardiovascular disease, diagnostic criteria, prevalence, prevention, treatment.
Introducción
El síndrome metabólico se caracteriza por la presencia de alteraciones como la resistencia a la insulina, que se manifiestan por hiperinsulinismo y por su asociación con obesidad, diabetes mellitus tipo 2, hipertensión arterial y dislipidemia. La presencia de este síndrome se relaciona con incremento en el riesgo de aparición de enfermedades cardiocerebrovasculares y consecuente aumento de la mortalidad (1).
Existen factores de riesgo que se relacionan con la alimentación y la nutrición que pueden influir en la aparición del síndrome metabólico; entre éstos se mencionan el sobrepeso y la obesidad. A lo anterior se suman otros factores como el alto consumo de alcohol, el tabaquismo y el sedentarismo, entre otros.
La obesidad, que es un hallazgo importante en el síndrome metabólico, se considera como una patología de etiología multifactorial, y se caracteriza por la acumulación de grasa corporal. Es un problema de salud pública en el mundo y específicamente para Colombia, si se tiene en cuenta que los resultados de la Encuesta Nacional de la Situación Nutricional en Colombia-ENSIN 2005 (2), mostraron, en población adulta, una prevalencia de 32% para sobrepeso y de 14% para obesidad. Según este estudio, la obesidad abdominal en la población colombiana mayor de 18 años, es de 23% para hombres y de 50% para mujeres.
Este artículo aborda aspectos relacionados con las definiciones y los criterios diagnósticos, el panorama epidemiológico en el ámbito mundial, latinoamericano y nacional, la fisiopatología, la prevención primaria y el tratamiento integral. Desde estas perspectivas se hace énfasis en la necesidad de una aproximación interdisciplinaria para afrontar tanto el diagnóstico como el tratamiento, de manera integral, en la búsqueda de una disminución de la morbimortalidad por enfermedades cardiovasculares.
Conceptos y criterios diagnósticos
En la década de 1920, Kylin (3), describió las alteraciones que se asocian con el síndrome metabólico; posteriormente, en 1956, Vague (4) estableció que una distribución de grasa androide, es decir obesidad abdominal o cuerpo en forma de manzana, se relaciona con alto riesgo de presentar enfermedad cardiovascular. En 1988, Reaven describió que la resistencia a la insulina y la hiperinsulinemia compensatoria, predisponían a obesidad, hipertensión arterial, hiperlipidemia y diabetes mellitus tipo 2, y a esta situación se le denominó síndrome x o síndrome de insulinorresistencia (1).
El término síndrome metabólico es el más común y ha sido definido por diferentes grupos como (1) la Organización Mundial de la Salud en 1998, el Grupo Europeo para el Estudio de la Resistencia a la Insulina (EGIR) en 1999, la Asociación Americana de Endocrinólogos Clínicos (AAEC) en 2002 y el Panel de expertos en detección, evaluación y tratamiento del colesterol alto en adultos (Adult Treatment Panel III - ATP III) en 2001. En 2005, la Federación Internacional de Diabetes (IDF por sus siglas en Inglés) (5), definió los criterios del síndrome metabólico (Tabla 1). La IDF considera que la definición de síndrome metabólico persigue un objetivo útil al identificar a las personas con riesgo de enfermedad cardiovascular y diabetes mellitus tipo 2, tanto en la población general como en el contexto clínico (6).

Un rasgo fundamental del síndrome metabólico es la obesidad central que representa la acumulación de grasa visceral y periférica. Existen diferentes métodos para medir la grasa visceral y la grasa abdominal central, entre los cuales se destacan: tomografía computarizada, densitometría de doble energía radiológica (DEXA), ultrasonido, resonancia magnética y mediciones antropométricas como el perímetro de la cintura y el diámetro abdominal sagital (4, 7, 8). Recientemente, el perímetro de la cintura per se, tomó relevancia como un factor de riesgo importante de mortalidad cardiovascular, al asociarse de manera estrecha con la adiposidad central, en mayor grado que la relación cintura-cadera y que el índice de masa corporal. Hay cuatro sitios corporales diferentes en los cuales se puede medir el perímetro de la cintura (9): debajo de la costilla inferior, en la parte más angosta del abdomen, en el borde superior de la cresta ilíaca y en el punto medio entre el borde inferior de la última costilla y el borde superior de la cresta ilíaca. Este último es el que propone la Organización Mundial de la Salud.
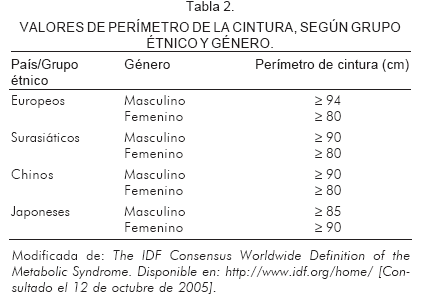
El ATP III, definió como obesidad central el valor del perímetro de la cintura superior a 102 cm en hombres y a 88 cm en mujeres (10). La IDF propuso valores para definir obesidad central con base en la medición del perímetro de la cintura, teniendo en cuenta las variaciones étnicas y el género. El Consenso Colombiano de Síndrome Metabólico (11), acogió los criterios de la IDF para el diagnóstico del síndrome metabólico, incluyendo como perímetro de la cintura normal los puntos de corte para el perímetro de la cintura establecidos para surasiáticos (hombres, menor de 90 cm y mujeres menor de 80 cm) (Tabla 2).
Epidemiología
Se conoce que el síndrome metabólico es una condición clínica que provoca alto riesgo de complicaciones entre las que se incluyen diabetes mellitus tipo 2, enfermedad coronaria y ataque cerebrovascular. Martínez y colaboradores (12), reportaron prevalencia de síndrome metabólico de 20,2% (IC 95%: 15,6 - 24,8) según criterios del ATP III, de 35,3% (IC 95%: 29,8 - 40,8) según la Organización Mundial de la Salud y de 24% (IC 95%: 19,1-28,9) según EGIR, con riesgo para resistencia a la insulina de 27,7% (IC 95%: 22,6 - 32,8) en adultos mayores de 30 años. La sensibilidad y la especificidad de los criterios del ATP III, la Organización Mundial de la Salud y EGIR para detectar resistencia a la insulina fueron de 46% y 90%, de 78% y 81% y de 73% y 95% respectivamente. La edad, la glucemia basal, los triglicéridos y el perímetro de la cintura se asociaron se forma significativa con resistencia a la insulina. Los autores identificaron alta prevalencia de síndrome metabólico en la población estudiada, en especial en varones. Ravaglia (13) encontró que la prevalencia del síndrome metabólico de acuerdo con los criterios del ATP III en una cohorte de individuos italianos, adultos mayores, fue de 27%, cifra más baja que la reportada para población similar estadounidense (40%), pero que confirma los hallazgos en el sentido de relacionar la edad con la presencia de síndrome metabólico. Bajo la metodología de la Organización Mundial de la Salud (Estudio Bruneck) (14), la prevalencia del síndrome metabólico se incrementa con la edad (27% en menores de 60 años y 42,8% en los mayores). Sin embargo no todos los estudios concuerdan en este aspecto ya que el estudio de Miccoli (15), encontró prevalencia de 25% para mayores de 70 años (aunque éstos eran tan solo 17% de la muestra estudiada).
En un estudio en población uruguaya, se encontró una prevalencia ajustada de 27,7% según el ATP III; cuando se hizo el ajuste por composición poblacional, llegó a 19,7%. Con igual metodología, la prevalencia de esta condición fue de 16,9% en Canadá, 17,8% en Italia, 19,8% en Grecia, 20% en Bélgica, 21% en Omán, 23% en población árabe-americana, 23,7% en Estados Unidos y 24,4% en Islas Canarias, lo que permitiría estimar que para Occidente, uno de cada cuatro a cinco individuos padece síndrome metabólico.
La prevalencia según género varía de acuerdo con la población estudiada: en Uruguay la prevalencia ajustada fue mayor en hombres que en mujeres, 32,3% y 25% respectivamente, hallazgos que difieren con los obtenidos en Estados Unidos (16) y en España (17), en donde predomina en mujeres, diferencia que los uruguayos atribuyen a cifras de presión arterial más altas en hombres.
En cuanto a la edad, en diferentes estudios en el mundo, se observa que en los hombres el síndrome metabólico es mayor entre los 50 y 69 años, en tanto que en las mujeres lo es entre los 70 y 79 años (12). También se observa mayor prevalencia de obesidad en mujeres que en hombres, elevada en ellas a partir de los 50 años, en tanto que en los varones ocurre a partir de los 40.
El sobrepeso es una variable que condiciona la presencia de síndrome metabólico. St. Onge y Janssen, (18) y Cruz y colaboradores (19), encontraron que jóvenes hispánicos entre 8 y 13 años con sobrepeso e historia familiar de diabetes mellitus tipo 2, tenían mayor probabilidad de presentar síndrome metabólico a futuro; además, identificaron que la sensibilidad a la insulina guarda relación directa con alteración de los lípidos, hipertensión arterial y obesidad abdominal; tales hallazgos sugieren un riesgo incrementado tanto para enfermedad cardiovascular como para diabetes mellitus tipo 2 en esta población.
La alta relación cintura-cadera y los valores de insulina, se mencionan como predictores significativos para desarrollar síndrome metabólico. Han y colaboradores (20) hallaron en un grupo de individuos participantes en la segunda cohorte del Estudio Corazón de San Antonio, que el índice de masa corporal y el perímetro de la cintura, tuvieron poder predictivo similar para síndrome metabólico.
En Colombia, existen algunas investigaciones al respecto. El estudio de Ashner (21) encontró una prevalencia urbana de síndrome metabólico de 9% en hombres y del doble en mujeres (19%), en tanto que en zonas rurales los valores fueron 4% y 15%, respectivamente.
A partir de la base de datos de un estudio de prevalencia de diabetes mellitus tipo 2 efectuado en la población urbana de El Retiro, Antioquia, Colombia, en 2000, y de acuerdo con los criterios del ATP III, Villegas y colaboradores (22) encontraron una prevalencia cercana a 34% para síndrome metabólico, que cuando se ajustó por edad, fue de 23,6% (IC 95%: 18,4 - 37,4). Al analizar la prevalencia de síndrome metabólico utilizando como criterio de obesidad abdominal el índice cintura-cadera, no encontraron diferencias estadísticamente significativas al compararla con los criterios del ATP III, ni tampoco al compararla por género.
En una población de pacientes que asistían a la Clínica de Hipertensión de una institución hospitalaria en Bogotá, Lombo y colaboradores (23), mediante un estudio de corte transversal y según los criterios del ATP III, encontraron una prevalencia de síndrome metabólico de 27% (19% en hombres y 30% en mujeres), cifra que es muy cercana a la descrita por Villegas. Al utilizar los criterios de la Asociación Americana del Corazón (AHA) fue de 76% (hombres 78% y mujeres 75%). De otra parte, identificaron la hipertrigliceridemia como la anormalidad metabólica más común (47%), en tanto que la hiperglucemia fue menor (7%); además, observaron que las mujeres tenían una prevalencia de obesidad abdominal que duplicaba la de los hombres (46% y 21% respectivamente).
López-Jaramillo y colaboradores (24) sugieren que existen condiciones de orden socio-cultural, más allá de las condiciones individuales, que podrían explicar la aparición no sólo de síndrome metabólico, sino también de obesidad y diabetes mellitus tipo 2. Identifican que el tiempo de exposición a los cambios de hábitos de vida (sedentarismo, alimentación, tabaquismo), determina una respuesta biológica, en la que la presencia de obesidad, síndrome metabólico y diabetes mellitus tipo 2, aumenta el riesgo de enfermedades cardiovasculares.
Aunque en los estudios presentados los grupos son disímiles y no permiten hacer extrapolaciones, la información existente alerta sobre la necesidad de tomar medidas preventivas dirigidas a controlar, en los individuos y en la sociedad, los factores de riesgo descritos y reconocidos como predictores de enfermedad cardiovascular.
Fisiopatología
El eje de las alteraciones de este síndrome está en la resistencia a la insulina, concepto que se refiere a un estado proinflamatorio (25) definido como la disminución de la capacidad de la insulina para ejercer las acciones en los órganos blanco, sobre todo en hígado, músculo esquelético y tejido adiposo. Esto conlleva elevación de la glucemia e hiperinsulinemia reactiva; en consecuencia hay disminución del depósito de glucosa mediado por insulina en el músculo y lipólisis exagerada del tejido adiposo, puesta de manifiesto por el exceso de ácidos grasos libres circulantes que sirven de sustrato para el proceso aterogénico, por medio de mecanismos de señales celulares; a su vez el incremento de éstos agrava la resistencia a la insulina en el músculo esquelético y en el hígado. También hay aumento de la producción hepática de glucosa que conlleva un estado de hiperglucemia tanto en ayuno como permanente.
En la actualidad, es claro que un individuo puede tener resistencia a la insulina de origen genético (explicado por Reaven) o porque llega a ser obeso como se estudió en gemelos idénticos (26). Los motivos por los cuales los tejidos disminuyen la sensibilidad a la insulina aún no están bien esclarecidos, aunque la obesidad y la acumulación intra-abdominal de tejido adiposo se correlacionan con las alteraciones del metabolismo hidrocarbonado y la resistencia a la insulina (27). Lo anterior conduce a disfunción endotelial y estrés oxidativo vascular. Respecto a la ultraestructura, diversos estudios demuestran que se producen defectos en número, localización y morfología de mitocondrias y alteración de señales celulares en los sistemas de cofactores de PPAR, AMPK y de cAMP/calcio (28).
Una vez la hiperinsulinemia y la resistencia a la insulina están presentes, una cascada de cambios metabólicos conduce a dislipidemia, hipertensión arterial, hiperglucemia y eventual diabetes mellitus tipo 2 y enfermedad coronaria. Así, la resistencia a la insulina lleva a trastornos específicos en el metabolismo de la glucosa y los ácidos grasos, reactividad vascular, respuesta inflamatoria y defectos de la coagulación. La resistencia a la insulina y el hiperinsulinismo del síndrome metabólico, pueden promover per se hipertensión arterial, mediante la activación del sistema simpático, del sistema renina-angiotensina y por retención de sodio. En humanos el polimorfismo del gen de angiotensinógeno, se asocia a hipertensión arterial y resistencia a la insulina (29).
Además, pueden presentarse otros trastornos como síndrome de ovario poliquístico, hígado graso no alcohólico (esteatosis), hiperuricemia y gota (26). De este modo se origina disfunción endotelial con menor producción de factores vasodilatadores e incremento de factores vasoconstrictores, por medio del cambio de señales, lo cual contribuye a aumentar el riesgo de complicaciones trombóticas. Por tanto, la meta es medir la función endotelial, de forma no invasiva, para predecir la eficacia de los cambios en el estilo de vida o de los medicamentos (30).
Hoy, se conocen con más detalle los mecanismos moleculares que podrían explicar la fisiopatología del síndrome metabólico y es así como se propone que el tejido adiposo visceral sea un órgano endocrino.
Adiposidad visceral
El tejido adiposo se subdivide de acuerdo con la distribución anatómica y la actividad metabólica en el tejido adiposo subcutáneo y visceral o intrabdominal. Este es un órgano endocrino muy activo, capaz de sintetizar gran cantidad de hormonas e interleuquinas, que, de manera global, reciben el nombre de adipoquinas por ser producidas en los adipocitos. En este grupo se incluyen leptina, adiponectina y resistina y algunas citoquinas clásicas como factor de necrosis tumoral alfa (TNF-alfa) e interleuquina 6 (IL-6).
Las adipoquinas son un grupo de péptidos y proteínas liberadas por los adipocitos que modulan la función vascular, la regulación inmune y el metabolismo de los adipocitos; asimismo, median el metabolismo de la glucosa, los lípidos y la respuesta inflamatoria. Por lo anterior, desempeñan un papel en la patogénesis del síndrome metabólico y sus características clínicas: obesidad, hipertensión arterial y dislipidemia, factores de riesgo críticos para morbimortalidad cardiovascular (25, 31, 32) (Tabla 3).
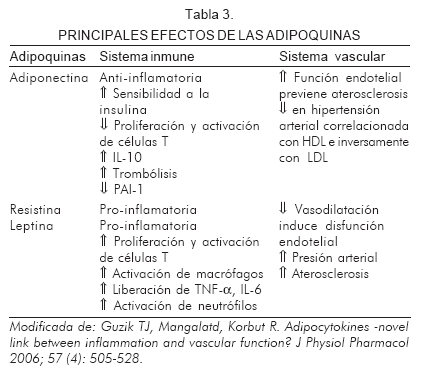
La liberación de adipoquinas puede explicar los mecanismos de la relación entre obesidad y el fenotipo cardiovascular que incluye hipertensión arterial y aterosclerosis. Por ejemplo, la resistina aumenta cuando hay resistencia a la insulina; a su vez, existen mediadores de señales que empeoran la acción de la insulina en el hígado y el músculo esquelético.
Se describen nuevas adipoquinas como por ejemplo la visfatina, antes llamada pre- b cell colony enhancing factor (PBEF) con acción mimética a la insulina, y la apelina que es un péptido corto que se incrementa en obesidad asociada a resistencia a la insulina (32).
Adiponectina
Es la más abundante de las hormonas procedentes del tejido adiposo y, en contraste con la leptina, parece tener efectos benéficos y protectores. Aumenta la sensibilidad a la insulina en tejidos periféricos (hígado, músculo y tejido adiposo); reduce el contenido hepático de lípidos y además tiene efecto anti-inflamatorio (macrófagos y endotelio) y anti-aterogénico. Es un activador de la AMPK que es un sensor de energía celular, el cual puede activar o inactivar una variedad de sistemas celulares para restaurar el balance de ATP/AMP; se activa cuando hay déficit de energía (28). Pertenece a la superfamilia de colágeno (26). Su señal es mediada por la AMP quinasa (implicada en repuestas metabólicas para mantener euglucemia) y la endotelial NO synthase (eNOS) en células endoteliales y PPAR-a (30, 32). Hay receptores para adiponectina en hígado, músculo esquelético, células b y cerebro.
En forma más concreta, se describe que los valores bajos de adiponectina se asocian con la aparición de hipertensión arterial, sobrepeso y obesidad, hipertrigliceridemia y disminución de lipoproteínas de alta densidad (HDL) (26). Los niveles de adiponectina están disminuidos en diabetes mellitus tipo 2 y en resistencia a la insulina. En resumen, se propone como factor de riesgo independiente para hipertensión arterial.
De otra parte, la adiponectina disminuye el factor inhibidor de la activación del plasminógeno (PAI-1), que se identificó en el plasma a principios de la década de 1980. El fenómeno de la fibrinólisis está regulado por mecanismos activadores e inhibidores y el plasminógeno es la globulina que lo inicia; por tanto, un incremento en la concentración del PAI-1 aumenta el riesgo de enfermedades cardiovasculares de origen trombótico. En el síndrome metabólico, hay obesidad de tipo central, es decir está aumentada la grasa visceral y disminuida la adiponectina, con consiguiente aumento de la secreción de PAI-1, fenómenos que no ocurren en la grasa subcutánea. En resumen, la mayor síntesis de PAI-1 en obesos hiperinsulinémicos, junto a la hiperfibrinogenemia, son los principales responsables de la hipercoagulabilidad y el mayor riesgo de eventos cardiovasculares en obesos (31).
Resistina
Es una adipoquina de 94 aminoácidos, que parece originarse en células inflamatorias humanas. La infusión de resistina en roedores induce resistencia hepática a la insulina. La expresión de resistina está incrementada en el tejido adiposo en obesos, disminuye la actividad de eNOS en las células endoteliales (30) y bloquea los efectos anti-inflamatorios de la adiponectina en el endotelio; además se relaciona de manera directa con la disfunción endotelial y de forma más estrecha, con la aparición de hipertensión arterial. Esta adipoquina lleva a la liberación de citoquinas proinflamatorias como TNF-alfa e IL-12 procedentes de macrófagos y monocitos.
Leptina
Fue una de las primeras adipoquinas en identificarse; el sitio primario de expresión es el adipocito, aunque también se encuentra en otras células como pared gástrica, vasos, placenta, ovario, músculo esquelético e hígado. Además, desempeña un papel importante como regulador negativo del apetito ya que provee una señal de saciedad en el hipotálamo. Los pacientes con hipertensión arterial o insuficiencia cardiaca, presentan valores elevados de leptina independientemente del sobrepeso. Investigaciones corroboran que existen receptores en el sistema cardiovascular e inmune; hace poco se describió que es capaz de estimular el sistema nervioso simpático, lo que explica otro mecanismo de hipertensión arterial relacionado con el síndrome metabólico (32).
Factor de necrosis tumoral alfa (TNF-alfa)
Es una citoquina multifuncional expresada por algunas células inmunes como macrófagos, tejido adiposo y músculo esquelético. Su producción se asocia con obesidad e interfiere con la acción de la insulina en el metabolismo hepático de la glucosa y los lípidos; esta acción se efectúa por medio de la supresión de genes específicos de lipoproteinlipasa (LPL), glicerol-3-fosfato deshidrogenada y GLUT4. Asimismo, puede inducir resistencia a la insulina por diversas vías. En humanos, la infusión de TNF-alfa deprime la vasodilatación endotelial. Sin embargo, su papel en la patogénesis de la resistencia a la insulina en humanos, aún no es claro (29).
PPARS o receptores de la activación de peroxisomas
Son receptores nucleares que se ligan y activan la transcripción de distintos genes reguladores. Estos receptores se estimulan ante determinados componentes lipofílicos como testosterona, estrógenos, ácido retinoico, hormona tiroidea, ácidos biliares y vitamina D, y actúan como factores de transcripción, controlando la expresión de genes específicos con un papel central en la regulación del almacenamiento y el catabolismo de las grasas de la dieta. Se demostró que son el eslabón entre el síndrome metabólico y la aterosclerosis y están expresados en todas las células involucradas en la aterogénesis como células endoteliales, musculares lisas, macrófagos, linfocitos, etc. (33).
Interleuquina 6 (IL-6)
Es la mayor citoquina mediadora de la respuesta en fase aguda por activación de macrófagos y linfocitos. Se produce en el tejido adiposo visceral y puede inducir resistencia a la insulina de manera indirecta por estimulación de la lipólisis (29).
Prevención primaria
La modernización generó un cambio en el estilo de vida que tiende al sedentarismo y a la adquisición de hábitos alimentarios no saludables (exceso en el consumo de grasas saturadas, azúcares y sal). La modificación de estos factores de riesgo, a través de la educación, y la intervención oportuna, en especial en la infancia y en grupos de riesgo, puede actuar de modo eficaz en la prevención primaria del síndrome metabólico (11). Las guías alimentarias para la población colombiana establecen entre otras las siguientes pautas (34): incrementar el consumo diario de verduras y frutas, controlar el consumo de grasa animal, sal y azúcar; vigilar el peso con frecuencia y realizar ejercicio físico.
Tratamiento
Debe ser integral; iniciarse con tratamiento no farmacológico y prescribir tratamiento farmacológico cuando sea necesario.
Tratamiento no farmacológico
Considera aspectos relacionados con alimentación, ejercicio físico y supresión del cigarrillo.
Aspectos nutricionales
Considerando la epidemia actual de obesidad y síndrome metabólico, se proponen como estrategias fundamentales, entre otras, la preferencia por cereales integrales y la selección de fuentes saludables de grasa y proteínas (35). En pacientes con dislipidemia y cardiopatía isquémica, se recomienda un aporte menor a 7% de grasa saturada y a 200 mg/día de colesterol para efectuar prevención secundaria (36). Esta última tiene por objetivo reducir el peso corporal y el aporte de grasa saturada con el fin de mejorar la sensibilidad a la insulina, así como aumentar la ingestión de grasa monoinsaturada y poli-insaturada (37).
La dieta DAHS (Dietary Approaches to Stop Hypertension) es rica en frutas, verduras y productos lácteos bajos en grasa con cantidad reducida de grasa total, grasa saturada y colesterol. Appel y colaboradores (38, 39) afirman que esta dieta puede disminuir de forma significativa la presión sanguínea en sujetos hipertensos y que además puede reducir la mayoría de los factores de riesgo metabólicos (40). Una recomendación práctica en hipertensos podría ser reducir la ingestión de sodio a un rango de 70 a 100 mmol/día, evitando los peligros de reducciones inferiores a 50 mmol/día (41).
Recomendaciones específicas de grupos de expertos (42-44) y en especial las del Consenso Colombiano de Síndrome Metabólico (11), incluyen aspectos como efectuar una restricción calórica individualizada, adecuando la distribución de nutrientes de acuerdo con los factores de riesgo presentes. Con respecto al total de calorías, la proteína debe representar entre 10% y 20%; el aporte de grasa puede fluctuar entre 20% y 30%, menos de 7% corresponde a grasa saturada, hasta 15% puede provenir de grasa monoinsaturada (principalmente en aceite de oliva) y hasta 10% puede provenir de grasa poli-insaturada omega-3 (ácido eicosapentaenoico -EPA- y docosahexaenoico -DHA-) y omega 6. Las fuentes principales de omega 3 son los pescados (salmón, trucha, sardina, atún, entre otros) y los aceites vegetales ricos en ácido linolénico (canola). Se recomienda una ingestión diaria de colesterol inferior a 200 mg/día. Diversos estudios epidemiológicos y de intervención, comprobaron el efecto cardioprotector de la ingestión de ácidos grasos omega-3 (Tabla 4) y de ácido a-linolénico (45-51).

El aporte de carbohidratos debe estar entre 50% y 60% de las calorías totales. Es importante restringir el consumo de azúcar y de alimentos que lo contengan, y brindar en su mayoría polisacáridos (tubérculos, plátanos y cereales integrales). El aporte de fibra debe estar entre 20 y 30 g/día. La recomendación práctica es incluir de cuatro a seis porciones de frutas y mínimo dos porciones de verduras al día (11). Un consejo práctico consiste en utilizar muy poca sal en la preparación de los alimentos y evitar el uso del salero en la mesa.
Ejercicio físico
Una de las medidas más claras para el control y tratamiento de la obesidad, es el ejercicio físico.
Actividad física y ejercicio físico: efectos de la inactividad
La industrialización de las sociedades actuales condujo a que los seres humanos fueran cada vez más sedentarios. Si a esto se añade la ingestión excesiva de calorías que provoca obesidad, para que cualquier intervención, sea eficiente, deberá considerarse la sinergia: ejercicio-dieta.
Es importante diferenciar la actividad física del ejercicio físico, en tanto que la primera permite a los individuos realizar actividades relacionadas con su cotidianidad (alimentarse, vestirse, asearse), que requieren condiciones basales y que en términos generales no impactan de manera relevante su sistema cardiovascular ni músculo-esquelético. El ejercicio físico, al contrario, exige respuestas de orden cardiopulmonar, que requieren condiciones determinadas para su aplicación, así como caracterizar la frecuencia, intensidad y duración, propias de un programa determinado; visto así, éste siempre implicará un gasto energético.
De otro lado, la inactividad física está determinada como un verdadero factor de riesgo en el marco del síndrome metabólico. Existen estudios prospectivos desde 1905 y más recientes a partir de los años 70, tanto en hombres como en mujeres, en los cuales se ha efectuado seguimiento al riesgo relativo asociado a inactividad física por todas las causas y por causas específicas (52), identificando que quienes reportaban hacer más ejercicio, tuvieron reducciones en el riesgo relativo para morir entre 20% y 35% (53) y que quienes se encontraban en el quintil inferior de actividad, incrementaron dicho riesgo (3,4% en hombres y 5,8% en mujeres). Investigaciones más recientes indican que las personas activas pueden tener reducción de riesgos de hasta 50% y que dependiendo del grado e intensidad, este beneficio se incrementa en 20%. Al contrario, la inactividad (en estos mismos estudios) se asocia, en mujeres de edad media, a incrementos del 52% para todas las causas de muerte, doblando la mortalidad relacionada con enfermedad coronaria e incrementando en 29% la relacionada con cáncer. Estos riesgos relativos son similares para aquellas personas con hipertensión arterial, hipercolesterolemia y obesidad (54).
El efecto del ejercicio físico es tan importante que incluso incrementos muy pequeños en la actividad, producen aumentos significativos en la disminución de riesgos, como lo mencionan Myers y Blair (55, 56). Hacer ejercicio físico, así sea poco intenso, es una verdadera oportunidad para incrementar la expectativa de vida ya que se reduce el riesgo a morir por toda causa; la inactividad puede explicar un porcentaje alto de muerte, que en algunos casos como factor de riesgo, iguala o supera el 50%.
Se sabe que hacer ejercicio en fases tempranas, reduce, en forma importante, el riesgo de progresión del síndrome metabólico, como lo describen Katzmarzyk y Laaksonen (57, 58). En ese contexto, es importante implementar acciones para incluir el ejercicio físico como medida de acción en la prevención y el tratamiento de condiciones de riesgo cardiovascular, entre ellos los componentes del síndrome metabólico, dado que un programa de ejercicio regular bien caracterizado, tiene efecto favorable en la reducción del peso corporal y en la distribución de la grasa corporal (59, 60), mejora la presión arterial (61) y el perfil lipídico (eleva el c-HDL y reduce los triglicéridos y el c-LDL) (62) e incrementa la sensibilidad a la insulina (63). Se demostró que el ejercicio físico es útil en el tratamiento de la diabetes mellitus tipo 2, pues mejora el control glucémico y se relaciona en forma inversamente proporcional con el síndrome metabólico (64, 65).
Ejercicio físico y síndrome metabólico
Cuando se realiza ejercicio físico de carácter aeróbico, al menos 30 minutos/día durante toda la semana, la reducción de la presión arterial sistólica puede ser del orden de 5 a 20 mm Hg por cada 10 kg de peso perdido (66). Además, el ejercicio físico mejora el perfil lipídico, la composición corporal y la función cardiorrespiratoria, efectos que en algunos casos son independientes de la pérdida de peso. Además, el componente psicológico induce sensación de bienestar, mejoría en el estado de ánimo y actitud positiva hacia la vida (67).
No existe conocimiento amplio acerca de los mecanismos mediante los cuales el ejercicio físico produce efectos sobre la acción insulínica y las proteínas del músculo esquelético, así como del volumen necesario para mejorar la fuerza y la resistencia. Por esta razón Holten y colaboradores (68) propusieron un programa de ejercicio de 30 minutos de duración, tres veces por semana, el cual produjo un aumento del flujo sanguíneo en la extremidad entrenada, con el correspondiente incremento de la masa muscular, el contenido de GLUT4, valores de proteinquinasa y síntesis de glucógeno, adaptaciones que podrían atribuirse a mecanismos de contracción mediata que involucran a las proteínas en la cascada de respuesta a la insulina.
En el músculo esquelético, la resistencia a la insulina puede ser causada por varias anormalidades, incluyendo, entre otras, defectos en el transportador de glucosa GLUT4 (69). La obesidad es la causa más común de resistencia a la insulina y se asocia con disminución del número de receptores, así como con falla del post-receptor para activar la tirosínquinasa. Otro de los factores (diferente al tipo de fibra muscular) que afecta la sensibilidad insulínica y que debe considerarse, se refiere a los ácidos grasos, aparentemente porque es probable que los triglicéridos puedan no manifestar consecuencias adversas en músculos que tienen la capacidad para utilizarlos de manera eficiente.
Ferrara y colaboradores (70) compararon ejercicio aeróbico más ejercicio contra resistencia frente a ejercicio solamente de tipo aeróbico y encontraron que la adición de los dos tipos de ejercicio mejora la sensibilidad a la insulina en cerca de 25% en el grupo estudio y que un programa de ejercicio en tal sentido, puede ser útil en adultos mayores con sobrepeso, con efectos positivos en la prevención de diabetes mellitus tipo 2. De otra parte, Short y colaboradores (71), describieron aumento en la sensibilidad a la insulina luego de aplicar un programa de ejercicio aeróbico durante 16 semanas en un grupo de individuos de 21 a 87 años, particularmente en los jóvenes; además, encontraron disminución de la grasa abdominal unida a incremento del consumo de O2, aumento de 45% a 76% en las enzimas mitocondriales, aumento del GLUT4 del orden de 30% a 52%, así como de los triglicéridos (25%) y reducción del sobrepeso (5%).
Gautier y colaboradores (72) describieron los efectos del ejercicio en la sensibilidad a la insulina, al notar que durante la contracción muscular producto del ejercicio físico, se evidencia un incremento en el consumo de glucosa que se mantiene luego de la práctica y que podría conservarse con entrenamiento, elemento interesante para motivar a los pacientes a mantener la adherencia al programa. Esto significaría que después del ejercicio, el consumo de glucosa es, en parte, elevado por mecanismos independientes de la insulina que tal vez involucran un aumento en la migración de GLUT4 a la membrana plasmática, como lo refiere Borghouts (73). Al parecer, el ejercicio físico puede incrementar la sensibilidad a la insulina al menos por 16 horas, tanto en sujetos sanos como en diabéticos tipo 2; lo anterior se deriva de estudios que demuestran incrementos en la concentración de GLUT4, secundarios al aumento de la actividad enzimática oxidativa producida por el entrenamiento, con lo que se sugiere que el entrenamiento físico potencia los efectos del ejercicio por medio de adaptaciones variadas tanto en el transporte de glucosa como en su metabolismo (74, 75).
Cuando se practica ejercicio físico se debe identificar el aspecto que se desea priorizar: reducir peso, mejorar el perfil lipídico y reducir presión arterial y valores de glucosa. De nuevo, es necesario hacer énfasis en la necesidad de combinar ejercicio físico y terapia nutricional con el fin de lograr un mejor control metabólico (76, 77), pues la reducción de peso produce una disminución de la resistencia a la insulina, aspecto benéfico en forma temprana frente a la progresión de la diabetes mellitus tipo 2. El ejercicio también resulta en una movilización preferencial de la grasa corporal superior (78) en consideración a que el tejido adiposo visceral se correlaciona de forma significativa con la hiperinsulinemia y negativa con la sensibilidad a la insulina. Por ello, la pérdida de grasa visceral provoca un mejoramiento significativo de los índices metabólicos, más cuando se reconoce que la obesidad abdominal es un factor de riesgo mayor para enfermedad cardiovascular y para diabetes mellitus tipo 2 (79).
Una vez revisados los mecanismos que explican el efecto del ejercicio físico en la complejidad del síndrome metabólico, se proponen unas características de frecuencia, intensidad y duración, que son útiles desde el punto de vista de su prescripción.
Prescripción de ejercicio físico
Es evidente el efecto positivo que tiene el ejercicio físico en la reducción del peso; sin embargo, no siempre se logra que quien inicie un plan de ejercicio, mantenga adherencia al mismo y haga de él un hábito de vida. Esto significa que el ejercicio físico ha de ser atractivo para quien lo va a practicar y no significar una carga; para ello, se sugiere realizar trabajo en grupos, más que en forma individual, como un mecanismo de crear lazos que permitan reconocer y compartir experiencias y expectativas. Tampoco es claro qué tipo de actividades producen mayores beneficios y qué condiciones deben existir alrededor de su realización, así como el gasto calórico que generan.
Cabe recordar que la obesidad es, entre otras, consecuencia del incremento en la ingestión calórica y que por tanto el gasto calórico debe incrementarse a la hora de reducir peso. Es útil recordar que éste depende de varios factores, a saber:
a) Metabolismo basal (65% a 75% del gasto calórico).
b) Actividad física (20% a 40%).
c) Termogénesis (reacciones metabólicas del organismo).
El ejercicio físico es el parámetro que presenta mayor variabilidad y durante el ejercicio de baja intensidad el metabolismo basal puede incrementarse cinco a ocho veces, en tanto que en el de corta duración (unos minutos) y mucha intensidad, el gasto calórico puede aumentar entre 10 y 15 veces en personas no entrenadas y hasta 25 a 30 veces en deportistas con entrenamiento. De otra parte, la intensidad y duración del ejercicio físico repercuten en el gasto calórico así: la actividad sedentaria consume menos de 2,5 kcal/min; la actividad ligera, de 2,5 a 5 kcal/min, la moderada, entre 5 a 7 kcal/min y la intensa hasta 10 kcal/min (80).
Bajo esas premisas, se podría afirmar que tanto el ejercicio aeróbico como el de resistencia, se asocian a reducción del riesgo para diabetes mellitus tipo 2. Un estudio prospectivo (81) demostró que por cada 500 kcal gastadas por semana, había una reducción de la incidencia de diabetes mellitus tipo 2 de 6%, beneficio que se halló en quienes tenían alto riesgo de sufrirla. En personas con síndrome metabólico se demostró que tanto el ejercicio aeróbico como el de resistencia son útiles; sin embargo, el entrenamiento de resistencia comparado con el aeróbico tiene mayor beneficio en el control de la glucemia (82). Otras investigaciones, reportan disminuciones en la incidencia de diabetes mellitus tipo 2 en personas con alto riesgo (sobrepeso) luego de intervenciones que modifican el estilo de vida. Una revisión sistemática de ensayos clínicos controlados (83), concluye que las pérdidas modestas de peso a través de cambios alimentarios y ejercicio, reducen la incidencia de enfermedades en individuos con alto riesgo, en el orden de 40% a 60% en los siguientes tres a cuatro años.
Al iniciar un programa de ejercicio físico para el tratamiento del síndrome metabólico, se considera que estos pacientes pueden tener dificultades relacionadas con la falta previa de práctica de ejercicio y alteraciones en la movilidad; incluso, algunos de ellos, pueden tener problemas articulares y dolor secundario por cuenta de la obesidad. Así, la intensidad de ejercicio regular no debería iniciarse con valores superiores a 50% del VO2max. Se recomienda practicarlo cinco o más veces por semana y durante una hora por sesión sostenida durante varios años (84). Para asegurar que el peso se reduzca y que tal reducción se mantenga, es recomendable que los individuos con diabetes mellitus tipo 2, gasten como mínimo 1.000 kcal/semana en actividad aeróbica (85). La frecuencia, intensidad y duración son aspectos que se deben analizar en forma individual, de modo tal que la práctica de ejercicio físico se convierta en un hábito constante y de rutina diaria, pues se sabe que cuando se deja de hacer ejercicio, los efectos alcanzados se pierden rápidamente.
Supresión del consumo de cigarrillo
Estudios de casos y controles y de cohorte, muestran la relación causal entre el consumo de cigarrillo y el riesgo para la salud. En diabetes hay clara relación con mayor morbilidad y mortalidad asociada a enfermedad macrovascular y microvascular. En este sentido, algunos ensayos clínicos muestran eficacia y costo-efectividad de los programas para dejar de fumar (86).
Tratamiento farmacológico
Para definir el tratamiento farmacológico de pacientes con síndrome metabólico, en primer lugar se establece el riesgo de complicaciones cardiovasculares. Se proponen varias escalas para predecir este riesgo que se aplicaron en poblaciones europeas (87) y norteamericanas (88) y que pueden no necesariamente ser aplicables a otras poblaciones. En general, estas escalas valoran factores de riesgo cardiovasculares mayores como cigarrillo, edad, hipertensión arterial, diabetes mellitus tipo 2, aumento del colesterol total o del LDL y disminución del c-HDL.
El tratamiento se encamina a controlar la dislipidemia, la presión arterial, la glucemia, la obesidad y los estados protombóticos/proinflamatorios. En pacientes con bajo riesgo de complicaciones a diez años, se recomiendan intervenciones no farmacológicas como medida inicial. Si los pacientes ya tienen enfermedad cardiovascular o diabetes mellitus tipo 2, requieren terapia farmacológica desde el inicio, al igual que aquellos con riesgo de enfermedad cardiovascular mayor a 20%. Incluso con riesgos entre 10% y 20% puede considerarse el inicio de terapia farmacológica.
Dislipidemia
La dislipidemia aterogénica es uno de los componentes más comunes del síndrome metabólico y la meta inicial del tratamiento se guía por los valores de c-LDL (10). De acuerdo con el ATP-III, las metas de tratamiento del c-LDL dependen de la categoría de riesgo, tal y como se evidencia en la tabla 5. En pacientes de alto riesgo, la meta es disminuir el c-LDL a menos de 100 mg/dL, e incluso a menos de 70 mg/dL, sobre todo en aquellos con evento coronario agudo reciente asociado a múltiples factores de riesgo, y más con diabetes mellitus tipo 2.

Se precisa que los factores de riesgo mayores son: tabaquismo, hipertensión arterial, c-HDL bajo, historia familiar de enfermedad cardiovascular temprana en primer grado de consanguinidad (mujer menor de 65 años y hombre menor de 55 años), edad (mujer > 55 años, hombre > 45 años). La diabetes mellitus tipo 2 se considera equivalente a enfermedad cardiovascular y si el c-HDL es > 60 mg/dL, se supone como factor protector y, por lo tanto, resta un factor de riesgo.
Existe controversia acerca del papel aterogénico de los triglicéridos dado que es evidente la asociación de enfermedad cardiovascular con hipertrigliceridemia. El ATP-III propuso el concepto de c-no-HDL, entendido como la sumatoria del c-LDL más el colesterol VLDL o el colesterol menos el c-HDL. El colesterol VLDL corresponde a la quinta parte de los triglicéridos en la fórmula de Fridewall (c-LDL = colesterol total- (TG/5 + c-HDL)). La meta para el c-no-HDL en personas con hipetrigliceridemia (TG >200 mg/dL), es la que se describe para el c- LDL más 30 mg/dL (Tabla 6).

Las estatinas, inhibidores de la hidroximetilglutarilcoenzima A reductasa, reducen el c-LDL y en el marco de la prevención secundaria disminuyen el riesgo de eventos cardiovasculares y la muerte de origen cardiovascular (89). Además, como prevención primaria, reducen los eventos de enfermedad cardiovascular en población de alto riesgo (90). Estos medicamentos disminuyen el c-LDL entre 18% y 55% y los triglicéridos entre 7% y 30%, y aumentan el c-HDL entre 5% y 15% (91). El efecto secundario más frecuente es la presencia de mialgias, mientras que la rabdomiólisis es rara (92). Las estatinas se contraindican en pacientes con daño hepático; sin embargo, parece que pueden usarse en pacientes con hígado graso no alcohólico, el cual puede asociarse con el síndrome metabólico (93). La síntesis de colesterol ocurre en la noche, y dada la vida media corta de la mayoría de estatinas, deben administrarse en ese lapso de tiempo. La atorvastatina tiene una vida media larga (14 horas) y puede administrarse de forma más flexible (94).
Si con las estatinas no se logra llegar a las metas terapéuticas propuestas del c-LDL, se agrega un segundo medicamento que puede ser niacina, secuestrantes de ácidos biliares o inhibidores intestinales de la absorción de colesterol. La niacina es muy efectiva en combinación con estatinas, aunque es común que los pacientes experimenten rubor cutáneo, que puede mejorar con el uso previo de ácido acetil salicílico (95). La adición de niacina a las estatinas, mejora las fracciones de lipoproteínas de la dislipidemia aterogénica (96). En pacientes diabéticos el uso de niacina, en dosis mayores o iguales a 1.500 mg, puede elevar los niveles de hemoglobina glucosilada (97).
Los secuestrantes de ácidos biliares se unen irreversiblemente a éstos en el intestino y previenen su absorción, con lo cual reducen el c-LDL. Su uso es limitado ya que aumentan los triglicéridos, necesitan múltiples dosis e interactúan con numerosos medicamentos (91).
Los fibratos aumentan el c-HDL y disminuyen los triglicéridos (98). Su efecto se potencia al combinarse con estatinas pero elevan el riesgo de rabdomiólisis (99). Éste es menor cuando se usa fenobibrato (100).
El ezetimibe actúa en el intestino delgado bloqueando la absorción del colesterol en el borde del cepillo. Por este mecanismo reduce el colesterol hepático y los niveles séricos de c-LDL. Su combinación con estatinas tiene efecto sinérgico (91).
Control de la glucemia
Los pacientes con diabetes mellitus tipo 2 o cifras elevadas de glucemia en ayunas, están en alto riesgo de desarrollar eventos cardiovasculares. Se encontró que medidas generales como cambios en los patrones alimentarios, disminución de peso y ejercicio físico previenen el desarrollo de diabetes mellitus tipo 2 en pacientes con resistencia a la insulina o intolerancia a la glucosa (101). Con metformina y tiazolidinedionas (sensibilizantes a la insulina) (102), se obtuvo un resultado semejante; sin embargo, la troglitazona se retiró del mercado por hepatotoxicidad. La rosiglitazona se asoció con mayor riesgo de evento isquémico del miocardio al compararla con placebo, metformina o sulfonilureas en pacientes con diabetes mellitus tipo 2 (103, 104).
En pacientes con intolerancia a la glucosa, el estudio Diabetes Prevention Program (DPP), encontró que la metformina reducía en 31% el desarrollo de diabetes mellitus tipo 2 en comparación con placebo, en un seguimiento de dos a ocho años (101). En otro estudio, el uso de acarbosa comparada con placebo, disminuyó en 24% el desarrollo de diabetes mellitus tipo 2 en un seguimiento a tres años (105). Varios estudios afirman que emplear anti-hipertensivos que bloqueen el eje renina–angiotensina, se asocia con disminución en el desarrollo de diabetes mellitus tipo 2. El estudio Captopril Prevention Project (CAPPP), encontró reducción de 14% en el riesgo relativo de nuevo diagnóstico de diabetes mellitus tipo 2 con el uso de captopril, en comparación con tiazidas o betabloqueadores (106), 34% con ramipril vs. placebo (107) y 25% con losartán vs. atenolol (108). Estos hallazgos positivos marcaron el inicio de dos grandes estudios que analizarán el nuevo desarrollo de diabetes mellitus tipo 2 en pacientes con intolerancia a la glucosa. En el paciente con diabetes mellitus tipo 2 se debe intentar un estricto control de la glucemia con el fin de prevenir complicaciones microvasculares como neuropatía y retinopatía (109).
Hipertensión
Los inhibidores de la enzima convertidora de angiotensina, se consideran como la primera elección en el tratamiento de la hipertensión arterial asociada a síndrome metabólico y retardan el inicio de nefropatía (deterioro de la filtración glomerular y albuminuria) (110, 111). Se propuso que el bloqueo de la angiotensina II disminuye los procesos inflamatorios y el estrés oxidativo que tendrían algún papel en el desarrollo de resistencia a la insulina y aterogénesis (112). En el grupo de pacientes con síndrome metabólico, los inhibidores de la enzima convertidora de angiotensina reducen el desarrollo de infarto y enfermedad cerebrovascular en aproximadamente 25% (113). En pacientes que no los toleran por tos, se indican los bloqueadores de los receptores de la angiotensina (91).
Sólo un tercio de los pacientes logra un control adecuado de la presión arterial con monoterapia; los restantes requieren un segundo medicamento que por lo general es un diurético tipo tiazida (114). El uso de diuréticos ahorradores de potasio (espironolactona) combinado con inhibidores de la enzima convertidora de angiotensina o antagonistas de los receptores de angiotensina II, eleva de manera sustancial el riesgo de hipercalemia, por lo cual debe evitarse esa asociación (91).
Los beta-bloqueadores son efectivos en el control de la presión arterial pero incrementan el riesgo de hiperglucemia y enmascaran síntomas y signos de hipoglucemia, razón por la cual se usan con estricto cuidado en el paciente diabético. Además, elevan los triglicéridos y disminuyen el c-HDL por lo que no son la primera elección en el hipertenso con síndrome metabólico salvo que presente enfermedad coronaria (91).
Los bloqueadores de los canales del calcio son útiles en el control de la hipertensión arterial y a menudo se usan en combinación con tiazidas, inhibidores de la enzima convertidora de angiotensina o antagonistas de los receptores de angiotensina II. Tienen particular utilidad en el tratamiento de pacientes hipertensos de raza negra (115).
Estados protombóticos/proinflamatorios
Aunque no existe un medicamento ideal con efecto benéfico sobre el estado protrombótico, el ejercicio, la disminución de peso y el uso de estatinas tienen efectos positivos (116). En pacientes con enfermedad cardiovascular establecida, se recomienda el uso de ácido acetil salicílico. En estudios de prevención secundaria en pacientes con c-LDL bajo y aumento de proteína C reactiva, las estatinas disminuyen la recurrencia de eventos cardiovasculares (117).
Tratamiento de la obesidad
Como se explicó, la primera línea de tratamiento del individuo obeso apunta a lograr una reducción de peso con cambios en la alimentación y aumento del ejercicio físico. Los medicamentos aprobados son orlistat y sibutramina, con los cuales se espera una disminución del peso corporal entre 5% y 10%, en un periodo de uno a dos años.
Orlistat reduce la absorción de grasa proveniente de la dieta y sibutramina ocasiona anorexia al bloquear receptores presinápticos para la recaptura de norepinefrina y serotonina en el sistema nervioso central (118). En la actualidad se investiga la acción del antagonista de los receptores canabionoides tipo 1, denominado rimonabant, el cual disminuye el apetito e incrementa la producción de adiponectina, y se reduce peso (119).
Conclusiones
- El síndrome metabólico, es una entidad de origen multicausal, que constituye un problema de salud pública por el compromiso simultáneo de múltiples aparatos y sistemas.
- Los resultados de diversos estudios en el mundo, muestran que la prevalencia de síndrome metabólico es lo suficientemente alta como para que se considere como un problema prioritario a abordar. Esta prevalencia varía según la edad y el género en aquellas poblaciones en donde se han hecho estudios sobre esta patología.
- Se identificaron potenciales factores de riesgo asociados al síndrome metabólico tales como sobrepeso, obesidad, alto consumo de alcohol, tabaquismo y sedentarismo, que al ser modificados, pueden ayudar en la prevención y el tratamiento de esta enfermedad.
- El eje de la fisiopatología está en la resistencia a la insulina como estado proinflamatorio, con disminución de la capacidad de la insulina para ejercer las acciones en los órganos blanco, en especial en hígado, músculo esquelético y tejido adiposo.
- La educación para la prevención primaria en la población general y en especial desde la infancia y en los grupos de riesgo, es la acción esencial en salud pública. En Colombia las guías alimentarias proponen el consumo diario de verduras y frutas; controlar el consumo de grasa animal, sal y azúcar; vigilar el peso con frecuencia y realizar ejercicio físico.
- Un programa de ejercicio físico dirigido a tratar o prevenir el síndrome metabólico, debe hacerse de forma progresiva y con previa valoración individual, de forma tal que procure la modificación de hábitos de vida hacia actividades más saludables, que produzcan satisfacción y aseguren la adherencia del paciente al programa, como única manera de conservar los efectos benéficos alcanzados.
- No hay un tratamiento farmacológico específico para el síndrome metabólico, simplemente se deben tratar cada uno de sus componentes (hipertensión arterial, dislipidemia, diabetes mellitus tipo 2, obesidad) según la presencia en un paciente determinado y de acuerdo con la aparición o no de compromiso cardiovascular definitivo (por ejemplo infarto agudo del miocardio).
- Es importante establecer en las diferentes instituciones prestadoras de servicios de salud, programas interdisciplinarios para efectuar prevención primaria y secundaria.
BIibliografía
1. Kahn R, Buse J, Ferranini E, Stern M. The metabolic syndrome: time for a critical appraisal. Diabetes Care 2005; 28 (9): 2289-2304. [ Links ]
2. Instituto Colombiano de Bienestar Familiar ICBF. Encuesta Nacional de la Situación Nutricional en Colombia, 2005, Primera edición. Bogotá: Panamericana Formas e Impresos S.A.; 2006. p. 83-84. [ Links ]
3. Harzallah F, Alberti H, Khalifa B. The metabolic syndrome in an Arab population: a first look at the new International Diabetes Federation criteria. Diabet Med 2006; 23: 441-446. [ Links ]
4. Stolk R, Meijer R, Mali W, Grobbee D, Graaf Y. Ultrasound measurements of intraabdominal fat estimate the metabolic syndrome better than do measurements of waist circumference. Am J Clin Nutr 2003; 77: 857-60. [ Links ]
5. The IDF consensus worldwide definition of the metabolic syndrome. Disponible en: http://www.idf.org/home/ [Consultado el 12 de octubre de 2005]. [ Links ]
6. Zimmet P, Alberti KG, Serrano M. Una nueva definición mundial del síndrome metabólico propuesta por la Federación Internacional de Diabetes: fundamento y resultados. Rev Esp Cardiol 2005; 58: 1371-6. [ Links ]
7. Anjana M, Sandeep S, Deepa R, Vimaleswaran K, Farooq S, Mohan V. Visceral and central abdominal fat and anthropometry in relation to diabetes in asian indians. Diabetes Care 2004; 27: 2948-2953. [ Links ]
8. Ohrvall M, Berglund L, Vessby B. Saggital abdominal diameter compared with other anthropometric measurements in relation to cardiovascular risk. Int J Obes Relat Metab Disord 2000; 24 (4): 497-501. [ Links ]
9. Wang J, Thornton J, Bari S, Williamson B, Gallagher D, Heysmsfield S, et al. Comparisons of waist circumferences measured at 4 sites. Am J Clin Nutr 2003; 77: 379-84. [ Links ]
10. Expert Panel on Detection, Evaluation, and Treatment of high Blood Cholesterol in Adults. Executive Summary of the Third Report of the National Cholesterol Education Program (NCEP) Expert Panel on Detection, Evaluation, and Treatment of High Blood Cholesterol in Adults (Adult Treatment Panel III). JAMA 2001; 285 (19): 2486-2497. [ Links ]
11. Asociación Colombiana de Endocrinología. Consenso Colombiano de síndrome metabólico. Bogotá; 2006. p. 26. [ Links ]
12. Martínez C, Franch J, Romero J. Prevalence of metabolic syndrome in the adult population of Yecla (Murcia): Degree of agreement between three definitions. Atención Primaria 2006; 38 (2): 72-81. [ Links ]
13. Ravaglia G, Forti P, Maioli F. Prevalence and prediction of mortality in elderly individuals. Diabetes Care 2006; 29: 2471-2476. [ Links ]
14. Bonora E, Kiechl S, Willeit J, Oberhollenzer F, Egger G, Bonadonna RC, et al. Metabolic syndrome: epidemiology and more extensive phenotypic description: cross-sectional data from the Bruneck Study. Int J Obes Relat Metab Disord 2003; 27: 1283-1289. [ Links ]
15. Miccoli R, Bianchi C, Odoguardi L, Penno G, Caricato F, Giovannitti MG, et al. Prevalence of the metabolic syndrome among Italian adults according to ATP III definition. Nutr Metab Cardiovasc Dis 2005; 15: 250-254. [ Links ]
16. Ford ES, Giles WH, Dietz WH. Prevalence of the metabolic syndrome among US adults. JAMA 2002; 287: 356-9. [ Links ]
17. Lorenzo C, Serrano-Ríos M, Martinez MT. Central adiposity determines prevalence differences of the metabolic syndrome. Obes Res 2003; 11: 1480-7. [ Links ]
18. St-Onge MP, Janssen I. Metabolic syndrome in normal-weight americans. Diabetes Care 2004; 27: 2222-2228. [ Links ]
19. Cruz M, Weigensberg M, Terry T, Huang K, Ball G, Shaibi G, Goran M. The metabolic syndrome in overweight hispanic youth end the roles of insulin sensitivity. J Clin Endocrinol Metab 2004; 89 (1): 108-113. [ Links ]
20. Han T, Williams K, Sattar N, Hunt K, Lean M, Haffner S. Analysis of obesity and hyperinsulinemia in the development of metabolic syndrome: San Antonio Heart Study. Obes Res 2002; 10 (9): 923-931. [ Links ]
21. Ashner P. El síndrome metabólico puesto al día. Disponible en: www.Abcmedicus.com/artículo/medicos/ [Consultado el 12 de mayo de 2006]. [ Links ]
22. Villegas A, Botero J, Arango I, Arias S, Toro M. Prevalencia del síndrome metabólico en El Retiro, Colombia. IATREIA 2003; 16 (4): 291-297. [ Links ]
23. Lombo B, Villalobos C, Tique C, Satizábal C, Franco C. Prevalencia del síndrome metabólico entre los pacientes que asisten al servicio de la Clínica de Hipertensión de la Fundación Santa Fe de Bogotá. Rev Col Cardiol 2006; 12 (7): 472- 478. [ Links ]
24. López-Jaramillo P, Pradilla L, Castillo V, Lahera V. Socioeconomic pathology as a cause of regional differences in the prevalence of metabolic syndrome and pregnancy induce hypertension. Rev Esp Cardiol 2007; 60 (2): 168-178. [ Links ]
25. Mehta NN, Reilly MP. Mechanisms of the metabolic syndrome. Drug Discovery Today. Disease Mechanisms 2004; 187-94. [ Links ]
26. Pi-Sunyer FX. Pathophysiology and long-term management of the metabolic syndrome. Obesity Research 2004; 12 (Suppl): 174S-180S. [ Links ]
27. Cordero A, Moreno J, Alegría E. Hipertensión arterial y síndrome metabólico. Rev Esp Cardiol 2005; 5: 38-45. [ Links ]
28. Smith SR. Metabolic syndrome targets. Current Drug Targets 2004; 3 (5): 431-439. [ Links ]
29. Stears AJ, Byrne CD. Adipocyte metabolism and the metabolic syndrome. Diabetes Obes Metab 2001; 3 (3): 129-42. [ Links ]
30. Rask-Madsen C, King GL. Mechanisms of disease: endothelial dysfunction in insulin resistance and diabetes. Nat Clin Pract Endocrinol Metab 2007; 3 (1): 46-56. [ Links ]
31. Ahmed I, Goldstein BJ. Cardiovascular risk in the spectrum of type 2 diabetes mellitus. Mt Sinai J Med 2006; 73 (5): 759-68. [ Links ]
32. Guzik TJ, Mangalatd, Korbut R. Adipocytokines -novel link between inflammation and vascular function? J Physiol Pharmacol 2006; 57 (4): 505-528. [ Links ]
33. Grima A, León M, Ordóñez B. El síndrome metabólico como factor de riesgo cardiovascular. Rev Esp Cardiol 2005; 5: 16-20. [ Links ]
34. Ministerio de Salud, Instituto Colombiano de Bienestar Familiar, Fundación Colombiana para la Nutrición Infantil. Guías alimentarias para la población colombiana mayor de dos años. Bases técnicas; 2000. [ Links ]
35. Schulze M, Hu F. Dietary approaches to prevent the metabolic syndrome. Diabetes Care 2004; 27 (2): 613-614. [ Links ]
36. Álvarez J, Monereo S, Cancer E. Recomendaciones nutricionales en la dislipidemia. En: León M, Celaya S, Editores. Manual de recomendaciones nutricionales al alta hospitalaria. Barcelona: Novartis Consumer Health; 2003. p. 100. [ Links ]
37. Riccardi G, Giacco R, Rivellese AA. Dietary fat, insulin sensitivity and the metabolic syndrome. Clinical Nutrition 2004; 23 (4): 447-456. [ Links ]
38. Appel L, Moore T, Obarzanek E, Vollmer W, Svetkey L, Sacks F, et al. A clinical trial of the effects of dietary patterns on blood pressure. N Engl J Med 1997; 336: 1117-24. [ Links ]
39. Barrera M del P, Guzmán T de J. Hipertensión arterial. En: Barrera M del P, Guzmán T de J, Lancheros L. Editoras. Diabetes mellitus e hipertensión arterial: aspectos médicos y nutricionales. Bogotá: Unibiblos; 2006. p. 218-219. [ Links ]
40. Azadbakht L, Mirmiran P, Esmaillzadeh A, Azizi T, Azizi F. Beneficial effects of a dietary approaches to stop hypertension eating plan on features of the metabolic syndrome. Diabetes Care 2005; 28 (12): 2823-2831. [ Links ]
41. Mora G, Barrera M del P. Dieta y enfermedad coronaria. Rev Fac Med Univ Nac Colomb 2005; 53 (2): 98-116. [ Links ]
42. Bonada A. Dieta controlada en grasa en las dislipidemias. En: Nutrición y Dietética Clínica. Salas- Salvadó Editores. Barcelona: Ed. Masson; 2000. p. 334. [ Links ]
43. Hu FB, Willet WC. Optimal diets for prevention of coronary heart disease. JAMA 2002; 288 (20): 2569-2578. [ Links ]
44. Esposito K, Marfella R, Ciotola M, Di Palo C, Giugliano F, D’Armiento M, et al. Effect of a mediterranean-style diet on endothelial dysfunction and markers of vascular inflammation in the metabolic syndrome. JAMA 2004; 292 (12): 1440-1446. [ Links ]
45. Lee KW, Lip GY. The role of omega-3 fatty acids in the secondary prevention of cardiovascular disease. QJM 2003; 96 (6): 465-480. [ Links ]
46. Hu F, Bronner L, Willet W, Stampfer M, Rexrode K, Albert C, et al. Fish and omega-3 fatty acid intake and risk of coronary heart disease in women. JAMA 2002; 287 (14): 1815-1821. [ Links ]
47. Bemelmans W, Broer J, Feskens E, Smit A, Muskiet F, Lefrandt J et al. Effect of an increased intake of a-linolenic acid and group nutritional education on cardiovascular risk factors: the Mediterranean Alpha-linolenic Enriched Groningen Dietary Intervention MARGARIN Study. Am J Clin Nutr 2002; 75 (2): 221-7. [ Links ]
48. Marchioli R, Barzi F, Bomba E, Chieffo C, Di Gregorio D, Di Mascio R, et al. Early protection against sudden death by n-3 polyunsaturated fatty acids after myocardial infarction. Time-course analysis of the results of the Gruppo Italiano per lo Studio della Sopravvivenza nell‘Infarto Miocardico (GISSI) -Prevenzione. Circulation 2002; 105 (16): 1897-1903. [ Links ]
49. Mata P, Alonso R, Mata N. Los omega-3 y omega-9 en la enfermedad cardiovascular. En: Mataix J, Gil A. Editores. Libro blanco de los omega-3. Los ácidos grasos poliinsaturados omega-3 y monoinsaturados de tipo oleico y su papel en la salud. Madrid: Editorial Médica Panamericana; 2004. p. 58. [ Links ]
50. Okuda N, Ueshima H, Okayama A, Sayito S, Nakagawa H, Rodríguez B, et al. Relation of long chain n-3 polyunsaturated fatty acid intake to serum high density lipoprotein cholesterol among Japanese men in Japan and Japanese-American men in Hawaii: the INTERLIPID study. Atherosclerosis 2005; 178 (2): 371-379. [ Links ]
51. Barrera M del P. Ácidos grasos omega-3 y ácidos grasos trans: impacto sobre la salud. Rev Asoc Col Nutr Clín 1997; 5 (1): 27-34. [ Links ]
52. Warburton D, Whitney C, Bredin S. Physical activity and cardiovascular disease: evidence for a dose-response. Med Sci Sports Exerc 2001; 33 (6): S472-83 [ Links ]
53. Macera CA, Toman JM. Major public health benefits of physical activity. Arthritis Rheum 2003; 36 (1): 62-72. [ Links ]
54. Hu FB, Willett WC, Li T, Stampfer M, Colditz G, Manson J. Adiposity as compared with physical activity in predicting mortality among women. N Engl J Med 2004; 351: 2694-703. [ Links ]
55. Myers J, Prakash M. Froelicher V. Exercise capacity and mortality among men referred for exercise testing. N Engl J Med 2002; 346: 793-801. [ Links ]
56. Blair SN, Kohl HW, Barlow CE, Paffenbarger Jr, Gibbons L, Macera C. Changes in physical fitness and all-cause mortality. A prospective study of healthy and unhealthy men. JAMA 1995; 273: 1093-8. [ Links ]
57. Katzmarzyk PT, León AS, Wilmore JH, Skinner JS, Rao DC, Rankinen T, et al. Targeting the metabolic syndrome with exercise: evidence from HERITAGE Family Study. Med Sci Sports Exerc 2003; 35 (10): 1703-9. [ Links ]
58. Laaksonen, D. Exercise cuts risk of metabolic syndrome even in low-risk men. Diabetes Care 2002; 25: 1612-1618. [ Links ]
59. Jakicic JM, Winters C, Lang W, Wing RR. Effects of intermittent exercise and use of home exercise equipment adherence, weight loss, and fitness in overweight women. JAMA 1999; 282: 1554-60. [ Links ]
60. Thomson PD, Buchner D, Pina IL, Balady GU, Williams MA, Marcus BH. Exercise and physical activity in the prevention and treatment of atherosclerotic cardiovascular disease: a statement from the American Heart Association Council on Clinical Cardiology (Subcommittee of exercise, Rehabilitation and Prevention) and the Council on Nutrition, Physical Activity and Metabolism. Circulation 2003; 107: 3109-16. [ Links ]
61. Halbert JA, Silagy CA, Finucane P, Withers RT, Hamdorf PA, Andrews GR. The effectiveness of exercise training in lowering blood pressure: a meta-analysis of randomised controlled trials of 4 weeks or longer. J Hum Hypertens 1997; 11: 641-9. [ Links ]
62. Stefanick ML, Mackey S, Sheehan M, Ellsworth N, Haskell WL, Wood PD. Effects of diet and exercise in men and postmenopausal women with low levels of HDL cholesterol and high levels of LDL cholesterol. N Engl J Med 1998; 339: 12-20. [ Links ]
63. Mayer-Davis EJ, D’Agostino R Jr, Karter AJ, Haffner SM, Rewers MJ, Saad M. Intensity and amount of physical activity in relation to insulin sensitivity: The Insulin Resistance Atherosclerosis Study. JAMA 1998; 279: 669-74. [ Links ]
64. Danesh J, Collins R, Appleby P, Peto R. Association of fibrinogen, C-reactive protein, albumin, or leukocyte count with coronary heart disease: meta-analyses of prospective studies. JAMA 1998; 279: 1477-82. [ Links ]
65. Panagiotakos DB, Pitsavos C, Chrysohoou C, Skoumas J, Tousoulis D, Toutouza M. The impact of lifestyle habits on the prevalence of the metabolic syndrome among Greek adults from the ATTICA study. Am Heart J 2004; 147: 106-12. [ Links ]
66. Chobanian, Brakis SN, Black HR, Cushman WC, Green LA, Izzo JL. The Seventh Report of the Joint Committee on Prevention, Detection, Evaluation and Treatment of High Blood Pressure. National Institute of Health Publication 2003; 03: 5233. [ Links ]
67. Vasterling, JJ, Sementilli ME, Burish TG. The role of aerobic exercise in reducing stress in diabetics patients. Diabetes Educator 1988; 14: 197-201. [ Links ]
68. Holten MK, Zacho M, Gaster M, Juel C, Wojtaszewski J, Dela F. Strength training increases insulin-mediated glucosa uptake, GLUT 4 content and insulin signalling in skeletal muscle in patients with type 2 diabetes. Diabetes 2004; 53 (2): 294-305. [ Links ]
69. Insulin Resistance. Disponible en: www.emedicine.com/med/topic1173.htm. January 30, 2002. Consultado: 16/02/07. [ Links ]
70. Ferrara CM, McCrone SH, Brendle D, Ryan AS, Goldberg AP. Metabolic effects of the addition of resistive to aerobic exercise in older man. Int J Sport Nutr Exerc Metab 2004; 14 (1): 73-80. [ Links ]
71. Short KR, Vittone JL, Bigelow ML, Proctor RA, Rizza R, Coenen JM, Nair S. Impact of aerobic exercise training on age-relayed changes in insulin sensitivity and muscle oxidative capacity. Diabetes 2003; 52 (8): 1888-96. [ Links ]
72. Gautier JF, Mauvais-Jarvis F. Physical exercise and insulin sensitivity. Diabetes Metab 2001; 27 (2): 255-60. [ Links ]
73. Borghouts LB, Keiser HA. Exercise and insulin sensitivity: a review. Int J Sports Med 2000; 21 (1): 1-12. [ Links ]
74. Neufer PD, Shinebarger MH, Dohm GL. Effect of trainning and detrainning on skeletal muscle glucose transport (GLUT 4) content in rats. Can J Physiol Pharmacol 1992; 70 (9): 1286-90. [ Links ]
75. Perseghin G, Price T, Falk K, Roden M, Cline G, Gerow K, et al. Increased glucose transport-phosphorylation and muscle glycogen synthesis after exercise training in insulin-resistant subjects. N Engl J Med 1996; 335 (18): 1357-1362. [ Links ]
76. Rice B, Janssen R, Hudson R. Effects of aerobic exercise and/or diet on glucose tolerance and plasma levels in obese men. Diabetes Care 1999: 22: 684-691. [ Links ]
77. Wing RR. Behavioral strategies for weight reduction in obese type 2 diabetic patients. Diabetes Care 1989; 12: 139-144. [ Links ]
78. Mourier A, Gauthier E, Bigard AX, et al. Mobilization of visceral adipose tissue related to the improvement in insulin sensitivity in response to physical training in NIDDM. Diabetes Care 1997; 20: 385-392. [ Links ]
79. Laws A, Reaven GM. Physical activity, glucose tolerance, and diabetes in older adults. Ann Behav Med 1991; 13: 125-131. [ Links ]
80. Wong On M, Murillo G. Fundamentos fisiopatológicos de la obesidad y su relación con el ejercicio. Acta Med Costarr 2004; 46 (Suppl 1): 15-24. [ Links ]
81. Manson JE, Nathan DM, Krolewski AS, Stampfer MJ, Willett WC, Hennekens H. A prospective study of exercise and incidence of diabetes among US males physicians. JAMA 1992; 268: 63-7. [ Links ]
82. Dunstan DW, Daly RM, Owen N, Jolley D, Vulikh E, Shaw J, Zimmet P. Home-based resistance training is not sufficient to maintain improved glycemic control following supervised training older individuals with type 2 diabetes. Diabetes Care 2005; 28: 3-9. [ Links ]
83. Knowler WC, Barrett-Connor E, Fowler SE, Hamman RF, Lachin JM, Walker EA, et al. Reduction in incidence of type 2 diabetes with lifestyle intervention of metformin. N Engl J Med 2002; 346: 393-403. [ Links ]
84. Bryner RW, Ullrich IH, Sauers J, Donley D, Hornsby G, Kolar M, et al. Effects of resistance vs. aerobic training with an 800 caloric diet on lean body mass and resting metabolic rate. J Am Coll Nutr 1999; 18: 115-21. [ Links ]
85. Blair S, Kohl W, Gordon F. How much physical activity is good for health? Ann Rev Publ Health 1992; 13: 99-126. [ Links ]
86. Pinilla A, Lancheros L, Viasus DF. Guía de atención de la diabetes mellitus 2. En: Guías de promoción de la salud y prevención de enfermedades en la salud pública. Bogotá; Ministerio de la Protección Social de Colombia; 2007. p. 361-439. [ Links ]
87. Assmann G, Cullen P, Schulte H. Simple scoring scheme for calculating the risk of acute coronary events based on the 10 –year follow–up of the Prospective Cardiovascular Munster (PROCAM) study. Circulation 2002; 105: 310-5. [ Links ]
88. Wilson PW. Estimating cardiovascular disease risk and the metabolic syndrome: a Framingham view. Endocrinol Metab Clin North Am 2004; 33: 467-81. [ Links ]
89. Cannon CP, Braunwald E, McCabe CH, Rader DJ, Rouleau JL, Belder R, et al. Intensive versus moderate lipid lowering with statins after acute coronary syndromes. N Eng J Med 2004; 350: 1495-504. [ Links ]
90. Shepherd J, Cobbe SM, Ford I, Isles CG, Lorimer AR, MacFarlane PW, et al Prevention of coronary heart disease with pravastatin in men with hypercholesterolemia. West of Scotland Coronary Prevention Study Group. N Eng J Med 1995; 333: 1301-7. [ Links ]
91. Miller EL, Mitchell A. Metabolic syndrome: screening, diagnosis, and management. J Midwifery Women´s Health 2006; 51: 141-51. [ Links ]
92. LaRosa JC, Grundy SM, Waters DD, Shear C, Barter P, Fruchart JC, et al. Intensive lipid lowering with atorvastatin in patients with stable coronary disease. N Eng J Med 2005; 352: 1425-35. [ Links ]
93. Chalasani N. Statins and hepatotoxicity: focus on patients with fatty liver. Hepatology 2005; 41: 690-5. [ Links ]
94. Guthrie EW. Do all statins need to be taken in the evening? Prescript Lett 2003; 191-206. [ Links ]
95. Dunn RT, Ford MA, Rindone JP, Kwiecinski FA. Low dose aspirin and ibuprofen reduce the cutaneous reactions following niacin administration. Am J Ther 1995; 478-80. [ Links ]
96. Bays HE, Dujoune CA, McGovern ME, White TE, Kashyap ML, Hutcheson AG, et all. ADvicor Versus Other Cholesterol-modulating Agents Trial Evaluation. Comparison of once-daily, niacin extended release/lovastatin with standard doses of atorvastatin and simvastatin (the ADvicor Versus Other Cholesterol-modulating Agents Trial Evaluation {ADVOCATE}). Am J Cardiol 2003; 91 (6): 667-72. [ Links ]
97. Grundy SM, Vega GL, McGovern ME, Tulloch BR, Kendall DM, Fitz-Patrick D, et al, for the Diabetes Multicenter Research Group. Efficacy, safety, and tolerability of once-daily niacin for the treatment of dyslipidemia associated with type 2 diabetes: Results of the Assessment of Diabetes Control and Evaluation of the Efficacy of Niaspan trial. Arch Intern Med 2002; 162: 1568-78. [ Links ]
98. Rubins H. Triglycerides and coronary heart disease: implications of recent clinical trials. J Cardiovasc Risk 2000; 7: 339-45. [ Links ]
99. Chang JT, Staffa JA, Parks M, Green J. Rhabdomyolisis with HMG Co A reductasa inhibitors and gemfibrozil combination therapy. Pharmacoepidemiol Drug Saf 2004; 13: 417-26. [ Links ]
100. Bergman AJ, Murphy G, Burke J, Zhao JJ, Valesky R, Liu L, Lasseter KC, et al. Simvastatin does not have a clinically significant pharmacokinetic interaction with fenofibrate in humans. J Clin Pharmacol 2004; 44: 1054-62. [ Links ]
101. Knowler WC, Barrett-Connor E, Fowler SE, Hamman RF, Lachin JM, Walker EA, et al. Diabetes Prevention Program Research Group. Reduction in the incidence of type 2 diabetes with lifestyle intervention or metformin. N Eng J Med 2002; 346: 393-403. [ Links ]
102. Knowler WC, Hamman RF, Edelstein SL, Barrett-Connor E, Ehrmann DA, Walker EA, et al. Diabetes Prevention Program Research Group. Prevention of type 2 diabetes with troglitazone in the Diabetes Prevention Program. Diabetes 2005; 54: 1150-6. [ Links ]
103. Rosen CJ. The rosiglitazone story. Lessons from an FDA Advisory Committee Meeting 2007 Aug 8; {Epub ahead of print}. Disponible en: http://content.nejm.org/cgi/content/extract/NEJMp078167v1. Consultado: agosto 18 de 2007. [ Links ]
104. Evaluación de nuevos productos. Rev Panam Salud Pública {serial on the Internet}. 2002 July [cited 2007 Aug 18]; 12(1): 55-56. Disponible en: http://www.scielosp.org/scielo.php?script=sci_arttext&pid=S1020-49892002000700015&lng=en&nrm=iso. [ Links ]
105. Chiasson JL, Josse RG, Gomis R, Hanefeld M, Karasik A, Laakso M. STOP-NIDDM Trail Research Group. Acarbose for prevention of type 2 diabetes mellitus: the STOP-NIDDM randomised trial. Lancet 2002; 359: 2072-7. [ Links ]
106. Hansson L, Lindholm LH, Niskanen L, Lanke J, Hedner T, Niklason A et al. Effect of angiotensin-converting-enzyme inhibition compared with conventional therapy on cardiovascular morbidity and mortality in hypertension: the Captopril Prevention Project (CAPPP) randomised trial. Lancet 1999; 353: 611-6. [ Links ]
107. Yusuf S, Sleight P, Pogue J, Bosch J, Davies R, Dagenais G. Effects of an angiotensin-converting-enzyme inhibitor, ramipril, on cardiovascular events in high-risk patients. The Heart Outcomes Prevention Evaluation Study Investigators. N Eng J Med 2000; 342: 145-53. [ Links ]
108. Dahlöf B, Devereux RB, Kjeldsen SE, Julius S, Beevers G, de Faire U, Fyhrquist F, et al. Cardiovascular morbidity and mortality in the Losartan Intervention for Endpoint reduction in hypertension study (LIFE): a randomized trial against atenolol. Lancet 2002; 359: 995-1003. [ Links ]
109. UK Prospective Diabetes Study (UKPDS) Group Intensive blood-glucose control with sulphonylureas or insulin compared with conventional treatment and risks of complications in patients with type 2 diabetes. Lancet 1998; 352: 837-53. [ Links ]
110. Besterman W, Houston M, Basile J, Egan B, Ferrario CM, Lackland D, et al. Addressing the global cardiovascular risk of hypertension, dyslipidemia, diabetes mellitus, and the metabolic syndrome in the southeastern United States. Part II. Treatment recommendations for management of the global cardiovascular risk of hypertension, dyslipidemia, diabetes mellitus, and the metabolic syndrome. Am J Med Sci 2005; 329: 292-305. [ Links ]
111. Scheen AJ. Renin-angiotensin system inhibition prevents type 2 diabetes mellitus. Part 1 A meta-analysis of randomized clinical trials. Diabetes Metab 2004; 30: 487-96. [ Links ]
112. Leiter LA, Lewanczuk RZ. Of the rennin-angiotensin system and reactive oxygen species type 2 diabetes and angiotensin II inhibition. Am J Hypertens 2005; 18: 121-8. [ Links ]
113. McNeill AM, Rosamond WD, Girman CJ, Golden SH, Schmidt MI, East HE, et al. The metabolic syndrome and 11 year risk of incident cardiovascular disease in the atherosclerosis risk in communities study. Diabetes 2005; 28: 385-90. [ Links ]
114. Hall WD. A rational approach to the treatment of hypertension in special populations. Am Fam Physician 1999; 60: 156-62. [ Links ]
115. Pinilla A, Barrera M del P, Agudelo JF. Guía de atención de la hipertensión arterial. En: Guías de promoción de la salud y prevención de enfermedades en la salud pública. Bogotá; Ministerio de la Protección Social de Colombia; 2007. p. 151-218. [ Links ]
116. Womack CJ, Nagelkirk PR, Coughlin AM. Exercise-induced changes in coagulation and fibrinolysis in healthy populations and patients with cardiovascular disease Sports Med 2003; 33: 795-807. [ Links ]
117. Nissen SE, Tuzcu EM, Schoenhagen P, Crowe T, Sasiela WJ, Tsai J, et al. Statin therapy, LDC cholesterol, C-reactive protein, and coronary artery disease. N Eng J Med 2005; 352: 29-38. [ Links ]
118. Weigle DS. Pharmacological therapy of obesity: past, present, and future. J Clin Endocrinol Metab 2003; 88: 2462-9. [ Links ]
119. Després JP, Golay A, Sjöström L. Rimonabant in Obesity-Lipids Study Group. Effects of rimonabant on metabolic risk factors in overweight patients with dyslipidemia. N Eng J Med 2005; 2121-34. [ Links ]














