Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Revista Colombiana de Cardiología
versión impresa ISSN 0120-5633
Rev. Colom. Cardiol. v.18 n.1 Bogota ene./feb. 2011
Impacto de la rehabilitación cardiaca en pacientes con falla cardiaca de origen isquémico
Impact of heart rehabilitation in patients with heart failure of ischemic origin
(1) Universidad El Bosque, Facultad de Medicina, Bogotá, DC., Colombia.
(2) Fundación Abood Shaio, Departamento de Cardiología, Bogotá, DC., Colombia.
Correspondencia: Dr. Carlos Alberto Quiroz Romero, Fundación Abood Shaio, Diagonal 115A No. 70C-30, Bogotá, DC., Correo electrónico: calquiro7@yahoo.com
Recibido: 29/06/2010. Aceptado: 24/09/2010.
OBJETIVO: establecer el impacto de la rehabilitación cardiaca en pacientes con falla cardiaca de origen isquémico con fracción de eyección menor del 40% en términos de síntomas, a través de la percepción subjetiva de la escala de Borg, VO2, MET y distancia en millas antes y al finalizar la terapia de rehabilitación cardiovascular.
DISEÑO: estudio de cohorte concurrente.
POBLACIÓN: 224 pacientes que ingresaron al programa de rehabilitación cardiaca de La Fundación Clínica Abood Shaio en el periodo comprendido entre el 10 de diciembre de 2004 y el 2 de mayo de 2008.
MEDICIONES: se revisó la base de datos de rehabilitación cardiaca clasificando los parámetros de actividad física al ingreso y al egreso de la terapia.
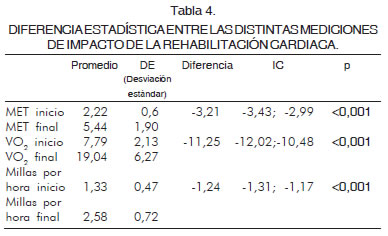
RESULTADOS: en el impacto de la terapia de rehabilitación cardiaca al inicio, 63% de los pacientes se encontraba en las escalas uno y dos de Borg modificada, y al final 85% (p < 0,001) se ubicó en las escalas tres y cuatro; el VO2 al inicio fue de 7,79 y al final 19,04 (p < 0,001); los MET al inicio 2,22 y al final 5,44 (p < 0,001) y la distancia en millas por hora al inicio 1,33 y al final 2,58 (p < 0,001).
CONCLUSIONES: se observó que la rehabilitación cardiaca tuvo un impacto significativo en los pacientes con falla cardiaca de origen isquémico con fracción de eyección del ventrículo izquierdo menor a 40% en términos de percepción de síntomas en forma subjetiva en la escala de Borg, VO2 indirecto, MET y distancia en millas por hora.
PALABRAS CLAVE: cardiopatía isquémica, rehabilitación cardiaca.
OBJECTIVE: to establish the impact of heart rehabilitation in patients with heart failure of ischemic origin with ejection fraction <40% in terms of symptoms by subjective perception of the Borg scale, VO2, MET and distance in miles before and at the end of cardiovascular rehabilitation therapy.
DESIGN: concurrent cohort study.
POPULATION: 224 patients admitted to the Abood Shaio Clinic Foundation cardiac rehabilitation program in the period from December 10, 2004 to May 2, 2008.
MEASUREMENTS: it was reviewed the database of cardiac rehabilitation classifying physical activity parameters on admission and at discharge from therapy.
RESULTS: with regard to the impact of cardiac rehabilitation therapy at baseline, 63% of patients were in the modified one and two Borg scale and at the end, 85% of patients (p <0.001) was placed on the three and four scales; VO2 at baseline was 7.79 and to the end 19.04 (p <0.001); the METS at the beginning was 2.22 and at the end 5.44 (p <0.001) and distance in miles per hour at the beginning was 1, 33 and at the end 2.58 (p <0.001).
CONCLUSIONS: it was found that cardiac rehabilitation had a significant impact in patients with ischemic heart failure with left ventricular ejection fraction <40% in terms of subjective perception of symptoms in the Borg scale, indirect VO2, METS and distance in miles per hour.
KEY WORDS: ischemic heart disease, cardiac rehabilitation.
Introducción
La insuficiencia cardiaca es un problema de salud pública mundial. La falla cardiaca ocurre en 4,8 millones de norteamericanos y es el principal motivo de hospitalización en mayores de 65 años.
En Colombia, según los registros del Ministerio de Salud y la Organización Mundial de la Salud sobre los indicadores básicos de salud del año 2001, la tasa de mortalidad general por causas cardiovasculares fue de 113,4 por 100.000 habitantes para 1998 y de ésta 9,3 correspondía a insuficiencia cardiaca (1).
La enfermedad coronaria se conoce como la principal causa de falla cardiaca; pese a ello, gracias a los avances de las últimas décadas en su tratamiento desde el punto de vista farmacológico (beta-bloqueadores, inhibidores de la enzima convertidora de angiotensina, bloqueadores de aldosterona, etc.) e intervencionista (resincronización cardiaca, cirugía, asistencia ventricular, etc.) se ha modificado su curso. En este proceso también intervienen las repercusiones sociales y personales como componentes del tratamiento a través de los programas de rehabilitación cardiaca, los cuales están conformados por entrenamiento físico, educación de los pacientes y sus familiares a fin de lograr la adherencia de la terapia farmacológica, prevención secundaria y ayudas psico-sociales, y han mostrado mejoría en el pronóstico de la falla cardiaca de origen isquémico. En diferentes estudios se ha evidenciado que el entrenamiento físico, en conjunto con el tratamiento farmacológico reducen la mortalidad hasta en 25% (2).
Con base en diferencias culturales y epidemiológicas, no se tiene certeza de que en esta población dichos programas de rehabilitación cardiaca se cumplan en igual proporción en los pacientes con falla cardiaca de origen isquémico. Así mismo, dada la gran cantidad de pacientes que se incluyen en los programas de rehabilitación cardiaca con esta patología, es importante identificar las variables que se modifican durante estos programas en nuestra población; esto es: factores de riesgo, adherencia al tratamiento farmacológico e impacto en la calidad de vida o tolerancia al ejercicio. Todo este conocimiento permitirá continuar, cambiar o mejorar las estrategias actuales de promoción, prevención y tratamiento para falla cardiaca de origen isquémico.
Marco teórico
La insuficiencia cardiaca es un síndrome clínico que se caracteriza por la incapacidad del corazón para suministrar un volumen de sangre adecuado que supla los requerimientos metabólicos del organismo, sin que se eleven sus presiones de llenado. Puede ser causada por anormalidades primarias cardiacas o ser el resultado de alteraciones extra-miocárdicas (3, 4).
Usualmente, los pacientes con falla cardiaca tienen capacidad limitada para el ejercicio debido a síntomas como fatiga y disnea generada por bajo gasto cardiaco y disminución del flujo sanguíneo al músculo esquelético. Es así como previamente con el uso de inotrópicos y vasodilatadores, tales como inhibidores de la enzima convertidora de angiotensina y la combinación de medicamentos como hidralazina y nitratos, se encontró una mejoría del gasto cardiaco y la sobrevida en estos pacientes, sin embargo esto no lleva a una mejor tolerancia del ejercicio en forma aguda (5). A pesar de estos cambios, el impacto negativo en la calidad de vida y la mortalidad continúa siendo considerablemente alto, y de ahí la importancia de los programas de rehabilitación cardiaca para modificar la enfermedad.
La rehabilitación cardiaca hace referencia a la coordinación e intervención multifacética designada a optimizar la función física, social y psicológica del paciente cardiaco, en suma a la estabilización, disminución, o incluso reversión de la progresión del proceso de enfermedad aterosclerótica, reduciendo la morbilidad y mortalidad (6).
Epidemiología
El envejecimiento de la población y el aumento de la sobrevida de los pacientes con patología cardiaca por medio de las innovaciones terapéuticas, han llevado a un incremento en la incidencia de la insuficiencia cardiaca. A pesar de los adelantos en el tratamiento la tasa de mortalidad de estos pacientes permanece inaceptablemente alta (4). En Estados Unidos, aproximadamente 5 millones de pacientes tienen falla cardiaca, y más de 550.000 son diagnosticados por primera vez cada año. En 2001 cerca de 53 000 pacientes murieron por esta causa (7).
Los programas de rehabilitación cardiaca mejoran desenlaces como muerte y recurrencia de infarto en pacientes con falla cardiaca de origen isquémico. Esto se ha demostrado en meta-análisis en pacientes con enfermedad coronaria (la mayoría post-infarto agudo del miocardio) (8, 9).
Prevalencia
A pesar de las diferencias entre los estudios todo indica que la prevalencia de la falla cardiaca y la disfunción ventricular izquierda aumentan en 6% a 10% por año a medida que avanza la edad; en afro-americanos ésta es 25% mayor que en caucásicos (10).
En el estudio Framingham se encontró una prevalencia en hombres de 8 por 1.000 a una edad de 50 a 59 años, aumentando a 66 por 1.000 a la edad de 80 a 89 años; en mujeres se hallaron valores similares (8 y 79 por 1.000) (11).
La falla cardiaca puede ocurrir con fracción de eyección ventricular normal y sin alteraciones valvulares en el ecocardiograma hasta en una tercera parte de los pacientes, lo que se conoce como «disfunción diastólica». La prevalencia de falla cardiaca por esta disfunción es variable en diferentes estudios, lo cual puede obedecer al uso de diferentes criterios para su definición (12).
Incidencia
En el estudio Framingham la incidencia se dobló en cada década de la vida, aumentando menos rápido en mujeres que en hombres. La incidencia anual en hombres fue de 2 por 1.000 a la edad de 35 a 64 años, y se aproxima a 10 por 1.000 habitantes después de los 65 años (4, 5).
Mortalidad
El tiempo medio de sobrevida después del diagnóstico de falla cardiaca fue 1,7 años en hombres y 3,2 años en mujeres, y al cabo de cinco años sólo 25% de los hombres y 38% de las mujeres permanecieron con vida. La mortalidad anual es de 25%, es más alta en pacientes con disfunción sistólica (entre 10% a 15%) en comparación con los que presentan disfunción diastólica (5% a 8%) y aumenta con la edad (4, 12).
Los programas de rehabilitación cardiaca tienen impacto en la mortalidad por cardiopatía de origen isquémico (8, 9). Los siguientes son algunos de los hallazgos de un meta-análisis realizado en pacientes con falla cardiaca originada en la enfermedad coronaria (8):
- Sólo la rehabilitación con ejercicio produce una reducción en todas las causas de muerte (6,2% vs. 9%, RR 0,72, IC 95% 0,54-0,95) y una reducción en recurrencia del infarto (RR 0,76, IC 95% 0,57-1,01).
- Un programa combinado de rehabilitación con ejercicio y educación sobre los factores de riesgo, mostró una reducción significativa en todas las causas de mortalidad (9,3% vs. 10,8%, RR 0,88, IC 95% 0,74-1,04) y una reducción de recurrencia de infarto 0,62, IC 95% 0,44-0,87).
- La educación sin el ejercicio también fue benéfica, con una reducción de todas las causas de mortalidad (0,87, IC 95% 0,76-0,99) y una disminución significativa en recurrencia del infarto (0,86, IC 95% 0,72-1,03).
Miocardiopatía isquémica
La aterosclerosis coronaria es la causa más común de miocardiopatía en los Estados Unidos; se presenta en 50% a 75% de los pacientes con falla cardiaca y usualmente está relacionada con infarto del miocardio y remodelamiento ventricular. Ocurre por pérdida de unidades de miocardio contráctil y fibrosis, lo que disminuye su función cardiaca y genera falla cardiaca sistólica (13, 14).
La importancia de determinar si la causa de la miocardiopatía es la enfermedad coronaria radica en un peor pronóstico y se relaciona con la severidad documentada en la angiografía (14).
Presentación clínica de falla cardiaca
El síndrome clínico de falla cardiaca resulta de disfunción del pericardio, el miocardio, el endocardio o los grandes vasos, pero en la mayoría de los casos los síntomas obedecen a disfunción del ventrículo izquierdo (15).
Para la evaluación inicial del paciente se cuantifica el grado de limitación funcional generado por la falla cardiaca. Para ello se usa la escala de la New York Heart Association, por medio de la cual se clasifica a los pacientes de I a IV de acuerdo con el esfuerzo necesario para desencadenar síntomas como disnea, palpitaciones o angina. Esta clasificación establece la severidad de la enfermedad, orienta el tratamiento y es un marcador pronóstico (3).
Progresión de la falla cardiaca
Es importante tener en cuenta que esta enfermedad evoluciona en el tiempo. La disfunción del ventrículo izquierdo comienza con alguna lesión o estrés del miocardio y generalmente es un proceso progresivo. La principal manifestación de esta progresión es el cambio en la geometría del ventrículo izquierdo así como la dilatación y la hipertrofia, y finalmente el remodelamiento miocárdico. El cambio de tamaño de las cámaras no sólo aumenta el estrés hemodinámico de las paredes del ventrículo en la fase de llenado sino que además deprime su adaptabilidad mecánica e incrementa la magnitud del flujo regurgitante a través de la válvula mitral. Estos efectos permanentes exacerban el proceso de remodelamiento y generalmente preceden el desarrollo de los síntomas, meses e incluso años atrás; continúa después de la aparición de los síntomas y contribuye a su empeoramiento a pesar del tratamiento.
La progresión de la falla cardiaca se clasifica en cuatro estadios (4):
A: pacientes con alto riesgo por la presencia de condiciones que están fuertemente relacionadas con el desarrollo de falla cardiaca en ausencia de anormalidad estructural o funcional del pericardio, miocardio o válvulas cardiacas sin signos ni síntomas de falla cardiaca.
B: enfermedad estructural cardiaca fuertemente relacionada con el desarrollo de falla cardiaca pero que no evidencia síntomas ni signos.
C: síntomas previos o actuales de falla cardiaca asociada a enfermedad estructural cardiaca.
D: enfermedad estructural cardiaca y síntomas marcados de falla cardiaca de reposo a pesar de un óptimo tratamiento médico y que requieren intervención especializada.
Esta clasificación permite ofrecer tratamientos específicos para cada etapa de la enfermedad y disminuir de esta forma la morbilidad y mortalidad de la falla cardiaca (4).
Tratamiento
Éste se establece con base en el estadio de la falla cardiaca. En estadio A, la conducta consiste en controlar factores de riesgo tales como hipertensión arterial, diabetes mellitus, dislipidemias, entre otros, y así prevenir el remodelamiento miocárdico. Se ha demostrado que el tratamiento de la hipertensión reduce la ocurrencia de hipertrofia ventricular izquierda y mortalidad cardiovascular, y disminuye la incidencia de falla cardiaca en 30% a 50% (3, 4, 16). De otra parte, el tratamiento de los pacientes de alto riesgo es crucial; por ejemplo, los diabéticos sin hipertensión ni historia de falla cardiaca se tratan con inhibidores de la enzima convertidora de angiotensina, con lo cual se ha demostrado una notable disminución en la incidencia de muerte, infarto agudo del miocardio y enfermedad cerebrovascular, al igual que en los pacientes con enfermedad vascular (3).
Para los pacientes en estadio B, C o D la meta es mejorar la sobrevida, retardar la progresión de la enfermedad, mejorar los síntomas y minimizar los factores de riesgo. La modificación del estilo de vida también es útil para controlar los síntomas de falla cardiaca (dieta hiposódica con restricción de líquidos, adherencia a la medicación, monitoreo del peso y suspensión del alcoholismo y tabaquismo). Los inhibidores de la enzima convertidora de angiotensina mejoran la sobrevida, disminuyen la estancia hospitalaria, mejoran los síntomas y, después de un infarto agudo del miocardio, revierten el remodelamiento y disminuyen los niveles neurohormonales. Están indicados para todos los pacientes con estadio B, C o D, excepto si presentan falla renal crónica con depuración de creatinina menor de 30 o hipercalemia. También se han recomendado los bloqueadores del receptor de angiotensina, aunque no como tratamiento de primera línea sino en aquellos pacientes que no toleren los inhibidores de la enzima convertidora de angiotensina (3, 4, 17).
Los beta-bloqueadores mejoran la sobrevida, la mortalidad, la fracción de eyección, el remodelamiento, la calidad de vida, el tiempo de hospitalización y la incidencia de muerte súbita. Se usan en pacientes estables sin exacerbación reciente y que hayan requerido inotrópicos o tengan evidencia clínica de retención de líquidos. En pacientes con enfermedad pulmonar (enfermedad pulmonar obstructiva crónica, asma bronquial), diabetes con episodios frecuentes de hipoglucemia y aquellos que presentan bradiarrtimias o bloqueos cardiacos GI y GII Mobitz I, deben iniciarse con precaución extrema; en los bloqueos GII Mobitz II y GIII están contraindicados, excepto si tienen un marcapaso implantado. De este grupo de medicamentos los más recomendados en la actualidad son: carvedilol, bisoprolol y metoprolol de larga acción (3, 4, 18).
En los pacientes en estadios C o D, la evidencia apoya el uso de espironolactona en clase funcional III o IV de la NYHA (19).
Debido a la sobrecarga de volumen, los diuréticos son la base para el control sintomático de la retención hídrica; tanto los diuréticos de asa como las tiazidas pueden usarse por separado o en combinación para promover la diuresis (3, 4).
El uso de digoxina en pacientes sintomáticos con fracción de eyección baja, no ha mostrado diferencia en la mortalidad, pero sí en cuanto a la disminución de los síntomas de falla cardiaca y el número de hospitalizaciones. Es ideal mantener una concentración sérica de digoxina mayor a 0,09 ng/mL, la cual es efectiva para disminuir el número de eventos cardiovasculares sin producir toxicidad. Debe usarse con precaución en pacientes ancianos o con falla renal, puesto que son más susceptibles a su toxicidad; así mismo, debe tenerse en cuenta que el uso concomitante de amiodarona eleva los niveles plasmáticos de digoxina (20, 21).
En caso de que el paciente reciba inhibidores de la enzima convertidora de angiotensina y beta-bloqueadores, y persistan los síntomas de falla cardiaca, se acepta la adición de hidralazina más nitratos (4, 22).
Para el tratamiento de la falla cardiaca con disfunción diastólica debe tenerse en cuenta que el ventrículo izquierdo es muy susceptible a la disminución excesiva de la precarga y puede haber reducción del gasto cardiaco e hipotensión secundarios al tratamiento con diuréticos y venodilatadores como nitratos, calcioantagonistas dihidropiridínicos e inhibidores de la enzima convertidora de angiotensina, por lo cual estos fármacos deben usarse con precaución (4).
Dentro de las terapias no farmacológicas se ha propuesto la resincronización cardiaca para promover la coordinación electromecánica y mejorar la sincronía ventricular en pacientes sintomáticos con disfunción sistólica severa y defectos de la conducción intraventricular clínicamente significativos, en particular bloqueo de rama izquierda. Los efectos de esta conducta incluyen reversión del remodelamiento con disminución del tamaño del corazón y del volumen ventricular, mejoría de la fracción de eyección y disminución de la insuficiencia mitral. Clínicamente se observa mejoría de la tolerancia al ejercicio, calidad de vida y disminución del número de hospitalizaciones (4). Otra de las alternativas en pacientes con falla cardiaca en estadio D es el transplante cardiaco en aquellos con alteración funcional severa o dependencia de inotrópicos endovenosos, y la ventriculectomía como alternativa quirúrgica en individuos con falla refractaria de origen isquémico (4).
En pacientes con prescripción de ejercicio y tratamiento de la falla cardiaca se han encontrado respuestas variables de acuerdo con el tipo de medicamento utilizado, como por ejemplo, con el uso de carvedilol que no se modifican sus niveles. Por el contrario, en quienes reciben digital se ha observado modificación en los niveles con disminución a nivel plasmático y aumento a nivel muscular; sin embargo, en otro estudio no se evidenciaron modificaciones al medir los cambios en la farmacocinética del medicamento, y en comparación con la capacidad aeróbica entre ancianos y jóvenes sí se hubo un incremento significativo a favor de los primeros. Medicamentos como la warfarina, de uso frecuente en estos pacientes por diferentes condiciones cardiovasculares, se encontró una modificación inversa entre los niveles de INR y la actividad física, lo cual se cree puede atribuirse al aumento en la unión de este medicamento a la albúmina y a la disminución de sus niveles en plasma. Por último, al parecer el ácido acetil salicílico en pacientes con prescripción de ejercicio aumenta la absorción gastrointestinal; pese a ello no se ha documentado su impacto a nivel cardiovascular (23).
Rehabilitación en falla cardiaca
Gracias al conocimiento que han arrojado los últimos estudios acerca de la fisiopatología de la falla cardiaca, se han logrado entender con más claridad muchos de los mecanismos en los cuales el ejercicio y otras intervenciones de rehabilitación ejercen influencia en esta patología.
Los beneficios de la rehabilitación cardiaca en la capacidad física y la tolerancia al esfuerzo, han sido estimados por la duración del esfuerzo o bien por el pico de VO2 (24). El VO2 representa el nivel máximo de metabolismo oxidativo que involucra un grupo de músculos largos, el cual puede aumentar desde un valor en reposo de 3,5 mL/kg/min hasta quince veces el valor normal (30 a 50 mL/kg/min). El VO2máx se considera reducido cuando está por debajo del 80% del valor predicho (25).
Se estima que el entrenamiento físico permite prever una mejoría entre 17% y 30% del tiempo de ejercicio y del pico de VO2. El rendimiento submáximo (que condiciona las actividades cotidianas) mejora en parte la disminución de los síntomas con beneficio en la clase funcional y mejoría de la calidad de vida (6, 26).
Rehabilitación cardiaca en falla cardiaca de origen isquémico
El objetivo de la terapia de rehabilitación es prevenir la incapacidad resultante de la enfermedad coronaria, principalmente en pacientes ancianos y aquellos con ocupaciones que involucren ejercicio físico, e igualmente eventos coronarios, hospitalizaciones y muertes de origen cardiaco a través de un programa prescrito de ejercicio e intervenciones para modificar factores de riesgo coronario (27).
El ejercicio también parece beneficiar al paciente con enfermedad coronaria estable. Así se documentó en un ensayo clínico donde 101 hombres menores de 70 años con angina clase I a III y evidencia angiográfica de enfermedad coronaria, fueron aleatorizados a un programa de ejercicio (veinte minutos de bicicleta ergométrica/día) o intervención coronaria con angioplastia más stent. Al año, la sobrevida libre de eventos cardiacos (muerte cardiaca, paro cardiaco, infarto agudo al miocardio, ECV, revascularización u hospitalización por empeoramiento de angina), fue significativamente mayor con el ejercicio (88% vs. 70%) (28).
El ejercicio posterior a un infarto agudo al miocardio puede mejorar la función ventricular izquierda y atenuar el remodelamiento miocárdico, tal como se demostró en el Exercise in Left Ventricular Dysfunction (ELVD), en el cual la eficacia del ejercicio fue evaluado en pacientes con un primer infarto con onda Q y fracción de eyección menor de 40%. Un programa de ejercicio a seis meses aumentó la capacidad del ejercicio y la fracción de eyección (desde 34% a 38%), mientras los volúmenes de fin de diástole y sístole del ventrículo izquierdo no variaron en comparación con el grupo control (29).
Los programas de rehabilitación cardiaca que combinan el ejercicio con la educación sobre los factores de riesgo, deberían beneficiar en la prevención secundaria de la enfermedad coronaria. Sin embargo, muchos estudios con pequeñas muestras no detectaron diferencias en mortalidad.
Las limitaciones de estos pequeños ensayos clínicos llevaron a la publicación de un meta-análisis, previamente mencionado, en donde se evidencia una reducción significativa en todas las causas de mortalidad e infarto recurrente (8).
En otro meta-análisis el ejercicio durante la rehabilitación cardiaca (con o sin educación de factores de riesgo) evidencia una reducción de los niveles de colesterol total (14,3 mg/dL), triglicéridos (20,4 mg/dL), presión sanguínea sistólica (3,2 mm Hg) y cese del tabaquismo (OR 0,64). Sin embargo, no se encontró una diferencia significativa en los niveles de colesterol LDL y HDL (9).
Intervención psicosocial como parte de la rehabilitación cardiaca
En el ensayo ENRICHD en intervenciones psicosociales en 2.481 pacientes que sufrieron infarto agudo del miocardio, quienes recibieron la intervención tenían menores niveles de depresión y mejor soporte social percibido, sin que se diera una reducción en la mortalidad (24% en ambos grupos en un seguimiento a 29 meses) (30).
En un ensayo clínico aleatorizado de 134 individuos con enfermedad cardiaca isquémica estable (57% con un previo infarto agudo del miocardio) e isquemia inducida por ejercicio, los pacientes fueron asignados a solo cuidado médico usual, con ejercicio por treinta minutos tres veces por semana o con 1,5 horas de manejo de estrés durante dieciséis semanas (31). En comparación con el cuidado usual, el manejo del estrés y la práctica de ejercicio se asociaron con una reducción significativa en los síntomas depresivos (sin diferencia entre los grupos en medidas de hostilidad y ansiedad), y con una mejoría significativa en los marcadores de riesgo cardiovascular.
Mecanismos de beneficio de la rehabilitación cardiaca
Numerosos factores pueden contribuir al beneficio del ejercicio como parte de la rehabilitación. Estos incluyen mejoría en el perfil lípidico, reducción de la presión sanguínea, tratamiento y prevención de la diabetes mellitus tipo 2.
Otros factores que pueden influir incluyen una reducción en la inflamación, manifestada por una caída en la proteína C reactiva que es independiente de la pérdida de peso y de otras terapias médicas y posible pre-acondicionamiento isquémico (32). El ejercicio también contribuye a mejorar la función endotelial y lleva a un balance fibrinolítico favorable.
Impacto a largo término de la rehabilitación cardiaca
En el ensayo ELMI, se evaluaron 322 pacientes asignados a cuidado usual o intervenciones (sesión de ejercicio, seguimiento telefónico, sesiones de consulta y reportes a los médicos familiares participantes) que requería de un total de dieciséis horas de contacto directo (33). Luego de cuatro años, en el score de riesgo de Framingham, el colesterol LDL y total fue significativamente más bajo comparado con su basal en el grupo intervenido, pero no así en el grupo control. La presión sanguínea disminuyó en el grupo intervenido y permaneció en el grupo de cuidado usual.
Algunos autores como Smart y Marwick revisaron 81 estudios de entrenamiento físico en pacientes con falla cardiaca que incluía 2.387 pacientes. El consumo máximo de oxígeno aumentó en 16% con el entrenamiento. Allí no hubo ninguna muerte relacionada con el ejercicio. Los datos de desenlace fueron evaluados en 1.197 pacientes aleatorizados asignados a ejercicio (n= 622) y el grupo control (n= 575). Durante el periodo de seguimiento de 5,9 meses no hubo diferencia en el total de eventos adversos definidos como hospitalización o retiro del estudio, pero las muertes fueron 29% más bajas en los sujetos en entrenamiento físico (p= 0,06). Finalmente, los autores concluyen que el ejercicio es seguro, mejora la tolerancia al ejercicio en pacientes con falla cardiaca y reduce la mortalidad (34).
Pronóstico
El principal objetivo en el manejo de la falla cardiaca es la identificación precoz de los pacientes con peor pronóstico y de aquellos que se beneficiarían de tratamiento médico intensivo, rehabilitación cardiaca y trasplante cardiaco, o ambos.
La capacidad de ejercicio medida en MET en pacientes con enfermedad cardiovascular y en personas sanas, se considera un factor de buen pronóstico. Se ha documentado que el riesgo de muerte en un sujeto con menos de 5 MET es el doble comparado con aquel que logra más de 8 (35).
Los siguientes son aspectos que predicen sobrevida en los pacientes con falla cardiaca (36, 37):
- Clase funcional NYHA, ya que se ha encontrado diferente mortalidad de acuerdo con esta clasificación; para la clase I la mortalidad a uno y cuatro años es de 5% y 19% respectivamente, para las clases II y III es de 5% y 40% y para la clase IV es de 44% a los seis meses y de 64% a los doce.
- Fracción de eyección baja.
- Disfunción diastólica.
- Disfunción del ventrículo derecho: disminución de la fracción de eyección del ventrículo derecho, aumento de tamaño del ventrículo derecho e insuficiencia tricúspide.
- Signos de perfusión disminuida: tensión arterial media baja, insuficiencia renal, actividad neurohumoral (hiponatremia por secreción de hormona antidiurética, aumento de renina plasmática, norepinefrina, péptido natriurético cerebral y endotelina (1).
- Comorbilidad: diabetes mellitus tipo 2, enfermedad cardiaca isquémica y extensión de la misma.
- Adicionales: hallazgos en el ecocardiograma, parámetros hemodinámicos (aumento de la presión de pulso, baja respuesta de la frecuencia cardiaca durante el ejercicio, disminución de la variabilidad de la frecuencia cardiaca).
- Anormalidades hematológicas (disminución del porcentaje de linfocitos, leucocitos mayores de 7.000 en cardiopatía isquémica, VSG mayor a 15 mm).
En la mitad de los casos la rehospitalización es precipitada por pobre adherencia al tratamiento (38). Otras causas son infección, principalmente de origen pulmonar, arritmias (dentro de estas la más frecuente es la fibrilación auricular), uso de calcioantagonistas y reducción inapropiada de la terapia de falla cardiaca (39).
Los programas de falla cardiaca han mostrado mejorar la calidad de vida y disminuir el número de hospitalizaciones, incluso en pacientes con clase funcional III y IV admitidos para trasplante; sin embargo, no hay cambios en todas las causas de mortalidad (40).
Prevención
Requiere detección temprana y tratamiento de las condiciones que predisponen en los pacientes de alto riesgo, antes de desarrollar los síntomas de falla cardiaca (4).
La meta es disminuir los factores de riesgo y realizar tamizaje para falla cardiaca en los pacientes de alto riesgo. El ecocardiograma es el método básico para este tamizaje y debería hacerse en forma periódica a los pacientes con comorbilidad que predisponga al desarrollo de la enfermedad. Otras medidas para la identificación de pacientes consisten en la realización de un electrocardiograma en busca de signos de hipertrofia ventricular izquierda, la toma de la frecuencia cardiaca en reposo, la determinación de la tensión arterial, el control del peso, la medición de la capacidad vital, la determinación de la presencia de soplos cardiacos y el control de la aparición de enfermedad coronaria y diabetes.
Justificación e impacto
Este estudio buscó establecer el impacto de la terapia de rehabilitación cardiovascular a través de la medición de los parámetros de actividad física de los pacientes en falla cardiaca de origen isquémico de la Fundación Clínica Shaio.
Esta información permitirá mejorar los programas de promoción, prevención y principalmente de rehabilitación, teniendo como base la falla cardiaca de origen coronario relacionada en esta institución.
Con este conocimiento se podrá intervenir en los programas de rehabilitación cardiaca, basados en los cambios en las diferentes variables encontradas en la población, y se podrán determinar los factores predominantes que disminuyan o modifiquen las condiciones que resulten asociadas a la falla cardiaca de este origen a fin de lograr la independencia de estos pacientes en las actividades cotidianas de la vida y en su interacción familiar, social y laboral.
Objetivos del estudio
Objetivo general
Establecer el impacto de la rehabilitación cardiaca en pacientes con falla cardiaca de origen isquémico con fracción de eyección menor del 40% en términos de síntomas a través de la percepción subjetiva de la escala de Borg, VO2, MET y distancia en millas, antes y al finalizar la terapia de rehabilitación cardiovascular durante el periodo comprendido entre diciembre 10 de 2004 y mayo 2 de 2008.
Objetivos específicos
- Determinar la frecuencia de los factores de riesgo cardiovascular y comorbilidades en la población a estudio.
- Establecer la intensidad del ejercicio al inicio y final de la rehabilitación cardiaca.
- Fijar la frecuencia y las características del tratamiento administrado para el manejo de la enfermedad.
- Comparar si el número de sesiones supervisadas incide en los cambios de las variables cardiovasculares y de composición corporal.
Metodología
Diseño
Estudio de cohorte concurrente.
Población a estudio
Todos los pacientes con diagnóstico clínico de falla cardiaca de origen isquémico que ingresaron al programa de rehabilitación cardiaca en el periodo comprendido entre el 10 de diciembre de 2004 y el 2 de mayo de 2008. Se excluyen aquellos en quienes no se podía obtener la información requerida para diligenciar el instrumento de recolección de datos diseñado para este fin.
Mediciones (Tabla 1)

Identificación
Se describió la edad en años y el género (femenino o masculino).
Enfermedad coronaria
Se determinó la presencia de esta condición por medio de los antecedentes de intervenciones (cateterismo cardiaco, revascularización percutánea y quirúrgica) registrados en la historia clínica.
Factores de riesgo
Se registró la presencia de hipertensión arterial, diabetes mellitus, dislipidemia, tabaquismo, obesidad, sedentarismo e historia familiar.
El diagnóstico de hipertensión arterial se determinó por antecedente o como nuevo diagnóstico durante el periodo de rehabilitación, según los criterios del Séptimo Comité Conjunto para el Tratamiento, Prevención y Detección de la Hipertensión (16).
La diabetes mellitus se estableció por el antecedente previo o como nuevo diagnóstico intrahospitalario según las guías de la ALAD (41).
La dislipidemia se determinó por antecedente o como nuevo diagnóstico según criterios de clasificación del ATP III (42).
La presencia de factores de riesgo como: obesidad, sedentarismo e historia familiar, se confirmó por los antecedentes conocidos por el paciente que estuvieran documentados y registrados en la historia clínica previa o durante el seguimiento en el programa de rehabilitación cardiaca.
El tabaquismo se consideró positivo si el paciente fumaba o fumó al menos un cigarrillo al día, incluyendo aquellos que fumaban pipas y cigarros (43).
Antecedentes farmacológicos
Se determinó el tipo de tratamiento que recibía al ingresar al programa de rehabilitación cardiaca, agrupándolo en: inhibidores de la enzima convertidora de angiotensina, beta-bloqueadores, ARA 2, espironolactona, furosemida, hidroclorotiazida, nitratos, digitálico, anticálcicos, amiodarona, warfarina y ácido acetil salicílico.
Antecedentes de intervenciones
Se establecieron los eventos quirúrgicos y la colocación de dispositivos de la siguiente forma: revascularización miocárdica (definida como el antecedente de puentes aorto-coronarios), angioplastia (dilatación coronaria por cateterismo cardiaco), marcapasos, cardiodesfibrilador y resincronizador.
Hallazgos paraclínicos
Se tuvieron en cuenta los hallazgos de fracción de eyección por ecocardiograma y cateterismo cardiaco para clasificar los pacientes que ingresaron al estudio con cardiopatía isquémica (fracción de eyección del ventrículo izquierdo menor a 40%).
Seguimiento durante la rehabilitación
Se clasificó la mejoría en la intensidad del esfuerzo físico y la capacidad funcional al ingreso y al egreso del programa de rehabilitación cardiovascular midiendo variables como la clasificación de Borg, la distancia recorrida en millas, los MET y el VO2.
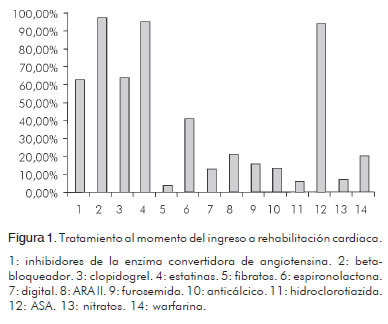
La escala de Borg relaciona la sensación de esfuerzo que percibe un individuo y su valor numérico que va de cero a diez (Figura 1). Es una forma subjetiva de controlar el nivel de intensidad del esfuerzo durante el entrenamiento. Originalmente fue descrita por el Dr. Gunnar Borg en 1962, y su valor es ese momento era de 0 a 20, el cual posteriormente fue modificado de 0 a 10 (Tabla 1).
Procedimiento
Recolección de datos
Se ingresó toda la información en una base de datos creada en Excel, donde se consignaron las diferentes variables del programa de rehabilitación cardiaca de la Fundación Clínica Shaio.
Los datos fueron obtenidos de la base de datos que tiene el programa de rehabilitación cardiaca. De allí se analizaron los que cumplían con los criterios de inclusión.
Análisis estadístico
Se hizo una descripción de frecuencias de las principales características de la población utilizando promedios y desviación estándar para el caso de variables continuas como edad y fracción de eyección, así como porcentajes en el caso de variables cualitativas tales como género, factores de riesgo cardiovascular, entre otras.
Para la comparación de las variables categóricas se utilizó la prueba de proporciones de Wilcoxon para muestras pareadas, y para variables continuas se usó la prueba t de Student para la misma clase de muestras. Se consideró significativa una p < 0,05.
Aspectos éticos
De acuerdo con la resolución 08430 de 1993 del entonces Ministerio de Salud de Colombia, el estudio se catalogó como una investigación sin riesgo por lo cual no se solicitó consentimiento informado escrito; sin embargo se preservó la privacidad del paciente.
Resultados
En el periodo comprendido entre el 10 de diciembre de 2004 y el 2 de mayo de 2008 ingresaron y terminaron el programa de rehabilitación cardiaca de la Fundación Clínica Shaio 214 pacientes con diagnóstico de falla cardiaca de origen isquémico con fracción de eyección del ventrículo izquierdo menor o igual a 40%.
Características generales de la población
La edad osciló entre los 31 y 88 años, con un promedio de 64 años. El 81% (n= 174) de los pacientes eran de género masculino. En cuanto al número de sesiones en rehabilitación cardiaca la mayor frecuencia fue de 18 con 74,9% (n= 160), seguida de 12 con 11,2% (n= 24), y 24 sesiones con 4,5% (n= 9). Por semanas lo más frecuente fueron dos sesiones con 95,1% (n= 203).
De los pacientes que ingresaron y finalizaron el programa de rehabilitación cardiaca con falla cardiaca de origen isquémico, dentro de sus antecedentes 53,2% (n= 114) habían presentado infarto al miocardio y 46,7% (n= 100) con angina. Dentro de los factores de riesgo predominaron en su orden: dislipidemia con 69,6% (n= 149), hipertensión arterial 56% (n= 120), sedentarismo 42% (n=90), obesidad 27,1% (n= 58), diabetes mellitus 19,2% (n= 41) y tabaquismo 19,6% (n=42). Como dato relevante, se documentó la presencia de historia familiar con enfermedad coronaria en 17,2% (n= 37) de los pacientes (Tabla 2).
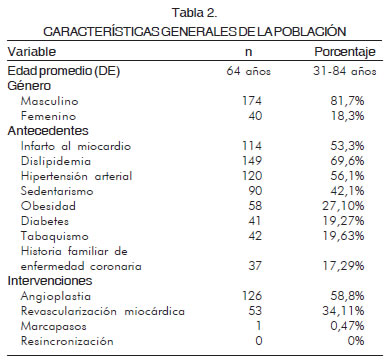
Con antecedentes de intervenciones 58,8% (n= 132) fueron intervenidos de manera percutánea con angioplastia, 34,1% (n= 76) con revascularización quirúrgica, y sólo un paciente tenía marcapasos (0,47%) (Tabla 2).
Al ingreso al programa 61,6% (n= 132) recibían tratamiento para cardiopatía de origen isquémico con inhibidores de la enzima convertidora de angiotensina, 96,2% (n= 215) con beta-bloqueadores, 63% (n= 135) con clopidogrel, 93,9% (n= 201) con estatinas, 2,3% (n= 5) con fibratos, 40,1% (n= 89) con espironolactona, 12,1% (n=26) con digitálico, 20% (n=43) con ARA II y 15,4% (n= 33) con furosemida. Otros medicamentos: 12,6% (n=27) anticálcicos, 5,1% (n=11) hidroclorotiazida, 93,4% (n=208) aspirina, 6,5% (n=14) nitratos y 19,1% (n=41) warfarina (Figura 1).
Impacto del programa de rehabilitación cardiaca
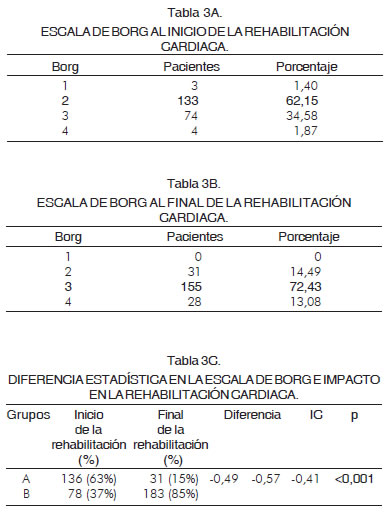
En el desenlace de percepción del esfuerzo al iniciar la rehabilitación 62,1% (n= 133) de pacientes se encontraba en escala 2 de Borg y al final de la rehabilitación 72,42% (n= 155) se ubicaba en la escala 3.
Se agruparon los pacientes de las escalas 1 y 2 de Borg en grupo A y los pacientes de las escalas 3 y 4 de Borg en grupo B. Inicio de la rehabilitación: grupo A (n= 136) y grupo B (n= 78); posterior a la terapia de rehabilitación cardiaca: grupo A (n= 31) y grupo B (n= 183) p < 0,001 (Tablas 3 A, B y C).
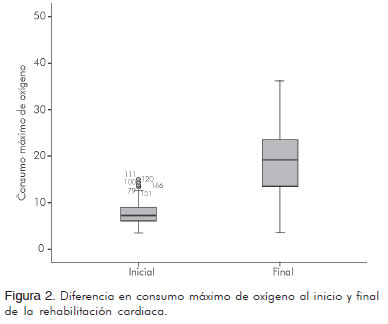
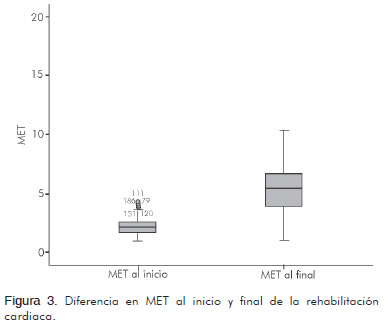
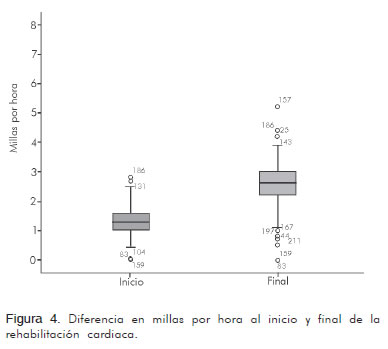
En cuanto al VO2 medido en forma indirecta fue en promedio de 7,79 ± 2,13 mL/kg/min y 19,04 mL/kg/min ± 6,27 al inicio y al final del programa respectivamente (p < 0,001) (Figura 2). Al comparar los MET al inicio y al final de la rehabilitación el promedio fue de 2,22 ± 0,6 y 5,44 ± 1,90 respectivamente (p < 0,001) (Figura 3). Además, se cotejaron el número de millas recorridas por hora, teniendo al inicio un promedio de 1,33 ± 0,47 y al final de 2,58 ± 0 (p < 0,001) (Figura 4) (Tabla 4).
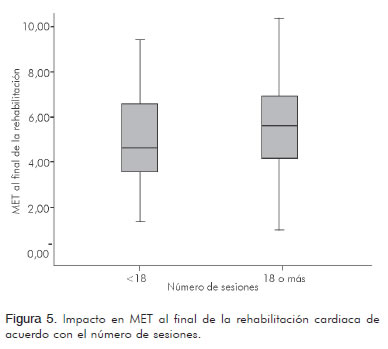
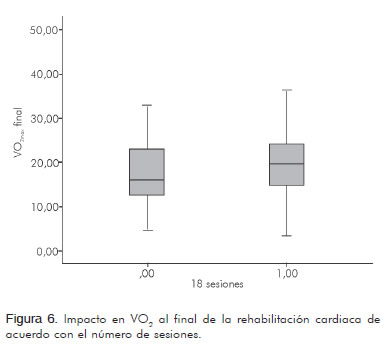
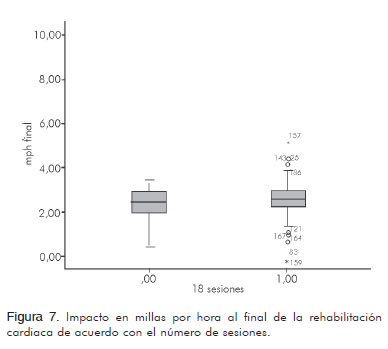
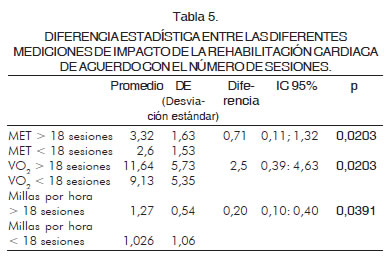
En cuanto al número de sesiones se compararon los pacientes que realizaron más de 18 (n= 181) y los que desarrollaron menos de 18 (n= 33) a fin de observar la diferencia en los desenlaces MET, millas por hora y VO2. En el primer desenlace, MET para los que realizaron más de 18 sesiones, se obtuvo un promedio de 3,32 ± 1,63 MET y para los que tuvieron menos de 18 sesiones de 2,6 ± 1,53 MET (p= 0,0203) (Figura 5); en millas por hora para los que realizaron más de 18 sesiones se obtuvo un promedio de 1,27 ± 0,54 mph y los que desarrollaron menos de 18 sesiones un promedio de 1,026 ± 1,06 mph (p=0,0391) (Figura 6). En el consumo de oxígeno (VO2) para los que realizaron más de 18 sesiones se obtuvo un promedio de 11,64 ± 5,73 mL/kg/min y para los que cumplieron menos de 18 sesiones uno de 9,13 ± 5,35 mL/kg/min (p= 0,0203) (Figura 7) (Tabla 5).
Se documentaron cambios en variables cardiovasculares y de composición corporal como: presión arterial sistólica, presión diastólica, frecuencia cardiaca, índice de masa corporal y perímetro de la cintura (Tabla 6).
Discusión
Dentro de las características generales de la población se observó que la edad osciló entre 31 a 84 años con un promedio de 64 años, la cual es mayor frente a la del estudio de Framingham en donde el promedio fue de 50 años. Sin embargo, debe tenerse en cuenta que la población de nuestro estudio la conformaban pacientes con falla cardiaca sólo de origen isquémico con fracción de eyección del ventrículo izquierdo menor a 40%.
De acuerdo con el género, en este estudio se encontró una proporción entre hombres y mujeres de 4:1, lo cual se correlaciona con los diferentes estudios y las escalas de riesgo en el género masculino como un factor de riesgo independiente para enfermedad coronaria.
Dentro de los factores de riesgo para enfermedad coronaria se describen: hipertensión arterial, diabetes mellitus, dislipidemia y antecedente de enfermedad coronaria, los cuales fueron reportados en los diferentes estudios de la población norteamericana. En nuestro estudio, en su orden, la más frecuente fue la dislipidemia con 69,63%, la hipertensión arterial con 56,07% y el antecedente de infarto al miocardio con 53,27%. Como dato relevante en este estudio se halló antecedente familiar en la quinta parte de los pacientes incluidos.
En aquellos que ingresaron al programa de rehabilitación cardiaca dentro de los antecedentes de intervenciones los más frecuentes fueron la percutánea (58,8%), la revascularización miocárdica (34,11%) y el marcapasos (0,47%). Estos datos se correlacionan con el hecho de que nuestra población la constituyen pacientes con cardiopatía de origen isquémico. En cuanto al tratamiento para este tipo de cardiopatía la mayoría de los pacientes en este estudio recibían beta-bloqueadores (96,26%), estatinas (93,93%) y ácido acetil salicílico (93,46%). Por otra parte, sólo 61,68% recibía medicamentos que modifican la enfermedad en este grupo de población tales como inhibidores de la enzima convertidora de angiotensina, 20,09% ARA II (de los cuales la mayoría reciben losartán) y 40,19% espironolactona.
Estos últimos medicamentos son subutilizados dado el impacto en sobrevida que se reporta en los diferentes estudios en este grupo de pacientes y la recomendación de las guías de ACC/AHA como medicamentos de primera línea con evidencia IA (inhibidores de la enzima convertidora de angiotensina y bloqueadores de aldosterona) y como medicamento de segunda línea (ARA II) en quienes no toleran los inhibidores de la enzima convertidora de angiotensina (3, 4, 17). Sin embargo, en nuestra población se destaca la adherencia de medicamentos que modifican la enfermedad y tienen impacto en la sobrevida; éstos son: beta-bloqueadores, ácido acetil salicílico y estatinas.
En este estudio se demostró el impacto de la rehabilitación cardiaca en pacientes con cardiopatía isquémica con disfunción ventricular izquierda y fracción de eyección del ventrículo izquierdo menor a 40%, con disminuciones significativas en las diferentes variables en términos de síntomas a través de la percepción subjetiva de la escala de Borg, VO2, MET y distancia en millas antes y al finalizar la terapia. Al inicio de la rehabilitación cardiaca 63% de los pacientes se encontraba entre uno y dos en la escala de Borg modificada y al final en la escalas tres y cuatro con 85%, diferencia estadísticamente significativa. Así mismo, en la medida del VO2, MET y millas por hora se obtuvo una mejoría clínica a más del doble en estas variables, lo cual se correlaciona con el impacto reportado en diferentes estudios como el EXERT para prevenir la incapacidad resultante de la enfermedad coronaria, principalmente en población vulnerable como ancianos y aquellos que involucran ocupaciones que requieren algún esfuerzo físico (25). En el estudio ELVD donde se evidenció mejoría de la función ventricular izquierda y atenuación del remodelamiento miocárdico con el ejercicio posterior a un infarto, se documentó una mejoría en la capacidad del ejercicio a seis meses después de un programa de ejercicio (27). En nuestro estudio se muestra una mejoría en la tolerancia al ejercicio después de un programa de rehabilitación cardiaca con un promedio de dieciocho semanas en 74% de la población con sesiones de dos veces por semana.
No se encontraron cambios en variables como presión arterial sistólica o diastólica; sin embargo es preciso tener en cuenta que los estudios en los que se ha encontrado impacto en la disminución de la presión arterial han sido a largo término (a cuatro años) como sucede en el ELMI (31). Por el contrario, durante el programa de rehabilitación cardiaca otras variables cardiovasculares y de composición corporal como: frecuencia cardiaca, frecuencia cardiaca absoluta máxima, índice de masa corporal y perímetro de cintura evidenciaron un impacto significativo.
Conclusiones
1. En este estudio se encontró un impacto en la rehabilitación cardiaca en los pacientes con falla cardiaca de origen isquémico con fracción de eyección del ventrículo izquierdo menor a 40%, en forma significativa, en términos de síntomas en la percepción subjetiva de la escala de Borg, VO2 indirecto, MET y distancia en millas por hora. En estas tres últimas variables se obtuvo un cambio de más del doble.
2. Se documentó una mejoría en la tolerancia al ejercicio después de un programa de rehabilitación cardiaca con un promedio de dieciocho semanas y dos sesiones por semana en más de las tres cuartas partes de la población.
3. En variables cardiovasculares y de composición corporal como: frecuencia cardiaca, frecuencia cardiaca absoluta máxima, índice de masa corporal e índice de cintura se documentaron cambios significativos durante el programa de rehabilitación cardiaca.
Bibliografía
1. Situación de Salud en Colombia. Indicadores básicos de Salud 2001. Boletín del Ministerio de Salud. República de Colombia. [ Links ]
2. Taylor R, Brown A, Ebraim S, et al. Exercise based rehabilitation for patients with coronary heart disease: systematic review and meta analysis of randomized controlled trials. Am J Med 2004; 116: 682- 692. [ Links ]
3. Jessup M, Brozena S. Heart failure. N Engl J Med 2003; 348: 2007-18. [ Links ]
4. Sharon AH, Chair, WT, Marshall AH, Chin, et al. ACC/AHA Guidelines Update for the Diagnosis and Management of Chronic Heart Failure in the Adult. Summary Article. A report of the American College of Cardiology/American Heart Association task force on practice guidelines (Writing Committee to Update the 2001 guidelines for the evaluation and management of heart failure) developed in collaboration with the International Society for Heart and Lung Transplantation endorsed by the Heart Rhythm Society. Circulation 2005; 112: 1-28. [ Links ]
5. Kokkinos PF, Choucair W, Graves P, et al. Chronic heart failure and exercise. Am Heart J 2000; 140: 21. [ Links ]
6. Leon AS, Franklin BA, Costa F, Balady GJ, Berra KA, et al. AHA Scientific Statement Cardiac Rehabilitation and Secondary Prevention of Coronary Heart Disease. An American Heart Association Scientific Statement From the Council Clinical Cardiology and Council on Nutrition, physical activity and Metabolism, in Collaboration With the American Association of Cardiovascular end Pulmonary Rehabilitation. Circulation 2005; 111: 369-376. [ Links ]
7. American heart Association. Heart Disease and Stroke Statistics: 2005 update. Dallas, Tex: American Heart Association; 2005. [ Links ]
8. Clark AM, Hartling L, Vandermeer B, McAlister FA. Meta analysis secondary prevention programs for patients with coronary artery disease. Ann Intern Med 2005; 143: 659. [ Links ]
9. Taylor RS, Brown A, Ebrahim S, et al. Exercise based rehabilitation for patients with coronary heart disease: systematic review and meta analysis of randomized controlled trials. Am J Med 2004; 116: 682. [ Links ]
10. Mosterd A, Deckers JW, Hoes AW, et al. Classification of heart failure in population-based research; an assessment of six heart failure scores. Eur J Epidemiol 1997; 13: 491-502. [ Links ]
11. Gardin JM, Siskovick D, Culver H, et al. Sex, age, and disease affect echocardiographic left ventricular mass and systolic function in the free living elderly; the Cardiovascular Health Study. Circulation 1995; 91: 1739-48. [ Links ]
12. Gaash WH. Diagnosis and treatment of heart failure based on left ventricular systolic o diastolic function. JAMA 1994; 271: 1276-80. [ Links ]
13. Felker GM, Shaw, Lk, O'Connor, CM. A standardized definition of ischemic cardiomyopathy for use in clinical research. J. Am Coll Cardiol 2002; 39: 210. [ Links ]
14. Gheorghiade M, Bonow RO. Chronic heart failure in the United States: a manifestation of coronary artery disease. Circulation 1998; 97: 282-9. [ Links ]
15. McDonagh TA, Morrison et al. Symptomatic and asymptomatic left ventricular dysfunction in an urban population. Lancet 1997; 350: 829-33. [ Links ]
16. Chobanian AV, Bakris GL, Black HR et al. The Seventh Report of the Joint National Committee on Prevention, Detection, Evaluation, and Treatment of High Blood Pressure: The JNC 7 Report. JAMA 2003; 289: 2560-71. [ Links ]
17. Pfeffer MA, McMurray JJ, Velázquez EJ, et al. Valsartan, captopril, or both in myocardial infarction complicated by heart failure, left ventricular dysfunction, or both. N Engl J Med 2003; 349: 1893-906. [ Links ]
18. Packer M, Coats AJ, Fowler MB, et al. Effect of carvedilol on survival in severe chronic heart failure. N Engl J Med 2001; 344: 1651-8. [ Links ]
19. Pitt B, Zannad F, Remme WJ, et al. The effect of spironolactone on morbidity and mortality in patients with severe heart failure. N Engl J Med 1999; 341: 709-17. [ Links ]
20. The Digitalis Investigation Group. The effect of digoxin on mortality and morbidity in patients with heart failure. N Engl J Med 1997; 336: 525-33. [ Links ]
21. Rathore SS, Wang Y, Krumholz HM. Sex-based differences in the effect of digoxin for the treatment of heart failure. N Engl J Med 2002; 347: 1403-11. [ Links ]
22. Cohn JN, Archibald DG, Ziesche S, et al. Effect of vasodilator therapy on mortality in chronic congestive heart failure: Results of a Veterans Administration Cooperative Study. N Engl J Med 1986; 314: 1547-55. [ Links ]
23. Lenz T, Lenz N, Faulkner M. Potential interactions between exercise and drug therapy. Sports Med 2004; 34: 293-306. [ Links ]
24. Task Force of the Italian Working Group on Cardiac Rehabilitation Prevention. Statement on cardiopulmonary exercise testing in chronic heart failure due to left ventricular dysfunction: recommendations for performance and interpretation. Part I. Eur J Cardiovascr Prev Rehab 2006; 13: 150-164. [ Links ]
25. McKelvie R, Teo K, Roberts R, McCartney N, Humen D, Montague T, et al. Effect of exercise training in patient with heart failure: The Exercise Rehabilitation Trial (EXERT). Am Heart J 2002; 144: 23-30. [ Links ]
26. Iliou MC. Beneficios del ejercicio físico en pacientes con insuficiencia cardiaca crónica. Cardiología del ejercicio. Cap. 11. Editorial Científica Universitaria: Catamarca, República Argentina; 2005. p. 243-261. [ Links ]
27. Ades PA. Cardiac rehabilitation and secondary prevention of coronary heart disease. N Engl J Med 2001; 345: 892-902. [ Links ]
28. Hambrecht R, Walther C, Mobius-Winkler S, et al. Percutaneous coronary angioplasty compared with exercise training in patients with stable coronary artery disease: a randomized trial. Circulation 2004; 109: 1371. [ Links ]
29. Giannuzzi P, Temporelli L, Corra U, et al, for the ELVD study group. Attenuation of favorable remodeling by exercise training in postinfarction patients with left ventricular dysfunction. Results of the Exercise in Left Ventricular Dysfunction (ELVD) Trial. Circulation 1997; 96: 1790. [ Links ]
30. Berkman LF, Blumenthal J, Burg M, et al. Effect treating depression and low perceived social support on clinical events and myocardial infarction: the Enhancing Recovery in Coronary Heart Disease Patients (ENRICHD) randomized trial. JAMA 2003; 289: 3106. [ Links ]
31. Blumenthal J, Sherwood A, Babyak M, et al. Effect of exercise and stress management training of markers of cardiovascular risk in patients with ischemic heart disease: a randomized controlled trial. JAMA 2005; 293: 1626. [ Links ]
32. Milani RV, Lavie CJ, Mhera MR. Reduction in C reactive protein through cardiac rehabilitation and exercise training. J Am Coll Cardiol 2004; 43: 1056. [ Links ]
33. Lear S, Spinelli JJ, Linden W, et al. The Extensive Lifestyle Management Intervention (ELMI) after cardiac rehabilitation: a 4 year randomized controlled trial. Am Heart J 2006; 152: 333. [ Links ]
34. Smart N, Marwick TH. Exercise training for patients with heart failure: a systematic review of factors that improve mortality and morbidity. Am J Med 2004;116: 693-706. [ Links ]
35. Myers J, Prakash M, Froelicher V, et al. Exercise capacity and mortality among men referred for exercise testing. N Engl J Med 2002; 346: 793-801. [ Links ]
36. Cowie MR, Wood DA, Coats AJ, et al. Survival of patients with a new diagnosis of heart failure: a population based study. Heart 2000; 83: 505-10. [ Links ]
37. Jong P, Vowinckel E, Liu PP, et al. Prognosis and determinants of survival in patients newly hospitalized for heart failure: a population-based study. Arch Intern Med 2002; 162: 1689-94. [ Links ]
38. Michalsen A, Konig G, Thimme W. Preventable causative factor leading to hospital admission with decompensated congestive heart failure. Heart 1998; 80: 437. [ Links ]
39. Opasich C, Rapezzi C, Lucci D, et al. Precipitating factor and decision-making processes of short term worsening heart failure despite «optimal» treatment. Am J Cardiol 2001; 88: 382. [ Links ]
40. Mclister, FA, Lawson, FM, Teo, KK, Armstrong, PW. A systematic review of randomized trials of disease management programs in heart failure. Am J Med 2001; 110.: 378-84. [ Links ]
41. Guías ALAD de diagnóstico, control y tratamiento de la diabetes mellitus tipo 2. Rev Asoc Latin Diabet 2000 (Supl. 1): 101-68. [ Links ]
42. Grundy SM, Cleeman, JI. Implication of recent clinical trials for the National Education Program Adult Treatment Panel III Guidelines. Circulation 2004; 110: 227. [ Links ]
43. Giannatasio C, Mongoni AA, Stella Ml et al. Acute effects of smoking on radial artery compliance in humans. J Hypertens 1994; 12: 691-96. [ Links ]














