Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista Colombiana de Cardiología
Print version ISSN 0120-5633
Rev. Colomb. Cardiol. vol.18 no.6 Bogota Nov./Dec. 2011
(1) Departamento de Medicina Interna. Universidad Nacional de Colombia. Bogotá, DC., Colombia.
(2) Servicio de Cardiología Fundación Santafé de Bogotá. Bogotá, DC., Colombia.
(3) Instituto de Investigaciones Clínicas. Universidad Nacional de Colombia. Bogotá, DC., Colombia.
Correspondencia: Dr. Guillermo Mora Pabón, Ciudad Universitaria, Facultad de Medicina, Departamento de Medicina Interna Of. 501. Universidad Nacional. Bogotá, DC., Colombia. Tel. y Fax: (57-1) 316 50 00 Ext.: 15011. Correo electrónico: gmorap@unal.edu.co
Recibido: 25/05/2011. Aceptado: 25/07/2011.
Objetivo: hacer una revisión de las escalas de riesgo existentes para predecir eventos adversos relacionados con síncope.
Metodología: se realizó una búsqueda de artículos en MEDLINE, EMBASE y Cochrane Database of Systematic Reviews con el uso de las palabras clave relacionadas con reglas de predicción clínica (algoritmos, análisis multivariado, guías de predicción clínica, escalas, modelos logísticos, valoración de riesgo) y síncope. Adicionalmente, se buscó literatura con el uso de la estrategia de bola de nieve.
Resultados: se encontraron nueve escalas que relacionaron el síncope con predicción de eventos adversos. Se hallaron diferencias en los criterios para definir riesgo, las variables de desenlace, la población estudiada, el uso de una estrategia prospectiva o retrospectiva y el tiempo de seguimiento.
Conclusiones: aunque existen varias escalas para la definición de riesgo con el paciente que ingresa por síncope a urgencias, no hay evidencia de que alguna sea superior a otra, tienen poca validez externa y no se han aplicado en nuestro medio.
Palabras clave: reglas de predicción clínica, síncope.
Objective: perform a review of the existing risk scales to predict adverse events associated with syncope.
Method: we conducted a search of MEDLINE, EMBASE and Cochrane Database of Systematic Reviews using the keywords related to clinical prediction rules (algorithms, multivariate analysis, clinical prediction guides, scales, logistic models, risk assessment) and syncope. Additionally, literature was searched using the snowball strategy.
Results: we found nine scales that associated syncope with prediction of adverse events. We found differences in the criteria for defining risk, the outcome variables, the study population, the use of a prospective or retrospective strategy and the follow-up time.
Conclusions: although there are several scales for the definition of risk facing the patient admitted with syncope to the ER, there is no evidence that any one is superior to another, have little external validity and have not been applied in our environment.
Keywords: clinical prediction rules, syncope.
Introducción
El síncope es la pérdida transitoria y rápida de la conciencia asociada a pérdida del tono postural, caracterizada por rápido inicio, corta duración y recuperación espontánea y completa (1, 2). Es secundaria a hipoperfusión cerebral global debida a una caída en la presión arterial sistémica por debajo de los requerimientos de la autorregulación cerebral (3). El diagnóstico diferencial incluye convulsiones, cataplexia y trauma, y debe distinguirse claramente de ellos (4). Es una entidad frecuente ya que, de los ingresos a urgencias, el síncope corresponde a 1% y 6% de las admisiones intrahospitalarias en los Estados Unidos (5-7); incluso se observa un aumento en su diagnóstico puesto que se pasó de 887.000 consultas al servicio de urgencias en 2001, a 1´125.000 en 2006 (8).
El primer episodio de síncope ocurre en un promedio de edad de 52 años, para el género masculino (rango 17-78 años), y de 50 años, para el femenino (rango 13-87 años); sin embargo aunque éste puede aparecer a cualquier edad hay un incremento con la misma, el cual pasa de 8/1.000 personas entre los 35 y 44 años a aproximadamente 44/1.000 en mayores de 75 años (8, 9). En poblaciones seleccionadas se estima que el síncope ocurre en un 15% en menores de 18 años, en un 25% en poblaciones militares y hasta en un 23% en mayores de 70 años que viven en hogares geriátricos (9-14).
Las causas de síncope son diferentes y, dependen, además de la edad del paciente, de las características clínicas relacionadas con el episodio y los factores demográficos (5, 9, 11, 12). No obstante, es común que el síncope neurocardiogénico sea la causa más frecuente en todas las edades, seguido por el síncope secundario a enfermedad cardiovascular. Adicionalmente, el síncope por hipotensión ortostática es raro en pacientes menores de 40 años, pero frecuente en ancianos.
De otro lado, la presencia y severidad de enfermedad cardiaca estructural coexistente es el más importante predictor de alto riesgo en síncope. Entre los individuos con síncope cardiaco (arritmia cardiaca, episodio isquémico o enfermedad valvular severa) la mortalidad a un año es alta (rango entre 18% y 33%) en comparación con los casos con síncope de causa no cardiaca (rango entre 0% y 12%) (9, 15).
Con todo, existe un subgrupo de pacientes con síncope que puede ser clasificado en excelente pronóstico; éste incluye jóvenes, sin enfermedad cardiaca y electrocardiograma normal e individuos con síncope neurocardiogénico y síncope de causa desconocida en quienes la mortalidad oscila entre 0% a 5%.
Así mismo, cabe anotar que los pacientes con síncope pueden tener mayores morbilidades, como fracturas y accidentes de tránsito, de los cuales se reporta 6% de incidencia, e injurias menores en 29% (9, 15).
El objetivo de esta revisión es describir las escalas existentes que permiten establecer el riesgo relacionado con la presentación de síncope.
MetodologíaSe realizó una búsqueda de artículos en MEDLINE, EMBASE y Cochrane Database of Systematic Reviews con el uso de las palabras clave relacionadas con reglas de predicción clínica (algoritmos, análisis multivariado, guías de predicción clínica, escalas, modelos logísticos, valoración de riesgo) y síncope. Adicionalmente, se buscó literatura con el uso de la estrategia de bola de nieve. El periodo de tiempo fueron los últimos diez años. Se pretendió responder la pregunta ¿cuál es la escala más válida o más útil en el contexto de la valoración del paciente en el servicio de urgencias, que permita evaluar el riesgo de los pacientes que llegan con diagnóstico de síncope?
ResultadosSe encontraron 49 artículos, de los cuales 23 estaban relacionados con el tema. A continuación se describen las escalas encontradas.
Escalas de riesgo
La valoración del síncope debe garantizar, en todos los pacientes, un análisis cuidadoso de la historia, el examen físico y el electrocardiograma, ya que aunque parezca benigno en la mayoría de los casos, raras veces es un evento solitario y las lesiones físicas disminuyen la calidad de vida de manera significativa (3). Además de determinar la causa del síncope, esta evaluación debe definir la recurrencia, el pronóstico y el adecuado tratamiento.
Al realizar una revisión de la literatura existente en los últimos diez años acerca de la valoración inicial del paciente con síncope en el servicio de urgencias, se encontraron escalas propuestas por diferentes grupos investigadores previamente validadas, las cuales fueron sujetas a revisión para determinar, mediante un análisis crítico, cual podría ser la de mayor utilidad en el contexto de la valoración del paciente en el servicio de urgencias.
Escala de San Francisco (16)
Este trabajo analizó una cohorte de pacientes que consultaban por síncope o presíncope al servicio de urgencias evaluando el pronóstico a siete días. Se definieron resultados graves como: muerte, infarto del miocardio, arritmia, trombo-embolismo pulmonar, enfermedad cerebro-vascular, hemorragia subaracnoidea, hemorragia significativa o cualquier condición que llevara a que el paciente retornara nuevamente al departamento de urgencias y fuera hospitalizado. Las características de los pacientes se presentan en la tabla 1.
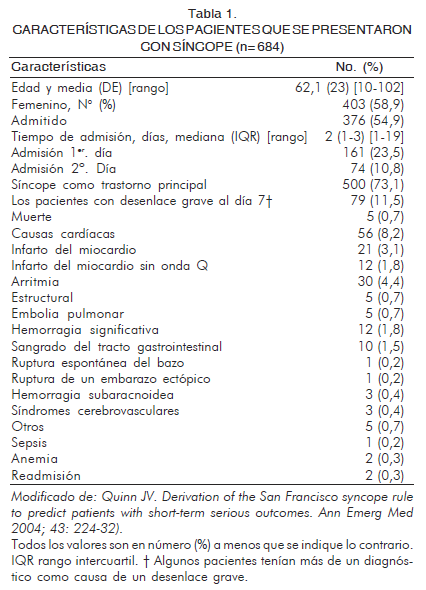
A partir del análisis multivariable se obtuvo una regla que incluye un electrocardiograma anormal (ritmo diferente al sinusal o nuevos cambios comparado con electrocardiogramas previos), disnea, hematocrito menor de 30%, presión arterial sistólica al ingreso de urgencias menor de 90 mm Hg e historia de falla cardiaca congestiva (regla de San Francisco).
Al aplicar la regla se obtuvo una sensibilidad (para identificar 79 casos de eventos graves en una población total de 684 pacientes) de 96,2% (95% IC 92%-100%) y una especificidad de 61,9% (95% IC 58%-66%). Este estudio encontró un valor predictivo negativo (VPN) de 99,2% (95% IC 98-100%) y un valor predictivo positivo (VPP) de 24,8% (95% IC 20%-30%). El resultado inicial de la cohorte de derivación fue contrastado por los mismos autores en la cohorte de validación (17).
Además, en este estudio se analizan 791 de 760 visitas a urgencias, evaluando los mismos eventos adversos a treinta días (no a siete como en el estudio inicial). Las características de base de estos pacientes eran muy similares a las del estudio de derivación y mostraron sensibilidad de 98% (95% IC 89%-100%) y especificidad de 56% (95% IC 52%-60%). Así mismo, se halló que los médicos de urgencias interpretan la regla de manera adecuada en 95% de las veces. Al igual que el estudio inicial de derivación esta investigación fue hecha en un solo hospital.
Con los mismos pacientes del estudio de derivación los autores compararon los resultados de la regla con el juicio médico (18), y encontraron que este último es apropiado para predecir eventos serios pero que admitía un gran número de pacientes de bajo riesgo. Sin embargo, la regla ha tenido críticas; en primer término, un editorialista (19), al evaluar el estudio de validación, hace notar que ésta se ha aplicado a pacientes con causa no clara del síncope; de igual forma, hace énfasis en que se ha aplicado al final de la evaluación del paciente y no a la llegada a urgencias. Posteriormente, Sun y colaboradores (20) validaron la escala en otra institución hospitalaria americana, sólo en el horario de 8 am a 10 pm y con unos criterios electrocardiográficos de anormalidad que diferían un poco del estudio original. La aplicación de la regla a 477 pacientes encontró sensibilidad de 89% (95% IC 81%-97%) y especificidad de 42% (95% IC 37%-48%); además halló una sensibilidad baja para predecir eventos a los siete días no detectados en urgencias (69%, 95% IC 46%-92%) sin cambios en la especificidad (42%, 95% IC 37%-48%). De igual forma este estudio muestra una sensibilidad menor a la del estudio original.
Seguidamente, se publicó la primera validación de la regla fuera de Estados Unidos. Cosgriff y colaboradores (21) aplicaron el mismo protocolo original a 113 pacientes que acudieron a urgencias por síncope, de los cuales 24 se apartaron del seguimiento. Encontraron sensibilidad de 90% (95% IC 60%-98%), especificidad de 57% (95% IC 46%-67%), VPP de 21% (95% IC 11%-35%) y VPN de 98% (95% IC 89%-99%). En este estudio el juicio médico tuvo sensibilidad de 90% (95% IC 60%-98%) y especificidad de 60% (95% IC 49%-69%) para predecir eventos adversos en los siguientes siete días. La aplicación de la escala aumentaría la hospitalización en 9% (95% IC 4%-17%). Esta población tenía un promedio de edad mayor (74 años) con respecto a la de los estudios previos. Tiene la limitación de ser retrospectivo con pérdidas en el seguimiento, pero llama la atención que el juicio médico obtuvo resultados semejantes con menos hospitalización.
Más tarde, Birbaum y colaboradores (22) intentaron validar la escala de San Francisco en una población de mayores de 21 años, mayormente indigentes, en la predicción de eventos adversos a los siete días. En este grupo la incidencia de resultados serios fue de 9% (95% IC 7%-11%), la sensibilidad cayó a 74% (95% IC 61%-84%), la especificidad fue de 57% (95% IC 53%-61%), el VPP de 14% (95% IC 10%-18%) y el VPN de 96% (95% IC 93%-98%). Luego, en un análisis pos hoc, los autores evaluaron el rendimiento de la regla a los siete días en pacientes que no tuvieron una causa clara de síncope al ingreso a urgencias, y encontraron una sensibilidad de 68% (95% IC 46-84%). Estos autores consideran que la regla no es segura para la definición de riesgo en esta población, y que es más aceptable el juicio clínico.
El estudio original evaluó niños y adultos, mientras que los estudios de validación externa estudiaron pacientes adultos. Schladenhaufen y colaboradores (23) decidieron valorar el uso de la regla de manera retrospectiva, en una población de ancianos (definida como mayores de 65 años) que acudían a urgencias por síncope o presíncope. Se analizaron 517 pacientes de los cuales 98 tuvieron resultados serios en un seguimiento hasta de siete días; la sensibilidad de la regla fue de 76,5% (95% IC 66,7%-84,3%) y la especificidad de 36,8% (95% IC 32,2%-41,6%); el VPP de 22,1% (95% IC 17,8%-26,9%) y el VPN de 87% (95% IC 80,9%-91,4%). El estudio perdió 122 pacientes en el seguimiento y aún, si se asumiera que en ellos la regla fuera exacta en predecir eventos adversos, la sensibilidad sólo aumentaría a 89,5% (95% IC 84,5%-93,1%).
Recientemente, Thipuganasambandamoorthy y colaboradores (24) evaluaron la regla de manera retrospectiva en 490 pacientes, y hallaron que 49 de éstos tenía eventos adversos serios (definidos como en el estudio original) a treinta días. La regla tuvo sensibilidad de 90% (95% IC 79%-96%) y especificidad de 30% (95% IC 32%-34%). Así mismo, investigaron si los resultados adversos ocurrían en la sala de emergencias o en el seguimiento una vez fueron dados de alta, y consideraron que la regla tenía mayor sensibilidad (96%) para predecir resultados adversos que ocurrieron en la sala de emergencias con especificidad semejante (33%). Los resultados muestran una pequeña menor sensibilidad pero también una mayor disminución de la especificidad con respecto al estudio original. Los mayores cambios entre este estudio y el original son la interpretación electrocardiográfica hecha por cardiólogos, el mayor porcentaje de hombres y los diferentes tiempos de validación de los resultados (siete vs. treinta días).
En un estudio piloto británico (25), para encontrar una nueva escala de riesgo, se comparó la regla de San Francisco con otras reglas de estratificación, y se observó que en 99 pacientes tenía sensibilidad de 100% para predecir eventos con especificidad de 45,5%.
Por otro lado, un estudio italiano (26) comparó la misma escala con la escala OESIL y el juicio clínico, y evaluó resultados adversos (muerte, necesidad de procedimientos terapéuticos mayores y temprana readmisión) a los diez días del evento índice sincopal. Se excluían pacientes con clara indicación de hospitalización (ingreso con infarto, tromboembolismo pulmonar, hemorragia subaracnoidea, accidente cerebro–vascular, paro cardiaco, bradicardia sostenida menor a 35 latidos por minuto, bloqueo AV completo o taquicardia ventricular). Se siguieron 488 pacientes y se observó sensibilidad de 81% (95% IC 61%-93%), especificidad de 63% (95% IC 58%-67%), VPP de 11% (95% IC 6%-15%) y VPN de 98% (95% IC 97%-100%).
Los autores del estudio original evaluaron la escala para predecir muerte a 30, 90 y 180 días y evidenciaron una sensibilidad de la regla de 100% (95% IC 84%-100%), 86% (95% IC 74%-94) y 89% (95% IC 79%-95%), respectivamente (27).
En conclusión la escala de San Francisco fue propuesta como una excelente guía de decisión para predecir eventos adversos con alta sensibilidad en el estudio de derivación y validación, que sólo ha tenido una sensibilidad semejante en un estudio piloto posterior, pero que en estudios de validez externa no ha producido el mismo resultado.
Escala de estratificación del riesgo de síncope
Previo a la escala de San Francisco, Martin y colaboradores (28) presentaron un estudio en el que se pretendía identificar predictores de arritmias y mortalidad a un año para validar una escala de riesgo. En la cohorte de derivación se evaluaron 252 pacientes y en la de validación 374; los investigadores indicaron que en el análisis multivariable elementos como un electrocardiograma anormal, historia de arritmias ventriculares, edad mayor a 45 años, historia de falla cardiaca y raza no blanca se asociaban con eventos adversos al año de seguimiento (Tabla 2).
La incidencia de arritmias en la cohorte de validación osciló entre 3,3% para pacientes sin factores de riesgo hasta 45,5% en aquellos con tres o cuatro factores. Con el uso de un criterio de arritmias más estricto pasa a 0% y 18,2% respectivamente. La mortalidad oscila entre 1,1% sin factores de riesgo a 27,3% con tres o cuatro factores. Si sólo se evalúa la mortalidad de causa cardiaca los valores son de 0% a 15,1% respectivamente. La escala no tiene validación externa.
Escala OESIL
Más recientemente un grupo italiano (OESIL: observatorio epidemiológico della sincope nel Lazio) (29) propuso una nueva escala, en la que el punto final fue muerte en el año siguiente de seguimiento. Inicialmente se reclutaron 270 pacientes (mayores de 12 años) para establecer la escala y posteriormente se validó en 328 pacientes (54,2% mujeres), con edad promedio de 57,5 ± 26,1 años (14-82 años). En la cohorte de derivación se encontraron como predictores independientes la edad mayor a 65 años (OR 1,42: 95% IC 1,24-1,62), la historia clínica de enfermedad cardiovascular (OR 1,34: 95% IC 1,19-1,49), el síncope sin pródromos (OR 1,13 95% IC 1,06-1,21) y el electrocardiograma anormal (OR 1,29: 95% IC 1,16-1,43). Los pacientes sin ningún factor de riesgo tenían mortalidad de 0%, aquellos con un factor de 0,8%, con dos factores de 19,6%, con tres de 34,7% y con cuatro de 57,1% en la cohorte de derivación. Estos valores eran de 0%, 0,6%, 14%, 29% y 52,9%, respectivamente, en la cohorte de validación. Los autores proponen que los pacientes con predictores de riesgo entre 0 y 1 se pueden tratar de manera ambulatoria mientras que aquellos con puntajes de 2 o mayores deberían se hospitalizados (Tabla 3).
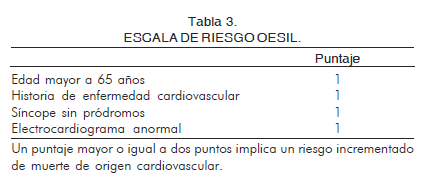
Posteriormente, Hing y colaboradores (30) evaluaron la escala OESIL no sólo para predecir mortalidad sino morbilidad con eventos tales como frecuencia de eventos adversos cardiacos, retorno a la función normal y síncope recurrente. Los eventos adversos cardiacos se definieron como: diagnóstico de cardiopatía isquémica, arritmia significativa (que necesitara tratamiento médico o con marcapaso) o muerte de origen cardiaco. Se siguieron 100 pacientes y se evidenció que la escala OESIL predice estos eventos (ROC 0,73: 95% IC 0,63-0,84) y hay retorno a la actividad normal previa al síncope (ROC 0,74: 95% IC 0,63-0,86).
En un estudio de comparación de escalas (25) se observó que en 99 pacientes la escala OESIL predijo eventos adversos serios de 0%, 2,9%, 8%, 22,7% y 37,5% con 0, 1, 2, 3 y 4 predictores, respectivamente, a tres meses de seguimiento.
En otro estudio italiano (26) la presencia de dos o más predictores de la escala se asociaba con sensibilidad de 88% (95% IC 70%-98%), especificidad de 59% (95% IC 55%-64%), VPP de 11% (95% IC 7%-15%) y VPN de 99% (95% IC 98%-100%) para predecir eventos adversos a diez días. Otro estudio validó la escala en forma transversal para el diagnóstico final de síncope de origen cardiaco y halló sensibilidad de 98% (31).
Los estudios anteriores muestran que la escala tiene diversos resultados cuando se aplica por fuera del estudio de validación, reflejando alteraciones en la aplicación, diferencias en la población o certeza pronóstica diferente a la que se reporta inicialmente.
Escala EGSYS
Del Rosso y colaboradores (32) proponen una nueva escala conocida como EGSYS (Evaluation of Guidelines in Syncope); en ella evaluaron 516 pacientes con síncope, y encontraron que en 344 (67%) era mediado neuralmente, en 52 (10%) por hipotensión ortostática, en 56 (11%) por arritmias cardiacas y en 23 (4%) por enfermedad estructural cardiaca o cardiopulmonar. Además, en 13 (3%) no se pudo establecer la causa y en 28 (5%) se concluyó que habían tenido pérdida transitoria de la consciencia, no sincopal. El análisis multivariado encontró los siguientes parámetros: palpitaciones que predicen el síncope OR 64,8 (95% IC 8,9-469,8), enfermedad cardiaca y/o electrocardiograma anormal OR 11,8 (95% IC 7,7-42,3), síncope con el esfuerzo OR 17 (95% IC 4,1-72,2), síncope en posición supina OR 7,6 (95% IC 1,7-33), factores precipitantes y/o que predisponen (sitios calientes o concurridos, estrés ortostático prolongado, relacionados con miedo, dolor o emoción) OR 0,3 (95% IC 0,1-0,8) y pródromos autonómicos (náusea, vómito) OR 0,4 (95% IC 0,2-0,9). Luego, con base en el coeficiente de regresión, se asignó un puntaje (Tabla 4), en el que un valor igual o mayor a tres fue un buen discriminador para síncope de origen cardiaco con sensibilidad de 95% (95% IC 84,5-99,4%), especificidad de 61% (95% IC 54,3-67,7%), VPP 33% (95% IC 29,9-34,5%) y VPN de 99% (95% IC 95,3%-99,6%). El seguimiento se prolongó por 624 ± 73 días. No obstante, esta escala no ha tenido validación externa, fue diseñada para predecir síncope de origen cardiaco y el seguimiento a dos años hace que se desconozca su utilidad a corto término.

Escala de riesgo para predecir arritmias en síncope inexplicado
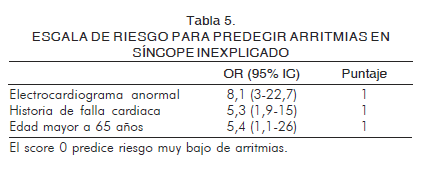
Sarasin y su equipo (33) desarrollaron y validaron una escala para predecir arritmias en pacientes con síncope inexplicado luego de anamnesis, examen físico y electrocardiograma, en 175 pacientes y en el análisis multivariado hallaron que un electrocardiograma anormal (no definido por los autores) tenía OR de 8,1 (95% IC 3-22,7), la historia de falla cardiaca OR de 5,3 (95% IC 1,9-15) y la edad mayor a 65 años OR de 5,4 (95% IC 1,1-26). Al asignarle un punto a cada factor encontraron que los pacientes con puntaje 0 tenían 2% (95% IC 0-7%) de arritmias, aquellos con puntaje 1 tenían 17% (95% IC 10-27%), con puntaje 2 tenían 35% (95% IC 24%-46%) y con puntaje 3 tenían 27% (95% IC 6%-61%). Finalmente, proponen que un score de 0 predice un riesgo muy bajo de arritmias (Tabla 5).
Escala de Boston
La escala de Boston (34) evaluó a treinta días la presencia de eventos adversos o intervenciones críticas. Los investigadores examinaron ocho categorías de factores de riesgo que incluían aquellos relacionados con síndrome agudo, historia de cardiopatía previa, historia familiar de riesgo de muerte súbita, valvulopatías, signos de enfermedad de conducción cardiaca, depleción de volumen, signos vitales anormales persistentes por más de quince minutos y compromiso del sistema nervioso central. Para ello evaluaron 293 pacientes con seguimiento a treinta días, de los cuales 68 (23%) desarrollaron los puntos finales; la escala tuvo sensibilidad de 97% (95% IC 93%-100%), especificidad de 62% (95% IC 56%-69%) y VPN de 99% (95% IC 97%-100%). Los autores muestran que la aplicación de la regla reduciría la admisión hospitalaria en 48% (95% IC 43%-54%). La mayor limitación de la escala es el gran número de factores de riesgo para recordar, además no ha tenido validación externa y no se ha usado para definir la hospitalización de pacientes que acuden a urgencias.
Escala STePS
El estudio STePS (35) evaluó pacientes con síncope sin una causa obvia al ingreso, con el objetivo de buscar resultados adversos a corto (diez días) y largo plazo (un año), comparando los factores de riesgo asociados con estos resultados; por otra parte analizaron si la hospitalización influía en el desarrollo de los eventos adversos. Los resultados evaluados fueron: muerte, readmisión temprana al hospital y necesidad de procedimientos terapéuticos mayores. Se estudiaron 670 pacientes y en el análisis multivariado se encontró que a diez días la presencia de electrocardiograma anormal OR 6,9 (95% IC 3.1-15.1), trauma concomitante OR 2,9 (95% IC 1,4-5,9), ausencia de síntomas prodrómicos OR 2,4 (95% IC 1,2-4,8) y género masculino OR 2,2 (95% IC 1-4,5) se asociaron con los eventos adversos. En el seguimiento a un año el análisis multivariado indicó que la edad mayor a 65 años (OR 3,4 95% IC 1,6-7,4), la presencia de neoplasias (OR 3,2 95% IC 1,6-6,5), la enfermedad cerebrovascular (OR 2,5 95% IC 1,3-4,7), la cardiopatía estructural (OR 2,3 95% IC 1,3-4,2) o las arritmias ventriculares (OR 3,9 95% IC 1-15,3) se asociaban con eventos adversos. Los pacientes hospitalizados tenían mayores eventos adversos a diez días (14,7% vs. 2%) y mayor mortalidad a un año (14,7% vs. 1,8%). Finalmente, concluyen que hay diferencias en los factores de riesgo de corto y largo plazo y que la hospitalización no reduce la mortalidad a largo plazo.
Score de riesgo de síncopeSun y colaboradores (36) hicieron un análisis retrospectivo de 2.584 pacientes mayores de 60 años con síncope o presíncope que acudían a urgencias, y evaluaron la presencia de eventos adversos a treinta días. En el análisis multivariable ubicaron algunos factores asociados (Tabla 6); así, si a cada uno de estos factores se les da 1 punto y al presíncope - 1 se pueden establecer tres categorías de riesgo: riesgo bajo (score de riesgo -1 ó 0), intermedio (score de riesgo 1 ó 2) y alto riesgo (score de riesgo de 3 a 6) con eventos a treinta días de 2,5% (95% IC 1,4-3,6), 6,3% (95% IC 5,1-7,5) y 20% (95% IC 15%-25%) respectivamente. Estos grupos de riesgo correspondían a 31% (bajo riesgo), 58% (riesgo intermedio) y 11% (riesgo alto) de la población estudiada.
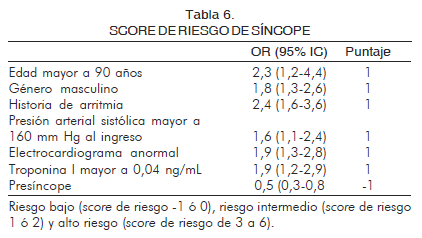
El estudio tiene algunas limitaciones ya que incluyó como eventos serios el desarrollo de TVNS que puede no ser un resultado adverso adecuado, si bien la prevalencia fue muy pequeña (0,3%). Así mismo, excluyó menores de 60 años por lo que la generalización de la escala no puede aplicarse; adicional a ello es un estudio retrospectivo y el grupo de bajo riesgo tiene 2,5% de eventos a treinta días, lo que para algunos clínicos puede ser un porcentaje relativamente alto. Existen otros dos hallazgos intrigantes: la utilidad de la troponina que en otros estudios no había mostrado incidir en el riesgo de los pacientes (37, 38) y la falta de predicción del hematocrito que es parte integral de la regla de San Francisco (17).
Escala ROSE
Recientemente, Reed y colaboradores publicaron la escala ROSE (39) en la cual evaluaron la presencia de eventos serios y muerte a treinta días. Se incluyeron 519 pacientes mayores de 16 años y en el análisis multivariado se observó que los siguientes fueron predictores de eventos adversos: BNP > 300 pg/mL (OR 7,3), sangre oculta en heces en el examen rectal (OR 13,2), hemo-globina menor a 9 (OR 6,7), ondas Q (OR 2,8), bloqueo de rama izquierda (OR 4,8), género masculino (OR 2,6) saturación de oxígeno al medio ambiente menor a 94% (OR 3), albúmina menor a 37 g/dL (OR 3,2) y glóbulos blancos mayores a 14.000 (OR 2,4).
Los autores establecieron la regla ROSE con estos predictores en la cual eliminaron la albúmina, el recuento de glóbulos blancos y el género masculino. Agregan bradicardia al ingreso (< 50 lpm) y dolor torácico con el síncope. Con el acrónimo BRACES (B: BNP, bradicardia, R: examen Rectal de sangre oculta, A: Anemia – Hb < 9, C: dolor torácico – Chest con el síncope, E: ECG con Q y S: Saturación < 94%) validaron la escala en 538 pacientes y encontraron: sensibilidad de 87,2%, especificidad de 65,5%, VPP de 16,5% y VPN de 98,5%.
Este estudio introduce un nuevo elemento en el análisis del riesgo y es el uso de BNP, encontrándolo mayor a 300 pg/mL en 7% del total de pacientes, de los cuales 40% tendrá resultados serios o muerte. A la par, resaltan que la regla se aplique a pacientes cuya causa de síncope no es obvia y postulan que la aplicación disminuiría las admisiones hospitalarias en 30%.
Comparación de las reglas
Como es evidente, existen muchas reglas para predecir riesgo que utilizan diferentes variables y se han aplicado, en general, a poblaciones específicas con poca validación externa (exceptuando la escala de San Francisco). Pocos estudios han comparado estas escalas en una misma población.
Reed y colaboradores (25) compararon las escalas de San Francisco y OESIL, y el esquema convencional de urgencias en un hospital del Reino Unido. Al aplicar las escalas a 99 pacientes y evaluar los resultados adversos a una semana, un mes o tres meses, la regla de San Francisco tuvo sensibilidad de 100% con especificidad de 45%, la de OESIL (con score mayor a 1) sensibilidad de 91% y especificidad de 49%, y el esquema convencional sensibilidad de 64% y especificidad de 71%. Es interesante anotar que destacan que la edad mayor a 65 años también tiene sensibilidad de 100% para eventos adversos y especificidad de 46%. Concluyen que la escala OESIL y el esquema convencional no son suficientemente sensibles para ser capaces de reducir admisiones sin perder pacientes en riesgo de eventos adversos serios. Este estudio dio origen a la posterior escala de ROSE.
Por su parte, Diapola y colaboradores (26) compararon la regla de San Francisco, la escala de OESIL y el juicio clínico, y excluyeron pacientes con patologías que implicaban hospitalización, como por ejemplo infarto agudo del miocardio, bloqueo aurículo-ventricular completo o taquicardia ventricular sostenida. Luego evaluaron 488 pacientes con seguimiento a diez días y eventos adversos como muerte, necesidad de procedimientos terapéuticos mayores y readmisión hospitalaria temprana. La comparación produjo diferencias estadísticamente significativas entre la especificidad del juicio clínico y la escala OESIL (69% vs. 59% p=0,001), entre la especificidad del juicio clínico y la escala de San Francisco (69% vs. 63% p=0,02) y entre el porcentaje de admisión del juicio clínico y la posible hospitalización aplicando las escalas (34% vs. 43% p=0,002 para la escala OESIL, 34% vs. 40% p=0,015, para la escala de San Francisco). No hubo diferencias entre ambas. Este estudio, mostró que el juicio clínico es más específico y disminuye el número de hospitalizaciones por síncope.
Recientemente Serrano y colaboradores (40) analizaron todas las reglas disponibles para la evaluación del síncope en urgencias y realizaron un meta-análisis en el que concluyeron que la calidad metodológica y la exactitud pronóstica son limitadas. En vista de que la escala de San Francisco ha sido la más estudiada, observan que la disparidad en los resultados se relaciona posiblemente con el tipo de estudio (retrospectivo o prospectivo), la definición de electrocardiograma anormal y el encargado de interpretar el electrocardiograma (investigador, médico de urgencias o cardiólogo). En este meta-análisis la escala de San Francisco tuvo sensibilidad de 86% (95% IC 83%-89%) y especificidad de 49% (95% IC 48%-51%). Por su lado, la escala OESIL tuvo sensibilidad de 95% (95% IC 88%-98%) y especificidad de 31% (95% IC 29%-34%).
Con toda la información disponible puede concluirse que existen varias reglas que han intentado definir el riesgo de complicaciones en la población estudiada. La más validada ha sido la de San Francisco con resultados no tan alentadores como los del estudio original; otras como EGSYS, Boston o ROSE no se han validado.
Es evidente que se necesitan más estudios en diferentes poblaciones que ayuden a encontrar la regla de oro o que permitan comprender por qué el juicio médico sigue siendo más acertado, ya que éste está sujeto a las mismas decisiones clínicas que una regla frente a un paciente en particular. Por otra parte, el avance del conocimiento de la fisiopatología del síncope ha llevado a entender que es un proceso generado por hipoperfusión cerebral y que el uso de eventos adversos como hemorragia subaracnoidea o intracerebral, utilizado en la mayoría de guías, puede alterar de una u otra manera el rendimiento de las escalas.
Desarrollo de reglas de decisión clínica
Una regla de decisión clínica puede definirse como una herramienta que cuantifica las contribuciones individuales que hacen los diferentes componentes de la historia clínica, el examen físico y los exámenes básicos de laboratorio hacia el diagnóstico, el pronóstico o la probable respuesta al tratamiento en un paciente determinado. Las reglas de decisión clínica intentan probar, simplificar e incrementar la precisión de la evaluación del diagnóstico y pronóstico y son útiles en situaciones donde la toma de decisiones es compleja, los riesgos clínicos son altos o hay oportunidades de alcanzar ahorros en los costos sin comprometer el cuidado de los pacientes (41, 42).
La validación de una regla de decisión clínica implica la demostración de que su aplicación repetitiva como parte del proceso del cuidado clínico, lleva a los mismos resultados. Idealmente, la validación supone la aplicación de la regla en forma prospectiva en una nueva población, con una prevalencia y espectro de enfermedades distintos a los de la población de donde se derivó la regla. Un aspecto clave es asegurar que la regla se desempeña en forma similar en poblaciones variadas y en las manos de diversos clínicos trabajando en diferentes instituciones.
El análisis del impacto del uso de una regla de decisión clínica está condicionado sólo si cambia la conducta del médico y si este cambio conlleva mejoría de las condiciones del paciente o reduce los costos sin afectar la calidad del cuidado. El desafío para los clínicos es evaluar tanto la fuerza de las reglas como su impacto, y encontrar la forma de incorporarlas a su práctica diaria.
ConclusionesEl síncope es un síntoma inducido por gran variedad de patologías, algunas con pobre pronóstico. Por ello, la evaluación de este grupo de pacientes en urgencias es un desafío y se han creado varias reglas de decisión clínica para lograr mejores resultados; sin embargo, aún no se cuenta con una regla ideal y falta validación externa en la mayoría de las que se han descrito. Específicamente en nuestro medio, falta mayor investigación al respecto y la validación de muchas de ellas.
Bibliografía1. The Task Force for the Diagnosis and Management of Syncope of the European Society of Cardiology (ESC). Eur Heart J 2009; 30: 2631-71. [ Links ]
2. Kapoor WN. Syncope. N Eng J Med 2000; 343: 1856-62. [ Links ]
3. Benditt DG, Nguyen JT. Syncope therapeutic approaches. J Am Coll Cardiol 2009; 53: 1741-51. [ Links ]
4. Benditt DG, Dijk GV. Syncope. Curr Probl Cardiol 2004; 29: 145-229. [ Links ]
5. Gendelman HE, Linzer M, Gabelman M et al. Syncope in a general hospital population. NY State J Med 1983; 83: 116-65. [ Links ]
6. Wayne HH, Syncope: physiological considerations and an analysis of the clinical characteristics in 510 patients. Am J Med 1961; 30: 418-38. [ Links ]
7. Blanc JJ, L'Her C, Touiza A, et al. Prospective evaluation and outcome of patients admitted for syncope over a 1 year period. Eur Heart J 2002; 23: 815-20. [ Links ]
8. Sheldon RS, Serletis A. Epidemiological aspects of transient loss of consciousness/syncope. In: Benditt DG, Brignole M, Raviele A, Wieling W, eds. Syncope and Transient Loss of Consciousness. A Multidisciplinary Approach. Oxford: Blackwell Publishing; 2007. p. 8-14. [ Links ]
9. Savage DD, Corwin L, McGee DL et al. Epidemiologic features of isolated syncope: the Framingham Study. Stroke 1985; 16: 626-9. [ Links ]
10. Dermkesian G, Lamb LE. Syncope in a population of healthy young adults. JAMA 1958; 168: 1200-7. [ Links ]
11. Driscoll DJ, Jacobsen SJ, Porter CJ, Wollan PC. Syncope in children and adolescents. J Am Coll Cardiol 1997 ; 29 : 1039-45. [ Links ]
12. Ganzeboom KS, Colman N, Reitsma JB, Shen WK, Wieling W. Prevalence and triggers of syncope in medical students. Am J Cardiol 2003; 91: 1006-8. [ Links ]
13. Koshman ML, Ritchie D, for the Investigators of the Syncope Symptom Study and the Prevention of Syncope Trial. Age of first faint in patients with vasovagal syncope. J Cardiovasc Electrophysiol 2006; 17: 49-54. [ Links ]
14. Serletis A, Rose S, Sheldon AG, Sheldon RS. Vasovagal syncope in medical students and their first - degree relatives. Eur Heart J 2006; 27: 1965-70. [ Links ]
15. Soteriades ES, Evans JC, Larson MG et al. Incidence and prognosis of syncope. N Engl J Med 2002; 347: 878-85. [ Links ]
16. Quinn JV. Derivation of the San Francisco syncope rule to predict patients with short-term serious outcomes. Ann Emerg Med 2004; 43: 224-32. [ Links ]
17. Quinn J, McDemott D, Stiell I, Kohn M, Wells G. Prospective validation of the San Francisco Syncope Rule to predict patients with serious outcomes Ann Emerg Med 2006; 47: 448-54. [ Links ]
18. Quinn J, Stiell I, McDermott D, Kohn M, Wells G. The San Francisco syncope rule vs. physician judgment and decision making. Am J Emerg Med 2005; 23: 782-6. [ Links ]
19. Miller C, Hoekstra J. Prospective validation of the San Francisco syncope rule: will it change practice? Ann Emerg Med 2006; 47: 455-6. [ Links ]
20. Sun B, Mangione C, Merchant G et al. External validation of the San Francisco syncope rule. Ann Emerg Med 2007; 49: 420-7. [ Links ]
21. Cosgriff T, Kelly A, Kerr D. External validation of the San Francisco Syncope rule in the Australian context. Can J Emerg Med 2007; 9: 157-61. [ Links ]
22. Birbaum A, Esses D, Bijur P et al. Failure to validate the San Francisco Syncope rule in an independent emergency department population. Ann Emerg Med 2008; 52: 151-9. [ Links ]
23. Schlandenhaufen R, Feilinger S, Pollack M et al. Application of San Francisco syncope rule in elderly ED patients. Am J Emerg Med 2008; 26: 773-8. [ Links ]
24. Thiruganasambandamoorthy V, Hess E, Alreesi A et al. External validation of the San Francisco syncope rule in the Canadian setting. Ann Emerg Med 2010; 55: 464-72. [ Links ]
25. Reed M, Newby D, Coll A et al. The risk stratification of syncope in the emergency department (ROSE) pilot study: a comparison of existing syncope guidelines. Emerg Med J 2007; 24: 270-5. [ Links ]
26. Dipaola F, Costantino G, Perego F et al. San Francisco syncope rule, osservatorio epidemiológico sulla síncope nel Lazio risk score, and clinical judgment in the assessment of short - term outcome of syncope. Am J Emerg Med 2010; 28: 4332-9. [ Links ]
27. Quinn J, McDermott D, Kramer N et al. Death after emergency department visits for syncope: how common and can it be predicted? Ann Emerg Med 2008; 51: 585-90. [ Links ]
28. Martin T, Hanusa B, Kapoor W. Risk stratification of patients with syncope. Ann Emerg Med 1997; 29: 459-66. [ Links ]
29. Colivicchi F, Ammirati F, Melina D et al Development and prospective validation of a risk stratification system for patients with syncope in the emergency department: the OESIL risk score. Eur Heart J 2003; 24: 811-9. [ Links ]
30. Hing R, Harris R. Relative utility of serum troponin and the OESIL score in syncope. Emerg Med Austral 2005; 17: 31-8. [ Links ]
31. Numeroso F, Mossini G, Spaggiari E, Cervellin G. Syncope in the emergency department of a large northern Italian hospital: incidence, efficacy of a short - stay observation ward and validation of the OESIL risk score. Emerg Med J 2010; 27: 653-8. [ Links ]
32. Del Rosso A, Ungar A, Maggi R et al. Clinical predictors of cardiac syncope at initial evaluation in patients referred urgently to a general hospital: the EGSYS score. Heart 2008; 94: 1620-6. [ Links ]
33. Sarasin F, Hanusa B, Perneger T et al. A risk score to predict arrhythmias in patients with unexplained syncope. Acad Emerg Med 2003; 10: 1312-17. [ Links ]
34. Grossman S, Fischer C, Lipsitz L et al. Predicting adverse outcomes in syncope J Emerg Med 2007; 3: 233-9. [ Links ]
35. Constantino G, Perego F, Dipaola F et al. Short and long-term prognosis of syncope, risk factors, and role of hospital admission. J Am Coll Cardiol 2008; 51: 276-83. [ Links ]
36. Sun B, Derose S, Liang L et al. Predictors of 30 - day serious events in older patients with syncope. Ann Emerg Med 2009; 54: 769-78. [ Links ]
37. Grossman SA, Van Epp S, Arnold R et al. The value of cardiac enzymes in elderly patients presenting to the emergency department with syncope. J Geront A Biol Sci Med Sc 2003; 58: 1055-8. [ Links ]
38. Link MS, Lauer EP, Hamoud MK et al. Low yield of rule - out myocardial infarction protocol in patients presenting with syncope. Am J Cardiol 2001; 88: 706-7. [ Links ]
39. Reed M, Newby D, Coull A et al. The ROSE (risk stratification of syncope in the emergency department) study. J Am Coll Cardiol 2010; 55: 713-21. [ Links ]
40. Serrano L, Hess E, Bellolio F et al. Accuraty and quality of clinical decision rules for syncope in the emergency department: a systematic review and metaanalysis. Am Emerg Med 2010; 56: 362-73. [ Links ]
41. Stiell IG, Wells GA. Methodologic Standards for the Development of Clinical Decision Rules in Emergency Medicine. Ann Emerg Med 1999; 33: 437-447. [ Links ]
42. McGinn TG, Guyatt GH, Wyer PC, et al. Users' guides to the medical literature: xxii: how to use articles about clinical decision rules. JAMA 2000; 284 (1): 79-84. [ Links ]














