Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Revista Colombiana de Cardiología
versión impresa ISSN 0120-5633
Rev. Colomb. Cardiol. vol.19 no.6 Bogota nov./dic. 2012
(1) Fundación Santa Fe de Bogotá. Bogotá, Colombia.
(2) Universidad El Bosque. Bogotá, Colombia.
Correspondencia: Dr. Mario A. Hernández. Cra. 4 No. 56-07 apartamento 201. Bogotá DC., Colombia. Teléfonos: (57) 315 276 1898. Correo electrónico: somerson18@hotmail.com, somerson18@gmail.com, aldopatino@gmail.com
Recibido: 11/04/2011. Aceptado: 09/07/2012.
La insuficiencia cardíaca congestiva es un síndrome caracterizado por reducción del gasto cardíaco, aumento de las presiones de llenado ventricular y activación neuroendocrina, que lleva a un proceso de fibrosis y apoptosis de la célula cardíaca. Afecta alrededor de 23 millones de personas en el mundo y confiere un pésimo pronóstico una vez se diagnostica. Desde el punto de vista fisiopatológico, la relación entre citocinas pro-inflamatorias, activación neuro-hormonal y alteraciones gastrointestinales conduce a un estado denominado caquexia cardíaca, determinado por pérdida acelerada de peso, fatiga, reducción de la fuerza muscular, anorexia y disminución de la calidad de vida; este proceso es capaz de deteriorar aún más el pronóstico vital de estos pacientes. En las últimas dos décadas, se han realizado avances en el tratamiento farmacológico y eléctrico de la falla cardíaca; sin embargo los estudios en el campo no farmacológico son pocos, en especial en el aspecto nutricional, y así mismo son escasas las recomendaciones de las guías internacionales acerca del tema. En estudios pequeños, una aproximación nutricional ha demostrado impactar de manera positiva la calidad de vida y tolerancia al ejercicio, si bien se requieren grandes estudios para determinar la viabilidad de este abordaje en pacientes con falla cardíaca.
Palabras clave: insuficiencia cardiaca crónica, metabolismo, nutrición.
Congestive heart failure is a syndrome characterized by reduced cardiac output, increased ventricular filling pressures and neuroendocrine activation, which leads to a process of cardiac cell fibrosis and apoptosis. It affects nearly 23 million people worldwide and once diagnosed has a poor prognosis. From a physiopathological point of view, the relationship between pro-inflammatory cytokines, neurohormonal activation and gastrointestinal disturbances leads to a condition called cardiac cachexia, characterized by accelerated weight loss, fatigue, decreased muscle strength, anorexia and decreased quality of life. This process can further deteriorate life prognosis of these patients. In the past two decades many advances regarding the pharmacological and electrical treatment of heart failure have been made, but studies in the non-pharmacological field are few, especially in the nutritional aspect, and likewise, the recommendations of the international guidelines on the subject are scarce. In small studies, a nutritional approach has shown to positively impact the quality of life and exercise tolerance, although larger studies are needed to determine the feasibility of this approach in patients with heart failure.
Keywords: chronic heart failure, metabolism, nutrition.
Introducción
Las Guías colombianas sobre la evaluación y el manejo de la falla cardíaca crónica en el adulto, definen insuficiencia cardíaca como "un síndrome clínico en el cual el corazón afectado reduce su gasto cardíaco, aumenta sus presiones de llenado y se acompana de sobre-actividad neuro-humoral y anormalidades moleculares, que producen un deterioro progresivo del corazón, fibrosis y apoptosis, factores que conllevan alta morbi-mortalidad" (1). Esta definición tiene en cuenta eventos fisiopatológicos no considerados antes, tales como la activación de los ejes neuro-endocrinos, la biología molecular de las citocinas pro-inflamatorias y los procesos de estrés oxidativo, fibrosis y alteración en la muerte celular programada. Es precisamente en este campo donde la investigación del metabolismo y la nutrición de estos pacientes cobra gran importancia y se convierte en una posibilidad real del manejo no farmacológico, tal vez capaz de modificar la historia natural de la enfermedad.
En Estados Unidos, la prevalencia de insuficiencia cardíaca está alrededor de 5.8 millones y en el mundo alcanza los 23 millones de personas (2), con un aumento de 6% a 10% por ano luego de los 65 anos. Una vez hecho el diagnóstico de falla cardíaca, la tasa de sobrevida a cinco anos es de 35% a 50% (3). Entre 10% a 15% de pacientes con falla cardíaca pueden experimentar pérdida involuntaria de peso con disminución de la masa muscular y grasa, característica de la caquexia (4); el diagnóstico de esta última genera un pronóstico devastador para este tipo de pacientes. En individuos no seleccionados con insuficiencia cardíaca crónica, la mortalidad puede llegar a 50% en pacientes caquécticos en comparación con 17% en pacientes que no lo son (5). En las últimas dos décadas los esfuerzos en investigación en falla cardíaca se han centrado en una aproximación farmacológica y en la adecuación de dispositivos eléctricos (cardiorresincronizador, desfibrilador implantable) y se le ha dado poca atención al manejo no farmacológico, especialmente en lo concerniente al aspecto nutricional. De hecho, las recomendaciones nutricionales en el paciente con insuficiencia cardíaca crónica se basan en la opinión de expertos, no se dispone de grandes estudios que evalúen los resultados de esta aproximación y, aún más, las guías actuales al respecto, son insuficientes en establecer de manera práctica y concisa las intervenciones nutricionales adecuadas en este campo.
En 2009, Lemon y colaboradores publicaron un análisis de datos del National Health and Nutrition Examination Surveys (NHANES) realizado desde 1999 a 2006, con una muestra de 547 pacientes con falla cardíaca, los cuales auto-reportaron su ingesta alimentaria durante 24 horas. Las bajas tasas de adherencia en la ingesta de sodio, calcio, magnesio, potasio, ácidos grasos saturados y fibra pusieron en evidencia la pobre educación nutricional de éstos y la necesidad imperiosa de una intervención encaminada a mejorar los hábitos alimentarios (6).
El objetivo del trabajo que se expone es revisar la literatura actual disponible acerca de la nutrición en el paciente con insuficiencia cardiaca congestiva crónica y más aún con caquexia cardíaca, haciendo énfasis en la fisiopatología y en estudios actuales de intervención nutricional.
Metodología
Para la elaboración del documento se consultaron los siguientes motores y términos búsqueda:
1. Pubmed. Términos de búsqueda: "nutrition" AND heart failure y ("nutritional sciences"[MeSH Terms] OR ("nutritional"[All Fields] AND "sciences"[All Fields]) OR "nutritional sciences"[All Fields] OR "nutrition"[All Fields]) AND ("heart failure"[MeSH Terms] OR ("heart"[All Fields] AND "failure"[All Fields]) OR "heart failure"[All Fields]).
2. Bases de datos: science direct, mdconsult, HINARI y Ovid. Términos de búsqueda: cardiac cachexia.
3. LILACS. Términos de búsqueda: nutrition and heart failure y cardiac cachexia.
4. COCHRANE. Términos de búsqueda: nutrition AND heart failure.
5. Guías internacionales sobre el tema: ESPEN guidelines on enteral nutrition: cardiology and pneumology publicadas en 2006, ESPEN guidelines on parenteral nutrition: on cardiologya and pneumology, publicadas en 2009, guías colombianas sobre la evaluación y el manejo de la falla cardíaca crónica en el adulto publicadas en 2007, y ESC guidelines for the diagnosis and treatment of acute and chronic heart failure, publicadas en 2008.
Con el fin de obtener información más actualizada, se utilizaron como filtros las publicaciones realizadas desde 2005 hasta 2011 en pacientes adultos; sin embargo, se incluyeron algunos artículos de anos anteriores, por considerarse de importancia crucial para el tema.
Mecanismo fisiopatológico de las alteraciones nutricionales en falla cardíaca
Desde el punto de vista fisiopatológico, el síndrome de insuficiencia cardíaca se caracteriza por ser un estado de disfunción multisistémica, dado por la interrelación a varios niveles de sustancias pro-inflamatorias como las citocinas (factor de necrosis tumoral, interleucinas, entre otras), activación neuro-endocrina y alteraciones intrínsecas del tracto gastrointestinal que predisponen al paso de material antigénico bacteriano a la circulación general. Todo esto produce una alteración del balance entre factores catabólicos y anabólicos que terminan en lo que actualmente se conoce como caquexia cardíaca.
Citocinas y caquexia cardíaca
Las primeras observaciones conocidas acerca de la caquexia cardíaca se remontan a Hipócrates (460 – 377) quien describió que en pacientes con insuficiencia cardíaca avanzada: "la carne se consume y se convierte en agua, el abdomen se llena de líquido, los pies y las piernas se hinchan los hombros, clavícula, tórax y muslos se desvanecen". Sin embargo, sólo hasta 2006, en Washington, se reunió un grupo de expertos para presentar al mundo una definición de caquexia que abarcara la amplia literatura conocida sobre el tema. De manera operativa caquexia se define como un síndrome metabólico complejo que se asocia a una enfermedad subyacente y se caracteriza por una disminución de masa muscular con o sin pérdida de masa grasa (7). En la tabla 1 se anotan los criterios diagnósticos de este cuadro.

Cerca de la mitad de los pacientes con diagnóstico de falla cardíaca morirán en cuatro anos y este pronóstico empeora una vez se establece la caquexia cardíaca, independiente de la clase funcional y del estadio de la enfermedad (8). Así mismo, se ha establecido que hasta 68% de los pacientes con falla cardíaca tienen atrofia muscular importante y en estadios avanzados un número considerable desarrollan osteoporosis. Como eje central de la caquexia en esta patología figuran las citocinas pro-inflamatorias: factor de necrosis tumoral alfa (FNT-a), interleucina 1 (IL-1) e interleucina 6 (IL-6), cuyos efectos en el metabolismo y la nutrición se anotan en la tabla 2. Desde estadios tempranos los pacientes con insuficiencia cardíaca presentan niveles aumentados de estas citocinas, de ahí que exista una relación directa entre mortalidad y valor sérico demostrada en múltiples estudios (5, 8, 9). Desde el aspecto fisiopatológico, el factor de necrosis tumoral-a induce apoptosis mediada por un receptor específico en la superficie de múltiples células, entre ellas el miocito, activando una proteína dependiente de proteosoma a nivel del músculo estriado, que causa pérdida proteica y desgaste muscular (9, 10). La interleucina-1 junto al factor de necrosis tumoral-a es capaz de actuar a nivel cerebral, disminuyendo la sensación de apetito, al parecer mediado por la reducción a nivel hipotalámico de RNAm neuropéptido Y, un neurotransmisor encargado de estimular la ingesta alimentaria (6). Por último, la interleucina-6 tiene la propiedad de activar una respuesta de fase aguda permanente, que ocasiona un aumento de la utilización de aminoácidos esenciales tomados del músculo esquelético; pero además, inhibe –junto al factor de necrosis tumoral a- la síntesis hepática de albúmina, disminuyendo su valor sérico, sobretodo en estadios finales de la enfermedad (9, 10).

Como resultado último, gracias a la acción de estas citocinas pro-inflamatorias, se obtiene un proceso inflamatorio crónico cuyo objetivo es el desgaste muscular, la desnutrición y la activación de otros sistemas neuro-hormonales causantes de caquexia cardíaca, que ensombrecen el pronóstico del paciente.
Activación neurohormonal, metabolismo y apetito
Como se mencionó anteriormente, la alteración en el balance entre anabolismo y catabolismo, a favor de este último, es uno de los ejes centrales en la fisiopatología de la caquexia. Estudios con muestras pequenas demuestran que la falta de apetito explica hasta el 50% de los casos de malnutrición en los pacientes con cualquier enfermedad crónica, que progresan, en la mayoría de los casos, a anorexia inducida por caquexia, una condición terminal del cuadro. A continuación se expondrá una aproximación fisiológica de algunas hormonas que usualmente no se consideran en el proceso.
Hormona del crecimiento
Está implicada en la maduración y el crecimiento de órganos en la vida fetal y extrauterina, así como en la regulación a corto plazo del flujo energético. Aunque tiene efectos lipolíticos, sus principales acciones son anabólicas a través de la activación de somatomedinas y en especial del factor de crecimiento similar a la insulina tipo 1 (9). Anker y colaboradores encontraron niveles aumentados de hormona del crecimiento en pacientes caquécticos con falla cardíaca, en comparación con pacientes sin caquexia, lo cual sugiere un estado de resistencia a la hormona del crecimiento en esta patología (11). Sin embargo, los estudios que han intentado probar la utilidad clínica de este hallazgo han fracasado en producir mejoría.
Neuropéptido Y
Es un péptido de 36 aminoácidos que se acumula en el hipotálamo y es estimulante potente de la ingesta alimentaria; también induce la secreción de factor liberador de corticotropina lo cual produce un aumento en los niveles de corticotropina y cortisol, dos hormonas contrarreguladoras, con actividad catabólica importante. Existen estudios pequenos en los que se demuestran niveles elevados en pacientes con insuficiencia cardíaca en comparación con controles, al igual que niveles elevados de cortisol con las implicaciones fisiológicas de este hallazgo (9).
Leptina
Es un inhibidor directo del efecto del neuropéptido Y. Fue la primera hormona descubierta en ser secretada por los adipocitos, constituyéndolas en células activas desde el punto de vista endocrino. Luego de ésta se descubrió la adiponectina. Ambas hormonas, cumplen función sensibilizadora de insulina a nivel tisular. En pacientes con falla cardíaca, inicialmente los niveles elevados producen alteración del eje neuroendocrino. A medida que avanza la enfermedad y se agota la masa grasa, caen sus niveles séricos, pudiéndose considerar como un marcador de progresión de la patología (9-11).
Grelina
Péptido de 28 aminoácidos producido por el estómago, el páncreas, el intestino, el rinón y el hipotálamo. Estimula la secreción de la hormona del crecimiento, y la sensación de apetito; también bloquea la leptina secretada por las células adiposas. En 2000, Nagaya y colaboradores publicaron un estudio con 28 pacientes caquécticos y 16 no caquécticos con insuficiencia cardíaca crónica, en el que demostraron niveles elevados de este péptido en los primeros (10, 12).
Insulina
Hasta en 25% de las personas con diagnóstico de falla cardíaca crónica, se observa resistencia a la insulina (9, 10).
En conclusión, la activación del eje neuroendocrino en pacientes con insuficiencia cardíaca, lleva consigo un estado prono a la caquexia, por disminución del apetito, y de la ingesta alimentaria, e hipercatabolismo. En la tabla 3 se enumeran otras sustancias relacionadas con el metabolismo y el apetito en los pacientes con falla cardíaca.

Alteraciones gastrointestinales
Dos factores clave explican la disfunción intestinal en pacientes con falla cardíaca: la hipoperfusión y el edema de la pared.
Se ha demostrado cómo el edema aumenta el grosor de la pared del íleon y del colon ascendente, descendente, transverso y sigmoide de pacientes con falla cardíaca crónica en comparación con controles (13) y, aún más, hay evidencia de fibrosis de la pared intestinal de pacientes con caquexia cardíaca, probablemente secundaria a inflamación crónica. Esto conlleva una malabsorción de grasas y pérdida de proteínas, con la consiguiente caquexia (10, 13).
Por otra parte, en condiciones normales el intestino recibe hasta 25% del gasto cardíaco en reposo (14); en insuficiencia cardíaca que es por sí misma un estado de bajo gasto, la redistribución del flujo sanguíneo esplácnico lleva a hipoperfusión no oclusiva (15), que facilita la translocación bacteriana y la perpetuación de la actividad pro-inflamatoria por lipopolisacáridos de bacterias gramnegativas en la circulación general y la correspondiente respuesta inmunológica con aumento de los niveles de citocinas, que actúan como potentes cardiosupresores (10, 13, 14, 16).
Evaluación nutricional de los pacientes con insuficiencia cardíaca
El paciente con insuficiencia cardíaca constituye un reto para la evaluación nutricional adecuada, esencialmente por la presencia de edemas que falsean el peso corporal y por la variable evolución de la caquexia en esta población. No existen estudios grandes ni guías internacionales que den una recomendación acerca del abordaje de la tamización nutricional de estos pacientes, pero, al igual que en otras patologías, la valoración global subjetiva brinda un modelo rápido, reproducible y fiable del estado nutricional del cardiópata. Yamauti y colaboradores, efectuaron un estudio con 106 pacientes hospitalizados, 53 de ellos con insuficiencia cardíaca descompensada, evaluados con escala global subjetiva y medidas antropométricas tradicionales, y hallaron mayor sensibilidad de la primera para malnutrición y riesgo de desnutrición (17). Todo paciente hospitalizado por descompensación de falla cardíaca debe tener medidas antropométricas y valoración global subjetiva del estado nutricional, así como nivel de albúmina y hemoglobina séricas, y según el porcentaje de pérdida de peso en últimos seis a doce meses y la disponibilidad de recursos locales, una medida de citocinas pro-inflamatorias como IL-6, con el objetivo de diagnosticar caquexia cardíaca e instaurar un manejo nutricional adecuado (7, 14).
De otro lado, se han llevado a cabo pocos estudios cuyo fin sea encontrar marcadores de progresión a caquexia cardíaca. En tal sentido, Araujo y colaboradores reclutaron 98 pacientes ambulatorios, 38 de ellos con caquexia y 56 no caquécticos, a quienes se midieron linfocitos, albúmina, pre-albúmina, hemoglobina, proteína C reactiva de alta sensibilidad, entre otros, durante 16 meses, y encontraron que los niveles de pre- albúmina son el mejor marcador de desnutrición en esta población (18); sin embargo, esta es una prueba que aún no está disponible en nuestro medio.
Intervención nutricional en insuficiencia cardíaca
Una terapia farmacológica adecuada que incluya betabloqueadores, inhibidores de la enzima convertidora de angiotensina, diuréticos, entre otros, cenidos a las guías internacionales sobre el tema, impacta la mortalidad y la calidad de vida de estos pacientes (19, 20). Por su parte, un programa de entrenamiento en ejercicio ha demostrado mejorar el consumo pico de oxígeno y disminuir la atrofia muscular, así como algunas anormalidades metabólicas (19-21).
La guía europea para falla cardíaca publicada en 2008, establece como clase de recomendación IIa, nivel de evidencia C, la restricción de sodio en estos pacientes; pese a ello, no clarifica el máximo ni el mínimo de ingesta de sodio diaria. Respecto a los suplementos nutricionales no establece ninguna recomendación (22).
En la actualización 2009, la guía de la American Heart Association, no indica los suplementos nutricionales en pacientes con síntomas previos o actuales de falla cardíaca o fracción de eyección disminuida (nivel de evidencia C). Respecto a la ingesta de sodio es precisa en recomendar una restricción menor a 2 gramos de sodio diarios en pacientes con estadio D (23).
En 2006, se publicó la guía para nutrición enteral en pacientes con caquexia cardíaca de la Sociedad Europea de Soporte Nutricional y en 2009 las guías para nutrición parenteral, y aunque no hay evidencia suficiente de estudios grandes y bien disenados, el consenso de expertos, con base en modelos de plausibilidad fisiológica, recomienda iniciar nutrición enteral o parenteral en pacientes con diagnóstico de caquexia cardíaca para disminuir o revertir la pérdida de peso, con un nivel de evidencia C. No recomiendan su uso para prevenir la aparición de caquexia en estos pacientes y tampoco establecen contraindicaciones del soporte nutricional, excepto, evitar la sobrecarga hídrica, tan deletérea en pacientes con falla cardíaca (24, 25). La nutrición parenteral se prefiere en pacientes con evidencia de malabsorción intestinal donde la vía enteral suele ser inefectiva por razones antes mencionadas.
Las guías actuales respecto a las recomendaciones nutricionales de pacientes con insuficiencia cardíaca no son lo suficientemente específicas ni prácticas y resulta difícil para el personal de salud que trata estos pacientes educar de manera adecuada y, aún más, responder preguntas sencillas a los pacientes interesados en el tema.
En aquellos sin diagnóstico de caquexia, en quienes son frecuentes el sobrepeso y la obesidad, la dieta hipocalórica produce una disminución del trabajo cardíaco y disminuye la frecuencia cardíaca y la intensidad de los procesos oxidativos. Para el cálculo de los requerimientos calóricos diarios, es preciso tener en cuenta la evolución del peso, la talla y la actividad física diaria del individuo, pero un valor calórico entre 25 - 30 calorías por kilogramo de peso diario, como pauta general, es aceptable (26, 27). A la hora de realizar recomendaciones nutricionales para estos pacientes, son fundamentales cuatro aspectos: disminución en la ingesta de sodio (de acuerdo con las guías internacionales para falla cardíaca), disminución de grasas saturadas y colesterol, disminución del consumo de harinas refinadas y aumento de consumo de fibras solubles y esteroles vegetales (26, 27).
Macronutrientes
Carbohidratos
Deben representar entre 50% y 60% del valor calórico de la dieta, preferiblemente evitando carbohidratos simples y de alta carga glucémica (27). Se sabe que la hiperglucemia induce alteraciones de los sistemas REDOX, estrés oxidativo y disminución de la disponibilidad del óxido nítrico con la consiguiente disfunción endotelial (14); estos efectos son aún mayores en personas con falla cardíaca, por lo tanto, es crucial evitar la hiperglucemia en estos pacientes.
Proteínas
Estos pacientes requieren dietas con aporte proteico mayor al de la población general, que van desde 1,1 gramos de proteínas por kilogramo de peso diario en pacientes con adecuado estado nutricional, hasta 1,5 – 2,0 gramos de proteínas por kilogramo de peso al día en aquellos con caquexia cardíaca (27). De igual manera, debe individualizarse el aporte proteico con la concomitancia o no de enfermedad renal crónica, presencia de edemas, disminución de niveles de albúmina, entre otros parámetros.
Lípidos
Deben aportar el 30% del valor calórico diario, y se insiste en el consumo de colesterol menor a 200 mg diarios. Modelos animales demuestran cómo el reemplazo de carbohidratos por grasas, especialmente ácidos grasos poli insaturados, lleva a una menor progresión de la falla cardiaca y en algunos casos a regresión de la hipertrofia ventricular izquierda, efecto dado, al parecer, por menores niveles de insulina post-ingesta (28).
En la última década múltiples estudios dan valor adicional a los ácidos grasos poli insaturados, los cuales pueden dividirse en dos grupos: los omega 6 (linoleico y araquidónico) presentes en aceites vegetales, semillas y granos, y los omega 3 (alfa-linoleico, eicosapentaenoico y docosahexaenoico) procedentes de pescados y mariscos.
Yamagishi y colaboradores condujeron un estudio de cohorte, prospectivo, con 52.972 japoneses de ambos géneros, entre 40 y 79 anos, seguidos hasta por 12,7 anos, con el fin de estimar la relación entre el consumo frecuente entre pescado y ácidos grasos omega 3 y la mortalidad por enfermedad cardiovascular. Como resultados encontraron una relación inversa entre consumo de estos alimentos y mortalidad por cualquier causa cardiovascular, mayor aún por falla cardíaca (29). Se recomienda la ingesta, al menos dos veces por semana, de alimentos ricos en estos compuestos (26).
Micronutrientes
Son componentes esenciales de la dieta presente en cantidades traza. Es claro que las dietas altas en sodio predisponen a estos pacientes a sobrecarga hídrica y aumento en las descompensaciones agudas de la enfermedad. A medida que la enfermedad avanza, el uso de diuréticos se hace mayor, y las dosis aún más altas, lo cual ayuda a la excreción de micronutrientes. Sumado a ello, los pacientes con falla cardíaca avanzada tienen una disminución importante de la ingesta y un aumento del consumo energético relacionado con la enfermedad (19).
El déficit de algunos micronutrientes se reporta como causa rara de falla cardíaca; es el caso del selenio y la tiamina (30). De logeril y colaboradores estudiaron 21 pacientes con falla cardíaca y clase funcional de la New York Heart Association II – III y fracción de eyección de 29% y reportaron niveles de selenio y zinc de 20% y 9%, respectivamente, más bajos que en sujetos control, lo cual predispone a un estado de estrés oxidativo que aumentaría el avance de la enfermedad (31).
Witte y colaboradores, ponen en marcha el primer ensayo controlado, doble ciego, para evaluar el impacto de los suplementos vitamínicos y de micronutrientes en estos pacientes. Aleatorizaron treinta personas con edad media de 75,4 anos, con fracción de eyección del ventrículo izquierdo (FEVI) menor o igual a 35%, a recibir una cápsula con altas dosis de minerales y vitaminas (calcio, magnesio, zinc, cobre, selenio, vitamina A, riboflavina, vitamina B6, folatos, vitamina B12, vitamina C, E, D y coenzima Q10) y otros a placebo durante nueve meses. Al final del estudio, hubo una mejoría en la FEVI de 5,3% ± 1,4% en el grupo de intervención (p <0,05), así como disminución en los volúmenes ventriculares (p < 0,05) y mejoría en el score de calidad de vida (32, 33).
De otra parte, los pacientes con insuficiencia cardíaca crónica presentan bajos niveles de vitamina D circulante y alta tasa de recambio óseo, lo cual predispone a osteopenia y osteoporosis, sobre todo a las poblaciones de mayor edad y de estadios avanzados de la enfermedad, tanto es así que hasta 50% de los pacientes mayores de 65 anos con falla cardíaca tienen riesgo de padecer osteoporosis. Aunado a ello, los niveles de calcio sérico suelen estar disminuidos con el uso rutinario de diuréticos de asa que aumentan su excreción por vía renal (14, 34). En estudios observacionales, los niveles bajos de vitamina D se asocian con baja capacidad de ejercicio y aumento en los niveles de péptidos natriuréticos (34). Scheleithoff y colaboradores realizaron un estudio doble ciego, controlado con placebo, con 103 pacientes con diagnóstico de falla cardíaca, aleatorizados a dos grupos, uno que recibió suplemento con vitamina D y otro placebo, realizando medidas de valores séricos de citocinas inflamatorias (factor de necrosis tumoral, interleucina 10). Se evidenció una disminución de éstas en el grupo tratado, lo cual abre la posibilidad de usar esta vitamina como agente anti-inflamatorio en estos pacientes (35). Sin embargo, se requieren estudios adicionales para recomendar esta intervención de forma oficial.
De otra parte, el magnesio, que es absorbido en el intestino delgado, puede estar disminuido en los pacientes con insuficiencia cardíaca hasta en 30% de los casos. Múltiples causas entre las que se encuentran: uso de diuréticos, disminución en la ingesta y activación del eje renina-angiotensina-aldosterona, pueden explicar la hipomagnesema de estos pacientes. Está demostrado que el magnesio es un protector cardiovascular por reducción del estrés oxidativo y mejoría de la función endotelial; es así como alteraciones de sus niveles séricos modifican el riesgo de arritmia. No hay datos acerca del impacto de su suplencia en hospitalización o muerte por falla cardíaca (14, 36).
Por último, el zinc y la vitamina C, son poderosos anti-oxidantes. El primero forma parte del complejo superóxido dismutasa cobre-zinc, capaz de depurar a la célula de radicales libres producidos por el estrés oxidativo. La segunda, disminuye el dano por hipoxia y la apoptosis endotelial en pacientes con insuficiencia cardíaca. Al igual que los micronutrientes anteriores, faltan estudios para emitir una recomendación clínica formal sobre su uso en insuficiencia cardíaca (14).
Conclusiones
La fisiopatología de la insuficiencia cardíaca congestiva lleva implícita una progresión paulatina hacia la caquexia, favorecida por la disminución de la ingesta, la edad, el uso de algunos medicamentos y el disbalance entre sustancias anabólicas y catabólicas capaces de llevar al organismo a disminución de peso, fatiga, atrofia muscular, anemia y expresión de marcadores séricos del avance de la enfermedad. En tal sentido, cumplen un papel preponderante las citocinas pro-inflamatorias, el edema e hipoperfusión del sistema gastrointestinal y la activación del eje neuroendocrino. Es claro que aunque la terapia nutricional es un tema aún empírico en este campo, los estudios pequenos y la plausibilidad fisiológica dan bases para iniciar el manejo nutricional de estos pacientes, si bien el verdadero impacto de este abordaje a gran escala está por establecerse.
Bibliografía
1. Gómez EA, Senior JM, Vélez S, et al. Guías colombianas sobre la evaluación y el manejo de la falla cardíaca crónica en el adulto. Rev Cardiol Col 2007; 14 (2): 13-50. [ Links ]
2. Bui AL, Horwich TB, Fonarow GC. Epidemiology and risk profile of heart failure. Nat Rec Cardiol 2011; 8 (1): 30-41. [ Links ]
3. Bleumink GS, Knetsch AM, Sturkenboom MC, et al. Quantifying the heart failure epidemic: prevalence, incidence rate, lifetime risk and prognosis of heart failure The Rotterdam Study. Eur Heart J 2004; 25: 1614-9. [ Links ]
4. Haehling S, Stepney R, Anker SD. Advances in understanding and treating cardiac cachexia: highlights from the 5th cachexia conference. Int J Cardiol 2010; 144: 347-349. [ Links ]
5. Anker SD, Ponikowski P, Varney S, et al. Wasting as independent risk factor for mortality in chronic heart failure. Lancet 1997; 349: 1050-3. [ Links ]
6. Lemon SC, Olendski B, Magner R, et al. The dietary quality of persons with heart failure in NHANES 1999-2006. J Gen Intern Med 2009; 25 (2): 135-140. [ Links ]
7. Evans WJ, Morley JE, Argilés J, et al. Cachexia: a new definition. Clin Nutr 2008; 27: 793-799. [ Links ]
8. Freeman LM. The pathophysiology of cardiac cachexia. Curr Opin Support Palliate Care 2009; 3: 276-281. [ Links ]
9. Christensen VM, Omland T. Multiple cytokine biomarkers in heart failure. Expert Rev Mol Diagn 2010; 10 (2): 147-157. [ Links ]
10. Von Haehling S, Doehner W, Anker SD. Nutrition, metabolism, and the complex pathophysiology of cachexia in chronic heart failure. Cardiovascular Research 2007; 73: 298-309. [ Links ]
11. Anker SD, Chua TP, Ponikowski P, Harrington D, et al. Hormonal changes and catabolic/anabolic imbalance in chronic heart failure and their importance for cardiac cachexia. Circulation 1997; 96: 526-34. [ Links ]
12. Nagaya N, Uematsu M, Kojima M, et al. Elevated circulating level of ghrelin in cachexia associated with chronic heart failure: relationships between ghrelin and anabolic/ catabolic factors. Circulation 2001; 104: 2034-2038. [ Links ]
13. Sandek A, Bauditz J, Swidsinski A, et al. Altered intestinal function in patients with chronic heart failure. J Am Coll Cardiol 2007; 50: 1561-1569. [ Links ]
14. Sandek A, Doehner W, Anker SD, et al. Nutrition in heart failure: an update. Curr Opin Clin Nutr Metab Care 2009; 12: 384-391. [ Links ]
15. Ralevic V. splanchnic circulatory physiology. Hepatogastroenterology 1999; 46: 1409-1413. [ Links ]
16. Celik T, Lyisoy A, Yuksel UC, et al. The small intestine: a critical linkage in pathophysiology of cardiac cachexia. Int J Cardiol 2010; 143: 200-216. [ Links ]
17. Yamauti AK, Ochiai ME, Bifulco PS, et al. Subjective global assessment of nutritional status in cardiac patients. Arq Bras Cardiol 2006; 87 (6): 707-712. [ Links ]
18. Araújo JP, Laurenco P, Rocha- Gonzalez F, et al. Nutritional markers and prognosis in cardiac cachexia. Int J Cardiol 2011; 146: 359-363. [ Links ]
19. Springer J, Filippatos G, Akashi YJ, et al. Prognosis and therapy approaches of cardiac cachexia. Curr Opin Cardiol 2006; 21: 229-233. [ Links ]
20. Azhar G, Wei JY. Nutrition and cardiac cachexia. Curr Opin Clin Nutr Metab Care 2006; 9: 18-23. [ Links ]
21. Piepoli M, Flather M, Coats AJS. Overview of studies of exercise training in chronic heart failure: the need for a prospective randomized multicentre European trial. Eur Heart J 1998; 19: 830-841. [ Links ]
22. Discktein K, Cohen-solal A, Filippatos G, et al. ESC guidelines for the diagnosis and treatment of acute and chronic heart failure 2008. Eur Heart J 2008; 29: 2388-2442. [ Links ]
23. Feldman AM, Francis GS, Ganiats TG, et al. 2009 focused update: ACCF/AHA guidelines for the diagnosis and management of heart failure in adults. Circulation 2009; 119: 1977-2016. [ Links ]
24. Anker SD, Jhon M, Pedersen PU, et al. ESPEN guideline on enteral nutrition: cardiology and pulmonology. Clinical Nutrition 2006; 25: 311-318. [ Links ]
25. Anker SD, Laviano A, Filippatos G, et al. ESPEN guideline on parenteral nutrition: cardiology and pneumology. Clinical Nutrition 2009; 28: 455-460. [ Links ]
26. Rujinski MN. Nutrición en la insuficiencia cardíaca un gran eslabón. Rev Insuf Card 2007; 2 (3): 115-117. [ Links ]
27. Sahade V. Nutritional treatment for heart failure patients. Rev Nutr Campinas 2009; 22 (3): 399-408. [ Links ]
28. Stanley WC, Dabkowski ER, Ribeiro RF, O'Connell KA. Dietary fat and heart failure: moving from lipotoxicity to lipoprotection. Circ Res 2012; 110: 764-776. [ Links ]
29. Yamagishi K, Iso H, Date Ch, et al. Fish 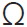 -3 polyunsaturated fatty acids, and mortality from cardiovascular diseases in a nationwide community-based cohort Japanese men and women. J Am Coll Cardiol 2008; 52: 988-996. [ Links ]
-3 polyunsaturated fatty acids, and mortality from cardiovascular diseases in a nationwide community-based cohort Japanese men and women. J Am Coll Cardiol 2008; 52: 988-996. [ Links ]
30. Witte KK, Clark AL, Cleland JG. Chronic heart failure and micronutrients. J Am Coll Cardiol 2001; 37: 1765-1774. [ Links ]
31. De Lorgeril M, Salen P, Accominotti M, et al. Dietary and blood antioxidants in patients with chronic heart failure. Insights into the potential importance of selenium in heart failure. Eur J Heart Fail 2001; 3: 661-669. [ Links ]
32. Witte KK, Nikitin NP, Parker AC, et al. The effect of micronutrient supplementation on quality-of-life and left ventricular function in elderly patients with chronic heart failure. Eur heart J 2005; 26: 2238-2244. [ Links ]
33. De Lorgeril M, Salen P, Defaye P. Importance of nutrition in chronic heart failure patients. Eur heart J 2005; 26: 2215-2217. [ Links ]
34. Witte KK, Clark AL. Micronutrients and their supplementation in chronic cardiac failure. An update beyond theoretical perspectives. Heart Fail Rev 2006; 11: 65-74. [ Links ]
35. Schleithoff SS, Zittermann A, Tenderich G, et al. Vitamin D supplementation improves cytokine profiles in patients with heart failure: a double-blind, randomized, placebo-controlled trial. Am J Clin Nutr 2006; 83: 754-759. [ Links ]
36. ALmoznino-sarafian D, Sarafian G, Berman F, et al. Magnesium administration may improve heart rate variability in patients with heart failure. Nutr Metab Card Dis 2009; 19: 641-645. [ Links ]













