Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista Colombiana de Cardiología
Print version ISSN 0120-5633
Rev. Colomb. Cardiol. vol.20 no.4 Bogota July/Aug. 2013
(1) Cardiología, Universidad Militar Nueva Granada. Bogotá, Colombia.
Correspondencia: Dr. Nelson L. Moreno, correo electrónico: neldoctor@yahoo.com
Recibido: 17/01/2013. Aceptado: 26/06/2013.
Hace más de cuarenta años se describió el posible daño relacionado con la reperfusión, el cual podría explicar hasta el 50% del área total infartada. A finales de los ochenta se describió un mecanismo innato de protección frente a la lesión por isquemia-reperfusión, que se denominó acondicionamiento isquémico. En las últimas décadas, no sólo se han descrito diversos tipos de acondicionamiento sino que se han llevado a cabo experimentos clínicos en humanos, con resultados iniciales alentadores en cuanto a reducción del área infartada. Sin embargo, aún falta por demostrar si la reducción de la lesión por reperfusión tiene impacto en la mortalidad; las investigaciones actuales permitirán aclarar este interrogante en un futuro cercano.
Palabras clave: injuria por reperfusión, acondicionamiento cardiaco, cardioprotección.
The potential damage associated with reperfusion, which could explain up to 50% of the total area infarcted was described over fourty years ago. An innate mechanism of protection against ischemia-reperfusion injury was described in the late 80's which was called ischemic conditioning. Not just various types of conditioning have been described in the last decades, but also human clinical experiments with encouraging initial results in the reduction of the infarcted area have been conducted. However, it is not still demonstrated whether the reduction of reperfusion injury has an impact on mortality. The current research will allow to clarify this unanswered question in the near future.
Keywords: reperfusion, ischemic heart disease, acute myocardial infarction.
Introducción
Hace un siglo, el evento coronario agudo tenía una mortalidad aproximada del 30%. En ese momento tanto el reposo como el uso de digitálicos y opioides eran las directrices de tratamiento (1), las mismas que persistieron por casi medio siglo como única herramienta. En la década de los sesenta, con la aparición de las unidades de cuidado coronario (2), se disminuyó la mortalidad a la mitad, gracias al manejo de las complicaciones arrítmicas. Un hito adicional en el tratamiento del infarto llegó con la aplicación exitosa de la reperfusión, que logró disminuir en 50% más la mortalidad. Pero esta estrategia no estaba exenta de riesgo y la posibilidad de daño miocárdico secundario a la restauración del flujo (daño por reperfusión) (3) había sido descrita hace más de veinte años. El tratamiento de este daño cardiaco adicional, empezó a cobrar importancia cuando se descubrió un mecanismo innato de protección frente a la isquemia, denominado, en sus orígenes, preacondicionamiento isquémico (4), el cual ha sido objeto de profunda investigación con miras de llevarlo a la arena clínica y constituir así el paso siguiente del manejo del síndrome coronario agudo, como bien lo señala el Dr. Braunwald en un reciente editorial (5).
Lesión por reperfusión
La reperfusión, por definición, alivia o reduce la isquemia pero también conlleva una serie de fenómenos complejos que pueden ser perjudiciales. Algunos tipos de disfunción cardiaca relacionados con estos eventos no del todo entendidos y basados en estudios animales (que no reflejan siempre con exactitud los cambios ocurridos en los humanos) son: el aturdimiento miocárdico, el fenómeno de no reflujo, las arritmias, la aceleración de la necrosis y el daño letal por reperfusión (6); este último se define como el daño miocárdico causado por la restauración del flujo coronario después de un episodio isquémico, que según estudios podría explicar hasta el 50% del tamaño final del área infartada.
La primera descripción se dio en 1960, cuando el grupo del Dr. Jennings halló una serie de cambios estructurales y electrofisiológicos asociados con la reperfusión y sugirió que ésta puede acelerar la necrosis miocárdica en aquellas células dañadas de forma irreversible luego de la isquemia (7). Dentro de los hallazgos descritos figura el edema celular, la disrupción del sarcolema, la aparición de fosfato de calcio y la contractura miofibrilar. Dos décadas después se resumió lo que hasta entonces se sabía del daño potencial de la reperfusión, también conocida como "espada de doble filo", y se plantearon varios mecanismos relacionados entre sí (8):
• Paradoja del calcio: se refiere a la reentrada de calcio hacia el sarcoplasma, de forma pasiva pero en grandes cantidades, una vez que se restaura el flujo (9). Allí el calcio causa daño de diversas formas: estimula la liberación de radicales libres, activa las proteasas, aumenta el edema celular y favorece la apertura del poro transitorio de permeabilidad mitocondrial.
• Paradoja del oxígeno: la reoxigenación lleva a un aumento de las especies reactivas de oxígeno, a la disminución de moléculas de señalización intracelular como el óxido nítrico, al daño del sarcolema, a la formación de vesículas intracelulares y al aumento del calcio intracelular e intramitocondrial (10).
• Paradoja del pH: durante la isquemia hay disminución del pH intracelular, el cual se eleva rápidamente durante la reperfusión (11). Este incremento estimula los intercambiadores Na-H y Na-HCO3, con la sobrecarga celular de sodio y posteriormente de calcio, que conduce a los daños previamente descritos.
• Inflamación: la activación y lesión endotelial, asociadas a la secreción de moléculas de adhesión celular y vascular, favorecen la migración de células inflamatorias al tejido isquémico. Estas células (especialmente los neutrófilos) y otros componentes del sistema inmune (Ej. receptores Toll-like, complemento), son directamente tóxicos para el miocardio al liberar especies reactivas de oxígeno y proteasas, y adicionalmente favorecer la obstrucción microvascular.
En la tabla 1 se resumen los diferentes mecanismos relacionados con la lesión por reperfusión (13).

Pero fue gracias a los experimentos del Dr. Murry que finalmente se reconoció el daño adicional e independiente de la reperfusión (4). En el estudio clásico, con la aplicación en perros anestesiados de ciclos cortos de isquemia (4 ciclos de isquemia por 5 minutos seguidos por reperfusión de 5 minutos) en la arteria circunfleja antes de su posterior oclusión (tiempo prolongado de 40 minutos) y reapertura, se mitigaba la lesión isquémica y la asociada a la reperfusión. Se reconoció entonces un mecanismo innato celular de defensa frente a la isquemia el cual, como se indicó antes, fue llamado preacondicionamiento isquémico, que en la actualidad se conoce como acondicionamiento en virtud de las diferentes variantes existentes.
Acondicionamiento: definición, clasificación y ventanas de protección
El acondicionamiento es un mecanismo innato de protección frente a un evento isquémico potencialmente letal. Está presente en todas las células y en diversas especies de mamíferos; se tiene evidencia de acondicionamiento cardiaco, renal y cerebral (14).
El acondicionamiento se puede clasificar con base en tres características:
1. Tipo de estímulo de acondicionamiento: cuando el estímulo constituye una secuencia de ciclos de isquemia-reperfusión (Ej.: al inflar de forma repetida un balón de angioplastia, inflar el manguito de tensiómetro por encima de la presión sistólica en una extremidad), se llama acondicionamiento isquémico. Si por el contrario la respuesta de acondicionamiento se genera por medicamentos, se denomina acondicionamiento farmacológico.
2. Lugar de aplicación del estímulo: (este concepto aplicaría al estímulo isquémico), si el estímulo se aplica en el mismo territorio vascular que sufre la isquemia, se llama local (originalmente descrito por Murry). Si por el contrario se aplica en un territorio vascular diferente al que sufre la isquemia, pero en el mismo órgano, se llama remoto intraórgano (originalmente llamado regional y fue además la primera descripción del acondicionamiento remoto) (15). Finalmente, si se aplica en un territorio vascular diferente al que sufre la isquemia y además está en otro órgano, se denomina remoto lejano (16) (Figura 1).
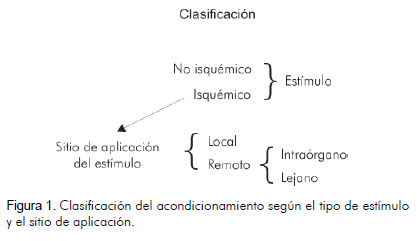
3. Momento de aplicación del estímulo de acondicionamiento en relación con el evento isquémico potencialmente letal: si el estímulo se aplica antes de que ocurra el evento isquémico, se llama preacondicionamiento. Si se aplica al mismo tiempo que ocurre el evento isquémico, se denomina peracondicionamiento (descrito más recientemente) (17). Si se aplica una vez ha ocurrido la isquemia pero justo al inicio de la reperfusión, se denomina postacondicionamiento (18, 19) (Figura 2).
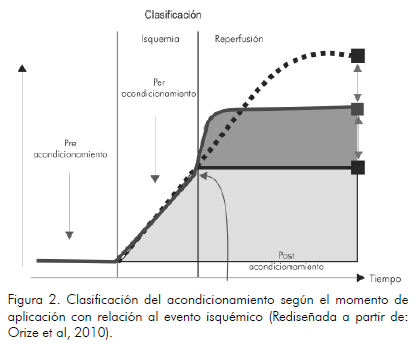
Inicialmente, el estímulo de acondicionamiento isquémico se aplicaba de manera experimental en animales a través de la oclusión intermitente (en ciclos de isquemia-reperfusión de 5 x 5 minutos) de una arteria que posteriormente se ocluía de forma prolongada o bien en otra arteria del mismo o de diferente órgano. En humanos los primeros estudios aplicaban el estímulo isquémico a través del balón de angioplastia durante el cateterismo cardiaco (19) inmediatamente luego de desobstruir la arteria. Más tarde comenzó a aplicarse el estímulo isquémico a través de un manguito de tensiómetro, al inflarlo 20 mm Hg por encima de la presión sistólica durante ciclos (variables en cantidad a través de los estudios) de inflado-desinflado de 5 x 5 minutos en los miembros inferiores y finalmente en las extremidades superiores, mecanismo estudiado recientemente en un ensayo clínico aleatorizado (20). Hoy existen más de 8.000 publicaciones y al menos 100 experimentos clínicos sobre el acondicionamiento cardiaco (19).
Con base en estas características, en la tabla 2 se presentan los diferentes tipos de acondicionamiento isquémico descritos en la literatura, su aplicación en humanos y la fecha de publicación.
De otra parte, están las ventanas de protección. Originalmente descrita, la respuesta inicial (ventana de protección) al estímulo de acondicionamiento es temprana (en minutos) y dura hasta dos a tres horas (4). Denominada clásica por algunos autores, es la respuesta más potente generada por la liberación de sustancias preformadas y modificación de proteínas existente. En 1993 se describió una segunda ventana de protección (tardía) con aparición a las 24 horas pero que dura hasta tres a cuatro días, y es generada por la modificación genética en la síntesis de diversas proteínas (21, 22).
Mecanismos de acondicionamiento isquémico
Si bien la descripción de un mecanismo único de acondicionamiento aplicable a todas las variedades conocidas es insuficiente, se reconoce que al menos comparten una serie de secuencias y algunas vías moleculares que han permitido describirlo de forma esquemática en tres procesos:
• Disparadores o gatillo: los estímulos (isquémico o farmacológico) que desencadenan el acondicionamiento, liberan diversas sustancias, de las cuales las más reconocidas son los autacoides: adenosina, opioides y bradiquinina. La unión de estas sustancias con su receptor (el cual varía según la especie) libera segundos mensajeros que pueden activar una serie de vías moleculares. El reconocimiento de estos disparadores ha llevado a la aplicación clínica de medicamentos, constituyéndose así la base del acondicionamiento farmacológico (23).
• Vías de señalización molecular: nuevamente, dependiendo de la especie estudiada, se han reconocido dos vías moleculares interconectadas entre sí. La primera se conoce como RISK (sigla en Inglés para reperfusion injury salvage kinasa), que es fundamental para la protección miocárdica y constituye una serie de protein kinasas que determinan la probabilidad de apertura del poro de permeabilidad mitocondrial, y una vía alternativa, pero no mutuamente excluyente, denominada SAFE (sigla del Inglés para survivor activating factor enhancement) que involucra al factor de necrosis tumoral y la JAK quinasa (18).
• Efectores (18, 23): el poro de permeabilidad mitocondrial, localizado en la membrana mitocondrial interna, dependiente de voltaje y calcio, es el responsable de mantener el potencial de membrana. Su apertura genera el paso de solutos de más 1.500 daltons, que llevan a la disipación del potencial eléctrico transmembrana, al desacople de la cadena respiratoria, a la disminución del ATP y a la muerte celular (24). Su apertura es estimulada por la sobrecarga de calcio (paradoja del calcio), la reoxigenación con aumento de las especies reactivas de oxígeno (paradoja del oxígeno), la corrección rápida del pH (paradoja del pH) y la depleción del adenosín trifosfato (ATP) (13).
El canal de potasio ATP dependiente también ha mostrado ser blanco del estímulo de acondicionamiento. Las sulfonilureas mostraron bloquear el efecto acondicionante del peracondicionamiento isquémico remoto en el estudio de Schmidt (17), aunque su estimulación no ha mostrado de manera consecuente (según la especie) un efecto acondicionante.
Estudios clínicos sobre acondicionamiento isquémico
Preacondicionamiento
Ha sido estudiado en humanos en contextos donde el evento isquémico es predecible (Ej.: cirugía cardiaca en adultos y niños, angioplastia con stent, reparación de aneurisma de aorta abdominal). En estos escenarios se ha mostrado de forma consecuencial que hay disminución de la liberación de biomarcadores (CKMB, troponina) y del requerimiento de inotrópicos. Cabe anotar que el estímulo isquémico ha sido realizado de forma remota con ciclos de inflado-desinflado del manguito del tensiómetro en una extremidad (25-28).
Sin embargo, este enfoque no tiene cabida en el manejo del síndrome coronario agudo, donde no es posible predecir la aparición de la oclusión. En este escenario el postacondicionamiento y el peracondicionamiento tienen más oportunidades de aplicación.
Postacondicionamiento
Se ha estudiado en humanos a través de la aplicación de ciclos de inflado-desinflado del balón de angioplastia luego del implante de stent (en este caso se trata de postacondiciomiento isquémico local). En el primer estudio en humanos, Staat y colaboradores (29) mostraron disminución de la liberación de biomarcadores en el grupo de pacientes que recibió postacondicionamiento. Desde entonces han aparecido una serie de estudios contradictorios en relación con el beneficio potencial de esta técnica (30, 31). En el último de ellos (estudio post) presentado en las sesiones científicas del TCT (TransCatheter Therapeutics, 2012), 700 pacientes con infarto con elevación del segmento ST fueron aleatorizados a angioplastia con stent con o sin estímulo de postacondicionamiento en un protocolo similar al de Staat y su equipo. Infortunadamente, los resultados no fueron alentadores y no hubo beneficio en ninguno de los desenlaces. Estos resultados elevaron una serie de dudas en relación con este tipo de estímulo, entre ellas ¿cuál es el tiempo máximo de isquemia para el cual ya no hay beneficio del postacondicionamiento? ¿Cuál es el intervalo de tiempo máximo entre el inicio de la reperfusión y el estímulo de postacondicionamiento? ¿Cuál es el número adecuado de ciclos? (¿se necesitarán más si es mayor la isquemia? "efecto umbral") ¿Cuál debería ser la duración adecuada de cada ciclo de isquemia-reperfusión? Aunque existe algún consenso en relación con algunas de estas preguntas (por ejemplo, el intervalo entre la reperfusión y el estímulo de postacondicionamiento debería ser menor a 180 segundos), todavía no hay una estandarización de los procesos, hecho que puede explicar los resultados confusos de los estudios (32).
Peracondicionamiento
Este tipo de estimulación descrita inicialmente en animales (17), ya cuenta con al menos dos estudios clínicos en humanos, pero a diferencia de la descripción original (estímulo aplicado en arteria renal), éste se ha hecho con la aplicación de ciclos de inflado-desinflado del manguito de tensiómetro en el brazo.
En 2010, Botker y colaboradores (20), publicaron el estudio de peracondicionamiento isquémico remoto en 333 pacientes con infarto con elevación del ST, en donde aleatorizaron 166 de éstos a recibir, durante el traslado hospitalario para angioplastia primaria, ciclos de isquemia-reperfusión en el brazo (ciclos de inflado-desinflado del manguito de tensiómetro 20 mm Hg por encima de la presión sistólica), y encontraron mayor índice de salvamento miocárdico (especialmente en infartos anteriores) evaluado por perfusión miocárdica en quienes recibieron acondicionamiento.
Ese mismo año se publicaron los resultados de un estudio (33) que combina el estímulo de peracondicionamiento isquémico remoto asociado a la colocación de morfina (5 mg) en pacientes con infarto con elevación del ST, y se halló mayor resolución del ST y menos liberación de biomarcadores en quienes recibieron el peracondicionamiento como también en aquellos que recibieron ambos estímulos (morfina + peracondicionamiento).
Hasta el momento, según se ha mostrado recientemente, esta estrategia, aunque promisoria en cuanto a disminución de la liberación de biomarcadores y resolución del ST, no ha logrado impactar la mortalidad u otros eventos cardiovasculares mayores (34).
Acondicionamiento farmacológico
Con base en los conocimientos adquiridos a partir del estudio del acondicionamiento isquémico, se han probado fármacos que podrían generar una respuesta de acondicionamiento (Ej. opioides, adenosina), o bien fármacos que actúan a través de los efectores finales del acondicionamiento a nivel mitocondrial (Ej. ciclosporina). Estas estrategias han sido evaluadas recientemente por diversos grupos del mundo.
La adenosina fue estudiada en los ensayos AMISTAD I y II. En esta serie de ensayos (el último publicado en 2005) la infusión de altas dosis de adenosina (70 mcg/kg/min) mostró una disminución del área infartada (especialmente en infartos anteriores y de menos de tres horas de evolución), aunque falló en mejorar el desenlace primario (rehospitalización, falla cardiaca, muerte) (35, 36).
El grupo japonés para disminuir la necrosis miocárdica (JWIND) publicó dos estudios al respecto (37). Uno con nicorandil (apertura de canales de K ATP sensibles) que no mostró efectos positivos, y otro más con péptido natriurético atrial, que arrojó una disminución del área de infarto, y descenso de la mortalidad en el seguimiento a 2,5 años.
En la década de los ochenta se descubrió que la ciclosporina inhibe la apertura del poro transitorio de permeabilidad mitocondrial (38) y con esto un efecto potencialmente acondicionante. Piot y colaboradores pusieron a prueba este concepto y en 2008 publicaron el ensayo piloto del uso de ciclosporina en 58 pacientes con infarto con elevación del ST (39), en donde se les aleatorizó a intervención percutánea más colocación de ciclosporina (bolo de 2,5 mg/kg, antes de la apertura del vaso) versus manejo con intervención percutánea sin ciclosporina. Se encontró disminución de la liberación de biomarcadores de forma significativa (CKMB) y no significativa (troponina) en el grupo que recibió ciclosporina. En la actualidad el mismo grupo lleva a cabo el estudio CIRCUS (Cyclosporine and Prognosis in Acute Myocardial Infarction (MI) Patients -NCT01502774) que está en fase de reclutamiento y evaluará si la estrategia con ciclosporina puede mejorar los desenlaces (mortalidad, hospitalización por falla cardiaca y remodelado ventricular izquierdo) de los pacientes con infarto con elevación del ST (14).
Finalmente, se ha descrito que los anestésicos volátiles tienen propiedades de preacondicionamiento isquémico (40). Un metanálisis al respecto (en pacientes de cirugía cardiaca valvular) mostró que el uso de estos agentes se asociaba con disminución del tiempo en la unidad de cuidado intensivo, soporte inotrópico y mejoría del índice cardiaco, sin impactar la mortalidad (41).
Conclusiones
El infarto agudo del miocardio permanece como una de las principales causas de morbilidad y mortalidad mundiales, razón por la cual la búsqueda de estrategias de cardioprotección tiene sentido. Hasta el momento, las estrategias de acondicionamiento (isquémico y farmacológico) parecen atenuar el daño por reperfusión, con el preacondicionamiento, que retarda la aparición del infarto (no es clínicamente aplicable al contexto del síndrome coronario agudo) y el postacondicionamiento, que parece reducir el área infartada, aunque para su ejecución sea necesaria la manipulación de la arteria culpable. Los métodos más promisorios en la actualidad son el peracondicionamiento isquémico remoto lejano (fácil y seguro de aplicar ya que sólo requiere de un manguito de tensiómetro) y el acondicionamiento farmacológico con ciclosporina, los cuales cuentan con estudios en camino (ERICCA: effect of remote ischemic preconditioning on clinical outcomes in patients undergoing coronary artery bypass graft surgery (42) y CIRCUS: Cyclosporine and Prognosis in Acute Myocardial Infarction (MI) Patients (14)) que evaluarán si su implementación disminuye la mortalidad. En tanto se conocen estos resultados, el acondicionamiento cardiaco se mantendrá como una terapia experimental promisoria para el manejo del síndrome coronario agudo más allá de la reperfusión.
Bibliografía
1. Herrick JB. Certain clinical features of sudden obstruction of the coronary arteries. JAMA. 1912; 59: 2015-20. [ Links ]
2. Julian DG. Treatment of cardiac arrest in acute myocardial ischemia and infarction. Lancet. 1961; 840-44. [ Links ]
3. Jennings RB, Sommers HM, Smyth GA. Myocardial necrosis induced by temporary occlusion of a coronary artery in the dog. Arch Pathol. 1960; 70: 68. [ Links ]
4. Murry CE, Jennings RB, Reimer KA. Preconditioning with ischemia: a delay of lethal cell injury in ischemic myocardium. Circulation. 1986; 74: 1124-1136. [ Links ]
5. Braunwald E. The treatment of acute myocardial infarction: the past, the present, and the future. Eur Heart J Acute Cardiovascular Care. 2012, 1 (1): 9-12. [ Links ]
6. Yellon D, Hausenloy DJ. Myocardial reperfusion injury. N Engl J Med. 2007; 357: 1121-35. [ Links ]
7. Jennings RB, Sommers HM, Smyth GA. Myocardial necrosis induced by temporary occlusion of a coronary artery in the dog. Arch Pathol. 1960; 70: 68. [ Links ]
8. Braunwald E, Kloner RA. Myocardial reperfusion: a double-edged sword? J Clin Invest. 1985; 76: 1713-1719. [ Links ]
9. Zimmerman ANE, Daems W, Hulsmann WC, Snijder J, Wisse E, et al. Morphological changes of heart muscle caused by successive perfusion with calcium-free and calcium-containing solutions (calcium paradox). Cardiovasc Res. 1967; 1: 201-209. [ Links ]
10. Hearse DJ, Humphrey SM, Chain EB. Abrupt reoxygenation of the anoxic potassium-arrested perfused rat heart: a study of myocardial enzyme release. J Mol Cell Cardiol. 1973; 5: 395-407. [ Links ]
11. Lemasters JJ, Bond JM, Chacon E, Harper IS, Kaplan SH, et al. The pH paradox in ischemia reperfusion injury to cardiac myocytes. EXS. 1996; 76: 99-114. [ Links ]
12 Vinten-Johansen J. Involvement of neutrophils in the pathogenesis of lethal myocardial reperfusion injury. Cardiovasc Res. 2004; 61: 481-97. [ Links ]
13 Turer A, Hill J. Pathogenesis of myocardial ischemia-reperfusion injury and rationale for therapy. Am J Cardiol. 2010; 106: 360-368. [ Links ]
14 Heusch G. Cardioprotection: chances and challenges of its translation to the clinic. Lancet. 2012. Disponible en: http://dx.doi.org/10.1016/S0140-6736(12)60916-7 [ Links ]
15 Przyklenk K, Bauer B, Ovize M, Kloner RA, Whittaker P. Regional ischemic 'preconditioning' protects remote virgin myocardium from subsequent sustained coronary occlusion. Circulation. 1993; 87: 893-9. [ Links ]
16. Birnbaum Y, Hale SL, Kloner RA. Ischemic preconditioning at a distance: reduction of myocardial infarct size by partial reduction of blood supply combined with rapid stimulation of the gastrocnemius muscle in the rabbit. Circulation. 1997; 96: 1641-6. [ Links ]
17. Schmidt MR, Smerup M, Konstantinov IE, Shimizu M, Li J, Cheung M, et al. Intermittent peripheral tissue ischemia during coronary ischemia reduces myocardial infarction through a KATP-dependent mechanism: first demonstration of remote ischemic perconditioning. Am J Physiol Heart Circ Physiol. 2007; 292 (4): H1883-H1890. [ Links ]
18. Orize M, Baxter G, Lisa F, Ferdinandy P, Dorado D, Hausenloy D, et al. Postconditioning and protection from reperfusion injury: where do we stand? Cardiovascular Research. 2010; 87: 406-423. [ Links ]
19. Lavi S, lavi R. Conditioning of the heart: from pharmacological interventions to local and remote protection. Int J Cardiol. 2011; 146: 311-318. [ Links ]
20. Bøtker HE, Kharbanda R, Schmidt MR, Bottcher M, Kaltoft AK, Terkelsen CJ, et al. Remote ischaemic conditioning before hospital admission, as a complement toangioplasty, and effect on myocardial salvage in patients with acute myocardial infarction: a randomised trial. Lancet. 2010; 375: 727-734. [ Links ]
21. Marber MS, Latchman DS, Walker JM, Yellon DM. Cardiac stress protein elevation 24 hours after brief ischemia or heart stress is associated with resistance to myocardial infarction. Circulation. 1993; 88: 1264-72. [ Links ]
22. Kharbanda R, Nielsen T, Redington A. Translation to remote ischaemic preconditioning into clinical practice. Lancet. 2009; 374: 1557-1565. [ Links ]
23. Johansen J, Shi W. Perconditioning and postconditioning: current knowledge, knowledge gaps, barriers to adoption, and future directions. J Cardiovasc Pharmacol Therapeutics. 2011; 16: 260-266. [ Links ]
24. Hunter DR, Haworth RA. The Ca2+-induced membrane transition in mitochondria. I. The protective mechanisms. Arch Biochem Biophys. 1979; 195: 453-9. [ Links ]
25. Cheung MM, Kharbanda RK, Konstantinov IE, Shimizu M, Frnduva H, Li M, et al. Randomized controlled trial of the effects of remote ischemic preconditioning on children undergoing cardiac surgery: first clinical application in humans. J Am Coll Cardiol. 2006; 47: 2277-82. [ Links ]
26. Hausenloy DJ, Mwamure PK, Venugopal V, Harris J, Barnard M, Grundy E, et al. Effect of remote ischaemic preconditioning on myocardial injury in patients undergoing coronary artery bypass graft surgery: a randomized controlled trial. Lancet 2007; 370: 575-79. [ Links ]
27. Ali ZA, Callaghan CJ, Lim E, Ali AA, Nouraei SA, Akthar AM et al. Remote ischemic preconditioning reduces myocardial and renal injury after elective abdominal aortic aneurysm repair: a randomized controlled trial. Circulation 2007; 116: I98-I105. [ Links ]
28. Hoole S, Heck P, Sharples L, Khon S, Duehmke R, Densem C, et al. Cardiac Remote Ischemic Preconditioning in Coronary Stenting (CRISP Stent) Study: a prospective, randomized control trial. Circulation 2009; 119: 820-27. [ Links ]
29. Staat P, Rioufol G, Piot C, Cuttin Y, Cung T, L'Huillier I, et al. Postconditioning the human heart. Circulation. 2005; 112: 2143-2148. [ Links ]
30. Freixa X, Bellera N, Ortiz-Pérez JT, Jiménez M, Pare' C, Bosch X, et al. Ischaemic postconditioning revisited: lack of effects on infarct size following primary percutaneous coronary intervention. Eur Heart J. 2012; 33 (1): 103-112. [ Links ]
31. Lonborg J, Kelbaek H, Vejlstrup N, Jorgensen E, Helqvist S, Saunamaki K, et al. Cardioprotective effects of ischemic postconditioning in patients treated with primary percutaneous coronary intervention, evaluated by magnetic resonance. Circ Cardiovasc Interv. 2010; 3: 34-41. [ Links ]
32. Shi W, Johansen J. Endogenous cardioprotection by ischaemic postconditioning and remote conditioning. Cardiovascular Research. 2012; 94: 206-216. [ Links ]
33. Rentoukas I, Giannopoulos G, Kaoukis A, Kossyvakis C, Raisakis K, Driva M, et al. Cardioprotective role of remote ischemic perconditioning in primary percutaneous coronary intervention: enhancement by opioid action. JACC Cardiovasc Interv. 2010; 3: 49-55. [ Links ]
34. Brevoord D, Kranke P, Kuijpers M, Weber N, Hollmann M, Preckel B. Remote ischemic conditioning to protect against ischemia-reperfusion injury: a systematic review and meta-analysis. PLoS ONE 2012; 7 (7): e42179. doi:10.1371/journal.pone.0042179. [ Links ]
35. Mahaffey KW, Puma JA, Barbagelata NA, Dicardi M, Leesar M, Browne K, et al. Adenosine as an adjunct to thrombolytic therapy for acute myocardial infarction. Results of a multicenter, randomized, placebo-controlled trial: the Acute Myocardial Infarction Study of Adenosine (AMISTAD) trial. J Am Coll Cardiol. 1999; 34: 1711-20. [ Links ]
36. Ross AM, Gibbons RJ, Stone GW, Kloner RA, Alexander RW, for the AMISTAD-II Investigators. A randomized, double-blinded, placebo-controlled multicenter trial of adenosine as an adjunct to reperfusion in the treatment of acute myocardial infarction (AMISTAD-II). J Am Coll Cardiol. 2005; 45: 1775-80. [ Links ]
37. Kitakaze M, Asakura M, Kim J. Human atrial natriuretic peptide and nicorandil as adjuncts to reperfusion treatment for acute myocardial infarction (J-WIND): two randomised trials. Lancet. 2007; 370: 1483-93. [ Links ]
38. Crompton M, Ellinger H, Costi A. Inhibition by cyclosporine A of a Ca2+-dependent pore in heart mitochondria activated by inorganic phosphate and oxidative stress. Biochem J. 1988; 255: 357-60. [ Links ]
39. Piot C, Croisille P, Staat P, Thibaul H, Riouful G, Mewton N, et al. Effect of cyclosporine on reperfusion injury in acute myocardial infarction. N Engl J Med. 2008; 359: 473-81. [ Links ]
40. Riess M, Stowe D, Warltier D. Cardiac pharmacological preconditioning with volatile anesthetics: from bench to bedside? Am J Physiol Heart Circ Physiol. 2004; 286: H1603-H1607. [ Links ]
41. Symons J, Myles P. Myocardial protection with volatile anaesthetic agents during coronary artery bypass surgery: a meta-analysis British J Anaesthesia. 2006; 97 (2): 127-36. [ Links ]
42. Hausenloy DJ, Candilio L, Laing C. Effect of remote ischemic preconditioning on clinical outcomes in patients undergoing coronary artery bypass graft surgery (ERICCA): rationale and study design of a multi-centre randomized double-blinded controlled clinical trial. Clin Res Cardiol. 2011; 101: 339-48. [ Links ]













