Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista Colombiana de Cardiología
Print version ISSN 0120-5633
Rev. Colomb. Cardiol. vol.20 no.5 Bogota Sept./Oct. 2013
(1) Universidad CES. Medellín, Colombia.
(2) Fundación Valle del Lili. Cali, Colombia.
(3) Universidad del Valle. Cali, Colombia.
(4) Secretaría de Salud Departamental. Cali, Colombia.
Correspondencia: Dr. Eduardo J. Echeverry. Av. Simón Bolívar. Cra. 98 No. 18-49. Teléfono: (57-2) 3 31 90 90. Fundación Valle del Lili. Cali, Colombia. Correo electrónico: ejeche@hotmail.com
Recibido: 29/05/2012. Aceptado: 16/10/2012.
Antecedentes: la disección aórtica tipo A continúa siendo una enfermedad con alto riesgo de muerte, que por ende requiere un diagnóstico rápido y manejo quirúrgico inmediato.
Objetivo: reportar la experiencia y los resultados en cirugía de disección aórtica tipo A durante una década.
Métodos: se realizó un estudio descriptivo, retrospectivo, mediante la revisión de historias clínicas de los pacientes atendidos entre enero de 2001 y diciembre de 2010. Se seleccionaron 58 pacientes con diagnóstico de disección aórtica tipo A, que cumplían con los criterios de inclusión y se analizaron variables demográficas, clínicas, intra y post-operatorias.
Resultados: 79,3% de los pacientes fueron hombres; con una mediana de edad de 56 años. Los tiempos promedio para pinza aórtica, bomba y arresto fueron 136, 223 y 39 minutos, respectivamente. Los procedimientos más frecuentes fueron reemplazo de aorta ascendente y cirugía de Bentall en 34,5% de los casos cada uno. La mediana de estancia en la unidad de cuidado intensivo fue de seis y doce días para el total de hospitalización. Se reportaron complicaciones en 36,2% de los casos; la principal fue sepsis de cualquier causa en 20% de los pacientes. La mortalidad intrahospitalaria fue de 24% y la supervivencia a 28 días fue superior a 70%.
Conclusiones: según nuestra casuística, la mortalidad observada no difiere mucho a la que se reporta en registros multicéntricos internacionales, en los cuales sigue siendo elevada, lo cual resalta la importancia del diagnóstico temprano y el manejo quirúrgico inmediato, que implica un esfuerzo humano e institucional considerable.
Palabras clave: síndrome aórtico agudo, disección de aorta, cirugía cardíaca, mortalidad.
Background: type A aortic dissection is still a disease with a high risk of death. Therefore it requires prompt diagnosis and immediate surgical management.
Objective: to report our experience and results in surgery of type A aortic dissection during a decade.
Methods: a descriptive, retrospective study, by reviewing medical records of patients treated between January 2001 and December 2010 was realized. 58 patients diagnosed as type A aortic dissection who met the inclusion criteria were selected, and demographic, clinical, intra and post-operative variables were analyzed.
Results: 79.3% of the patients were men, with a median age of 56 years. The mean times for aortic clamp, pump and arrest were 136, 223 and 39 minutes, respectively. The most frequent procedures were ascending aortic replacement and Bentall surgery in 34.5% of cases each one. The median stay in the ICU was six days and overall hospitalization was twelve days. Complications were reported in 36.2% of cases. The main one was sepsis from any cause in 20% of patients. In-hospital mortality was 24% and survival at 28 days was higher than 70%.
Conclusions: according to our casuistics, the observed mortality is not very different to that reported in international multicenter registries which remains still high. This fact highlights the importance of early diagnosis and immediate surgical management, implying a significant human and institutional effort.
Keywords: acute aortic syndrome, aortic dissection, cardiac surgery, mortality.
Introducción
Los síndromes aórticos agudos son condiciones potencialmente mortales que requieren diagnóstico y tratamiento inmediatos. La disección aórtica se produce cuando un desgarro de la íntima da lugar a que esta capa se separe de la pared aórtica y se forme una falsa luz, usualmente como consecuencia de un debilitamiento patológico de la pared aórtica, bien sea por necrosis quística de la media, aterosclerosis o inflamación (1).
Entre los principales factores de riesgo destacan: hipertensión arterial, cirugía aórtica previa, válvula aórtica bicúspide, tabaquismo, coartación aórtica, uso de cocaína, síndrome de Marfan, inflamación aórtica (aortitis), síndrome de Ehlers-Danlos, embarazo y edad avanzada.
En la actualidad se cataloga según la clasificación de Stanford, la cual divide la disección en tipo A, cualquiera que comprometa la aorta ascendente, y tipo B (Figura 1).
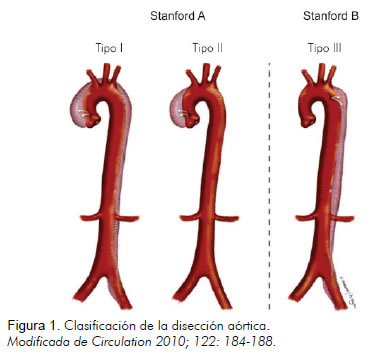
La incidencia en Estados Unidos es de 6,6 casos por millón de habitantes, de los cuales aproximadamente 66% son disecciones tipo A. La disección aórtica tipo A es una patología con alta mortalidad sin cirugía; llega aproximadamente a 50% a las 48 horas, 75% a la semana y 95% al mes (2). La frecuencia de mortalidad inmediata asociada a la disección aórtica es tan alta como 1% por hora en las primeras 48 horas (3). Otro de los factores determinantes, aparte del tiempo de evolución del cuadro, es la edad de presentación; en el Registro Internacional de Disección Aórtica (IRAD) se encuentran cifras de mortalidad que alcanzan el 26% y el 37% en pacientes menores y mayores de 70 años respectivamente (2).
El diagnóstico de la enfermedad exige alta sospecha clínica ya que puede simular otras entidades y el diagnóstico diferencial es amplio. La aproximación diagnóstica inicia con la evaluación de los antecedentes patológicos y los factores de riesgo. En cuanto a la clínica, el dolor torácico puede tener una presentación variable; típicamente se ha caracterizado como un dolor súbito terebrante, localizado en el tórax anterior, que se irradia a la región escapular y que puede desplazarse; sin embargo no está presente en todos los casos. Los hallazgos al examen físico son variables, aunque siempre es preciso buscar signos que sugieran compromiso de la perfusión, como déficit de pulsos o presencia de soplo de insuficiencia aórtica (2). Dada la variabilidad en los hallazgos clínicos, se requiere la confirmación diagnóstica con un método de imágenes en el cual se demuestre el flap de la íntima que separa la doble luz (Figura 2).
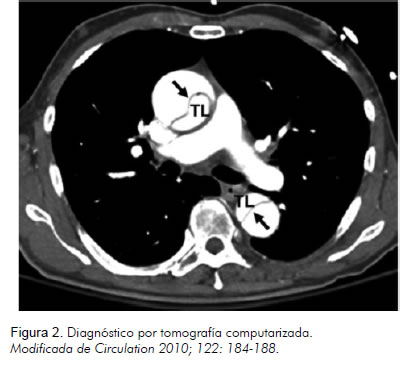
La ecocardiografía transtorácica es útil en pacientes con choque y sospecha de disección tipo A, ya que muestra la porción ascendente de la aorta con buena resolución; no obstante, no evalúa adecuadamente la porción distal de la aorta, el arco y la aorta descendente, los cuales se aprecian bien con el ecocardiograma transesofágico (3, 4).
Un método muy utilizado es la tomografía axial computarizada (TAC) helicoidal, la cual tiene la ventaja de evaluar extensiones distales a la disección y diferenciar variantes como el hematoma intramural y la úlcera penetrante aterosclerótica; sin embargo tiene algunas limitantes como el uso de medio de contraste y la posibilidad de desarrollar nefropatía secundaria; tampoco permite evaluar la presencia de insuficiencia valvular (5). Otro método diagnóstico usado es la resonancia nuclear magnética (RNM), si bien su empleo es más limitado por la menor disponibilidad en urgencias y por los costos (6).
Dadas las cifras de mortalidad en la disección tipo A, se la considera como una urgencia quirúrgica (10), de ahí que el manejo quirúrgico sea la terapia de elección. La cirugía temprana tiene como objetivo prevenir complicaciones letales c omo la ruptura aórtica, los eventos cerebrovasculares, la isquemia visceral, el taponamiento cardíaco y la falla circulatoria. La base del manejo es corregir el desgarro intimal para cerrar cualquier entrada a la falsa luz, y reconstruir la aorta con la interposición de un injerto sintético, con o sin reimplantación de las arterias coronarias, y en caso de ser necesario, con remplazo valvular aórtico (6). A pesar de los datos mencionados asociados con mortalidad, en el registro IRAD hubo 20% de pacientes con disección tipo A que no se sometieron a cirugía debido a sus comorbilidades, su edad y la negativa a la intervención quirúrgica (8, 9).
Materiales y métodos
Se realizó un estudio descriptivo, retrospectivo, mediante la revisión de historias clínicas de los pacientes intervenidos quirúrgicamente durante el período de enero de 2001 a diciembre de 2010 en la Fundación Valle del Lili, en Cali, Colombia. Se incluyeron 58 pacientes mayores de 18 años, llevados a cirugía emergente con diagnóstico de disección aórtica tipo A (CIE I71), comprobada mediante ecocardiografía transesofágica o tomografía axial computarizada.
Análisis estadístico
Se realizó un análisis exploratorio de la información recolectada. Las variables cuantitativas se describen como mediana y rango intercuartílico, dado que todas las variables tuvieron distribución no normal. Las variables cualitativas se describen como números absolutos y porcentajes. Se obtuvo la función de supervivencia con el método de Kaplan-Meier de la población general, considerando la mortalidad de todos los pacientes a 28 días. Los análisis se hicieron con el programa Stata 11.v. El estudio contó con la aprobación del Comité de Ética e Investigación Biomédica de la Fundación Valle del Lili.
Resultados
La distribución anual de los pacientes se detalla en la figura 3. De 58 pacientes 79,3% fueron hombres. La mediana de edad fue de 56 años (RIC 47-61 años), con un rango de edad de 28 hasta 75 años. Las principales características preoperatorias se describen en la tabla 1.
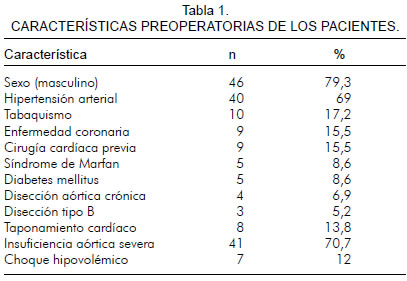
Durante la cirugía se documentó hemopericardio en ocho pacientes (13,8%) y compromiso de coronarias en once (19%) y de aorta descendente en diez (17,2%). Siete pacientes ingresaron en choque hipovolémico a cirugía, seis de los cuales fallecieron.
En relación con el tipo de cirugía, la mayoría de los pacientes fueron sometidos a reemplazo de aorta ascendente con resuspensión de la válvula aórtica y a cirugía de Bentall, es decir 22 pacientes (38%) para cada técnica. En diez pacientes (17%) se hizo reemplazo de aorta ascendente con cambio valvular aórtico y en cuatro (6,8%) se realizó reemplazo parcial de arco aórtico sin intervención sobre la válvula aórtica. En todos los pacientes se empleó canulación vía femoral y perfusión cerebral retrógrada como técnica de protección neurológica.
En cuanto a los tiempos de cirugía, el promedio para tiempo de pinza aórtica fue de 136 minutos, el tiempo de bomba de 223 minutos y el tiempo de arresto circulatorio de 39 minutos. La temperatura mínima promedio fue de 19ºC. La mediana de estancia en Unidad de Cuidados Intensivos (UCI) fue de seis días (RIC 2-9 días), y de doce días (RIC 7-18 días) para el tiempo total de hospitalización.
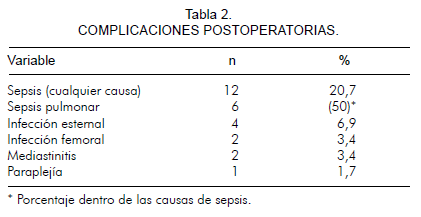
Las complicaciones postoperatorias se describen en la tabla 2. Cabe anotar que se reportaron cambios de encefalopatía en once pacientes (19%) durante su estancia hospitalaria y que se recuperaron completamente o no eran evidentes al momento del egreso; sin embargo se debe aclarar que no se utilizó un método de evaluación neurológica de manera consistente en todos los pacientes.
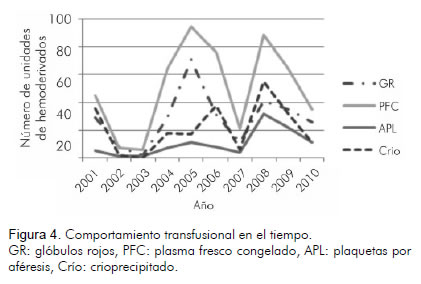
El requerimiento de hemoderivados se revisó en los registros en el banco de sangre de la institución (Figura 4). El concepto de transfusión masiva como indicador de peores desenlaces clínicos y definido como diez o más unidades de glóbulos rojos en 24 horas, no pudo precisarse en todos los casos.
A 28 días, treinta pacientes requirieron reintervención (51,7%), dentro de los cuales se cuentan los veinticuatro que fueron programados para cierre diferido como parte de una estrategia del servicio orientada a tener un mejor control del sangrado postoperatorio, partiendo de la base del alto riesgo de estos pacientes para reintervención (sangrado, choque hipovolémico). Los seis pacientes restantes que fueron reintervenidos de emergencia por sangrado, fallecieron.
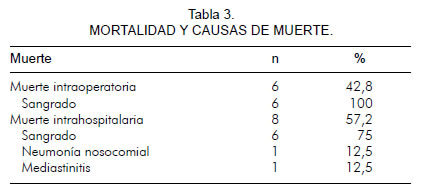
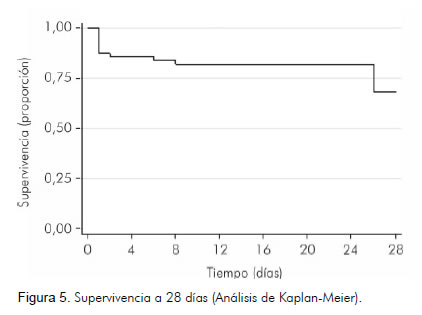
La mortalidad intrahospitalaria global fue de 24,1% (14 pacientes), de los cuales seis fueron muertes intrao- peratorias, todas causadas por sangrado y choque hipovolémico. Las causas de muerte se describen en la tabla 3. La supervivencia a 28 días fue superior a 70%, con mayor incidencia de muertes en los primeros ocho días de hospitalización (Figura 5).
Discusión
La disección aórtica tipo A es una condición que acarrea alta morbi-mortalidad e impacto en los servicios de salud. A pesar del advenimiento de técnicas diagnósticas más especializadas, y quizá mayor sensibilización para afrontar este problema en los servicios de urgencias, la mortalidad sigue siendo elevada incluso con cirugía, llegando a ser de 26% de acuerdo con el IRAD y de 33% en el Registro Español de Síndrome Aórtico Agudo (RESA) (7). Los factores que aumentan la probabilidad de complicaciones y muerte siguen relacionándose principalmente con el tiempo de evolución del cuadro, la edad de presentación y las comorbilidades asociadas. En nuestra serie de pacientes no se pudo establecer de manera precisa el tiempo de evolución del cuadro, pero se debe aclarar que todos los pacientes que ingresaron fueron llevados de urgencia a cirugía. Además, se observó que la mayoría tenía condiciones asociadas como hipertensión arterial y la edad promedio de presentación fue menor respecto a los cortes que se encuentran en las diferentes series referidas, para dividir los grupos en mayor y menor riesgo prequirúrgico.
Otro factor relevante en términos de mortalidad fue la presencia de choque hipovolémico al ingreso, puesto que más de la mitad de los pacientes que ingresaron en esta condición clínica falleció. En nuestro registro no se documentó la presencia y severidad de disfunción sistólica y renal antes de la cirugía, dos factores ampliamente reconocidos por su impacto en los desenlaces postoperatorios.
La tasa de mortalidad en esta serie de pacientes, está alrededor de la que exhiben los registros mencionados previamente, y se debe aclarar que un porcentaje importante fue atribuido a muertes intraoperatorias en pacientes con sangrado, choque hipovolémico y hemopericardio masivo. Las muertes restantes (intrahospitalarias) también fueron atribuidas a sangrado en la mayoría de los casos, y a infección en dos pacientes, los cuales estaban empaquetados y habían sido sometidos a cirugía de Bentall.
Si bien la mayoría de las complicaciones postquirúrgicas se relacionan con infecciones y sangrado, llama la atención que sólo se presentó un caso de mediastinitis, pese a que un porcentaje no despreciable de pacientes (41,4%) requirió cierre diferido de la herida esternal. Esto resalta la importancia de las medidas de prevención de infecciones y los cuidados postoperatorios en una Unidad de Cuidados Intensivos. Otro de los puntos que se destacan en este estudio es la importancia de contar con la disponibilidad de un banco de sangre que permita afrontar la demanda elevada de hemoderivados en estos pacientes, como se observó anteriormente.
En resumen, queda claro que si bien la mortalidad en las diferentes series sigue siendo elevada a pesar de la cirugía, nuestro estudio mostró resultados interesantes, que resaltan la importancia de contar con este tipo de registros que permitan caracterizar mejor la población, definir las variables asociadas a peores desenlaces clínicos, y describir como es la experiencia de un centro de referencia para este tipo de patología.
Bibliografía
1. Topol EJ, Califf RM, Prystowsky EN, Thomas JD; Thompson PD. Textbook of Cardiovascular Medicine. 3th ed. Lippincott Williams & Wilkins. 2007. [ Links ]
2. Hagan PG, Nienaber CA, Isselbacher EM, Bruckman D, Karavite DJ, et al. The International Registry of Acute Aortic Dissection (IRAD): new insights into an old disease. JAMA. 2000; 283(7):897-903. [ Links ]
3. Braverman AC. Acute aortic dissection clinician update. Circulation. 2010; 122:184-188. [ Links ]
4. Erbel R, Engberding R, Daniel W, Roelandt J, Visser C. Echocardiography in diagnosis of aortic dissection. Lancet. 1989; 1 (8636): 457-61. [ Links ]
5. Nienaber CA, von Kodolitsch Y, Nicolas V, Siglow V, Piepho A, et al. The diagnosis of thoracic aortic dissection by noninvasive imaging procedures. N Engl J Med. 1993; 328 (1): 1-9. [ Links ]
6. Huseyin I, Nienaber CA. Diagnosis and management of patients with aortic dissection. Heart. 2007; 93(2): 266-70. [ Links ]
7. Evangelista A, Padilla F, López-Ayerbe J, Calvo F, López-Pérez J, Sánchez V, et al. Registro Español del Síndrome Aórtico Agudo (RESA). La mejora en el diagnóstico no se refleja en la reducción de la mortalidad. Rev Esp Cardiol. 2009; 62(3): 255-62. [ Links ]
8. Joker HW, Schlosser FJ, Indes JE, Sumpio BE, Botta DM, Moll FL, et al. Management of type A aortic dissections: a meta-analysis of the literature. Ann Thorac Surg. 2010; 89 (6): 2061-6. [ Links ]
9. Selman RA, Kursbaum A, Ubilla M, Turner E, Espinoza C, Espinoza J, et al. Disección aórtica tipo A: resultados operatorios y seguimiento a mediano plazo. Rev Med Chile 2010; 138(8): 982-87. [ Links ]
10. Higa C, Guetta J, Borracci RA, Meribilhaa R, Marturano MP, Marenchino R, et al. Registro multicéntrico de disección aórtica aguda. Estudio Radar. Resultados preliminares. Rev Argent Cardiol 2009; 77(5): 354-60. [ Links ]













