Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Revista Colombiana de Cardiología
versión impresa ISSN 0120-5633
Rev. Colomb. Cardiol. vol.21 no.3 Bogota mayo/jun. 2014
aMedicina de Urgencias, Universidad de Antioquia, Medellín, Colombia.
bMedicina de Emergencias, Departamento de Urgencias, Fundación Cardioinfantil - Instituto de Cardiología, Bogotá, Colombia.
* Autor para correspondencia. Correo electrónico: luarcortes@yahoo.com (L.A. Cortés).
Recibido el 5 de septiembre de 2013; aceptado el 9 de diciembre de 2013.
El edema pulmonar de las alturas es una entidad potencialmente fatal que se presenta en individuos que ascienden rápidamente por encima de 2.500 msnm. La hipoxia, el deterioro de la clase funcional y la dificultad respiratoria son el resultado de un edema pulmonar no cardiogénico. En este caso clínico de edema pulmonar de las alturas se encontró elevación de biomarcadores de lesión miocárdica y de sobrecarga de presión, sin compromiso estructural cardiaco o coronario, hallazgo que no ha sido ampliamente documentado. En observaciones recientes se ha evidenciado la elevación del péptido natriurético cerebral (BNP por su sigla en Inglés) en pacientes con enfermedad de las alturas y edema pulmonar de las alturas, con solo un caso clínico publicado que reportó elevación de la troponina asociado a edema pulmonar de las alturas.
Palabras clave: Edema; Péptidos natriuréticos; Troponina; Enfermedad aguda de altura.
The high-altitude pulmonary edema is a potentially fatal condition that occurs in people who rapidly ascend above 2,500 m. Hypoxia, functional class deterioration, and breathing difficulty are due to a non-carcinogenic pulmonary edema. In this case report of high-altitude pulmonary edema, we found an elevation of biomarkers of myocardial damage without myocardial or coronary compromise. This finding has not been widely documented. Recent observations have shown the elevation of brain natriuretic peptide, and even a case with positive troponin associated with high-altitude pulmonary edema has been found.
Keywords: Edema; Brain natriuretic peptide; Troponin; High-altitude illness.
Introducción
El edema pulmonar de las alturas es una forma de edema pulmonar agudo de origen no cardiogénico, con preservación de las presiones de llenado ventricular y presión capilar normal. El diagnóstico de esta entidad se basa en los hallazgos clínicos, en donde la presencia de biomarcadores cardiacos específicos de sobrecarga de presión ventricular y de necrosis miocárdica, se han adjudicado a potenciales diagnósticos diferenciales1.
La elevación del BNP y la troponina se han interpretado como biomarcadores de lesión miocárdica o isquemia secundaria a trombosis coronaria, pero no se relacionan, según las guías disponibles hasta la fecha, con el edema pulmonar de las alturas. Sin embargo, en la actualidad existe un interés particular en estos pacientes que cursan con elevación de biomarcadores de lesión miocárdica a pesar de haberse descartado alteración estructural y enfermedad coronaria, tal como ocurre con el caso clínico que se expone a continuación. En vista de lo anterior es necesario revisar la literatura sobre el tema con el objetivo de establecer la utilidad potencial de estos biomarcadores, que en estudios preliminares parecen estar relacionados con el pronóstico y pudieran correlacionarse con la evolución clínica de estos pacientes2,3. Es preciso, además, emprender nuevos estudios en donde se confirme esta relación con la severidad de la enfermedad, su pronóstico y cómo pudiera llegar a ser una guía objetiva de la mejoría clínica.
Caso
Paciente de género masculino, de 71 años de edad, residente en San Salvador (República de El Salvador), sin antecedentes clínicos relevantes, quien viajó a Bogotá, DC (Colombia) el 9 de junio de 2013. Consultó el 14 de junio al Departamento de Urgencias de la Fundación Cardioinfantil-Instituto de Cardiología con 48 horas de evolución de tos, asociada a disnea de esfuerzo que empeoraba hasta disnea en reposo y se acompañaba de esputo rosado. No hubo fiebre ni dolor torácico previo.
Ingresó con taquipnea de 38 respiraciones por minuto, hipoxemia con saturación de oxígeno por pulsoximetría (SO2) del 50%, con fracción inspirada de oxígeno (FiO2) de 0,21. A la auscultación presentó crépitos gruesos en inspiración y espiración en los cuatro cuadrantes pulmonares. Fue valorado por el equipo de Medicina de Emergencias quienes plantearon como primera probabilidad diagnóstica edema pulmonar de las alturas, sin descartar infección viral por AH1N1 dado el pico epidemiológico de la fecha de consulta. Se inició tratamiento con oxígeno suplementario con FiO2 al 0,5 con respuesta clínica inmediata: mejoría de la hipoxemia.
Se verificó diagnóstico de edema pulmonar con rayos X de tórax (fig. 1A) y adicionalmente se confirmó con tomografía axial computarizada de tórax (fig. 2). En conjunto con el servicio de Neumología se descartó compromiso por neumonía multilobar. El panel viral realizado fue negativo, con resultado del Gram de esputo contaminado y no concluyente de infección.
Los resultados paraclínicos iniciales evidenciaron leucocitosis con neutrofilia y elevación de la troponina I; así mismo, el valor del BNP fue significativo para falla cardiaca descompensada (tabla 1). La evolución clínica y radiológica inicial fue satisfactoria (figs. 1B y 1C), sin embargo, continuaba con requerimiento de oxígeno suplementario. Por los hallazgos de biomarcadores de lesión miocárdica se decidió, en conjunto con Cardiología, descartar edema pulmonar de origen cardiogénico, con posible diagnóstico de infarto agudo del miocardio con clasificación Killip y Kimbal III, y por tanto se realizó ecocardiograma transtorácico (fig. 3) y coronariografía (fig. 4).
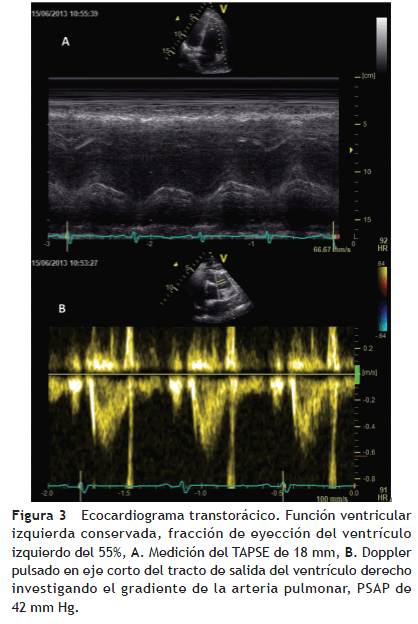
El ecocardiograma transtorácico a las 21 horas del ingreso no mostró disfunción ventricular izquierda que explicara el edema pulmonar, aunque sí cambios sobre el ventrículo derecho con aumento de la presión sistólica de la arteria pulmonar (PSAP) de 42 mm Hg y excursión en el plano sistólico del anillo tricúspide (TAPSE, su sigla en Inglés) de 18 mm. Se realizó cateterismo cardiaco con evidencia de arterias epicárdicas sanas.
Posterior a descartar alteración estructural, coronaria y funcional miocárdica, sin evidencia de neumonía multilobar, asociado a una evolución clínica y paraclínica hacia la mejoría (fig. 1C), se concluyó el diagnóstico de edema pulmonar de las alturas secundario al cambio súbito de altura (desde San Salvador a 650 msnm hasta Bogotá, DC. a 2.640 msnm), con biomarcadores de lesión miocárdica positivos. Finalmente, fue dado de alta el 19 de junio sin oxígeno suplementario.
Discusión
El edema pulmonar de las alturas es una entidad que afecta entre el 0,1% al 7% de las personas que viajan a alturas superiores a 2.500 msnm; se desarrolla dentro de los dos a cinco días después de un ascenso rápido y es la causa más común de muerte en alturas superiores a 4.000 msnm. Alcanza tasas de mortalidad del 50% sin tratamiento1,3.
La probabilidad de que un individuo desarrolle edema pulmonar de las alturas se ve influenciada por múltiples variables como: características propias del individuo (genética), ascenso rápido a alturas superiores a 2.500 msnm, reascenso en alturas superiores a los 3.000 msnm, participación en actividades deportivas extenuantes y antecedente de enfermedad de las alturas. La evidencia de una enfermedad viral previa, por aumento de la permeabilidad capilar, ha demostrado ser un factor que predispone, principalmente en niños, y facilita el desarrollo de edema pulmonar de las alturas en individuos con respuesta vasoconstrictora pulmonar hipóxica normal4.
Hoy existe evidencia de al menos una base genética para el edema pulmonar de las alturas. Las diferencias en susceptibilidad entre los individuos, con algunos casos en donde se evidencia agregación familiar y asociaciones positivas de variantes genéticas nucleares, apoyan el papel de la genética en la susceptibilidad para desarrollar edema pulmonar de las alturas. Por ejemplo, los tibetanos han desarrollado evolutivamente cambios en las vías de señalización del oxígeno con modificación en genes del factor inducible de hipoxia (HIF por su sigla en Inglés). La hipoxia aumenta directamente la síntesis y secreción de BNP a través de un mecanismo HIF1a dependiente2. Se ha demostrado que los genes EPAS1 (HIF2a), EGLN1 (un regulador de HIF) y PPARA (un objetivo transcripcional de HIF), están asociados con reducción de los niveles de hemoglobina y mayor tolerancia a hipoxemia, con lo que se evidencia una adaptación genética adicional a las grandes alturas en el Tibet5. Así mismo, se ha encontrado asociación con genes de óxido nítrico, enzima convertidora de angiotensina, endotelina, factor de crecimiento vascular endotelial y proteínas de surfactante pulmonar.
Se efectuó una revisión de la literatura sobre la elevación de biomarcadores cardiacos en edema pulmonar de las alturas, hallazgo que en el caso clínico publicado desvió el abordaje inicial dado que en los artículos de revisión sobre este tema, la elevación de estas substancias no se relaciona directamente con esta patología y, por el contrario, se propone descartar diagnósticos diferenciales1.
Hasta la fecha no se encontraron reportes de casos en Colombia, en los cuales los biomarcadores cardiacos obtenidos en el paciente con edema pulmonar de las alturas estén elevados. El paciente del caso cumple los criterios clínicos para diagnóstico de edema pulmonar de las alturas: al menos dos síntomas típicos (disnea, tos, disminución de la tolerancia al ejercicio y opresión torácica) y dos características clínicas6 (crepitaciones o sibilancias audibles y cianosis perioral). Al realizar el diagnóstico precoz de edema pulmonar de las alturas, el descenso es una opción en el tratamiento inicial sin ser obligatorio en todos los casos4 (Recomendación 1A); sin embargo, el suplemento de oxígeno es el tratamiento estándar alternativo al descenso, y ha demostrado buenos desenlaces teniendo en cuenta la meta de alcanzar una SO2 mayor al 90%1,4 (Recomendación 1B).
El edema pulmonar de las alturas es causado por una vasoconstricción arterial pulmonar en respuesta a la hipoxia alveolar4. Se caracteriza por aumento de la PSAP y del flujo sanguíneo pulmonar, que lleva a una alteración del endotelio capilar con fuga de líquido proteináceo al espacio intersticial alveolar, para finalizar en un disbalance entre la ventilación y la perfusión pulmonar con hipoxemia progresiva. La causa de la fuga de proteínas al espacio alveolar es incierta debido a que la mayoría de individuos tolera los ascensos sin presentar este fenómeno. Podría estar relacionado con la severidad en los cambios de la PSAP y por sobrecarga ventricular derecha7,8.
El péptido natriurético auricular (ANP, por su sigla en Inglés), el BNP y la fracción N terminal del BNP (NT-proBNP, según se abrevia en Inglés), son liberados por el miocardio en respuesta a un aumento de la tensión de la pared ventricular y son útiles en el diagnóstico de falla cardiaca descompensada; adicionalmente, pueden ser secretados en presencia de hipoxemia, lo cual justificaría la elevación del BNP en el paciente del caso. Los péptidos natriuréticos están involucrados en el control de la vasoconstricción pulmonar hipóxica y se ha demostrado que la hipoxia es un estímulo directo, exclusivo y suficiente para inducir la secreción del BNP2. Se ha evaluado la liberación de éstos en la enfermedad crónica de las montañas (ECM) y se ha observado que los niveles del BNP son proporcionales al aumento de la presión media de la arteria pulmonar. Si bien la hipoxemia es un predictor para cursar con BNP elevado, se propone la utilidad de este péptido en el diagnóstico ante la sospecha de ECM5 (área bajo la curva, AUC = 0,91).
En grandes alturas, se evaluó la secreción de BNP en 20 sujetos de Katmandú (Nepal), donde se midió dicho péptido a 1.317 msnm y posterior a un ascenso a los 4.270 y 5.150 msnm. Se registró una elevación del BNP a alturas superiores a los 4.270 msnm en ejercicio, comparativamente con los controles a 1.317 msnm (9,2 ± 4 pg/mL vs. 16,6 ± 4 pg/mL, p = 0,008), siendo significativamente mayor en quienes presentan enfermedad de las alturas a 5.150 msnm (22,7 ± 8,6 pg/mL vs. 58,4 ± 18,7 pg/mL, p = 0,048). En este estudio, además de encontrar una elevación de los niveles de BNP en grandes alturas, se sugiere la posible utilidad del BNP como marcador de severidad e incluso de pronóstico de la enfermedad de las alturas y del edema pulmonar de las alturas8.
En China se cuantificó el NT-proBNP en 21 sujetos que ascendieron rápidamente desde 500 msnm hasta alturas superiores a 3.000 msnm y desarrollaron edema pulmonar de las alturas, comparando con los niveles encontrados en 12 pacientes sanos, excluyendo aquellos con enfermedades cardiovasculares. Se demostró que los niveles del NT-proBNP fueron significativamente más elevados en edema pulmonar de las alturas (110 pg/mL vs. 72 pg/mL, p = 0,002) y que estos valores disminuyeron de forma ostensible después del tratamiento (110 pg/mL vs. 56 pg/mL, p = 0,04). Adicionalmente, se encontraron cambios en otras sustancias vasoactivas como eritropoyetina, factor de crecimiento vascular endotelial y óxido nítrico. En este estudio se propone que la disminución del nivel de NT-proBNP puede ser un posible marcador de recuperación del edema pulmonar de las alturas posterior al tratamiento2, lo que conduce a suponer que la medición inicial del NT-proBNP en el paciente y en otros en quienes se sospeche edema pulmonar de las alturas, sumado a un control posterior al inicio del tratamiento, sería útil para el diagnóstico y seguimiento, como marcador de recuperación del cuadro clínico presumible.
El paciente cursó con elevación de BNP, explicable en parte por la inducción que produce la hipoxia secundaria al edema pulmonar, fenómeno que ya ha sido planteado en los artículos mencionados previamente2, pero la elevación de troponina, que sugiere lesión miocárdica por evento isquémico, sólo ha sido informada hasta el momento por Boos en un reporte de caso de un paciente con edema pulmonar de las alturas y lesión miocárdica3. En este sentido la elevación de troponina I en el paciente del caso que se expone, que generó la realización de angiografía coronaria para descartar compromiso coronario, con el riesgo potencial de complicación, debe tenerse en cuenta para futuros estudios clínicos, ya que ésta puede explicarse por lesión miocárdica secundaria a disbalance entre el consumo y la demanda miocárdica de oxígeno, lo que se ha denominado infarto tipo 2 según la definición universal de infarto9.
Adjudicar la elevación de troponina a enfermedad coronaria versus otras causas, sigue siendo un reto diagnóstico para el tratante debido a que los niveles altos de troponina indican lesión miocárdica, pero no definen la causa de esta lesión. La elevación de la troponina está presente en muchas enfermedades como sepsis severa, embolia pulmonar, miopericarditis, taquicardia, fallas respiratorias, entre otras, y no indican necesariamente síndrome coronario agudo10.
Finalmente, luego de realizar la revisión se determinó que se estaba ante un paciente con falla ventilatoria secundaria a edema pulmonar en cuyos diagnósticos diferenciales confluyen múltiples enfermedades, pero que de acuerdo con la respuesta al tratamiento con oxígeno y luego de descartar otras enfermedades más prevalentes en la región, la elevación de BNP y troponina I pudo atribuirse a edema pulmonar de las alturas, siendo este hallazgo innovador para el ejercicio médico y motivo alentador para posteriores estudios médicos al respecto.
Conclusión
En los casos de edema pulmonar de las alturas, es posible encontrar niveles elevados de BNP y NT-proBNP que indican la severidad de la patología y se perfilan como marcadores de lesión secundarios a hipoxia. Podrían ser útiles en el diagnóstico y en la valoración de la respuesta al tratamiento, sin estar relacionados con una lesión estructural o funcional miocárdica. Igualmente, es posible encontrar aumento de la troponina I, que podría estar relacionada con sobrecarga del ventrículo derecho o con la lesión miocárdica producida por disbalance entre el consumo y la demanda de oxígeno.
El aumento significativo de la PSAP, del BNP y de la troponina I en esta entidad, con función ventricular normal y sin compromiso coronario, abre el panorama acerca de la utilidad de estos biomarcadores en otros contextos nosológicos. Es imprescindible en esta enfermedad en particular, efectuar estudios adicionales que orienten sobre la utilidad del BNP como marcador diagnóstico y pronóstico en edema pulmonar de las alturas.
Fuente de financiación
Recursos propios.
Conflicto de intereses
Los autores declaran no tener ningún conflicto de intereses.
Bibliografía
1. Bärtsch P, Swenson E. Acute high-altitude illnesses. N Engl J Med. 2013;368:2294-302. [ Links ]
2. Gao M, Wang R,Jiayong Z, Liu Y, Sun G. NT ProBNP levels are moderately increased in acute high altitude pulmonary edema. Exp Ther Med. 2013;5:1434-8. [ Links ]
3. Boos C, Holdsworth D, Woods D, Green K, Naylor J, Mellor A. Cardiac biomarkers and high altitude pulmonary edema. Int J Cardiol. 2013;167:e65-e66. [ Links ]
4. Pennardt A. High-Altitude pulmonary edema, diagnosis, prevention, and treatment. Curr Sports Med Rep. 2013;12:115-9. [ Links ]
5. Ge RL, Mo VY, Januzzi JL, Jin G, Yang Y, Han S, et al. B-type natriuretic peptide, vascular endothelial growth factor, endothelin-1, and nitric oxide synthase in chronic mountain sickness. Am J Physiol Heart Circ Physiol. 2011;300:H1427-1433. [ Links ]
6. Sutton JR, Coates G, Houston CS. The Lake Louise Consensus on the definition and quantification of altitude illness. Vermont: Hypoxia and Mountain Medicine; 1998. [ Links ]
7. Nagaya N, Nishikimi T, Okano Y, Uematsu M, Satoh T, Kyotani S, et al. Plasma brain natriuretic peptide levels increase in proportion to the extent of right ventricular dysfunction in pulmonary hypertension. J Am Coll Cardiol. 1998;31:202-8. [ Links ]
8. Woods DR, Begley J, Stacey M, Smith C,Boos CJ, Hooper T, et al. Severe acute mountain sickness, brain natriuretic peptide and NT-proBNP in humans. Acta Physiol. 2012;205:349-55. [ Links ]
9. Thygesen K, Alpert J, White H; Task Force Members. Universal definition of myocardial infarction. Circulation. 2007;116: 2634-53. [ Links ]
10. Agewall S, Giannitsis E, Jernberg T, Katus H. Troponin elevation in coronary vs. non-coronary disease. Eur Heart J. 2011;32:404-11. [ Links ]













