Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista Colombiana de Cardiología
Print version ISSN 0120-5633
Rev. Colomb. Cardiol. vol.21 no.5 Bogota Sept./Oct. 2014
https://doi.org/10.1016/j.rccar.2013.11.001
http://dx.doi.org/10.1016/j.rccar.2013.11.001
Características clínicas de pacientes llevados a monitoría externa de eventos
Clinical characteristics of patients undergoing external monitoring of events
José J. Carvajala, Claudia Clavijoa, Luis J. Bautistab, Guillermo Morab,c
aDepartamento de Medicina Interna, Sección de Cardiología, Hospital Universitario Fundación Santa Fe de Bogotá, Universidad El Bosque, Bogotá, Colombia
bDepartamento de Medicina Interna, Sección de Cardiología, Hospital Universitario Fundación Santa Fe de Bogotá, Bogotá, Colombia
cDepartamento de Medicina Interna, Universidad Nacional de Colombia, Bogotá, Colombia
Recibido el 10 de mayo de 2013; aceptado el 5 de noviembre de 2013
Correo electrónico:gmorap@unal.edu.co (G. Mora).
Resumen
Para la evaluación del paciente con síntomas que sugieran arritmia cardiaca existen varios métodos que pueden ser utilizados. En ese sentido, los monitores externos de eventos pueden mejorar la sensibilidad del diagnóstico. Se realizó un estudio descriptivo, retrospectivo y transversal, que incluyó la revisión de resultados de la monitoría externa de eventos de 203 pacientes.
El motivo más común por el cual se solicitó el monitor externo de eventos fueron las palpitaciones en 161 pacientes (79,3%), seguidas por síncope en 21 pacientes (10,3%). El diagnóstico más habitual fue el ritmo sinusal normal sin otras alteraciones en 59 pacientes (29%), seguido por taquicardia sinusal en 54 (26,6%), extrasistolia ventricular en 24 (11,8%), extrasistolia auricular en 17 (8,3%), taquicardia auricular no sostenida en 12 (5,9%) y, en forma menos frecuente, taquicardia supraventricular en 8 (3,94%), taquicardia ventricular no sostenida en 5 (2,4%) y trastorno de la conducción interventricular en 6 (2,9%).
Este es el primer estudio descriptivo de la monitoría externa de eventos llevado a cabo en Colombia. Desde el punto de vista epidemiológico y de diagnóstico electrocardiográfico, los hallazgos son similares a los resultados de estudios previos, con las limitaciones que ofrece un análisis de este tipo.
Palabras clave: Monitor externo de eventos. Holter. Arritmias. Síncope.
Abstract
There are a variety of methods that can be used for the evaluation of patients with symptoms suggestive of cardiac arrhythmia; in this regard, external monitoring of events can improve the sensitivity of diagnosis. A descriptive, retrospective and cross-sectional study, which included review of the results of external monitoring of events of 203 patients was performed.
The most common reason for requesting external monitoring of events was palpitations in 161 patients (79.3%), followed by syncope in 21 patients (10.3%). The most common diagnosis was normal sinus rhythm with no other abnormalities in 59 patients (29%), followed by sinus tachycardia in 54 (26.6%), ventricular extrasystoles in 24 (11.8%), atrial extrasystoles in 17 (8.3%), non-sustained atrial tachycardia in 12 (5.9%), and less frequently supraventricular tachycardia in 8 (3.94%), non-sustained ventricular tachycardia in 5 patients (2.4%) and interventricular conduction disturbance in 6 (2.9%).
This is the first descriptive study of external monitoring of events held in Colombia. From the epidemiological and diagnosis electrocardiographic point of view, the findings are similar to results of previous studies, with the limitations that provides this type of analysis.
KEYWORDS: External event monitor. Holter. Arrhythmias. Syncope.
Introducción
En la evaluación del paciente con síntomas que sugieran arritmia cardiaca pueden utilizarse una variedad de métodos con el objetivo de lograr un registro electrocardiográfico coincidente con ellos1. Así mismo, se pueden emplear varias técnicas, como el electrocardiograma y la monitoría electrocardiográfica Holter de 24-48 h. Con el primero la posibilidad de lograr un registro con los síntomas es muy baja, mientras que con el Holter la sensibilidad varía entre el 15 y el 28% de acuerdo con la frecuencia de estos2. Los monitores externos de eventos (MEE) son dispositivos de registro electrocardiográfico con memoria de asa que pueden ser usados hasta por 4 semanas y pueden mejorar la sensibilidad para el diagnóstico de los síntomas hasta en un 63%2.
El objetivo de este estudio es identificar las características clínicas y los resultados diagnósticos de los pacientes en quienes se empleó la monitoría externa de eventos.
Materiales y métodos
Se realizó un estudio descriptivo, retrospectivo y transversal, que incluyó la revisión de resultados de los MEE de 203 pacientes realizados en la Fundación Santa Fe de Bogotá entre enero de 2004 y diciembre de 2011. Posteriormente se revisaron las historias clínicas de los que tenían información en la institución. Se determinaron las características demográficas, así como los diagnósticos principales de la monitoría, y se obtuvieron datos de factores de riesgo y de función ventricular por ecocardiografía transtorácica.
Análisis estadístico
Los datos obtenidos de la revisión de resultados y de la historia clínica se almacenaron en una base de datos en formato Microsoft Excel 2009. Para su análisis se obtuvieron las frecuencias absolutas y relativas, y los promedios de cada una de las variables de interés.
Resultados
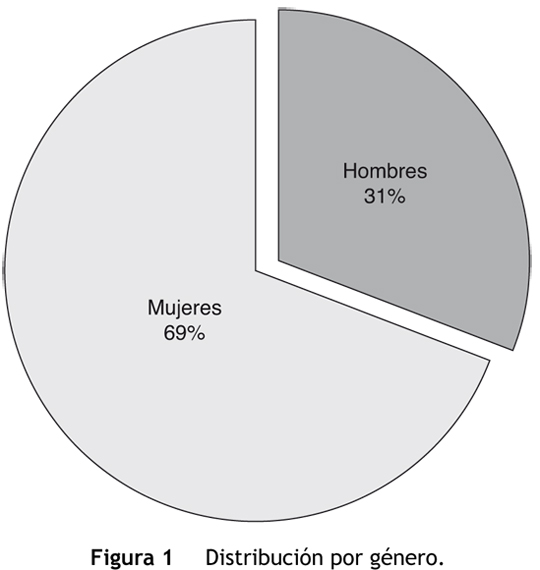
Se revisaron en total 203 resultados correspondientes a un mismo número de pacientes, de los cuales 63 (31%) eran hombres y 140 (69%) mujeres (fig. 1). La edad promedio de la muestra fue de 49 años; solo 9 (4,4%) eran menores de 18 años, 154 (76%) correspondían a pacientes entre 18 a 65 años y 40 (19,7%) eran mayores de 65 años.
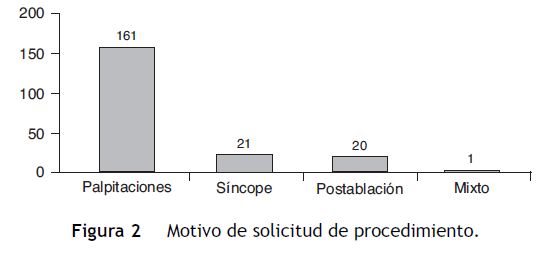
El motivo más común de solicitud del MEE fueron las palpitaciones en 161 pacientes (79,3%), seguido por el síncope en 21 pacientes (10,3%), el control médico (generalmente post-ablación) en 20 pacientes (9,85%) y el mixto en un paciente (0,49%) (fig. 2).
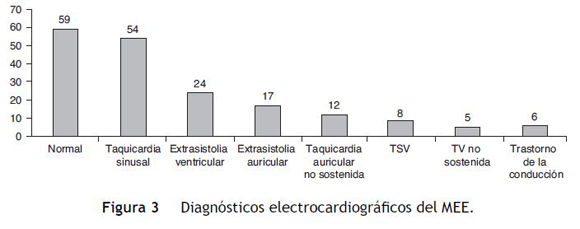
El diagnóstico más común fue ritmo sinusal normal sin otras alteraciones en 59 pacientes (29%), seguido por taquicardia sinusal en 54 (26,6%), extrasistolia ventricular en 24 (11,8%), extrasistolia auricular en 17 (8,3%), taquicardia auricular no sostenida en 12 (5,9%) y, en forma menos frecuente, taquicardia supraventricular en 8 (3,94%), taquicardia ventricular no sostenida en 5 (2,4%) y trastorno de la conducción interventricular en 6 (2,9%) fig. 3).
Al analizar solamente el grupo de pacientes en quienes se practicó el MEE por palpitaciones, los diagnósticos más frecuentes fueron taquicardia sinusal en 49 (24,1%), ritmo sinusal sin alteraciones en 45 (22,1%), extrasistolia ventricular en 19 (9,35%), taquicardia auricular no sostenida en 11 (5,4%), extrasistolia auricular en 10 (4,9%), taquicardia supraventricular en 7 (3,4%), taquicardia ventricular no sostenida en 4 (1,9%), bloqueo AV de primer grado en 4 (1,9%), trastorno de la conducción intraventricular en 3 (1,4%), fibrilación auricular en 3 (1,4%) y síndrome de Wolff-Parkinson-White en 1 (0,5%).
Al evaluar el grupo de pacientes en quienes se solicitó el MEE por desarrollo de síncope el diagnóstico más usual fue ritmo sinusal sin otras alteraciones en 8 pacientes (40%), taquicardia sinusal en 4 (20%), extrasistolia ventricular en 2 (10%), extrasistolia auricular en 2 (10%), taquicardia ventricular no sostenida en uno (5%), bradicardia sinusal en uno (5%), síndrome de bradi-taquicardia en uno (5%) y trastorno de la conducción intraventricular en uno (5%).
Al estudiar los grupos de pacientes por edad, el diagnóstico más habitual en menores de 18 años fue taquicardia sinusal. En el grupo entre 18 y 65 años fue ritmo sinusal normal en 47 (30,5%) seguido por taquicardia sinusal en 45 (29%) y, en menor frecuencia, por extrasistolia ventricular en 17 (11%) y extrasistolia auricular en 13 (8,4%); los menos comunes fueron ritmo nodal en uno (0,6%), síndrome de Wolff-Parkinson-White en uno (0,6%) y fibrilación auricular en 3 (1,8%). En los mayores de 65 años el diagnóstico más sobresaliente fue ritmo sinusal normal (27,5%), seguido por extrasistolia ventricular (17,5%), taquicardia supraventricular (12,5%) y extrasistolia auricular (10%) tabla 1). En 51 y 18 pacientes se presentaron al menos 2 y hasta 3 diagnósticos simultáneos, respectivamente.
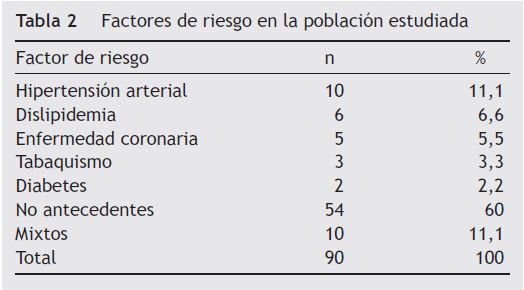
Se revisaron en total 90 historias clínicas disponibles de los pacientes a quienes se les había realizado un MEE. El factor de riesgo individual cardiovascular más reiterado fue hipertensión arterial en 10 (11,1%), seguido por dislipidemia en 6 (6,6%), enfermedad coronaria en 5 (5,5%); 10 pacientes (11,1%) tenían 2 o más factores de riesgo. En 54 (60%) no existían antecedentes de importancia tabla 2).
En cuanto a la función ventricular, se revisaron 67 ecocardiogramas transtorácicos, de los cuales 65 (97%) tenían fracción de eyección mayor al 50% con un promedio general del 65%; en 2 pacientes se encontró fracción de eyección del 45 y del 48%.
Discusión
En los pacientes con palpitaciones y síncope, en quienes se sospecha una arritmia cardiaca como la causa, puede ser difícil llegar a un diagnóstico preciso, dada la intercurrencia de los síntomas con periodos de tiempo libre de ellos. El MEE se utiliza como herramienta diagnóstica con la cual se ha demostrado superioridad sobre el Holter electrocardiográfico a través de diversos estudios específicamente en pacientes sintomáticos2.
En el estudio de Carvajal y colaboradores que se publica en este número de la revista, las características clínicas demográficas de los pacientes incluidos fueron semejantes a las descritas en otros estudios. El promedio de edad de los participantes fue de 49 años, similar al encontrado por Rothman et al.1, quienes analizaron 300 pacientes y hallaron uno de 55 años, con prevalencia del género femenino (69%), al igual que en el Carvajal y su equipo.
La prevalencia de factores de riesgo cardiovascular en los pacientes incluidos en el estudio fue menor que en el de Rothman2, donde la frecuencia de hipertensión arterial fue del 40% y la de enfermedad coronaria, del 30%. Sin embargo, los datos de Carvajal y colaboradores corresponden a solo 90 pacientes, por lo que no se pueden generalizar los resultados. Por otra parte, la diferencia puede explicarse por tratarse de 2 poblaciones diferentes, ya que el grupo de Rothman incluía un 15% de pacientes con síncope, un 31% de pacientes con presíncope (muchos de ellos con palpitaciones), y uno de los criterios de inclusión era la sospecha de arritmia maligna como causante de los síntomas, por lo cual se trata de una población posiblemente más enferma. En el estudio de Carvajal y colaboradores se indicaba MEE cuando se habían excluido causas cardiacas de los síntomas, por lo que generalmente eran pacientes con «corazón sano». Hoefman y colaboradores, en un trabajo realizado con 253 pacientes con palpitaciones estudiados con MEE, edad promedio de 50 años, encontraron predominio del género femenino (74%) y mayor prevalencia de hipertensión (24%) y enfermedad coronaria (9%).
De otra parte, en la evaluación de la indicación del examen el motivo más común de solicitud del MEE fueron las palpitaciones (79,3%), lo cual correspondió con la literatura, donde los datos oscilan alrededor del 84%2. Al evaluar las arritmias asociadas con los síntomas, en el estudio de Rothman2 el diagnóstico más común correspondió a fibrilación auricular o flutter auricular en 10 pacientes, taquicardia ventricular en 4 y taquicardia supraventicular sintomática o sostenida en 5. En dicho estudio se excluyó la taquicardia sinusal y el ritmo sinusal normal como diagnósticos finales, los cuales se interpretaron como arritmia no significativa. Entre tanto, en el estudio de Carvajal y colaboradores se halló mayor proporción de ritmo sinusal normal y taquicardia sinusal como arritmias asociadas a síntomas; otras arritmias encontradas fueron extrasistolia ventricular (11,8%), seguida por extrasistolia auricular y taquicardia auricular no sostenida. La diferencia en los diagnósticos entre la población de Rothman y la de Carvajal y colaboradores se relaciona posiblemente con variantes de base de la población, siendo la de esta última un grupo posiblemente con menos cardiopatía subyacente y, por lo tanto, sin tanta incidencia de fibrilación auricular o taquicardia ventricular. Hoefman et al.3 hicieron hallazgos electrocardiográficos a las 6 semanas en el grupo de pacientes con palpitaciones, y al compararlo con el estudio de Carvajal y colaboradores se observaron resultados disímiles, ya que el mayor porcentaje de arritmias encontradas por este autor correspondió a extrasístoles ventriculares en 73 pacientes (34%) vs. 19 (9,35%) en el de Carvajal y su equipo, seguido por taquicardia sinusal en 20 pacientes (24,1%) vs. 49 (24,1) y extrasistolia auricular en 12 (6%) vs. 10 (4,9%). El estudio de Hoefman mostró mayor prevalencia de taquicardia supraventricular (23 pacientes, 11%) comparado con 7 pacientes (3,4%) del grupo de palpitaciones de Carvajal y colaboradores. El mayor número de arritmias detectadas en el estudio de Hoefman tal vez está relacionado con el protocolo del estudio. En este trabajo ingresaron pacientes que consultaron con su médico general por palpitaciones y eran llevados a MEE o cuidado usual sin otros estudios; por ello es posible que ingresaran más pacientes con cardiopatía, que eran mucho menos incluidos en el estudio de Carvajal y colaboradores. Con base en los resultados de los participantes en este último, es evidente que muchos tienen patología benigna (la mayoría en ritmo sinusal o taquicardia sinusal), lo que está en consonancia con un grupo con poca patología estructural cardiaca. Esto se evidencia además en una gran prevalencia de función ventricular izquierda adecuada en dicha población (en el grupo que tenía ecocardiograma) fig. 4). Recientemente se ha evaluado la utilidad del MEE en mujeres embarazadas, que tienen palpitaciones, y se ha encontrado mayor capacidad diagnóstica en comparación con el Holter, hecho que reafirma que la mayoría de hallazgos corresponden a arritmias benignas4. Otro estudio encontró que el tiempo de mayor rendimiento diagnóstico del MEE son las primeras 2 semanas, en las cuales se obtenía el 83,3% de los diagnósticos5; en el estudio de Carvajal y colaboradores no se evaluó esta información. Finalmente, se han examinado las diferencias en la detección de arritmias entre dispositivos activados por el paciente y dispositivos que además pueden grabar automáticamente ciertas arritmias, observándose mayor detección de eventos con estos últimos (72-80% vs. 17-75%)6. En otro trabajo en pacientes relativamente jóvenes la grabación automática produjo resultados en el 16,7% de ellos con arritmias importantes, como fibrilación auricular y bloqueo auriculoventricular7. Las grabadoras usadas en el estudio que se publica no tienen modo de grabación automática, por lo que es posible que algunos eventos no se hayan registrado porque el paciente no activó el dispositivo. Por último, un análisis encontró que el MEE es costo-efectivo, comparado con el Holter, en las primeras 2 semanas, pero esta relación se pierde en la cuarta semana8. Al evaluar los diagnósticos establecidos en el grupo de Carvajal y colaboradores, el 3% de la población podría requerir un procedimiento intervencionista para el manejo de su arritmia, aunque no se tienen datos sobre el manejo instaurado.
La sociedad europea de arritmias (EHRA por su sigla en inglés) recomienda el uso del MEE en el estudio de pacientes con palpitaciones sin documentación electrocardiográfica con recurrencia de los síntomas en periodos menores a 4 semanas y en ausencia de criterios de alto riesgo que sugieran cardiopatía de base (recomendación clase I, nivel de evidencia B)9. Esta recomendación es igual en las Guías colombianas de electrofisiología no invasiva.
En cuanto a la utilidad del MEE en pacientes con síncope, Schuchert et al.10 evaluaron un total de 24 pacientes, evidenciándose una alteración electrocardiográfica en 14 de ellos, en quienes fue más frecuente la taquicardia sinusal (7 pacientes), seguida por ritmo sinusal normal, flutter auricular y ritmo de marcapasos. En el estudio de Carvajal y colaboradores los resultados muestran datos semejantes, lo que sugiere que estos pacientes con síncope a quienes se les solicita el MEE tienen bajo riesgo de complicaciones cardiovasculares. Desde hace varios años se ha evaluado la utilidad del MEE en pacientes con síncope. Linzer et al.11 hallaron un diagnóstico en 14 de 32 pacientes con recurrencia del síncope, y consideraron que en los 18 restantes existían problemas del dispositivo o mala activación de este por parte de los pacientes. Entre tanto, un estudio aleatorizado encontró que la correlación entre síncope y registro electrocardiográfico se incrementó dramáticamente, del 21% con el Holter al 55% con el MEE (p < 0,001), aunque hubo un 24% de fallas en la activación del dispositivo2. Al igual que en los pacientes con palpitaciones, aquellos con grabadoras con registro automático tienen más probabilidad de detección de una arritmia. Reiffel et al.12 encontraron que en 600 pacientes la producción del Holter era del 6,2%, la del MEE con activación manual del 17%, y la del MEE con activación manual y automática, del 36%. A diferencia del paciente con palpitaciones en quien la mayoría de eventos se registran en las primeras 2 semanas, en pacientes con síncope un estudio encontró que una de las variables que independientemente predecía un diagnóstico era el registro durante al menos 30 días13. También se ha demostrado que en pacientes con síncope el MEE es costo-efectivo14. En el estudio de Carvajal y colaboradores no se tienen datos del seguimiento y el manejo realizado posteriormente.
Para la EHRA, el MEE es indicación clase IIA en la evaluación del paciente con síncope que no tenga criterios de alto riesgo9. En las Guías colombianas de electrofisiología no invasiva se publica una recomendación semejante.
Al retomar el estudio de Carvajal y colaboradores, casi el 10% de los MEE se solicitaron por control médico, en la mayoría de casos post-ablación de fibrilación auricular. Con el aumento de la expectativa de vida la fibrilación auricular se está convirtiendo en una de las enfermedades de mayor prevalencia; por ello el MEE puede ofrecer alternativas diagnósticas en el paciente con palpitaciones originadas por fibrilación auricular o en el paciente con evento cerebrovascular isquémico criptogénico. El uso de estos dispositivos con algoritmos de reconocimiento de fibrilación auricular y grabado automático permite diagnosticar nuevos episodios de fibrilación auricular en el 6,8% de pacientes con evento cerebrovascular15. Por otra parte, con el advenimiento de la ablación en la aurícula izquierda (generalmente con aislamiento de venas pulmonares y/u otras lesiones) para control del ritmo, el MEE puede constituir una alternativa diagnóstica para aclarar síntomas y detectar fibrilación auricular asintomática (que corresponde al 50% de los eventos). Para ello, la mayor utilidad está en los dispositivos automáticos, que lamentablemente no están disponibles en Colombia; en el estudio se recomendaba en este grupo de pacientes el registro una vez al día si estaban asintomáticos. Las Guías colombianas de electrofisiología no invasiva consideran recomendación IIA el uso de estos dispositivos en el seguimiento de pacientes post-ablación de fibrilación auricular. Es importante resaltar que al momento no existe una estrategia de monitorización óptima para estos pacientes16.
En los estudios analizados no se halló evaluación de la función ventricular; en los pacientes incluidos en el estudio se pudo documentar en 67 de ellos, de los cuales el 97% tenían fracción de eyección mayor al 50%. Esto posiblemente está en relación con que el MEE se indicó a quienes se les había descartado patología estructural cardiaca y se les clasificó en bajo riesgo9.
En el estudio, la población menor de 18 años fue del 4% y no hubo arritmias cardiacas significativas; la más frecuente fue la taquicardia sinusal. Al revisar la literatura en ninguno de los estudios hubo discriminación por edad en la presentación de arritmias cardiacas significativas, y tampoco se incluyeron pacientes menores de 18 años.
Por último, es importante mencionar que el MEE tiene limitaciones relacionadas con la capacidad del paciente para activarlo; un estudio demostró que había una relación directa con el adecuado funcionamiento de la grabación y con que el paciente pudiera poner un video en su casa17. Otro estudio encontró que los pacientes poco familiarizados con la tecnología, que viven solos o tienen baja motivación tienen un rendimiento diagnóstico más bajo13. El estudio llevado a cabo por Carvajal y colaboradores no pudo evaluar estas condiciones.
Limitaciones
Las limitaciones del estudio son las inherentes a su carácter observacional y retrospectivo. Tampoco se contó con los datos de las historias clínicas y del resultado del ecocardiograma de todos los pacientes. Como se describió en la discusión, es posible que algunos eventos no hayan sido activados por los pacientes y las grabadoras usadas no tenían función automática de registro, lo que podría modificar la frecuencia de algunos de los diagnósticos.
Conclusiones
El estudio muestra, por primera vez en Colombia, una evaluación descriptiva de los pacientes sometidos a MEE. Los hallazgos encontrados desde el punto de vista epidemiológico son similares, en cuanto a demografía, a los resultados hallados en otras poblaciones, aunque algunos datos sugieren que la población participante tiene menos cardiopatía. Los diagnósticos electrocardiográficos difieren levemente de otros estudios, tal vez en relación con menos cardiopatía, hecho que fue confirmado por un resultado normal en el ecocardiograma en la mayoría de pacientes a quienes se les realizó. Se determinó que el MEE es una herramienta útil en el diagnóstico de palpitaciones y síncope en pacientes de bajo riesgo.
Conflicto de intereses
Los autores manifiestan no tener conflicto de intereses.
Bibliografía
1. S.A. Rothman, J.C. Laughlin, J. Seltzer, J.S. Walia, R.I. Baman, S.Y. Sioufi. The diagnosis of cardiac arrhythmias: A prospective multi-center randomized study comparing mobile cardiac outpatient telemetry versus standard loop event monitoring. J Cardiovasc Electrophysiol. 2007;18:241-7 [ Links ]
2. S. Sivakumaran, A.D. Krahn, G.J. Klein, J. Finan, R. Yee, S. Renner. A prospective randomized comparison of loop recorders versus Holter monitors in patients with syncope or presyncope. Am J Med. 2003;115:1-5 [ Links ]
3. E. Hoefman, H.C. van Weert, J.B. Reitsma, R.W. Koster, P.J. Bindels. Diagnostic yield of patient activated loop recorders for detecting heart rhythm abnormalities in general practice: A randomized clinical trial. Fam Pract. 2005;22:478-84 [ Links ]
4. M.O. Cruz, J.U. Hibbard, T. Alexander, J. Briller. Ambulatory arrhythmia monitoring in pregnant patients with palpitations. Am J Perinatol. 2013;30:53-8 [ Links ]
5. E. Hoefman, H.C. van Weert, K.R. Boer, J. Reitsma, R.W. Koster, P.J. Bindels. Optimal duration of event recording for diagnosis of arrhythmias in patients with palpitations and light-headedness in the general practice. Fam Pract. 2007;24:11-3 [ Links ]
6. E. Hoefman, P. Bindels, H. van Weer. Efficacy of diagnostic tools for detecting cardiac arrhythmias: Systematic literature search. Neth Heart J. 2010;18:543-51 [ Links ]
7. T. Martinez, J. Sztajzel. Utility of event loop recorders for the management of arrhythmias in young ambulatory patients. Int J Cardiol. 2004;97:495-8 [ Links ]
8. P.J. Zimetbaum, K.Y. Kim, M.E. Josephson, A.L. Golderger, D.J. Cohen. Diagnostic yield and optimal duration of continuous-loop event monitoring for the diagnosis of palpitations. A cost-effectiveness analysis. Ann Intern Med. 1998;128:890-5 [ Links ]
9. M. Brignole, P. Vardas, E. Hoffman, H. Huikuri, A. Moya, R. Ricci. Indications for the use of diagnostic implantable and external ECG loop recorders [EHRA Position Paper]. Europace. 2009;11:671-87 [ Links ]
10. A. Schuchert, R. Maas, C. Kretzschmar, G. Behrens, I. Kratzmann, T. Meinertz. Diagnostic yield of external electrocardiographic loop recorders in patients with recurrent syncope and negative tilt table test. Pacing Clin Electrophysiol. 2003;26:1837-40 [ Links ]
11. M. Linzer, E.L. Pritchett, M. Pontinen, E. McCarthy, G.W. Divine. Incremental diagnostic yield of loop electrocardiographic recorders in unexplained syncope. Am J Cardiol. 1990;66:214-9 [ Links ]
12. J.A. Reiffel, R. Schwarzberg, M. Murry. Comparison of autotriggered memory loop recorders versus standard loop recorders versus 24-hour Holter monitors for arrhythmia detection. Am J Cardiol. 2005;95:1055-9 [ Links ]
13. L.J. Gula, A.D. Krahn, D. Massel, A. Skanes, R. Yee, G.J. Klein. External loop recorders: Determinants of diagnostic yield in patients with syncope. Am Heart J. 2004;147:644-8 [ Links ]
14. M.A. Rockx, J.S. Hoch, G.J. Klein, R. Yee, A.C. Skanes, L.J. Gula. Is ambulatory monitoring for 'community acquired' syncope economically attractive? A cost effectiveness analysis of a randomized trial of external loop recorders versus Holter monitoring. Am Heart J. 2005;150:1065 [ Links ]
15. J.C. Barthélémy, S. Féasson-Gérard, P. Garnier, J.M. Gaspoz, A. Da Costa, D. Michel. Automatic cardiac event recorders reveal paroxysmal atrial fibrillation after unexplained strokes or transient ischemic attacks. Ann Noninvasive Electrocardiol. 2003;8:194-9 [ Links ]
16. S. Mittal, C. Movsowitz, J.S. Steinberg. Ambulatory external electrocardiographic monitoring: Focus on atrial fibrillation. J Am Coll Cardiol. 2011;58:1741-9 [ Links ]
17. L.J. Gula, G.J. Klein, U. Zurawska, D. Massel, R. Yee, A.C. Skanes. Does familiarity with technology predict successful use of an external loop recorder? The loop recorder technology cognition study (LOCO). Pacing Clin Electrophysiol. 2009;32:466-72 [ Links ]