Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista Colombiana de Cardiología
Print version ISSN 0120-5633
Rev. Colomb. Cardiol. vol.21 no.5 Bogota Sept./Oct. 2014
https://doi.org/10.1016/j.rccar.2014.03.001
http://dx.doi.org/10.1016/j.rccar.2014.03.001
Infarto agudo de miocardio inducido por heroína
Heroin induced myocardial infarction
Beatriz Willsa, Andrés F. Buitragoa,b, Nohra P. Romeroa,b, Mariana Sotoa
aDepartamento de Medicina Crítica y Cuidado Intensivo, Hospital Universitario Fundación Santa Fe de Bogotá, Bogotá, Colombia
bDepartamento de Medicina Interna, Sección de Cardiología, Hospital Universitario Fundación Santa Fe de Bogotá, Bogotá, Colombia
Recibido el 17 de septiembre de 2013; aceptado el 10 de marzo de 2014
Correo electrónico: abuitrag@uniandes.edu.co(A.F. Buitrago).
Resumen
El uso mundial de drogas recreativas ha alcanzado proporciones preocupantes, al punto de amenazar la estabilidad socioeconómica de los países. Se estima que en los países desarrollados una de cada 4 personas ha utilizado drogas recreativas en algún momento de su vida. Por tanto, es frecuente que los médicos se enfrenten a cuadros de intoxicación secundaria al abuso de estas drogas. Además de sus efectos en el sistema nervioso central, también producen cambios significativos a nivel cardiovascular, responsables de una cantidad no despreciable de morbimortalidad relacionada con estas. En este artículo se expone un caso de infarto agudo de miocardio secundario al consumo de heroína, se revisan los efectos sistémicos de esta droga y se examinan el manejo y los mecanismos estudiados que explican esta relación.
Palabras clave: Infarto agudo de miocardio. Vasoespasmo. Dolor torácico.
Abstract
Global recreational drug use has reached worrying proportions, to the point of threatening socio-economic stability of the countries. It is estimated that in developed countries one in four people have used recreational drugs at some point in their lives. Therefore, it is common that physicians be confronted with clinical pictures secondary to drug abuse. In addition to its central nervous system effects, these drugs also produce significant cardiovascular changes, responsible for a not negligible related morbidity and mortality. In this article a case of acute myocardial infarction secondary to heroin consumption is exposed, the systemic effects of this drug are reviewed, and the management and the mechanisms underlying this relationship are discussed.
Keywords: Acute myocardial infarction. Vasospasm. Chest pain.
Caso clínico
Paciente de género masculino, de 19 años, transportado en ambulancia al servicio de urgencias por alteración del estado de conciencia tras administrarse, por vía endovenosa, una dosis estimada de 10 mg de heroína. Durante el examen físico se registraron los siguientes signos vitales: frecuencia cardiaca de 136 latidos/min; frecuencia respiratoria de 10 respiraciones/min; tensión arterial de 136/100 mmHg; temperatura de 36,4 °C. Ingresó en condiciones generales regulares, somnoliento, alerta al estímulo doloroso, con frialdad y palidez cutánea. No se evidenció uso de músculos accesorios de la respiración. Los ruidos cardiacos se auscultaron rítmicos, sin soplos ni agregados. Las pupilas estaban isocóricas, de 2 mm, débilmente reactivas a la luz. También se observaron múltiples cicatrices por punción endovenosa en los pliegues de los codos. No se evidenció piloerección ni sialorrea.
Como antecedentes relevantes tenía historia de consumo de sustancias psicoactivas desde los 16 años, razón por la cual recibió tratamiento en un centro de rehabilitación por dependencia a heroína, cocaína y marihuana. No tenía historia familiar ni personal de enfermedad cardiovascular.
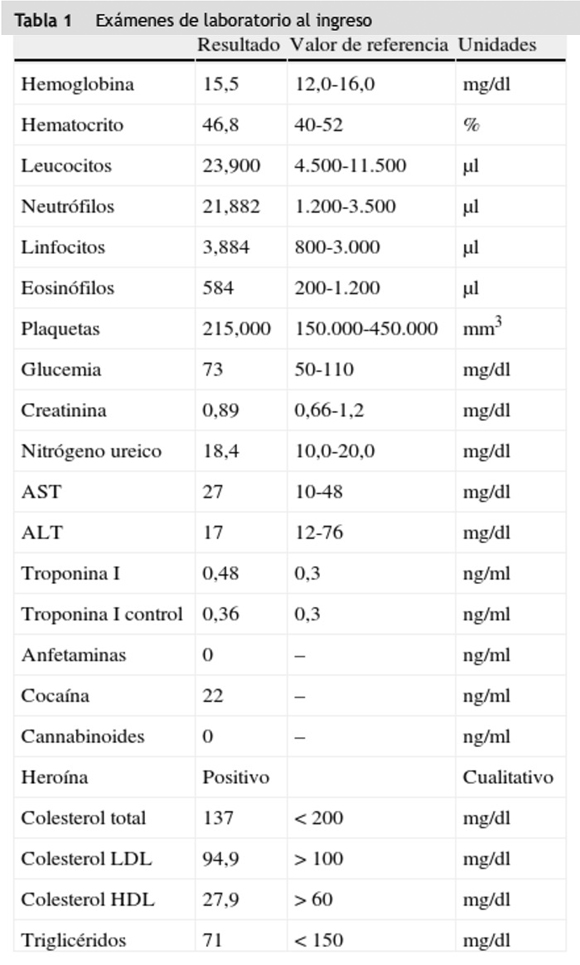
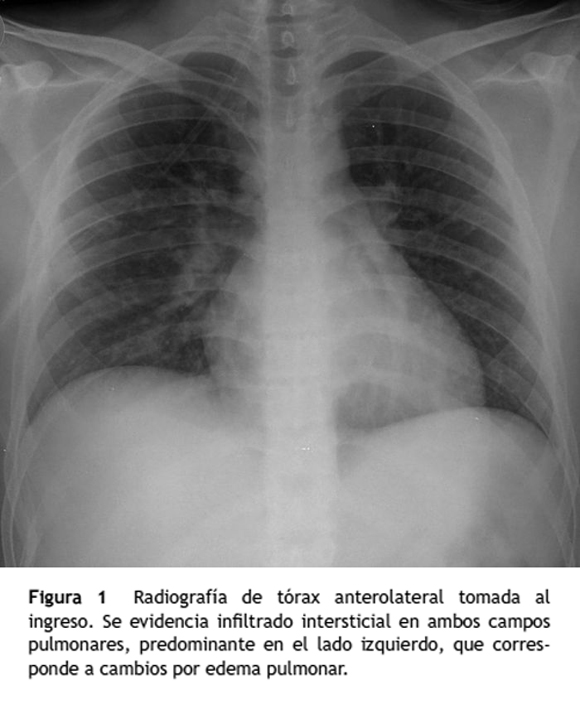
Los resultados bioquímicos (tabla 1) mostraron leucocitosis a expensas de neutrofilia. Las funciones renal y hepática estaban dentro de los límites normales. Los gases arteriales obtenidos con FIO2 de 35% fueron: pH: 7,33, PCO2: 42, PO2: 77, HCO3: 22, PaFi: 220, evidenciándose acidosis mixta y trastorno de la oxigenación moderado sin hipoxemia. En la radiografía de tórax se observaron opacidades intersticiales perihiliares y peribronquiales, sugestivas de edema pulmonar, sin consolidaciones (fig. 1).
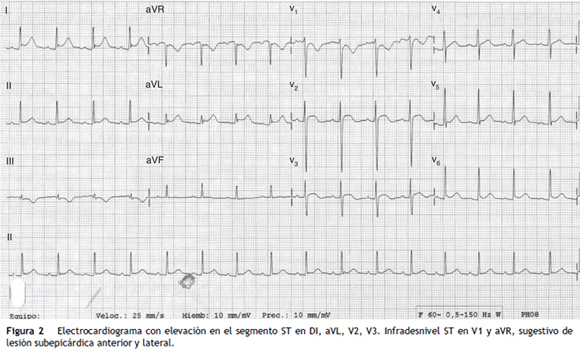
Debido a los signos de intoxicación por opiáceos e inminencia de falla respiratoria, se inició soporte de la vía aérea y tratamiento con naloxona. Durante el manejo en urgencias refirió dolor precordial no irradiado, de intensidad moderada, sin disautonomía o disnea. Ante la posibilidad de síndrome coronario agudo, se solicitó troponina I, cuyo resultado inicial fue 0,48 ng/ml (valor de referencia: 0-0,3 ng/ml). El electrocardiograma inicial mostró supra-desnivel del ST en la cara anterolateral (fig. 2). El resultado del ecocardiograma descartó anormalidades. Dados los hallazgos clínicos y bioquímicos, se diagnosticó infarto agudo de miocardio con elevación del ST tipo 2, Killip-Kimball I, por lo cual se inició manejo vasodilatador con nitroglicerina endovenosa a dosis bajas, antiagregación dual (clopidogrel y aspirina) y anticoagulación plena con heparina de bajo peso molecular.
Posterior al manejo médico inicial para el infarto agudo de miocardio con elevación del ST, mejoró el dolor torácico y se apreció un descenso en la curva de troponina. El electrocardiograma de control mostró inversión simétrica de la onda T, sugestiva de isquemia subendocárdica. En vista de la recuperación clínica y los resultados paraclínicos (incluyendo normalización de los biomarcadores cardiacos y ausencia de alteración de la contractilidad segmentaria en el ecocardiograma), se determinó que el cuadro clínico correspondió a vasoespasmo secundario al consumo de heroína, por lo cual no se realizó estratificación del síndrome coronario agudo.
Tuvo 2 episodios de epistaxis que requirieron manejo por Otorrinolaringología con taponamiento nasal anterior y ajuste de la terapia dual de antiagregación y anticoagulación. Permaneció hospitalizado durante 10 días, con manejo multidisciplinario, en conjunto con Cardiología, Toxicología y Psiquiatría, con el objetivo de estabilizar y tratar el infarto agudo de miocardio y la intoxicación por heroína, así como de vigilar un posible cuadro de abstinencia. Al egreso se remitió a una institución de rehabilitación para abuso de drogas.
Discusión
Las sustancias psicoactivas, como la cocaína, las anfetaminas y la marihuana, pueden provocar infarto agudo de miocardio. Sin embargo, la literatura disponible respecto del consumo de heroína y su relación con isquemia coronaria es escasa.
Los opiáceos, extraídos de la amapola (Papaver somniferum), han sido utilizados con fines recreativos y medicinales durante miles de años. Los opioides, pertenecientes a los opiáceos, incluyen fármacos sintéticos y semisintéticos con importante potencial de abuso1.
Las propiedades farmacológicas de los opioides son similares al mecanismo de acción de las encefalinas, endorfinas y dinorfinas. Los receptores opioides tienen estructuras similares; se acoplan a proteínas G, desencadenando mecanismos de traducción y señalización intracelular como: disminución del AMP cíclico, cierre de los canales de calcio y apertura de los canales de potasio que estimulan la hiperpolarización celular. El resultado es modular la liberación de distintos neurotransmisores1.
La heroína (diacetilmorfina) es el opioide con mayor potencial de abuso. Esta se transforma rápidamente a 6-monoacetilmorfina, que a su vez se hidroliza a morfina. La heroína actúa en los receptores µ, k y Δ del sistema nervioso central. Los efectos analgésicos se deben en gran parte a la estimulación del receptor ?, que también es responsable de depresión respiratoria, miosis, disminución de la motilidad gastrointestinal, euforia y dependencia2.
La mortalidad anual de las personas con dependencia a la heroína es del 2%. La tasa de mortalidad es de 6 a 20 veces mayor en comparación con la población general3. La ruta de administración de la heroína determina el potencial de la droga para causar sobredosis y/o muerte2. La mayoría de las sobredosis fatales y no fatales ocurren cuando se utiliza la vía endovenosa; un porcentaje menor se asocia con administración intranasal, y solamente del 0,3 al 0,5% se debe a la administración intramuscular o subcutánea. En estas rutas, la hidrólisis de la droga limita su toxicidad2. El paciente del caso consumió heroína por vía intravenosa, lo que explica el síndrome toxicológico agudo.
La combinación de otras drogas recreativas con la heroína también aumenta la probabilidad de sufrir un desenlace fatal. La mayoría de los pacientes que mueren por eventos asociados al consumo de heroína tienen niveles significativos de alcohol (entre el 29 y el 75%) o benzodiacepinas (5-12%) en sangre. Un estudio demostró que los pacientes con alcoholemia significativa requieren dosis menores de heroína para morir; la heroína, junto con otros depresores centrales, aumenta la probabilidad de falla respiratoria3. El uso combinado de cocaína y heroína aumenta la vasoconstricción, particularmente en vasos de pequeño y mediano calibre, y por consiguiente el riesgo de isquemia. Si bien el caso descrito no se trató de intoxicación aguda por cocaína, sí se estableció una historia de consumo crónico de esta, que explica la fragilidad del septum nasal y los episodios de epistaxis.
Los diagnósticos más comunes de hospitalización por sobredosis de heroína incluyen edema no cardiogénico (en nuestro caso la placa torácica inicial evidenciaba edema pulmonar, posiblemente secundario a la interrupción de la integridad alveolocapilar, o lesión pulmonar por naloxona), así como también neumonía, endocarditis y falla respiratoria. Los casos reportados de infarto del miocardio inducido por heroína en la literatura son escasos; sin embargo, los eventos cerebrovasculares isquémicos han sido más comunes3.
Los signos clásicos de intoxicación por opioides incluyen: depresión del estado mental, disminución de la frecuencia respiratoria, disminución del volumen corriente, disminución de los movimientos intestinales y miosis. No obstante, un examen pupilar normal no excluye la intoxicación por opioides; el mejor predictor de intoxicación es la bradipnea (frecuencia respiratoria menor a 12 rpm)2.
Los pacientes con falla respiratoria necesitan tratamiento oportuno, incluyendo el manejo de la vía aérea y el uso de naloxona, antagonista opioide de rápida acción. Se recomienda comenzar con una dosis de 0,05 mg y titular hasta alcanzar una frecuencia respiratoria superior a 12 rpm. El uso de naloxona puede estar asociado a complicaciones como status epiléptico, arritmias y lesión pulmonar aguda, de ahí que sea aconsejable la observación hospitalaria continua por las primeras 6 a 12 h4.
Los casos reportados de infarto agudo de miocardio inducido por heroína han sido, en su mayoría, en hombres jóvenes, fumadores, sin otros riesgos de arteriosclerosis. Los mecanismos que explican la relación entre el consumo de heroína y el infarto de miocardio aún no están completamente establecidos5. No obstante, existen distintas teorías respecto a los efectos sistémicos y cardiotóxicos directos de la heroína. Se ha descrito que la rabdomiólisis del músculo liso, la hipoxia secundaria al aumento del consumo del miocardio, la inflamación, las reacciones de hipersensibilidad, la acidosis y el vasoespasmo coronario causan lesión, isquemia y, en última instancia, necrosis del miocito6.
La heroína afecta directamente al centro vasomotor, ya que aumenta la respuesta parasimpática, disminuye el tono simpático y estimula la liberación de histamina de los mastocitos. El incremento de la actividad parasimpática puede conducir a taquicardia refleja y a vasoespasmo coronario, generando daño endotelial y adhesión plaquetaria. Un estudio de angiografía cerebral en pacientes con intoxicación por heroína documentó vasoconstricción generalizada en vasos de pequeño calibre, concordante con arteritis, que explicó los eventos cerebrales agudos en los casos estudiados7.
Además de la lesión directa ocasionada por la heroína en los vasos sanguíneos, también es posible que los adulterantes usados en su preparación —como quinina, lactulosa, talco, almidón, cafeína y estricnina — favorezcan la aparición de edema pulmonar, vasoespasmo, lesión endotelial e inflamación. Algunos hallazgos sugieren que la respuesta inmunológica también desempeña un papel importante en la mediación del daño celular causado por la heroína. Se ha encontrado que el fragmento C3 del complemento está reducido en los pacientes con edema inducido por heroína. Lo anterior se traduce en un aumento de la respuesta inflamatoria sistémica, consistente con la elevación de la proteína C reactiva, extensamente asociada con infarto del miocardio8. Además, se ha evidenciado hipergammaglobulinemia, complejos inmunes circulantes y anticuerpos contra el músculo liso, que pueden explicar la rabdomiólisis, así como la lesión directa del miocito y de los vasos sanguíneos, en los pacientes adictos a la heroína8.
Un estudio de casos y controles que incluyó 299 pacientes demostró que los sujetos con adicción al opio o derivados sintéticos tienen mayor riesgo de presentar enfermedad coronaria severa —al ajustar por tabaquismo, edad y género— en comparación con los controles. Los autores sugirieron que el aumento de los procesos ateroscleróticos en los pacientes que consumen heroína explica su relación con la enfermedad coronaria, puesto que los niveles de fibrinógeno, colesterol LDL, hemoglobina glucosilada, apoproteína B y proteína C reactiva eran mayores en quienes utilizaban opioides. También se ha reportado que la heroína estimula la cascada de la coagulación a través de la síntesis del factor VII y de la disminución de los agentes fibrinolíticos endógenos, como la proteínas C y S, y la antitrombina III9.
Además de los efectos sistémicos de la heroína, su consumo también se asocia con factores de riesgo que contribuyen a la presencia de enfermedad cardiovascular, incluyendo tabaquismo, sedentarismo y malnutrición10. El paciente que se reporta no tenía ningún riesgo para enfermedad arteriosclerótica, excepto tabaquismo y niveles bajos de colesterol HDL, lo cual influyó para clasificar el infarto como tipo 2 y no tipo 1.
Por último, la heroína afecta la conducción eléctrica del corazón. Se han reportado arritmias cardiacas, como actividad auricular prematura, ectopia ventricular y fibrilación auricular luego de sobredosis por heroína8,9. Además de influir en el tono autonómico, la heroína, a través de los receptores µ1 puede, según su dosis, aumentar la frecuencia cardiaca, a través de su acción en los canales de potasio ATP dependientes, contribuyendo al consumo de oxígeno del miocardio y al vasoespasmo.
Conclusión
Si bien es infrecuente, la intoxicación por heroína puede inducir un infarto agudo de miocardio a través del aumento de vasoespasmo coronario, la generación de un estado proinflamatorio y la estimulación de la cascada de la coagulación. Además del manejo convencional de la toxicidad por opiáceos, en estos pacientes se debe iniciar un manejo antiisquémico oportuno.
Conflicto de intereses
Los autores declaran no tener conflicto de intereses.
Recibido el 17 de septiembre de 2013
Aceptado el 10 de marzo de 2014
Autor para correspondencia.
Bibliografía
1. M. Waldhoer, S.E. Bartlett, J.L. Whistler. Opioid receptors. Annu Rev Biochem. 2004;73:953 [ Links ]
2. W.A. Watson, T.L. Litovitz, G.C. Rodgers Jr., W. Klein-Schwartz, N. Reid, J. Youniss. 2004 Annual report of the American Association of Poison Control Centers Toxic Exposure Surveillance System. Am J Emerg Med. 2005;23:589 [ Links ]
3. R. Karoli, J. Fatima. Acute myocardial involvement after heroin inhalation. J Pharmacol Pharmacother. 2012;3:282-4 [ Links ]
4. R. Dettmeyer, K. Friedrich, P. Schmidt, B. Madea. Heroin-associated myocardial damages-conventional and immunohistochemical investigations. Forensic Sci Int. 2009;187:42-6 [ Links ]
5. S.L. Yu, C.P. Liu, Y.K. Lo, S.L. Lin. Acute myocardial infarction after heroin injections. Jpn Heart J.. 2004;45:1021-8 [ Links ]
6. B. Azimzade Sarwar, G. Yousefzade, S. Narooey. A case-control study of effect of opium addiction on myocardial infarction. Am J Applied Sci. 2005;2:1134-5 [ Links ]
7. J.R. Weber, J.E. Gomez-Flores, T.J. Smith. Neuronal adaptations, neuroendocrine and immune correlates of heroin self-administration. Brain Behav Immun. 2009;23:993-1002 [ Links ]
8. S. Sadeghian, S. Darvish, G. Davoodi, M. Salarifar, M. Mahmoodian, N. Fallah. The association of opium with coronary artery disease. Eur J Cardiovasc Prev Rehabil. 2007;14:715-7 [ Links ]
9. N. Simonovska, A. Chibishev, C. Bozinovska, L. Grcevska, K. Dimitrovski, V. Neceva. Evaluation of circulating immune complexes and antiphospholipid antibodies (anti beta 2 glycoprotein 1) in heroin addicts and their clinical significance. Med Arh. 2011;65:324-6 [ Links ]
10. M. Marmor, A. Penn, K. Widmer, R.I. Levin, R. Maslansky. Coronary artery disease and opioid use. Am J Cardiol. 2004;93:1295-7 [ Links ]