Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista Colombiana de Cardiología
Print version ISSN 0120-5633
Rev. Colomb. Cardiol. vol.23 no.1 Bogota Jan./Feb. 2016
https://doi.org/10.1016/j.rccar.2015.07.010
http://dx.doi.org/10.1016/j.rccar.2015.07.010
Trauma cardiaco cerrado
Blunt cardiac trauma
Camilo Alvarado a, Fernando Vargas b, Fernando Guzmán c, Alejandro Zárate d, José L. Correa e, Alejandro Ramírez e, Diana M. Quintero e, Erika M. Ramírez f
a Departamento de Medicina Interna, Fundación Santa Fe de Bogotá, Universidad El Bosque, Bogotá, Colombia
b Departamento de Cirugía Cardiovascular, Fundación Santa Fe de Bogotá, Colombia
c Departamento de Cirugía Cardiovascular, Hospital Militar Central, Bogotá, Colombia
d Departamento de Medicina Interna, Hospital Universitario San Ignacio, Pontificia Universidad Javeriana, Bogotá, Colombia
e Universidad de Caldas, Manizales, Colombia
f Fundación Universitaria Sanitas, Bogotá, Colombia
Correo electrónico: camilo.alvarado5@gmail.com (Camilo Alvarado).
Recibido el 5 de agosto de 2014; Aceptado el 16 de julio de 2015
Resumen
El trauma cardiaco constituye una de las primeras causas de mortalidad en la población general. Requiere alto índice de sospecha en trauma cerrado severo, mecanismo de desaceleración y en presencia de signos indirectos como: equimosis, huella del volante o del cinturón en el tórax anterior. Las lesiones incluyen: conmoción cardiaca, ruptura cardiaca, lesión cardiaca indirecta como la trombosis coronaria aguda, lesión aórtica, lesión del pericardio y herniación cardiaca. Entre las manifestaciones clínicas están: la angina refractaria a nitratos, el dolor pleurítico, la hipotensión arterial, la taquicardia, la ingurgitación yugular que aumenta con la inspiración, el galope por tercer ruido, el frote pericárdico, los soplos de reciente aparición, los estertores crepitantes por edema pulmonar. El electrocardiograma es el primer eslabón en el algoritmo diagnóstico con hallazgos como: la taquicardia sinusal, los complejos ventriculares prematuros, la fibrilación auricular, el bloqueo de rama derecha y los bloqueos auriculoventriculares. La radiografía de tórax ayuda a descartar lesiones adicionales óseas y pulmonares. La troponina I tiene un valor predictivo negativo del 93% para el trauma cardiaco, otras enzimas como la creatina quinasa total y la creatina quinasa fracción MB son menos específicas. El ecocardiograma está indicado en caso de hipotensión persistente, electrocardiograma con alteraciones o falla cardiaca aguda. El tratamiento incluye la estabilización inicial y un manejo específico de las lesiones. Entre las complicaciones se incluyen: el taponamiento cardiaco, la contusión miocárdica, el síndrome coronario agudo, las arritmias cardíacas y la lesión aórtica. El pronóstico se determina en mayor medida por los signos vitales al ingreso y la presencia de paro cardiaco durante el abordaje inicial.
Palabras clave: Rotura cardiaca. Cirugía cardiaca. Ecocardiografía. Taponamiento cardiaco.
Abstract
Cardiac trauma is one of the primary causes of death amongst general population. It requires a high degree of suspicion of severe blunt trauma, deceleration mechanism and presence of indirect signs, such as ecchymosis and steering wheel or seatbelt marks in the anterior chest wall. Injuries include: cardiac concussion, heart rupture, indirect cardiac injury, such as acute coronary thrombosis, aortic injury, pericardial injury and cardiac herniation. The clinical signs and symptoms include: angina refractory to nitrates, pleuritic pain, hypotension, tachycardia, jugular venous distention that increases on inspiration, S3 gallop, pericardial rub, new murmur or crepitant rales due to pulmonary edema. The electrocardiogram is the first link in the diagnostic algorithm leading to findings such as sinus tachycardia, premature ventricular complexes, atrial fibrillation, right bundle branch block and atrioventricular block. Chest X-rays help to rule out other pulmonary or bone injuries. Troponin I has a negative predictive value of 93% for cardiac trauma; other less specific cardiac enzymes are creatine kinase and creatine kinase-MB. Echocardiogram is indicated in presence of persistent hypotension, abnormal ECG results or acute heart failure. The treatment includes initial stabilization and specific management of the injuries. Some complications may include: cardiac tamponade, myocardial contusion, acute coronary syndrome, cardiac arrhythmias and aortic injury. The prognosis of the patient depends on the vital signs at the time of arrival at the emergency department and the presence of cardiac arrest during the initial approach.
Keywords: Heart rupture. Cardiac surgery. Echocardiogram. Cardiac tamponade.
Introducción
El trauma cardiaco relacionado con accidentes de tránsito y agresiones, constituye una de las primeras causas de mortalidad en los países desarrollados y en vía de desarrollo, aportando una importante proporción de decesos en la población joven. De hecho en nuestro país, las estadísticas aportadas por los registros poblacionales la ubican como segunda causa de mortalidad en la población general. La incidencia del trauma cardiaco no se conoce con exactitud. Los reportes de los estudios oscilan entre 16 y 76%, dependiendo de los métodos diagnósticos y los criterios utilizados1. La gran mayoría de los pacientes con lesiones cardiacas por trauma cerrado tienen como antecedente un accidente automovilístico2. Tiene un índice de mortalidad cercano a 76% y son pocos los pacientes que ingresan a urgencias con signos vitales.
La presencia simultánea de traumatismo craneoencefálico o lesión intraabdominal en el contexto de un politraumatismo aumenta la posibilidad de enfocar en forma tardía la búsqueda de las lesiones intratorácicas, además, las maniobras iniciales relacionadas con soporte vital y estabilización hemodinámica desvían la atención en la evaluación inicial en urgencias. Un estudio reportó trauma craneoencefálico asociado en el 51% de los casos y lesión abdominal en el 43%3. Por estas razones, la recomendación de los autores es mantener un alto índice de sospecha en los pacientes con trauma cerrado severo y mecanismo de desaceleración. Pueden ser útiles investigar la cinemática del trauma y algunos signos indirectos tales como: la equimosis y la huella del volante o del cinturón de seguridad sobre el tórax anterior.
Definiciones
Las heridas cardiacas se clasifican según el mecanismo del trauma4 en:
- Heridas abiertas o penetrantes: ocasionadas por proyectiles por arma de fuego (con carga única o múltiple), ocasionadas por armas cortopunzantes, armas cortocontundentes o punzantes.
- Heridas cerradas o no penetrantes: ocasionadas principalmente por accidentes de tránsito. Otras causas menos frecuentes son: caídas desde alturas, aplastamiento, traumas directos y masaje cardiaco.
- Heridas iatrogénicas: incluyen heridas ocasionadas por el paso de catéteres subclavios, yugulares, procedimientos como angioplastias intra y extratorácicas.
Algunos autores incluyen las lesiones iatrogénicas dentro de la clasificación de heridas no penetrantes. Es muy probable encontrar lesiones internas producidas por el desplazamiento de fragmentos óseos de las costillas y el esternón, no obstante, la fractura del esternón no es una condición necesaria que implique trauma cardiaco cerrado5. En las lesiones penetrantes hasta el 90% de las víctimas mueren antes de llegar al hospital, los protocolos de reanimación tienen beneficio limitado y por tanto, la supervivencia depende de un rápido transporte a la sala de trauma6. Clínicamente se observan el signo de Kussmaul (ingurgitación yugular que aumenta con la inspiración profunda), el pulso paradójico (disminución de la presión de pulso más de 10 mmHg durante la inspiración) y la triada de Beck (ingurgitación yugular, ruidos cardiacos velados e hipotensión arterial) debidos al taponamiento cardiaco. Al igual que en los traumas cardiacos cerrados el ventrículo derecho es la estructura más afectada en las lesiones penetrantes (50% de los casos), siendo más grave en caso de ocurrir la lesión en fase de llenado (diastólica)7.
Fisiopatología
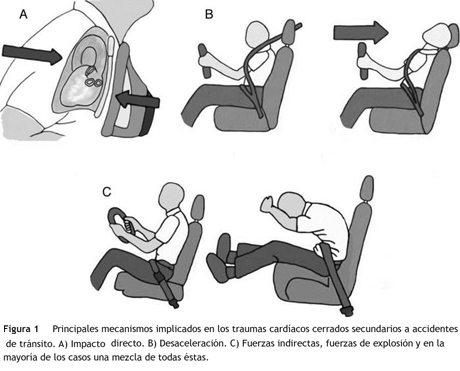
El lado derecho del corazón se lesiona con mayor frecuencia y específicamente el ventrículo derecho por su proximidad al esternón, es más vulnerable y afectado por el trauma cardiaco cerrado8. Los principales mecanismos implicados en los traumas cardiacos cerrados secundarios a accidentes de tránsito y sus principales lesiones cardiacas, son:
- 1.Fuerzas directas contra el tórax (impacto directo): la conmoción cardiaca y la contusión cardiaca.
- 2.Fuerzas bidireccionales contra el tórax (desaceleración-aceleración).
- 3.Fuerzas de desaceleración rápida: la ruptura aórtica y la ruptura cardiaca.
- 4.Fuerzas indirectas (la compresión súbita del abdomen y las extremidades inferiores): ruptura miocárdica.
- 5.Fuerzas de explosión.
- 6.Combinación de todas ellas (lo más frecuente).
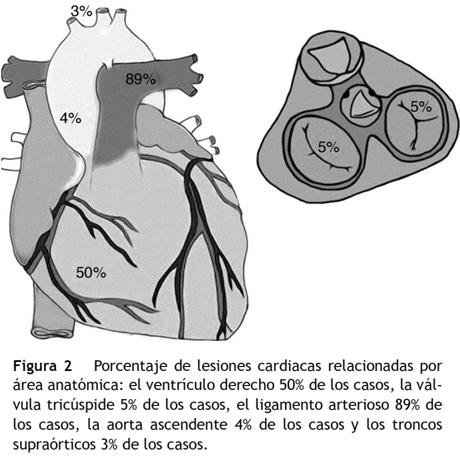
Las fuerzas dinámicas y estáticas implicadas en el trauma cardiaco cerrado (ver fig. 1) afectan las vísceras torácicas ocasionando compresión del músculo cardiaco entre el esternón y la columna torácica, fluctuaciones bruscas de la presión intratorácica con alteración de los volúmenes cardiacos, lesiones por onda expansiva con daño interno visceral por fragmentos de fracturas costales9. Las lesiones ventriculares son más frecuentes en los estudios de autopsias, mientras las lesiones auriculares son más frecuentes en series de casos clínicos. Al microscopio, los hallazgos más relevantes relacionados con el trauma cardiaco cerrado incluyen: las áreas de parches con necrosis muscular e infiltrados hemorrágicos, la ruptura de vasos pequeños y hemorragia del intersticio alrededor de los cardiomiocitos. La hipoxia, la hipovolemia y la lesión relacionada con el mecanismo del trauma, son sustratos arritmogénicos de la contusión cardiaca. Las áreas comprometidas por el trauma cardiaco cerrado y su frecuencia se observan en la fig. 2.
Conmoción cardiaca
Es un trauma contuso de bajo impacto no penetrante en la región precordial que produce una arritmia cardiaca maligna y muerte súbita. Se ha propuesto que el paro cardiaco deriva del golpe sobre pared torácica durante un período de vulnerabilidad eléctrica (10 a 30 milisegundos antes del pico de la onda T), que se traduce en una fibrilación ventricular. Presenta alta incidencia en población infantil (edad media: 14 años), especialmente en deportistas de disciplinas como el béisbol, el hockey sobre hielo, el boxeo y las artes marciales, entre otros. La reanimación temprana prehospitalaria no garantiza la recuperación, dada la complejidad del trastorno10.
Ruptura cardiaca
Es considerado el máximo exponente del trauma cardiaco, con una elevada tasa de mortalidad, e incluye la ruptura de estructuras como: la pared libre ventricular, el septum interventricular, los músculos papilares o las cuerdas tendinosas11. En términos prácticos, la lesión del miocardio solo se podría establecer mediante una inspección directa o un estudio anatomopatológico porque los estudios disponibles no son concluyentes y además, existe controversia con respecto a los criterios para el diagnóstico. La ruptura de pared libre es la forma más frecuente de presentación del trauma cardiaco cerrado3. La lesión del septum interventricular se manifiesta, generalmente, con una insuficiencia cardiaca por una lesión valvular concomitante. La válvula cardiaca afectada con mayor frecuencia es la válvula aórtica seguido por la mitral y la tricúspide10,12. La incidencia de la lesión de la válvula tricúspide o la mitral es alrededor del 5%. La ruptura de los músculos papilares y las cuerdas tendinosas puede resultar en insuficiencia mitral, con edema pulmonar y disminución del gasto cardiaco. De hecho, incrementan 3 a 11 veces el riesgo de desarrollar insuficiencia valvular aórtica y tricuspídea13.
Lesión cardiaca indirecta
En este concepto se agrupan entidades que no están directamente involucradas con el trauma directo. El trauma provoca hiperactividad simpática y agregación plaquetaria in situ sobre una placa ateroesclerótica preexistente que precipita una trombosis aguda o un vasoespasmo coronario, con el consecuente evento coronario agudo. También se ha reportado cardiomiopatía por estrés (síndrome de Takotsubo) y arritmias significativas por el estrés traumático12,14. Los mecanismos directos de la lesión pueden originar los desgarros, las laceraciones y las fístulas.
Lesión traumática de la aorta
La lesión traumática de la aorta es la causa más común de taponamiento cardiaco en el contexto de un trauma cardiaco cerrado. Se asocia con mecanismos de aceleración-desaceleración y presenta una alta mortalidad (80-85%). El ligamento arterioso (remanente de la unión aortopulmonar), en el 89% de los casos se encuentra lesionado. También hay desgarros en la aorta ascendente (4%), el arco trasverso (2%) y los troncos supraaórticos (3%). En el 10% de los casos se observan laceraciones de la pared arterial y se asocia frecuentemente con hematoma mediastinal15.
Lesión del pericardio
Lesión de diagnóstico difícil. Se suele presentar como hemopericardio o neumopericardio, laceraciones pericárdicas con clínica de derrame pleural o taponamiento cardiaco. Incluso si pasa desapercibida, puede debutar tardíamente como pericarditis constrictiva. La localización de las laceraciones o las heridas de pericardio en orden de frecuencia ocurren en el lado izquierdo paralelo al nervio frénico (64%), en la cara diafragmática del pericardio (18%), en el pericardio del lado derecho (9%) y en el mediastino (9%). La longitud de las heridas es muy variable. El 87% de los derrames pericárdicos se deben a lesiones del pericardio y el 57% se asocian a ruptura cardiaca16.
Herniación cardiaca
La herniación cardiaca es una complicación potencialmente mortal. Su presencia se asocia a muerte temprana y prácticamente se considera un diagnóstico de autopsia. Se asocia en gran porcentaje de casos con otras lesiones como: las fracturas costales, la contusion pulmonar, la fractura esternal, el trauma cráneo encefálico y la lesión de vísceras abdominales.
Clasificación
En la actualidad no se usan términos como: lesión menor, contusión o concusión cardiaca para definir los traumas cardiacos cerrados. En su reemplazo se utiliza la escala de lesión cardiaca (Cardiac Injury Scale) de la Asociación Americana de Cirugía de Trauma (1994)17, la cual se aplica para trauma cardiaco cerrado y penetrante (ver tabla 1). También se usa la escala recomendada por las guías de la Asociación Americana de Cirugía de Trauma del Este (EAST) del año 199818, la cual es menos extensa y más práctica para aplicar en el contexto de un servicio de urgencias (ver tabla 2).
Manifestaciones clínicas
No hay signos ni síntomas específicos del trauma cardiaco cerrado. Algunos pacientes manifiestan angina de pecho que no mejora con nitratos, otros dolores costales y esternales punzantes, de hecho la mayor parte de las veces el dolor proviene de estructuras no cardiacas. Al examen físico, además, de las lesiones musculoesqueléticas es probable encontrar la hipotensión arterial (que puede corresponder a un taponamiento cardiaco o un neumotórax a tensión), la taquicardia, la ingurgitación yugular que aumenta con la inspiración (signo de Kussmaul), el galope por tercer ruido, el frote pericárdico o los soplos de reciente aparición, los estertores alveolares por edema pulmonar. La manifestación más característica de la ruptura cardiaca viene dada por la sintomatología acorde a la clínica del taponamiento cardiaco (triada de Beck), mientras la ruptura del septum interventricular se manifiesta con una insuficiencia cardiaca izquierda (estertores alveolares, pulso alternante, soplo de insuficiencia mitral-aórtica19.
Diagnóstico
Al ingreso del paciente al servicio de urgencias hay una importante probabilidad de pasar por alto el diagnóstico de trauma cardiaco cerrado, por la afectación en mayor o menor grado de otras cavidades y segmentos corporales en el contexto del paciente politraumatizado. No obstante, el adecuado abordaje del paciente inicia con una adecuada anamnesis que incluye registrar la escena y los mecanismos del trauma (las características del accidente, la intensidad y la velocidad de los actores, el tipo de impacto), con la atención inicial de los protocolos institucionales, que en la mayoría de casos corresponden a los propuestos por el Colegio Americano de Cirujanos (Soporte Vital Avanzado en Trauma-ATLS) y que se resumen en: asegurar la vía aérea, el soporte ventilatorio, la estabilización hemodinámica con uso de cristaloides y el control de la hemorragia y el posterior abordaje diagnóstico para control de lesiones20.
Electrocardiograma
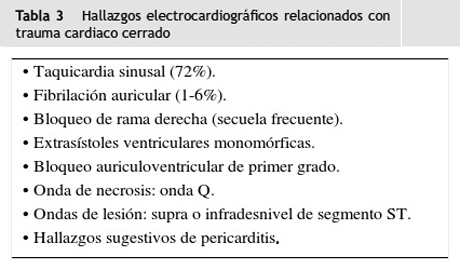
El electrocardiograma es considerado por muchos autores, como el primer eslabón en el algoritmo de abordaje diagnóstico del paciente con trauma cardiaco cerrado. Su importancia radica en su sensibilidad (47%), especificidad (79%) y su alto valor predictivo negativo (mayor a 95%) para descartar la presencia de una contusión cardiaca21. La mayor parte de las guías de práctica clínica para trauma de tórax recomiendan la realización de un electrocardiograma de 12 derivaciones al ingreso cuando se sospecha trauma cardiaco cerrado (recomendación clase I)22. Muchos estudios concluyen que pacientes jóvenes hemodinámicamente estables con electrocardiogramas con trazo normal no requieren más estudios complementarios para trauma cardiaco cerrado21. Los principales hallazgos electrocardiográficos relacionados con trauma cardiaco cerrado se observan en la tabla 3. El más común es la taquicardia sinusal, precipitada por factores como: dolor, descarga de catecolaminas a la circulación y ansiedad, sin embargo, puede ser la manifestación de una hemorragia grave, ruptura miocárdica, taponamiento cardiaco o neumotórax a tensión, sobre todo si clínicamente se evidencia hipotensión arterial. Del 1 al 6% de los pacientes con trauma cardiaco cerrado presentarán alteraciones de la conducción eléctrica, principalmente fibrilación auricular, la cual es precipitada por factores que incluyen: las aminas simpáticas, la hipovolemia, las alteraciones hidroelectrolíticas y el alcohol. La secuela electrocardiográfica posterior al trauma es el bloqueo de rama derecho, seguido del bloqueo auriculoventricular de primer grado. Todo paciente mayor de 55 años de edad, con antecedente cardiovascular que presente taquicardia persistente, a pesar del manejo adecuado con líquidos endovenosos y de la modulación farmacológica del dolor, o que presente un nuevo bloqueo de rama o alteraciones del segmento ST, debe ser monitorizado continuamente y valorado para estudios adicionales como la ecocardiografía, debido a que el 16% de los casos se complican con las arritmias malignas23.
Radiografía de tórax
La solicitud de una placa de tórax es recomendación clase I para el abordaje del paciente con trauma torácico. La radiografía de tórax sirve para detectar otras lesiones incluyendo: la contusión pulmonar, la lesión de aorta, las fracturas costales o la fractura esternal. No es eficaz en la detección de taponamiento cardiaco, sin embargo, hay signos indirectos como: ensanchamiento de mediastino mayor de 8 cm y depresión del bronquio principal izquierdo mayor de 140 grados. Las laceraciones aórticas siempre se sospechan si hay fracturas de la escápula, de la segunda y la tercera costilla o del tercio medio de la clavícula en la radiografía. Las rupturas traumáticas de la aorta producen ensanchamiento del mediastino, la desviación de la tráquea a la derecha, la elevación y la desviación a la derechadel bronquio ipsilateral, las alteraciones del botón aórtico y la desviación del esófago a la derecha.
Biomarcadores
Después de un trauma torácico cerrado la obtención de troponina (preferiblemente I) y el electrocardiograma se consideran básicos en el abordaje inicial de un posible trauma cardiaco cerrado. De hecho autores como Collin, et al. opinan que “la medición de troponina con un electrocardiograma normal es innecesaria y si el electrocardiograma de ingreso tiene anormalidades y la troponina a las 6 horas es negativa, el riesgo de complicaciones por trauma cardiaco cerrado es bajo”24. En un estudio prospectivo en 187 pacientes con trauma torácico cerrado, un aumento de troponina al ingreso de dentro de las primeras 6 horas se correlacionó con un aumento del riesgo de arritmia o disminución de la fracción de eyección25. La troponina T tiene un valor clínico importante. La troponina I tiene un pobre valor predictivo positivo (62%) pero un buen valor predictivo negativo (93%) para detectar trauma cardiaco (recomendación clase IIB). Otras enzimas utilizadas son: la creatina quinasa total y la creatina quinasa (CK)-MB las cuales son menos específicas debido a que se elevan tempranamente por el estado catabólico inducido por el estrés y el trauma. El punto de corte para creatina quinasa (CK)-MB indicativo de lesión cardiaca se ha definido en 4% de la creatina quinasa total26.
Ecografía FAST
La ecografía FAST (Focused abdominal Sonogram for Trauma), fue inicialmente ideada para valoración de las vísceras abdominales lesionadas por traumatismo. Sin embargo, en el año 1996 el método fue incluido en los programas de entrenamiento de ATLS (Advanced Trauma Life Support) con un nuevo termino que se conoce actualmente como: Evaluación Enfocada por Ecografía para el Paciente con Trauma (Focused Assesment with Sonography for the Trauma Patient)27. La técnica en términos generales es una ecografía en tiempo real de diferentes cavidades corporales que son definidas nemotécnicamente como las cuatro “P”: pericardio, perihepático, periesplénico y pélvico. Muchos autores recomiendan la utilización de la misma porque permite determinar en forma rápida la presencia de líquido libre en el pericardio28.
Ecocardiografía
De todas las modalidades imagenológicas el ultrasonido por ecografía transtorácica (ETT) y transesofágica (ETE) son las herramientas principales del abordaje del trauma cardiaco cerrado. En términos prácticos permite la detección de hematomas localizados, trombos apicales, aneurismas, fistulas, derrames pericárdicos, cortocircuitos, lesiones regurgitantes, rupturas cardiacas, además, determina en forma global la contractilidad y la fracción de eyección ventricular17. El estudio está especialmente indicado si hay hipotensión persistente, electrocardiograma con alteraciones y evidencia de falla cardiaca aguda. En pacientes estables es útil para determinar la presencia de sangre en el saco pericárdico, el cual debe ser mayor de 50 cm3 para poder ser detectado. Se recomienda obtener un ecocardiograma en todo paciente con trauma torácico cerrado con choque persistente y refractario al manejo con líquidos con el fin de determinar parámetros como: el movimiento anormal de la pared cardiaca, la disminución de la contractilidad, la disfunción valvular, la ruptura del aparato subvalvular, la ruptura del tabique interventricular y el derrame pericárdico. Las limitaciones técnicas de la ETT incluyen la incapacidad para visualizar la aorta más allá de la raíz debido al tamaño de la ventana acústica y la presencia de configuraciones anatómicas torácicas como el enfisema pulmonar y la obesidad. La ETE optimiza la ventana acústica y proporciona mayor visualización de la aorta torácica. En un estudio prospectivo se compararon la ETT y la ETE en pacientes con trauma cardiaco cerrado y se concluyó que la ETE proporciona imágenes óptimas en aproximadamente el 98% de los pacientes en comparación con un 60% para ETT29. La ETT no tiene indicación en el diagnóstico ni seguimiento de pacientes estables con electrocardiograma normal y lesiones físicas leves28. El hematoma mediastinal es un hallazgo ecocardiográfico que se comporta como un importante predictor de la ruptura traumática de la aorta30. Sus características se observan en la tabla 4.
Tomografía axial computarizada (TAC)
La tomografía axial computarizada se considera la primera herramienta diagnóstica en el abordaje del paciente politraumatizado. Es especialmente útil cuando se sospecha la presencia de lesión de la aorta torácica y permite establecer su relación con las ramas del arco aórtico. Será sugestivo de lesión aórtica si se observa flap de la íntima, disrupción de la misma o falso aneurisma. Gracias a la tomografía axial computarizada se ha reducido en un 56% el uso de procedimientos angiográficos como la aortografía31,32. La tomografía axial computarizada helicoidal es una herramienta para el diagnóstico de trauma cardiaco cerrado con una alta sensibilidad (100%) en comparación con el 92% para angiografía33. Incluso hay estudios que recomiendan la realización de una tomografía axial computarizada helicoidal en pacientes en estado de embriaguez, involucrados en accidentes de tránsito, donde la velocidad del automotor era superior a 48 Km/h33,34.
Aortografía
La aotografía es considerada por muchos autores como la prueba diagnóstica de oro para la deteccion de lesiones por trauma cardiaco cerrado, especialmente en las lesiones traumáticas de aorta35. Tiene importancia en la detección de lesiones en los vasos del cuello.
Otros métodos
La gammagrafía con radioisótopos (talio-201, tecnesio-99 m) tiene una sensibilidad diagnóstica baja36. Las imágenes de primer paso del radionúclido se han usado para el diagnóstico de contusión37, basado en los hallazgos de disminución de la fracción de eyección o anormalidad en el movimiento de la pared, sin embargo, no se correlacionan con lesión miocárdica o inestabilidad hemodinámica.
Tratamiento
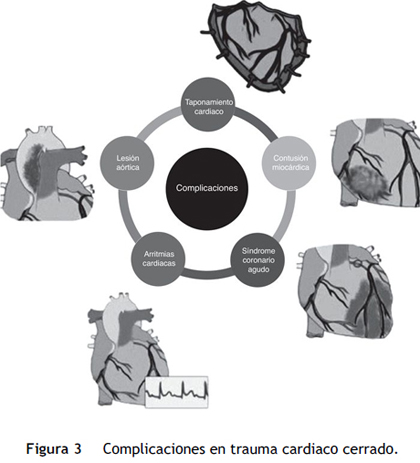
La sospecha de trauma cardiaco cerrado en el contexto del paciente politraumatizado, obliga a la monitorización hemodinámica y eléctrica continua, debido a la alta prevalencia de complicaciones mecánicas y eléctricas. Idealmente se debe realizar durante 24 horas, otros autores afirman que durante 6 horas es suficiente. El enfoque terapéutico o quirúrgico se realiza de acuerdo a la complicación diagnosticada (ver fig. 3).
Manejo inicial
Nunca deben faltar las medidas iniciales, incluyendo la evaluación de los protocolos Advanced Trauma Life Support Estándar, comenzando con el aseguramiento de la vía aérea, la respiración y el soporte circulatorio. La hipotensión en el contexto de un paciente politraumatizado siempre se debe asumir como una hemorragia, no como una disfunción cardiaca, hasta que se compruebe lo contrario. En caso de lesión penetrante cardiaca, la intervención quirúrgica inmediata es una prioridad. Se puede retrasar la intubación orotraqueal, hasta justo antes la realización de la esternotomía, debido a que el uso de la inducción anestésica aumenta el riesgo de colapso cardiovascular38. Todo paciente con sospecha de trauma cardiaco cerrado, con ruptura cardiaca de pared libre, ruptura septal, lesión de la arteria coronaria, o lesión de la válvula debe ser visto por un cirujano cardiotorácico sin demora (ver fig. 2). En pacientes inestables se debe evitar la anticoagulación y la cardioversión hasta que se obtenga certeza diagnóstica de la complicación. En caso de taquiarritmia supraventricular se indica el uso de maniobras vagales, adenosina o betabloqueadores titulados y a bajas dosis para evitar la caída del gasto cardiaco39.
Manejo de las complicaciones
Taponamiento cardiaco
El taponamiento cardiaco es la complicación más común de los traumas cardiacos cerrados. Se diagnóstica clínicamente por la triada de Beck. El manejo debe enfocarse en disminuir el volumen sanguíneo del saco pericárdico para corregir el estado de disfunción diastólica, realizando una ventana subxifoidea o pericardiocentesis. Las heridas auriculares son las que más se benefician de la pericardiocentesis40. La punción debe ser guiada mediante ecocardiografía.
Contusión miocárdica
No hay consenso sobre el tratamiento en el contexto de pacientes asintomáticos. Sí está claro que pacientes estables hemodinámicamente, con electrocardiograma normal y sin otros hallazgos relevantes no justifican exámenes complementarios. Se justifica el monitoreo con el catéter de Swan-Ganz para optimizar el manejo de líquidos e inotrópico en pacientes mayores de 60 años de edad, con enfermedad cardiaca conocida, inestables hemodinámicamente o con anormalidades del electrocardiograma. Se administrarán inotrópicos o se colocará balón de contrapulsación intraaórtico en caso de inestabilidad hemodinámica. Los antiarrítmicos se administran ante la presencia de arritmias secundarias y se indica anticoagulación al documentarse un trombo intraventricular. La cirugía se plantea cuando existe un taponamiento por derrame pericárdico o hemopericardio resultante de una rotura cardiaca o de una arteria coronaria, necesidad de cierre de fístulas o lesión valvular grave con inestabilidad hemodinámica4. La cirugía, si es posible, ha de realizarse sin heparinización sistémica por los riesgos en paciente politraumatizado. Se indica: circulación extracorpórea, clampaje aórtico y cardioplejía cuando la reparación de la zona afectada es compleja.
Ruptura cardiaca
En casos de ruptura cardiaca traumática que es asociada a elevada mortalidad (59.7 a 100%), se ha utilizado de manera aislada en reportes de caso soporte extracorpóreo con membrana de oxigenación extracorpórea venoarterial usando inserción percutánea en pacientes con falla cardiorrespiratoria39, con las limitaciones conocidas en trauma por la necesidad de anticoagulación40 Se considera este tipo de medidas como soporte en la terapia puente hacia la intervención quirúrgica definitiva.
Síndrome coronario agudo
En el síndrome coronario agudo su manejo en el contexto del trauma cardiaco cerrado es motivo de controversia. Muchas publicaciones indican que el trauma cardiaco cerrado aumenta 2.6 veces el riesgo de infarto agudo de miocardio en pacientes mayores de 46 años de edad41. En primera medida es un trastorno raro que puede ocurrir por una disección coronaria o la trombosis inducida por el estrés o espasmo. El aumento súbito de la presión intraabdominal induce un incremento súbito de la presión intraaórtica que induce ruptura de la arteria coronaria durante la fase telediastólica. El uso de trombolíticos no está recomendado por el riesgo aumentado de complicaciones hemorrágicas graves42. La colocación del stent puede ser el mejor enfoque aunque muchas publicaciones apoyan la cirugía de bypass.
Arritmias cardiacas
Es fundamental la valoración por cardiología, sobre todo en pacientes hemodinámicamente inestables con sospecha de complicación eléctrica. En la práctica diaria se realiza el mismo manejo antiarritmico de los protocolos ACLS. En caso de taquiarritmias supraventriculares, bloqueos de alto grado o fibrilación ventricular se debe realizar un ecocardiograma para buscar anormalidades en el movimiento de la pared o las lesiones que requieren intervención quirúrgica inmediata. Se debe tener en cuenta que las secuelas eléctricas posteriores al trauma cardiaco cerrado se observan generalmente como ondas de necrosis (Q patológicas) y como bloqueo de rama derecha43.
Lesión aórtica
La lesión aórtica se considera una emergencia quirúrgica y una vez diagnosticada se debe realizar la corrección inmediata. Tradicionalmente se intenta la reparación mediante la sutura, la sustitución quirúrgica del segmento afectado por el trauma y la colocación del stent endoluminal mediante terapia endovascular. El tratamiento tradicional de la ruptura aórtica traumática ha sido el reparo quirúrgico abierto con interposición de injerto, asociado al uso de betabloqueadores para el control de la presión arterial y modificar la dinámica de la eyección sistólica ventricular izquierda, no obstante, debido a la coexistencia de otras lesiones como: la contusión pulmonar, el trauma encefalocraneano, la lesión de órgano sólido, el reparo abierto con anticoagulación se asocia a mortalidad signficativa de 24 a 42%44. Por lo anterior se ha despertado interés en métodos menos invasivos, como el reparo endovascular con injertos endoluminales en lugar de la corrección quirúrgica abierta, esta opción ha sido realizada en algunos centros como tratamiento preferido en pacientes seleccionados, dado que el enfoque endovascular se asocia a menor mortalidad y menores tasas de paraplejía comparado con el reparo abierto lo cual se evidencia en un metaanálisis de 17 estudios del año 2003 al año 2007 realizado por Xenos, Abedi y Daveport45. Otros estudios recientes hechos por los mismos autores que analizó 997 pacientes con lesión aórtica por trauma cerrado no mostró diferencias significativas en sobrevida, días de estancia hospitalaria ni en complicaciones cardiopulmonares ni infecciosas, por lo cual no hay suficiente evidencia para recomendar la terapia endovascular primera opción en el abordaje inicial46.
Pronóstico
Los dos factores que impactan en mayor medida el pronóstico de los pacientes con trauma cardiaco cerrado son: los signos vitales al ingreso y la presencia de paro cardiaco durante el abordaje inicial. Los pacientes estables hemodinámicamente al ingreso tienen una probabilidad de sobrevida de 73% mientras que la ausencia de la presión arterial se correlaciona con una sobrevida de 29%. Los pacientes que tienen paro cardiorrespiratorio en el abordaje inicial tienen un sobrevida de 8%10.
Responsabilidades éticas
Protección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores declaran que en este artículo no aparecen datos de pacientes.
Bibliografía
1. Zola S., Hale D. Cardiac sequelae of blunt trauma. Top emerg Med. 2000;2:13-20. [ Links ]
2. Kato K., Kushimoto S., Mashiko K., Henmi H., Yamamoto Y., Otsuka T. Blunt traumatic rupture of the heart: An experience in Tokyo. J Trauma. 1994;36:859-63. [ Links ]
3. Fegheli N.T., Prisant L.M. Blunt myocardial injury. Chest. 1995;108:1673-7. [ Links ]
4. Bansal M.K., Maraj S., Chewaproug D., Amanullah A. Myocardial contusion injury: Redefining the diagnostic algorithm. Emerg Med J. 2005;22:465-9. [ Links ]
5. Namai A., Sakurai M., Fujiwara H. Five cases of blunt traumatic cardiac rupture: success and failure insurgical management. Gen Thorac Cardiovasc Surg. 2007;55:200. [ Links ]
6. Riddick L. Phisical and chemical injury as causes of sudden cardiac death: the forensic forum. Cardiovasc Pathol. 1994;3:147-53. [ Links ]
7. Kang N., Hsee L., Rizoli S., Alison P. Penetratic cardiac injury: overcoming the limits set by nature. Injury. 2009;40:919-27. [ Links ]
8. Kutsukata N., Sakamoto Y., Mashiko K., Ochi M. Morphological evaluation of areas of damage in blunt cardiac injury and investigation of traffic accident research. Gen Thorac Cardiovasc Surg. 2012;60:31-5. [ Links ]
9. El-Menyar A., Al H., Zarour A., Latifi R. Understanding traumatic blunt cardiac injury. Ann Card Anaesth. 2012;15:287-95. [ Links ]
10. Nagy K., Fabian T., Rodman G., Fulda G., Rodriguez A., Mirvis S. Guidelines for the diagnosis and management of blunt aortic injury: An EAST Practice Management Guidelines Work Group. J Trauma. 2000;48:1128-43. [ Links ]
11. Rogers F.B., Leavitt B.J. Upper Torso Cyanosis: a marker for blunt cardiac rupture. Am J Emerg Med. 1997;15:275-6. [ Links ]
12. Prasad A., Lerman A., Rihal C.S. Apical ballooning syndrome (Tako-Tsubo or stress cardiomyopathy): A mimic of acute myocardial Infarction. Am Heart J. 2008;155:408-17. [ Links ]
13. Brathwaite C.E., Rodriguez A., Turney S.Z., Dunham C.M., Cowley R. Blunt traumatic cardiac rupture. A 5-year experience. Ann Surg. 1990;212:701-4. [ Links ]
14. El-Menyar A., Shaikh N. Necrotizing fasciitis causing severe myocardial dysfunction with ST-segment elevation in a young man. Am J Emerg Med. 2010;28(260):e3-5. [ Links ]
15. Symbas P.L., Horsley W.S., Symbas P.N. Rupture of the ascending aorta caused by blunt trauma. Ann Thorac Surg. 1998;66:113-7. [ Links ]
16. Huang Y.K., Lu M.S., Liu K.S., Liu E.H., Chu J.J., Tsai F.C., et al. Traumatic pericardial effusion: Impact of diagnostic and surgical approaches. Resuscitation. 2010;81:1682-6. [ Links ]
17. Moore E.E., Malangoni M.A., Cogbill T.H., Shackford S.R., Champion H.R., Jurkovich G.J., et al. Organ injury scaling. IV: Thoracic vascular, lung, cardiac, and diaphragm. J Trauma. 1994;36:299. [ Links ]
18. Pasquale M., Fabian T.C. Practice Management guidelines for trauma from the Eastern Association for the Surgery of Trauma. J Trauma. 1998;44:941-56. [ Links ]
19. Schwaitzberg S.D., Khalil K.G. Isolated traumatic aortic valvular insufficiency with rapid pulmonary deterioration. Report of two cases. Arch Surg. 1985;120:971. [ Links ]
20. Curso Avanzado de Apoyo Vital en Trauma para Médicos (ATLS). Quinta edición, Colegio Americano de Cirujanos, Chicago, Illinois U.S.A. 1994. [ Links ]
21. Illig K.A., Swierzewski M.J., Feliciano D.V., Morton J.H. A rational screening and treatment strategy based on the electrocardiogram alone for suspected cardiac contusion. Am J Surg. 1991;162:537-43. [ Links ]
22. Karalis D.G., Victor M.F., Davis G.A., McAllister M.P., Covalesky V.A., Ross J.J., et al. The role of echocardiography in blunt chest trauma: A transthoracic and transesophageal echocardiographic study. J Trauma. 1994;36:53-8. [ Links ]
23. Nagy K.K., Krosner S.M., Roberts R.R., Kimberly T.J., Smith R.F., Barrett J. Determining which patients require evaluation for blunt cardiac injury following blunt chest trauma. World J Surg. 2001;25:108. [ Links ]
24. Collins J.N., Cole F.J., Weireter L.J., Riblet J.L., Britt L.D. The usefulness of serum Troponin levels in evaluating cardiac injury {discussion}. Am Surg. 2001;67:821-6. [ Links ]
25. Rajan G.P., Zellweger R. Cardiac troponin I as a predictor of arrhythmia and ventricular dysfunction in trauma patients with myocardial contusion. J Trauma. 2004;57:801. [ Links ]
26. Bertinchant J.P., Polge A., Mohty D. Evaluation of incidence, clinical significance, and prognostic value of circulating cardiac troponin I and T elevation in hemodynamically stable patients with suspected myocardial contusion after blunt chest trauma. J Trauma. 2000;48:924. [ Links ]
27. Scalea T.M., Rodriguez A., Chiu W.C., Brenneman F.D., Fallon W.F., Katto K., et al. Focused Asessment with Sonography for Trauma: results from an international consensus conference. J Trauma. 1999;46(3):466-72. [ Links ]
28. Clancy K., Velopulos C., Bilaniuk J.W., Collier B., Crowley W., Kurek S., et al. Screening for blunt cardiac injury: an Eastern Association for the Surgery of Trauma practice management guideline. J Trauma Acute Care Surg. 2012;73:S301. [ Links ]
29. Chirillo F., Totis O., Cavarzerani A., Bruni A., Farnia A., Sarpellon M., et al. Usefulness of transthoracic and transoesophageal echocardiography in recognition and management of cardiovascular injuries after blunt chest trauma. Heart. 1996;75:301. [ Links ]
30. Le F., Ruel P., Rosier H., Goarin J.P., Riou B., Viars P. Diagnosis of traumatic mediastinal hematoma with transesophageal echocardiography. Chest. 1994;105(2):373-6. [ Links ]
31. Melton S.M., Kerby J.D., McGiffin D., McGwin G., Smith J.K., Oser, et al. The evolution of chest computed tomography for the definitive diagnosis of blunt aortic injury: A single-center experience. J trauma. 2004;56:243-50. [ Links ]
32. Mirvis S.E., Shanmuganathan K., Miller B.H., White C.S., Turney S.Z. Traumatic aortic injury: Diagnosis with contrast-enhanced thoracic CT-five-year experience at a major trauma center. Radiology. 1996;200:413-22. [ Links ]
33. Fabian T.C., Davis K.A., Gavant M.L., Croce M.A., Melton S.M., Patton J.H., et al. Prospective study of blunt aortic injury: Helical CT is diagnostic and antihypertensive therapy reduce rupture. Ann Surg. 1998;227:666-76. [ Links ]
34. Neschis D.G., Scalea T.M., Flinn W.R., Griffith B.P. Blunt Aortic Injury. N Engl J Med. 2008;359:1708-16. [ Links ]
35. Lancey R.A., Monahan T.S. Correlation of clinical characteristics and outcomes with injury scoring in blunt cardiac trauma. J Trauma. 2003;54:509. [ Links ]
36. Baurn V. The Patient With Cardiac Trauma. Journal of Cardiothoracic and Vascular Anesthesia. 2000;Vo114(No 1):71-81. [ Links ]
37. Bodin L., Rouby J.J., Viars P. Myocardial contusion in patients with blunt chest trauma as evaluated by thallium 201 myocardial scintigraphy. Chest. 1988;94:72-6. [ Links ]
38. Lindstaedt M., Germing A., Lawo T., Von S., Jaeger D., Muhr G. Acute and long-term clinical significance of myocardial contusion following blunt thoracic trauma: results of a prospective study. J Trauma. 2002;52:479. [ Links ]
39. Ismailov R.M., Ness R.B., Weiss H.B., Lawrence B.A., Miller T.R. Trauma associated with acute myocardial infarction in a multi-state hospitalized population. Int J Cardiol. 2005;105:141. [ Links ]
40. De E., Gaddi O., Navazio A., Monducci I., Tirabassi G., Guiducci U. Right atrial free wall rupture after blunt chest trauma. J Cardiovasc Med (Hagerstown). 2007;8:946. [ Links ]
41. Sturaitis M., McCallum D., Sutherland G., Cheung H., Driedger A.A., Sibbald W.J. Lack of significant long-term sequelae following traumatic myocardial contusion. Arch Intern Med. 1986;146:1765. [ Links ]
42. Perchinsky M.J., Long W.B., Hill J.G. Blunt cardiac rupture. The Emanuel Trauma Center experience. Arch Surg. 1995;130:852-7. [ Links ]
43. Nakano H., Hirose Y., Mishima T., Nakazawa S., Sato Y., Kobayashi K. Emergency department initiation of percutaneous cardiopulmonary support for traumatic cardiac tamponade with coagulated pericardial effusion. Injury Extra. 2014;45:29-31. [ Links ]
44. Cardarelli M.G., McLaughlin J.S., Downing S.W., Brown J.M., Attar S., Griffith B.P. Management of traumatic aortic rupture a 30-year experience. Ann Surg. 2002;236:465-9. [ Links ]
45. Xenos E.S., Abedi N.N., Davenport D.L. Metaanalysis of endovascular vs open repair for traumatic descending thoracic aorta rupture. J Vasc Surg. 2008;48:1343-51. [ Links ]
46. Xenos E.S., Bietz G.J., Davenport D.L. Endoluminal versus open repair of descending thoracic aortic rupture: a review of the National Trauma Databank. Ther Adv Cardiovasc Dis. 2011;5:221-5. [ Links ]