Introducción
Las enfermedades cardiovasculares son la primera causa de muerte prematura en el mundo, entre las que se incluyen infarto agudo de miocardio (IAM), accidente cerebrovascular (ACV) isquémico o hemorrágico y enfermedad vascular periférica. Globalmente, se estimaron en 422.7 millones los casos de enfermedades cardiovasculares en 2015, con un incremento notorio de la mortalidad por estas enfermedades. Así, mientras la mortalidad fue de 12.59 millones en 1990, en 2015 aumentó a 17.92 millones. En ese mismo año, la cardiopatía isquémica fue la principal causa de enfermedad global,como también en cada región del mundo, e igualmente, hubo un estimado de 7.29 millones de infarto agudo de miocardio y 110.55 millones de casos de cardiopatía isquémica, cuya prevalencia aumentó de manera abrupta con la edad más avanzada, pasando así a 10.88 millones de casos de cardiopatía isquémica entre personas de 50 a 54 años de edad, que es más de tres veces el número de casos para personas de 40 a 44 años. De igual forma, se estimó una incidencia de 5.39 millones para accidente cerebrovascular isquémico agudo y de 3.58 millones para accidente cerebrovascular hemorrágico y de otro tipo, para un total de 42 a 43 millones de casos de accidente cerebrovascular. En ese año se registraron 6,33 millones de muertes por accidente cerebrovascular de las cuales 57% fueron por accidente cerebrovascular isquémico. La prevalencia de accidente cerebrovascular empieza a aumentar en mayores de 40 años mientras la tasa de mortalidad incrementa en mayores de 50 años. En 2015 hubo 6.09 millones de casos de cardiopatía hipertensiva, equivalentes a 962.400 muertes1.
Estas cifras alarmantes se presentan a pesar de que como ha sido demostrado por los estudios INTERHEART e INTERSTROKE2-4, el 90% del riesgo atribuible poblacional se debe a la presencia de nueve factores de riesgo modificables, lo que hace que las enfermedades cardiovasculares sean consideradas prevenibles al controlar dichos factores. Además, esos estudios demostraron que si bien los factores de riesgo son universales, existen diferencias regionales en la frecuencia de cada uno de esos factores5, hecho que debe considerarse cuando se trata de establecer programas preventivos6. Los factores de riesgo que son comunes para infarto agudo de miocardio y accidente cerebrovascular, con su respectivo riesgo poblacional atribuible se presentan en la tabla 1.
Tabla 1 Factores de riesgo identificados por los estudios INTERHEART para infarto agudo de miocardio e INTERSTROKE para enfermedad cerebrovascular
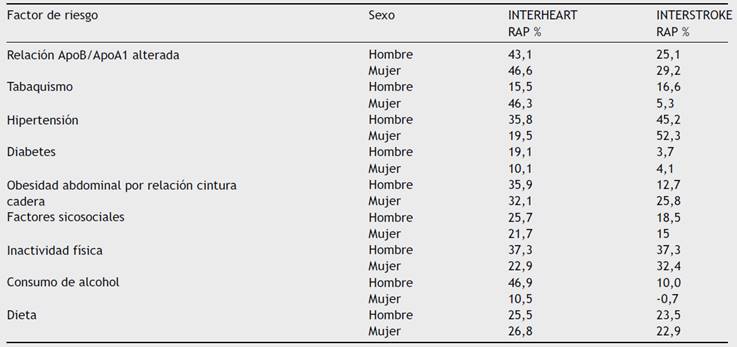
RAP: riesgo poblacional atribuible
Los factores comunes para infarto agudo de miocardio y accidente cerebrovascular en ambos sexos con el mayor riesgo poblacional atribuible son la alteración del perfil lipídico evaluado por la relación ApoB/Apo A1 (incremento de LDL-colesterol, aumento de triglicéridos y baja de HDL-colesterol), la obesidad abdominal, la hipertensión arterial, el tabaquismo y la inactividad física.
De frente a este importante problema de salud pública, la Asamblea de la Organización de Naciones Unidas propuso como prioridad para sus estados miembros, implementar programas que permitan disminuir en 25% la mortalidad prematura por enfermedades crónicas no transmisibles hasta el año 2025, iniciativa conocida como 25X257, de cuya implementación se han encargado la Organización Mundial de la Salud y la Federación Mundial del Corazón, a través de programas efectuados por los Ministerios de Salud de cada país miembro junto con la colaboración de Sociedades Científicas, y en nuestro caso la Sociedad Colombiana de Cardiología y Cirugía Cardiovascular, la Fundación Colombiana del Corazón y la Asociación Colombiana de Medicina Interna, entidades que han priorizado las estrategias de erradicación del tabaquismo, control de la hipertensión arterial y mejora de la prevención secundaria a través del aumento de la disponibilidad y el acceso a medicamentos con beneficios probados para la prevención cardiovascular secundaria8-10, cuyo uso global es muy bajo11,12, particularmente en los países Latinoamericanos13,14, así como también de programas de prevención primordial y primaria como la estrategia nacional “Conoce tu Riesgo” y la estrategia internacional “HEARTS”.
Este artículo se centrará específicamente en revisar la situación actual de la consciencia, el tratamiento y el control de la hipertensión arterial, particularmente en Latinoamérica y Colombia, y discutirá algunas de las estrategias propuestas para mejorar la situación actual.
Epidemiología de la hipertensión arterial: baja consciencia y control
La Sociedad Latinoamericana de Hipertensión (Latin American Society of Hypertension, LASH) define a la hipertensión arterial por una presión arterial sistólica (PAS) promedio ≥ 140 mm Hg y/o una presión arterial diastólica (PAD) ≥ 90 mm Hg tanto en la población general como en pacientes diabéticos15-17. La hipertensión arterial es un problema de salud pública importante, y además es el factor de riesgo cardiovascular modificable más común; adicionalmente, es la tercera causa de muerte en el mundo a la que se le atribuye una de cada ocho muertes globales y en diferentes regiones del mundo, ya sea en países de ingresos altos o medios-bajos18-21.
El estudio epidemiológico prospectivo urbano rural PURE22, es un estudio poblacional en individuos de entre 35 y 70 años, que involucró comunidades urbanas y rurales de 17 países de ingresos altos, medios y bajos, con un total de 142.042 participantes, y demostró una prevalencia global de hipertensión arterial del 41%, de los cuales solamente el 46,5% eran conscientes de ser hipertensos, y de aquellos que eran conscientes del diagnóstico el 87,9% recibía tratamiento farmacológico, pero solo una minoría (32,5%) de quienes recibían tratamiento estaban controlados (PAS < 140 mm Hg). A pesar de las recomendaciones actuales para la utilización de terapia combinada23,24, incluso en pacientes con hipertensión arterial grado I (PAS entre 140 y 160 mm Hg)25, sólo el 30,8% recibía terapia combinada con dos o más medicamentos antihipertensivos, situación que fue más grave en los países de ingresos bajos, lo que podría explicar por qué los países con ingresos altos tienen mejor control de la presión arterial, y de alguna manera también en la mayor morbi-mortalidad por enfermedades cardiovasculares que se observa en los países de ingresos medianos-bajos como fue reportado en el estudio PURE26. Además, la consciencia, el tratamiento y el control de la hipertensión fueron más altos en las comunidades urbanas que en rurales en países de ingresos bajos y medios, pero no en países de ingresos altos, en tanto que la educación pobre se asoció con menores tasas de consciencia, tratamiento y control en los países de ingresos bajos22.
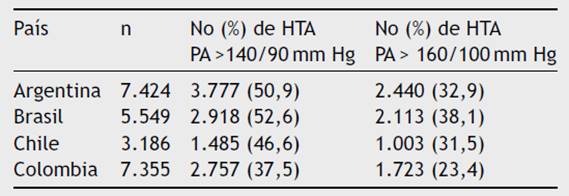
En los países sudamericanos incluidos en el estudio PURE (Argentina, Brasil, Chile y Colombia) la prevalencia de hipertensión arterial fue alta y varió entre 52,6% en Brasil, a 37,5% en Colombia (tabla 2). El 57,1% eran conscientes del diagnóstico de hipertensión, el 52,8% estaban siendo tratados, sin embargo, tan solo el 18,8% estaban controlados, es decir que solo el 35,5% de los hipertensos que recibían medicamentos tenían controlada su presión arterial22.
Situación en Colombia
El estudio PURE en Colombia27 se desarrolla en comunidades urbanas y rurales de 11 de los departamentos más poblados del país, los cuales comprenden el 51,29% de la población. Para el análisis de la relación entre la prevalencia de la consciencia, el tratamiento y el control de la hipertensión arterial con la situación socio-económica se clasificó a los departamentos estimando el índice de necesidad de salud, con base en el modelo de objetivos de salud (producto interno bruto 2007, analfabetismo 2005, índice de necesidades básicas insatisfechas 2008, tasa de mortalidad infantil 2008, tasa de mortalidad por enfermedad cardiovascular 2008), lo que permitió clasificar a los departamentos como altos, medios y bajos según la necesidad de salud de sus regiones. Se incluyeron en total 7.485 individuos de 35-70 años8 en quienes la prevalencia global de hipertensión arterial fue 37,5%, más alta en las personas mayores de 50 años (51,6%) y en residentes urbanos (39%) (tabla 3). Los participantes con menor nivel educativo tuvieron un 25% de mayor prevalencia que aquellos con nivel educativo alto. El porcentaje de individuos con hipertensión arterial conscientes de su condición fue de 51,9%, y solo el 46,6% de todos los hipertensos recibía tratamiento, cifra que incrementó a 77,5% en los que eran conscientes de su condición hipertensiva. Sin embargo, el porcentaje de los pacientes controlados fue del 37,1% en quienes recibían tratamiento y tan sólo de 17,3% en todos los hipertensos. Se encontró que ser hombre y menor de 50 años se asocia con menor consciencia, además, ser hombre, menor de 50 años, tener un bajo nivel educativo y un bajo ingreso afectan la posibilidad de recibir tratamiento y estar controlado, pero en aquellos que reciben tratamiento el único factor que afecta significativamente el adecuado control es el nivel educativo bajo27. Las barreras para acceder a los medicamentos fueron el copago por medicamentos, los costos de transporte hacia los centros de salud, la falta de disponibilidad de medicamentos y el escaso acceso a la atención especializada28. En forma global se evaluó si el denominado “capital social”, caracterizado por confianza, reciprocidad y cooperación se asocia con mejor detección, tratamiento y control de la hipertensión arterial. A través de un modelo estadístico multivariado se estableció la asociación de hipertensión arterial con tres mediciones de capital social: membresía a cualquier organización social, y credibilidad en otras personas, así como en las organizaciones civiles y sociales. En países de ingresos bajos, pertenecer a cualquier organización social y tener confianza en esa organización se asoció con mayor posibilidad de tener diagnosticada y controlada la hipertensión arterial, lo que no se observó en los países de ingresos altos29.
Tabla 3 Prevalencia de conciencia, tratamiento y control de hipertensión en Colombia
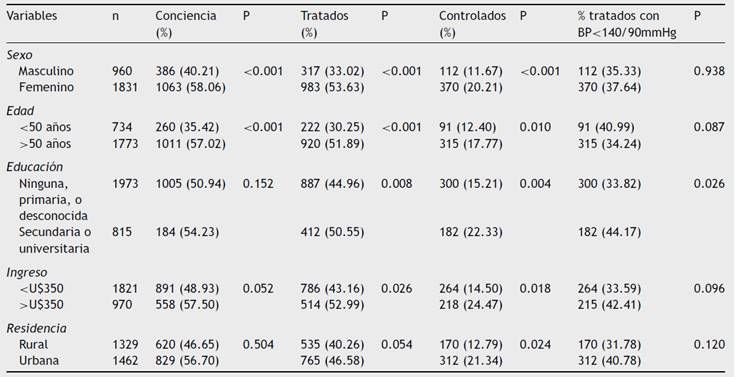
Ajustado por; sexo, edad, residencia, educación, altitud, alcohol, tabaquismo, índice de masa corporal, relación cintura/cadera y actividad física y controlado para clúster. Wald chi-cuadrado.
Con el fin de estudiar la disponibilidad y asequibilidad a los medicamentos antihipertensivos y para prevención secundaria30 en el estudio PURE se recolectó información en una farmacia de cada comunidad, mediante el instrumento “The Enviroment Profile of a Community’s Health”, que permite recolectar datos sobre factores ambientales y sociales que pueden afectar la enfermedad cardiovascular31. Se obtuvo información sobre disponibilidad y costo de tres inhibidores de la enzima convertidora de angiotensina (captopril, enalapril y ramipril), dos betabloqueadores (atenolol y metoprolol), dos estatinas (simvastatina y atorvastatina) y aspirina. Para identificar individuos con enfermedades cardiovasculares se definió incluir a aquellos que hubieran presentado previamente algún accidente cerebrovascular, infarto de miocardio, cirugía de puente coronario y/o angioplastia coronaria percutánea. La disponibilidad se definió como la presencia de los cuatro medicamentos (aspirina, betabloqueadores, inhibidores de la enzima convertidora de angiotensina y estatinas) en cualquier dosis en una farmacia seleccionada el día de la encuesta. El costo se analizó considerando el suministro mensual de los cuatro medicamentos a dosis estándar y frecuencia recomendada. La asequibilidad se expresó como el total del costo mensual de los cuatro medicamentos como una proporción de la capacidad mensual de pago de la familia (el ingreso del hogar que queda después de que se han satisfecho las necesidades básicas de subsistencia)11. La disponibilidad de los cuatro medicamentos fue óptima en países de ingresos altos (95% urbano y 90% rural) y deficiente en países de ingresos bajos (25% urbano y 3% rural).
La disponibilidad fue intermedia en países de ingresos medios-altos (80% urbano y 73% rural) y en países de ingresos medios-bajos, entre los cuales figura Colombia (62% urbano y 37% rural). Los cuatro medicamentos con utilidad comprobada para prevención cardiovascular secundaria fueron potencialmente inaccesibles para el 0,14% de los hogares en países de altos ingresos, para el 25% de los de países de ingresos medios-altos, para el 33% de los de países de ingresos medios-bajos, para el 60% de los de países de bajos ingresos excluida India y para el 59% de los hogares en India; consecuentemente en los países de ingresos bajos y medianos los pacientes con enfermedades cardiovasculares previa tenían menos posibilidad de utilizar los cuatro medicamentos. En realidad, los medicamentos para la prevención secundaria no están disponibles ni son asequibles para una gran proporción de comunidades y hogares en países de ingresos medios-altos, medios-bajos y bajos11,12.
Al analizar los datos de los cuatro países latinoamericanos, que en su conjunto incluyeron 24.713 individuos de 97 comunidades urbanas y rurales de los cuales 910 tenían antecedentes auto-reportados de infarto agudo de miocardio (con una media de 5 años de evolución) y 407 accidente cerebrovascular (media de 6 años antes), el porcentaje de personas con antecedente de infarto agudo de miocardio que recibía aspirina fue de apenas 30.1, beta-bloqueadores 34.2%, inhibidores de la enzima conversora de angiotensina (IECA) o antagonistas del receptor de angiotensina (ARA) 36,0%, o estatinas 18,0% y cifras aún más bajas en pacientes con antecedentes de accidente cerebrovascular (aspirina 24,3%, IECA o ARA 37,6%, estatinas 9,8%). Un porcentaje importante de pacientes no recibían ninguna medicina: 31% en personas con antecedentes de infarto agudo de miocardio y 54% en aquellos con antecedentes de enfermedades cardiovasculares. Solo 4,1% recibían los cuatro fármacos con utilidad comprobada para prevención secundaria cardiovascular13. De frente a esta situación, la Organización Panamericana de la Salud (OPS) en conjunto con la Sociedad Interamericana de Cardiología (SIAC), a la cual está afiliada la Sociedad Colombiana de Cardiología y Cirugía Cardiovascular y la LASH, han propuesto algunas estrategias para mejorar esta penosa situación14. En Colombia se evalúa la utilización de trabajadores de la salud no médicos32 y la denominada polipíldora como se verá posteriormente33.
Prevención primaria con medicamentos
La hipertensión arterial y los niveles aumentados de LDL-colesterol tienen gran asociación con el desarrollo de enfermedades cardiovasculares y juntos representan dos tercios del riesgo atribuible poblacional2-4.
El estudio HOPE ( 3 (Heart Outcomes Prevention Evaluation), es un ensayo multicéntrico, doble ciego, aleatorizado, controlado con placebo con diseño factorial 2 por 2 que evaluó el impacto de la disminución del colesterol LDL con rosuvastatina a mitad de la dosis máxima versus placebo34, disminución de la presión arterial con una combinación de candesartán e hidroclorotiazida a mitad de las dosis máximas versus placebo35 y la combinación de rosuvastatina más candesartán e hidroclorotiazida a mitad de dosis máximas36 en la prevención de eventos cardiovasculares en personas sin antecedentes de enfermedades cardiovasculares y que tenían riesgo cardiovascular intermedio. El ensayo incluyó hombres de 55 años o más y mujeres de 65 años o más con al menos un factor de riesgo adicional y mujeres de 60-64 años con dos factores de riesgo adicional, además de la edad. En 87% de los pacientes el factor de riesgo adicional fue la obesidad abdominal. Las personas elegibles entraron en una fase de ingreso simple ciego, durante la cual recibieron ambos tratamientos activos durante cuatro semanas. Los participantes que se adhirieron al régimen y que no tenían un nivel inaceptable de eventos adversos fueron asignados aleatoriamente a una combinación fija de candesartán (16 mg por día) e hidroclorotiazida (12,5 mg por día) o placebo y a rosuvastatina (10 mg por día) o placebo o a ambos tratamientos activos versus dos placebos. Las visitas de seguimiento se produjeron a las 6 semanas y luego cada 6 meses después de la aleatorización. Se brindó asesoría individualizada sobre los estilos de vida, estructurada sobre la base de las necesidades identificadas y se registró la presión arterial en cada visita durante el primer año y luego anualmente. Los niveles de lípidos se midieron al inicio, al año, a los 3 años y al final del ensayo en 10 a 20% de los participantes.
Un total de 12.705 participantes que se adhirieron al régimen y no presentaron un nivel inaceptable de eventos adversos durante el período inicial se sometieron a asignación al azar. La edad media de los participantes fue de 65,7 años y el 46,2% fueron mujeres. La presión arterial sistólica media fue de 138,1 mm Hg y el nivel medio de colesterol LDL fue de 127,8 mg/dl. La mediana de seguimiento fue de 5,6 años. La reducción promedio de la concentración de colesterol LDL fue 33,7 mg/dl durante el transcurso del estudio y la reducción en la presión arterial sistólica fue de 6,2 mm Hg. La tasa de adherencia a la rosuvastatina y al candesartán-hidroclorotiazida fue alta. El primer desenlace co-primario fue un compuesto de muerte cardiovascular, infarto agudo de miocardio no fatal y accidente cerebrovascular no fatal, en tanto que el segundo desenlace co-primario incluyó además revascularización, falla cardíaca y paro cardiaco resucitado. El seguimiento promedio fue de 5,6 años. En el brazo de rosuvastatina (34) el promedio de colesterol LDL fue 26,5% menor en el grupo con la estatina que en el grupo placebo. Hubo una disminución significativa del primer desenlace co-primario en el grupo rosuvastatina en relación con el grupo placebo (cociente de riesgo, 0,76; 95% intervalo de confianza [IC], 0,64 a 0,91; p = 0,002). Los resultados para el segundo desenlace co-primario fueron consecuentes con el primero (cociente de riesgo, 0,75; 95% IC, 0,64 a 0,88; p< 0,001). Los resultados también fueron consistentes en los subgrupos definidos de acuerdo con riesgo cardiovascular basal, nivel de lípidos, nivel de proteína C reactiva (PCR), presión sanguínea, raza o grupo étnico. En el grupo rosuvastatina no hubo un exceso de diabetes o cáncer, pero se observó mayor número de cirugías para cataratas (en 3,8% de los participantes, vs. 3,1% en el grupo placebo; p = 0,02) y síntomas musculares (en 5,8% de los participantes, vs. 4,7% en el grupo placebo; p = 0,005). En conclusión, el tratamiento con rosuvastatina a una dosis de 10 mg/día conduce a una disminución significativa de eventos cardiovasculares que lo observado en el grupo placebo en pacientes sin enfermedades cardiovasculares y de riesgo cardiovascular intermedio de diferentes orígenes étnicos. En el brazo con candesartán/hidroclorotiazida35 la presión arterial (PA) media basal fue 138,1/81,9 mm Hg; la disminución de la PAS fue de 6,0 y en la PAS de 3,0 mm Hg mayor en el grupo con tratamiento activo que en el grupo placebo. No hubo diferencias significativas entre todos los participantes de ambos grupos; sin embargo, en el subgrupo del mayor tertil de presión sanguínea sistólica (PAS >143,5 mm Hg) de uno de los tres subgrupos pre-especificados, los participantes del grupo que recibían tratamiento activo tuvieron menores tasas significativas (p < 0,001) de los codesenlaces primero y segundo que aquellos del grupo placebo; los efectos fueron neutros en los tertiles medio y bajo (p = 0,02 y p = 0,009, respectivamente para la tendencia en los dos desenlaces. En síntesis, el tratamiento con candesartán/hidroclorotiazida a dosis de 16/12,5 mg por día reduce los eventos cardiovasculares solo en los pacientes con PAS > de 143 mm Hg, es decir hipertensos de grado I sin enfermedades cardiovasculares y de riesgo cardiovascular intermedio de diferentes orígenes étnicos.
En el brazo de terapia combinada de rosuvastatina más candesartán/hidroclorotiazida36 el primer desenlace co-primario fue menor en el grupo con terapia combinada que en el grupo con doble placebo (cociente de riesgo, 0,71; 95% IC 0,56 a 0,90; p = 0,005); se obtuvieron resultados similares a los del segundo desenlace co-primario (cociente de riesgo, 0,72; IC 95%, 0,57 a 0,89; p = 0,003). Se registraron 163 muertes en el grupo de terapia combinada y 178 en el grupo con doble placebo; hubo menos muertes por causas cardiovasculares en el grupo de terapia combinada comparado con el grupo doble placebo (75 frente a 91), pero no se observaron diferencias en el número de muertes por causas no cardiovasculares. La debilidad muscular y los calambres fueron más comunes en el grupo con terapia combinada que en el grupo con doble placebo, pero la tasa total de suspensión del tratamiento fue similar en ambos grupos. En resumen, la combinación de rosuvastatina 10 mg/día más candesartán/hidroclorotiazida 16/12,5 mg día, se asocia con una significativa menor tasa de eventos cardiovasculares en relación con el doble placebo en personas sin enfermedades cardiovasculares y de riesgo cardiovascular intermedio de diferentes orígenes étnicos.
Estrategias para mejorar la consciencia, el tratamiento y el control de la hipertensión arterial
Las diferentes organizaciones referidas anteriormente han propuesto varias estrategias para alcanzar la meta 25X25 entre las que, a propósito de esta revisión, se destaca la de disminuir en 25% la prevalencia de hipertensión arterial7-9. En perspectiva de coadyuvar al logro de este objetivo en nuestros países, en el año 2014 la LASH propuso37 y está implementando la denominada estrategia 20X20 cuyo objetivo es mejorar en 20% la consciencia, el tratamiento y el control de la hipertensión arterial en los países latinoamericanos tomando como base los datos obtenidos por el estudio PURE22. Los componentes de la estrategia están dirigidos específicamente a detectar pacientes con hipertensión arterial en los consultorios de los médicos asistenciales de atención primaria o de especialistas, tanto del sector público como privado, con una doble actividad de información y educación: en los pacientes hipertensos dirigida a mejorar su consciencia sobre la importancia del control adecuado de su enfermedad a través de la distribución de folletos cortos de fácil lenguaje, utilizando mensajes puntuales, y en el personal de salud la actualización de conocimientos sobre diagnóstico y manejo de la hipertensión arterial para lo cual se han realizado dos actividades con el apoyo de la Fundación Menarini y de Laboratorios Menarini-Latinoamérica:
La publicación impresa de 25.000 ejemplares del Manual Práctico LASH de Diagnóstico y Manejo de la hipertensión arterial en Latinoamérica, que se han distribuido entre el personal de Salud de toda la región, y cuya versión electrónica ha sido consultada más de 30 mil veces17.
La implementación de un Diplomado de Extensión Universitaria por parte de la Universidad de Barcelona, España, sobre Hipertensión y Factores de Riesgo Cardiovascular al cual se han matriculado 1.602 médicos de atención primaria: 62 provenientes de Chile, 230 de Argentina, 303 de Centro América y 1.008 de México. Al momento se programa la segunda cohorte que estará dirigida a médicos generales de los países que no se incluyeron en el primer curso, entre ellos los de Colombia.
En la Lancet Commission on Hypertension18 se prepara un informe basado en la situación actual de la hipertensión arterial en todo el mundo, en el que se revisan las evidencias disponibles que permitirán proponer estrategias efectivas para mejorar la prevención, la identificación, el tratamiento y el control de la presión arterial elevada y sus complicaciones cardiovasculares a través del concepto de control del riesgo en toda la población y a lo largo de toda la vida, partiendo desde la concepción y la vida intrauterina. Como objetivos primordiales se identificaron:
Reducir la presión sanguínea de la población mediante cambios estratégicos en el entorno y en los estilos de vida.
Mejorar la consciencia de la población sobre la importancia de conocer el valor de su presión arterial y del impacto de la hipertensión arterial en el riego de enfermedades cardiovasculares, mediante la difusión de información a través de tecnología moderna como la e-medicina.
Implementar campañas de mediciones periódicas de la presión arterial.
Capacitar a los profesionales de la salud para la toma de la presión arterial.
Permitir que todo individuo tenga acceso a la mejor medicina para controlar la presión arterial introduciendo al mercado medicamentos de calidad y de bajo costo.
Implementar mecanismos para evaluar lo anterior y reaccionar apropiadamente cuando no se estén alcanzando los objetivos a través de algoritmos simples.
Entidades como la Sociedad Internacional de Hipertensión (ISI) acogiendo estas recomendaciones ampliaron la celebración del día de la hipertensión a la estrategia, Mayo Mes de la Medición (MMM)38, que se implementó por primera vez en 2017 con el objetivo de mejorar la consciencia sobre la hipertensión arterial mediante la toma de la presión arterial en varios millones de personas alrededor del mundo quienes no se la han tomado nunca o en el año anterior a mayo 2017, y cuyos resultados globales se publicaron recientemente39. En Colombia, la Dirección de Investigaciones de la FOSCAL junto con Red Colombiana para la Prevención de la Diabetes y las Enfermedades Cardiovasculares (RECARDI), coordinó las actividades realizadas por diferentes miembros de las Sociedades Científicas y de distintas universidades en 14 departamentos, lo que permitió incluir más de 22.000 personas que pasaron a conocer sus valores de presión arterial40. La OPS está activamente involucrada en alcanzar la meta 25X2541,42 y en conjunto con el Centro de Control de Enfermedades (CDC), están implementando un programa piloto en algunos países del Caribe y Sudamérica, entre ellos Colombia, y a través del Ministerio de Salud se han iniciado actividades en cinco departamentos con base en la propuesta de la Global Hearts Initiative43, conocida en Colombia con el nombre de “Conoce tu riesgo, Peso Saludable” dentro de las “Rutas Integrales de Atención en Salud”, estrategia que incluye la implementación de un manejo estandarizado de la hipertensión arterial a través de la disponibilidad de un núcleo de medicamentos antihipertensivos en toda la región, que permita mejorar el acceso y la adherencia al tratamiento farmacológico44,45. Se espera que todas estas iniciativas y estrategias permitan mejorar la detección, el diagnóstico, el tratamiento y el control adecuado de la hipertensión arterial, en pro de disminuir sustancialmente la morbi-mortalidad por enfermedades cardiovasculares.