Introducción
La activación sistémica de la coagulación se conoce como coagulación intravascular diseminada, la cual se considera un síndrome adquirido y una complicación rara, pero devastadora, del aneurisma aórtico abdominal. Es una coagulopatía de consumo que se caracteriza por tendencia a la hemorragia, estado de hipercoagulabilidad y falla orgánica múltiple1. La coagulación intravascular diseminada se produce por varias condiciones que causan activación de la cascada de la coagulación y exceso de producción de trombina dentro del sistema vascular, lo que a su vez lleva a depósitos de fibrina en la microcirculación, lo cual genera un estado de hipercoagulabilidad y la aparición simultánea de trombosis ampliamente diseminada, que compromete el suministro de sangre a diversos órganos y contribuye al desarrollo de falla orgánica2.
La manifestación principal de la coagulación intravascular diseminada es la hemorragia, que puede afectar a distintos órganos. Sin embargo, en los casos con coagulación intravascular diseminada crónica predominan los síntomas subclínicos y la coagulopatía solo se identifica mediante pruebas de laboratorio3,4. Existen pocos reportes de coagulación intravascular diseminada crónica como complicación en pacientes con aneurisma aórtico abdominal, y sobre sus manifestaciones clínicas, hallazgos de laboratorio y tratamiento. Por otra parte, los mecanismos, la duración y la respuesta terapéutica no se conocen bien5-8. Se considera un reto diagnóstico y terapéutico, dada la baja frecuencia de esta complicación en pacientes con aneurisma aórtico abdominal.
Caso clínico
Paciente de 83 años, alcohólico, portador de endoprótesis aorto-biilíaca por aneurisma aórtico abdominal infrarrenal 2 años atrás. Sufrió una caída desde bipedestación que le ocasionó una herida en el antebrazo izquierdo, de 3 × 4 cm. Fue valorado por ortopedia, que descartó fractura y describió la presencia de sangrado profuso hasta la necesidad de soporte transfusional. Fue evaluado por medicina interna, donde se descartó un proceso infeccioso asociado a la ausencia de signos inflamatorios locales y reactantes de fase aguda negativos. Ante la presencia de trombocitopenia y unos tiempos de coagulación prolongados, se plantearon tres diagnósticos diferenciales: hepatopatía crónica, presencia de anticoagulante lúpico y coagulación intravascular diseminada.
Entre los estudios de hepatopatía se solicitó ecografía de abdomen, en la cual se evidenciaron la aorta abdominal dilatada y trombos; posteriormente, se confirmaron dichos hallazgos con angiotomografía computarizada de aorta (Fig. 1). El tiempo de tromboplastina parcial cruzado no se corrigió con plasma. Se descartó la presencia de inhibidores (anticoagulante lúpico, anticardiolipinas IgG/IgM). El fibrinógeno estaba disminuido (60.1 mg/dl), los productos de degradación de fibrina altos y el dímero D elevado (10,000 ng/ml), hallazgos compatibles con coagulación intravascular diseminada.
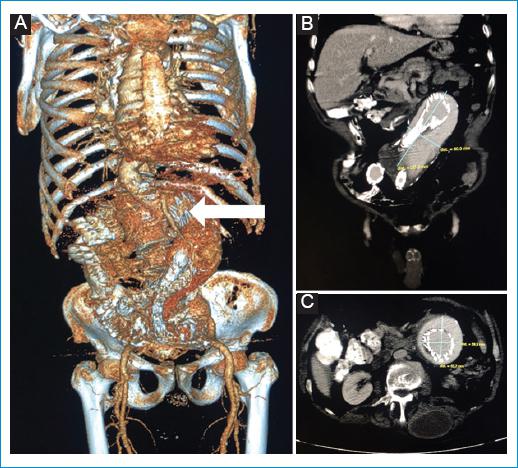
Figura 1 A: reconstrucción tridimensional de angiotomografía de aorta total en la que se observa la endoprótesis aorto-biilíaca. B-C: reconstrucción coronal y axial de angiotomografía de aorta total en la que se observa la endoprótesis de aorta a nivel infrarrenal, con aneurisma aorto-biilíaco, de 135 mm de longitud y un diámetro transverso de 59.5 × 65.7 mm.
El servicio de hemato-oncología descartó neoplasia y, en conjunto con cirugía vascular, consideraron una anormalidad vascular dada por un aneurisma aórtico abdominal como etiología de la coagulación intravascular diseminada crónica. Se planteó nueva reparación quirúrgica del aneurisma aórtico abdominal, pero en vista del alto riesgo de mortalidad quirúrgica, el paciente y los familiares no aceptaron la intervención. Se indicó manejo de soporte transfusional con crioprecipitados y plasma fresco congelado para la realización de cierre de la herida con colgajo de avance. Se pautó manejo indefinido con heparinas de bajo peso molecular, dando así de alta al paciente con resolución del sangrado.
Discusión
La coagulación intravascular diseminada es un síndrome adquirido que se caracteriza por activación de la coagulación sistémica secundaria a sepsis, trauma, malignidad (tumores sólidos, leucemia aguda), reacciones inmunitarias graves, reacciones alérgicas o intoxicaciones graves, falla hepática y anormalidades vasculares (síndrome de Kasabach-Merritt, aneurismas aórticos)1. El diagnóstico se realiza a partir de las manifestaciones clínicas (hemorragia) y la alteración en las pruebas de laboratorio3,4.
En la actualidad se cuenta con diferentes escalas de clasificación diagnóstica, entre las que se encuentran la de la International Society on Thrombosis and Haemostasis (ISTH), en la que ≥ 5 puntos establece el diagnóstico (paciente de este caso: 6 puntos); la del Japan Ministry of Health and Welfare (JMWH), que propone un puntaje ≥ 7 puntos (paciente de este caso: 9 puntos); y la de la Japanese Association for Acute Medicine (JAAM), que considera ≥ 5 puntos (paciente de este caso: 8 puntos), con lo cual se confirmó el diagnóstico9 (Tabla 1).
Tabla 1 Escalas de clasificación diagnóstica para la coagulación intravascular diseminada
| ISTH | JMWH | JAAM | |
|---|---|---|---|
| Enfermedad subyacente asociada con coagulación intravascular diseminada | Esencial | 1 punto | 0 puntos |
| Presencia de síntomas clínicos | No aplica | Hemorragia = 1 punto Falla orgánica = 1 punto |
SIRS score ≥ 3 = 1 punto |
| Prolongación del tiempo de protrombina (segundos) | < 3 = 0 puntos ≥ 3 = 1 punto ≥ 6 = 2 puntos |
PT ratio < 1.25 = 0 puntos 1.25-1.67 = 1 punto ≥ 1.67 = 2 puntos |
PT ratio < 1.2 = 0 puntos ≥ 1.2 = 1 punto |
| Fibrinógeno (g/l) | > 1 = 0 puntos ≤ 1 = 1 punto |
> 1.5 = 0 puntos 1-1.5 = 1 punto < 1 = 2 puntos |
≥ 3.5 = 0 puntos < 3.5 = 1 punto |
| Productos de degradación del fibrinógeno (PDF) | PDF, dímero D No incremento = 0 puntos Incremento moderado = 2 puntos (dímero D = ≤ 10 veces el límite de lo normal) Incremento fuerte = 3 puntos (dímero D = > 10 veces el límite de lo normal) |
PDF (µg/ml) < 10 = 0 puntos 10-20 = 1 punto 20-40 = 2 puntos ≥ 40 = 3 puntos |
Fibrina/PDF (mg/l) < 10 = 0 puntos 10-25 = 1 punto ≥ 25 = 3 puntos |
| Recuento de plaquetas (×109/µl) | > 100 = 0 puntos ≤ 100 = 1 punto ≤ 50 = 2 puntos |
< 120 = 0 puntos 80-120 = 1 punto 50-80 = 2 puntos ≤ 50 = 3 puntos |
≥ 120 = 0 puntos ≥ 80 y < 120 o > 30% de disminución dentro de las 24 horas = 1 punto < 80 o > 50% de disminución dentro de las 24 horas = 3 puntos |
| Diagnóstico de coagulación intravascular diseminada | ≥ 5 puntos | ≥ 7 puntos* | ≥ 5 puntos |
| Paciente caso clínico | 6 puntos | 9 puntos | 8 puntos |
ISHT: International Society on Thrombosis and Haemostasis; JAAM: Japanese Association for Acute Medicine; JMWH: Japan Ministry of Health and Welfare; PT ratio: PT paciente / PT control; SIRS: Systemic Inflammatory Response Syndrome.
*Pacientes sin malignidad hematológica. Contenido adaptado de: Di Nisio M, et al.9
Como ya se mencionó, en presencia de trombocitopenia y tiempos de coagulación prolongados se consideraron tres diagnósticos diferenciales: hepatopatía crónica, anticoagulante lúpico y coagulación intravascular diseminada. Tras haber descartado etiologías como las descritas, se consideró como causa de la coagulación intravascular diseminada crónica una anomalía vascular debida a su antecedente de endoprótesis aorto-biilíaca. Se ha descrito que la coagulación intravascular diseminada raras veces se relaciona con un aneurisma de aorta. Por otra parte, los factores predisponentes en estos pacientes son los aneurismas grandes y la expansión del aneurisma (como en el caso de nuestro paciente), que generan un consumo localizado de plaquetas y fibrinógeno, que a su vez conduce a alteraciones de la coagulación y hemorragia6. Aproximadamente el 1-5% de los pacientes desarrollan esta complicación, aunque en un estudio retrospectivo de 235 pacientes con aneurisma de aorta abdominal el 22.1% fueron diagnosticados de coagulación intravascular diseminada7.
La fisiopatología de la coagulación intravascular diseminada crónica secundaria a un aneurisma de aorta es multifactorial2, y se debe principalmente a la activación tanto intrínseca como extrínseca de la cascada de la coagulación. La activación de la vía intrínseca se atribuye a un desequilibrio en el endotelio entre la formación y la lisis del trombo intraarterial, favorecido por la estasis sanguínea local; por tanto, la agregación plaquetaria es mayor en el área ateromatosa de la aorta por un aumento de la producción de activadores de la trombina, favorecido a su vez por el daño a la íntima. La vía extrínseca se activa cuando la lesión del endotelio vascular desencadena un incremento de tromboplastina, o bien por un aumento de los productos de hemólisis eritrocitaria y agregados plaquetarios. La exposición de la capa subendotelial de la pared aórtica y la estasis relativa de la sangre dentro del aneurisma estimulan la deposición de fibrina y la adherencia de las plaquetas, lo cual trae como resultado la coagulación intravascular y la fibrinólisis secundaria10.
La piedra angular del tratamiento es la corrección de la causa primaria mediante la reparación del aneurisma de aorta abdominal por medio de intervención quirúrgica, con suplencia de componentes sanguíneos de forma intraoperatoria (plaquetas, plasma fresco congelado y crioprecipitados), acompañado de terapia anticoagulante, con soporte apropiado de hemostasia y monitorización del sistema de la coagulación11,12. En el caso expuesto, dado el alto riesgo de mortalidad quirúrgica, el paciente y sus familiares no aceptaron una nueva intervención.
El uso de la terapia anticoagulante y antiagregante es aún controvertido, ya que los estudios no han sido concluyentes en cuanto a la mejoría de la coagulación intravascular diseminada inducida por un aneurisma de aorta abdominal y la posibilidad de exacerbar el sangrado o la trombosis11. No obstante, de acuerdo con la fisiopatología de la coagulación intravascular diseminada, el uso de terapia anticoagulante disminuye el exceso de generación de trombina, y por consiguiente, se debe considerar el tratamiento con heparina en todos los casos si no hay signos de hemorragia activa. El único estudio multicéntrico a este respecto proviene del Ministerio de Salud y Bienestar de Japón13 y demostró una disminución significativa de la falla orgánica y ser más seguro en cuanto a riesgo de sangrado el uso de una heparina de bajo peso molecular (dalteparina). El paciente del presente caso, bajo seguimiento y manejo multidisciplinarios, recibe hasta la actualidad tratamiento con heparina de bajo peso molecular sin complicaciones, el cual se recomienda en aquellos pacientes con riesgo de sangrado debido a su vida media corta y la oportunidad de revertir su efecto con protamina.
Conclusiones
Se tienen amplios vacíos en lo que respecta a los pacientes con coagulación intravascular diseminada crónica, específicamente en la duración y la respuesta al tratamiento en aquellos que no son llevados a reparación quirúrgica. Se espera que este caso oriente a los lectores en el algoritmo de diagnóstico diferencial y manejo, para considerar la coagulación intravascular diseminada crónica en pacientes que presentan aneurismas grandes y expansivos.














