Introducción
Las enfermedades isquémicas del corazón son la primera causa de mortalidad en Colombia y en el mundo, y tienen una alta prevalencia de complicaciones agudas y crónicas. El síndrome coronario agudo relacionado con disección espontánea de la arteria coronaria corresponde al 4% de los casos. Esta última es la causa más común de infarto sin aterosclerosis, y es más frecuente en las mujeres jóvenes (24% de los infartos de miocardio en este grupo), específicamente en las menores de 50 años (hasta el 35% de los casos) y durante el embarazo (43% de los casos)1.
Se describió por primera vez en 1931 y se define como una disección coronaria no asociada a aterosclerosis, traumatismo ni iatrogenia, por lo general en arterias coronarias epicárdicas, que genera una separación espontánea entre las paredes arteriales, como la íntima, la media o la adventicia, que da lugar a la formación de un hematoma intramural que origina una falsa luz y causa un aumento progresivo de tamaño, que puede llegar a ocluir la totalidad de la luz verdadera de la arteria por compresión, pese a que no hay formación de un trombo intraluminal ni ruptura de placa aterosclerótica2,3.
Se han descrito dos posibles mecanismos de generación de la disección: 1) el llamado «de adentro hacia fuera», en el que hay una disrupción del endotelio y la íntima que permite el paso de sangre a través de la lámina elástica y su acumulación en la media, y 2) «de afuera hacia dentro» por ruptura de los vasa vasorum y depósito directo de la sangre en la túnica media. Los estudios con tomografía de coherencia óptica muestran que el tipo 2 es el más común4.
Puede ser subdiagnosticada por factores como la baja frecuencia de presentación, la dificultad de identificación en la angiografía y la ausencia de un biomarcador sérico específico que la determine como causa de un infarto de miocardio en un síndrome coronario agudo3,5.
Por otro lado, la disección espontánea de la arteria coronaria y la displasia fibromuscular se asocian hasta en un 86% de los casos; se han identificado factores de riesgo, como sexo femenino, uso de anticonceptivos orales y embarazo o multiparidad en un 2% a un 10%, lo cual sugiere un componente hormonal asociado. Tan solo un 10% de los pacientes que presentan disección espontánea de la arteria coronaria son hombres, con una edad que varía entre los 18 y los 84 años; predomina en población joven y también se ha relacionado con enfermedades del tejido conectivo e inflamatorias crónicas en el 1% al 8%2,6,7.
La displasia fibromuscular es idiopática, no aterosclerótica y no inflamatoria; compromete la musculatura de la pared arterial y genera así estenosis de arterias de pequeño y mediano calibre. Aparece en el 75% al 86% de los casos y en enfermedades que afectan el colágeno, como los síndromes de Ehlers-Danlos y de Marfan8,9.
En una revisión retrospectiva de datos del Nationwide Inpatient Sample de los Estados Unidos de América (n = 66,360) se determinó la asociación de la disección espontánea de la arteria coronaria con ansiedad, depresión, migraña, hipertensión, artritis reumatoide, lupus, nefropatía o cardiopatía de origen hipertensivo, consumo de cocaína y displasia fibromuscular. También se han identificado factores precipitantes, como el estrés emocional, el estrés físico y las maniobras de Valsalva, pero en un tercio de los pacientes no se logró encontrar ningún factor precipitante de la disección10,11.
En este artículo se presenta un caso de disección espontánea de la arteria coronaria que debutó como síndrome coronario agudo con elevación del ST, y se llama la atención para tener en cuenta este diagnóstico diferencial en pacientes jóvenes de sexo femenino en el contexto de un infarto agudo de miocardio.
Caso clínico
Mujer de 31 años, con hipotiroidismo en tratamiento y consumo habitual de anticonceptivos orales. Ingresó al servicio de urgencias con dolor torácico precordial de 2 horas de evolución, de inicio súbito, fuerte en reposo, irradiado al cuello y el hombro izquierdo, asociado a diaforesis, disnea, náuseas, astenia y adinamia. En la exploración física presentaba signos vitales normales, intensidad de dolor torácico en la escala visual análoga 10/10, dolor a la palpación entre el cuarto y el sexto espacios intercostales con línea medio clavicular, sin alteración en la auscultación cardiopulmonar ni más hallazgos anormales. Se realizó un electrocardiograma (ECG) que mostró un supradesnivel del segmento ST en las derivaciones de las paredes anterior e inferior (Fig. 1A), por lo cual se consideró el diagnóstico de infarto agudo de miocardio con elevación del ST. De inmediato se inició manejo antiisquémico con clopidogrel 300 mg, ácido acetilsalicílico 300 mg, enalapril 10 mg y atorvastatina 80 mg por vía oral, además de anticoagulación con enoxaparina 70 mg por vía subcutánea (1 mg/kg cada 12 h), con una dosis inicial de 30 mg en bolo intravenoso, nitroglicerina 0.25 mg/kg/min por vía intravenosa y analgesia con morfina 4 mg.
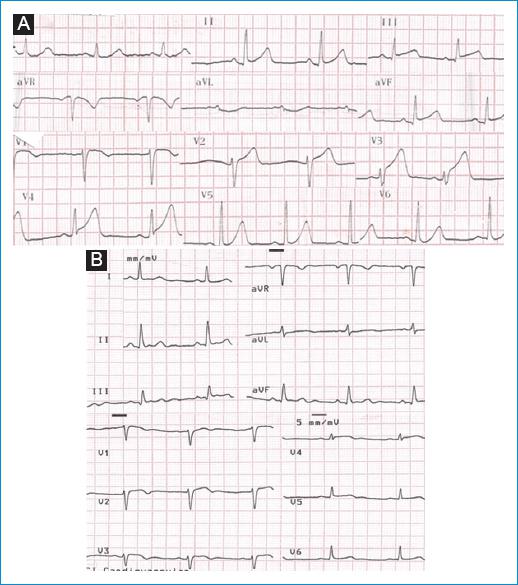
Figura 1 A: electrocardiograma de ingreso al servicio de urgencias que muestra un supradesnivel del ST en la pared anterior, en el punto J y en DII, DIII y AVF (pared inferior). B: electrocardiograma posangioplastia de rescate e implante de stent en la que se observa una evidente disminución del supradesnivel del segmento ST en todas las derivaciones comprometidas en el electrocardiograma de ingreso (pared anterior e inferior).
Teniendo en cuenta que la institución que brindó la atención inicial del caso no disponía de unidad de hemodinamia, no se realizó angioplastia primaria, por lo que se inició terapia trombolítica con tenecteplasa 8000 UI por vía intravenosa (en el momento de su administración, el dolor torácico tenía 3 h de evolución). La paciente persistía con dolor torácico intenso y el supradesnivel del ST en la cara anterior, sin criterios de reperfusión; además, la troponina T ultrasensible fue positiva (328 ng/dl), y el cuadro hemático, la función renal y la radiografía de tórax fueron normales. El ecocardiograma transtorácico demostró trastornos segmentarios de la motilidad en el ventrículo izquierdo, con acinesia de los segmentos medio y apical del tabique interventricular, con función sistólica preservada, fracción de eyección del ventrículo izquierdo (FEVI) del 54% e insuficiencia mitral leve. Se remitió a una institución con unidad de hemodinamia, donde le realizaron una angiografía coronaria (9 h después del inicio del dolor torácico), en la que se observó obstrucción total en el tercio medio de la arteria coronaria descendente anterior y sospecha de disección coronaria, por lo que se realizó ultrasonografía endovascular intracoronaria (ultrasonido intravascular) para caracterización de la lesión, la cual demostró un colgajo de disección y un hematoma característico de disección espontánea de la arteria coronaria (Fig. 2), considerándose una disección coronaria de tipo IIb según la clasificación de Saw, por tratarse de una estenosis difusa mayor de 20 mm con extensión distal. Se realizó angioplastia coronaria e implante de stent coronario medicado en la arteria comprometida, con lo cual se logró restablecer el flujo y hubo mejoría sintomática.
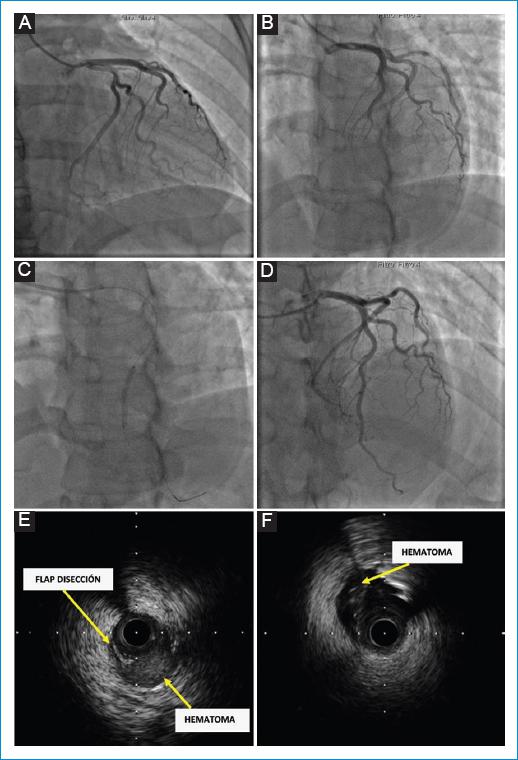
Figura 2 Coronariografía. A-B: hallazgo de estenosis en la arteria coronaria descendente anterior en su tercio medio. C: paso del catéter y el stent a través de la arteria coronaria descendente anterior. D: restablecimiento de la circulación en la arteria coronaria descendente anterior posimplante del stent coronario. E-F: ultrasonografía intravascular coronaria que evidencia un hematoma intramural en la arteria coronaria descendente anterior.
La paciente fue hospitalizada en la unidad de cuidado intensivo cardiovascular, con hallazgos en el ECG posangioplastia de rescate e implante de stent de una disminución del supradesnivel del segmento ST en todas las derivaciones comprometidas en el ECG de ingreso en las paredes anterior e inferior (Fig. 1B). Luego de 48 horas fue trasladada a piso de hospitalización. Al tercer día se le realizó un ecocardiograma transtorácico, en el que se halló una cardiopatía isquémica con alteraciones de la contractilidad segmentaria dadas por hipocinesia del tercio medio y basal del tabique anterior y FEVI del 50%, con función sistólica del ventrículo derecho conservada. Se realizaron estudios complementarios para enfermedad autoinmunitaria, lo cuales fueron negativos (factor reumatoide, anticuerpos anticitrulínicos, anti-DNA, anticardiolipina, antinucleares, nucleares extractables y complemento). Tuvo una estancia hospitalaria total de 3 días, durante la cual presentó estabilidad hemodinámica, sin signos clínicos de falla cardíaca, episodios de angina ni complicaciones mecánicas o eléctricas de infarto. Durante la hospitalización se dio manejo médico farmacológico con antiagregación plaquetaria dual (clopidogrel 75 mg y ácido acetilsalicílico 100 mg al día), atorvastatina 40 mg al día, enalapril 10 mg cada 12 horas y metoprolol succinato 100 mg al día. Al tercer día se le dio egreso con este manejo farmacológico, así como con indicación de seguimiento médico por cardiología y rehabilitación cardiaca.
Discusión
La disección espontánea de la arteria coronaria es una afección poco frecuente, la cual se puede manifestar como un síndrome coronario agudo con o sin elevación del segmento ST.
El estándar de referencia para el diagnóstico de disección espontánea de la arteria coronaria es la angiografía coronaria (incluso durante el embarazo), en la que habitualmente se observa un defecto de llenado de contraste lineal y de distribución longitudinal. En un tercio de los casos puede no ser visible, con el agravante de que si el médico que realiza este procedimiento no está familiarizado con las variantes más sutiles de la disección espontánea de la arteria coronaria podría llegar a no identificarla hasta en un 70% de los casos.
En la actualidad se dispone de técnicas adicionales de imagen intracoronaria, como el ultrasonido intravascular y la tomografía de coherencia óptica, que permiten realizar un diagnóstico morfológico preciso; esta última es superior para visualizar hematomas intramurales, pero en el caso de una disección espontánea de la arteria coronaria se prefiere el ultrasonido intravascular dado que la tomografía de coherencia óptica requiere medio de contraste y su inyección vigorosa puede aumentar la disección, por lo cual se debe hacer con protocolos de bajas dosis y baja presión del medio de contraste7,12.
La clasificación angiográfica de Saw es la más utilizada para la disección espontánea de la arteria coronaria:
– Tipo 1: clásica tinción lineal de contraste en la pared arterial coronaria con defectos de llenado y aclaramiento lento del medio de contraste (29.1% de los casos).
– Tipo 2: estenosis difusa (> 20 mm) que puede variar en longitud y gravedad; se considera tipo 2A cuando la disección está delimitada por segmentos normales en su parte proximal, y distal o tipo 2B cuando la disección se extiende hasta el segmento distal de la arteria. El tipo 2 es el más frecuente (67.5% de los casos).
– Tipo 3: se caracteriza por estenosis focal o tubular (< 20 mm de longitud) que simula a la aterosclerosis, y generalmente requiere tomografía de coherencia óptica o ultrasonido intravascular para demostrar la presencia de hematoma intramural o disección de la íntima, o ambos, con presentación menos frecuente (3.4% de los casos)2,11.
De acuerdo con los hallazgos de Saw et al.1 (cohorte prospectiva canadiense en 2014-2018, n = 750), el 86.9% de los pacientes con disección espontánea de la arteria coronaria tienen afectado un solo territorio de la arteria coronaria, mientras que en el 11% se involucran dos arterias coronarias no contiguas. La arteria descendente anterior izquierda es la más afectada, con un 52.1%, seguida por la circunfleja en un 15% a un 45% de los casos y por la coronaria derecha en un 10% a un 39%. En cuanto a la clasificación angiográfica de Saw, la más frecuente fue la tipo 2, en tanto que la menos frecuente fue la tipo 32,11.
El American College of Cardiology, la American Heart Association y la Sociedad Europea de Cardiología recomiendan como manejo en un infarto agudo de miocardio la estrategia invasiva temprana con revascularización de las lesiones sobre la terapia conservadora, pero en el caso de un síndrome coronario agudo por disección espontánea de la arteria coronaria hacen falta más estudios prospectivos para determinar la viabilidad del manejo conservador, aunque la intervención coronaria percutánea y en algunos casos el baipás de arteria coronaria pueden llegar a ser necesarios; se ha demostrado una curación espontánea desde el punto de vista angiográfico en un 70% a un 97% de los casos2.
El tratamiento médico está apoyado por el consenso de expertos, dada la ausencia de ensayos clínicos aleatorizados controlados. En el comienzo del manejo de estos pacientes es común el uso de terapia anticoagulante, dado que, en presencia de un infarto agudo de miocardio, esta hace parte del protocolo inicial, pero una vez se confirma la disección espontánea de la arteria coronaria, dicha terapia se debe suspender porque puede aumentar la extensión del hematoma intramural o la extensión de la disección (aunque esto es teórico). Se recomienda terapia antiagregante dual (clopidogrel y ácido acetilsalicílico) por 1 año (con o sin stent coronario), y mantener por más de 1 año el ácido acetilsalicílico, incluso de forma indefinida según algunos expertos, teniendo en cuenta el riesgo-beneficio de cada caso en particular. En cuanto a los betabloqueadores, se han considerado como un factor protector para la recurrencia de la disección espontánea de la arteria coronaria, aunque su uso se basa en los beneficios ya conocidos cuando hay un infarto agudo de miocardio asociado. Los inhibidores de la enzima convertidora de angiotensina y los antagonistas de los receptores de la angiotensina II están recomendados cuando el infarto de miocardio por disección espontánea de la arteria coronaria se complica con disfunción sistólica del ventrículo izquierdo, o si hay hipertensión arterial concomitante. Las estatinas no se recomiendan sistemáticamente, pero sí se usan en pacientes con indicación de prevención primaria de aterosclerosis o que tengan diabetes mellitus o aterosclerosis conocida. Los nitratos se usan solo en caso de dolor anginoso residual.
La recurrencia de la disección espontánea de la arteria coronaria se ha descrito hasta en un 37% de los casos, mientras que las complicaciones cardíacas a largo plazo en los primeros 10 años pueden presentarse hasta en un 30% de los pacientes2,13.
El consumo crónico de anticonceptivos orales como método de planificación fue el único factor de riesgo identificable en la paciente del caso descrito. Tuvo una evolución favorable, corta estancia hospitalaria (3 días) y no requirió intervención quirúrgica, lo cual concuerda con lo documentado por Saw et al.1 (cohorte canadiense de disección espontánea de la arteria coronaria), quienes informaron una estancia hospitalaria promedio de 4 días, tendencia de manejo conservador, buen pronóstico y baja mortalidad a corto y largo plazo.
El tratamiento del caso presentado se dio acorde con las recomendaciones de Saw et al.1, que son el algoritmo vigente (Fig. 3), en el cual la terapia con angioplastia o revascularización se debe reservar para los pacientes de alto riesgo, con isquemia en curso, angina recurrente, compromiso del tronco coronario izquierdo, arritmias ventriculares o inestabilidad hemodinámica, dada la fragilidad de estas arterias y la posibilidad de inducir o aumentar la disección de manera iatrogénica. Así mismo, se siguió la recomendación de la terapia médica coadyuvante descrita en el algoritmo seguido desde 201612,14.
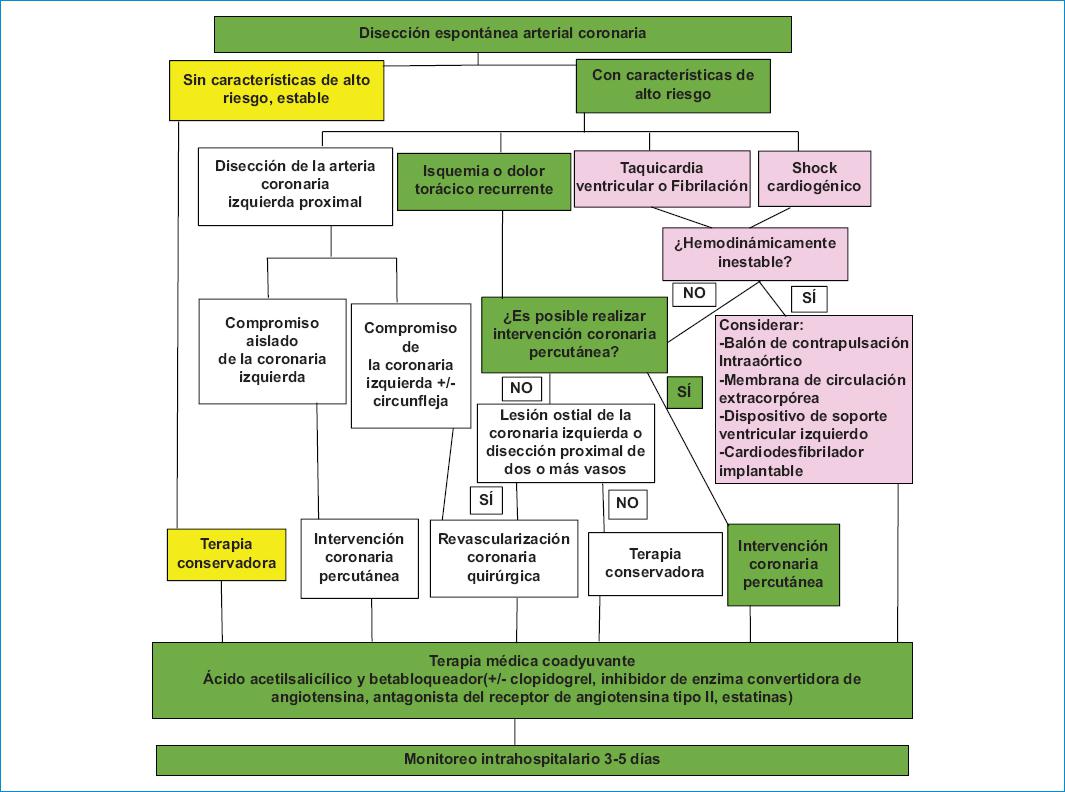
Figura 3 Los paneles en verde indican la ruta de manejo en la paciente del caso. Adaptada de: Saw et al.14
Una limitación importante en el manejo inicial de los pacientes con síndrome coronario agudo secundario a disección espontánea de la arteria coronaria es que antes del cateterismo no es posible confirmar o descartar esta etiología, pero se debe sospechar en pacientes jóvenes cuando no se obtiene reperfusión tras el manejo inicial con trombólisis farmacológica (en caso de elevación del ST).
Algunos países, como Canadá, los Estados Unidos de América y España, han iniciado registros prospectivos de pacientes con disección espontánea de la arteria coronaria, con el fin de realizar estudios prospectivos sistemáticos y rigurosos que permitan esclarecer la fisiopatología, mejorar el diagnóstico y optimizar el tratamiento, dada la ausencia de evidencia fuerte para determinar a cabalidad el manejo definitivo. Esto debe alentar en Colombia y Latinoamérica el inicio de un registro, para así partir de una base objetiva y caracterizar el comportamiento de este fenómeno en la región.
Conclusiones
La disección espontánea de la arteria coronaria es poco frecuente, pero se debe sospechar ante casos de síndrome coronario agudo en jóvenes, principalmente en mujeres menores de 50 años, independientemente de la presencia o no de factores de riesgo cardiovascular, embarazo o posparto, en cuyo caso la displasia fibromuscular es la causa principal. El diagnóstico preciso requiere una estratificación invasiva con angiografía, si bien su interpretación algunas veces es difícil. Pueden ser necesarios estudios complementarios, como el ultrasonido intravascular o la tomografía de coherencia óptica. El manejo es controvertido; no obstante, se sugiere el manejo conservador farmacológico como primera opción. En casos de inestabilidad hemodinámica, dolor persistente, arritmia ventricular recurrente o compromiso del tronco coronario izquierdo se pueden requerir intervenciones, como angioplastia coronaria y stent, e incluso cirugía.














