Paciente de sexo masculino, de 55 años de edad, con antecedente de hipercolesterolemia, previamente asintomático, quien consultó a un hospital regional con un infarto agudo de miocardio con elevación del segmento ST (IAMCEST) de pared inferior. Fue tratado exitosamente con terapia trombolítica y remitido para estratificación invasiva. Las imágenes de la angiografía coronaria y la tomografía de coherencia óptica (Ilumien Optis, Abbott), revelan una lesión aterosclerótica no obstructiva, con signos de ruptura de la túnica íntima, escasa carga trombótica, cavitación y contenido de lípidos en la pared (Fig. 1). La pregunta es: ¿se debe intervenir?
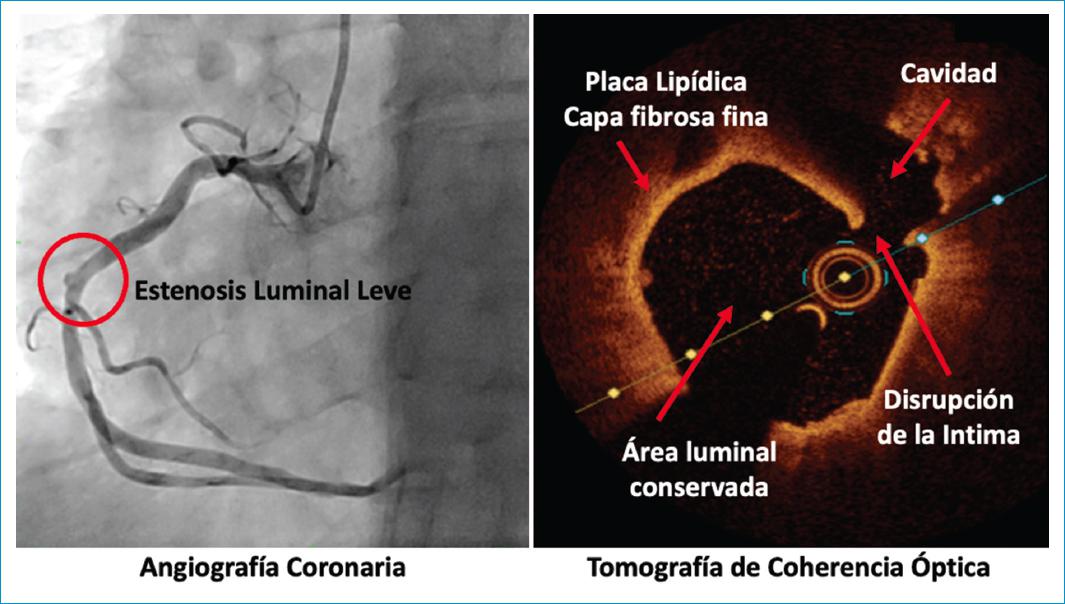
Figura 1 Diferencias en la caracterización de posible lesión culpable por angiografía y por OCT. A: angiografía coronaria de arteria coronaria derecha con mínimo defecto luminal en tercio medio, sin compromiso obstructivo. B: imagen de tomografía de coherencia óptica del mismo segmento con una lesión de alto contenido lipídico, disrupción de la íntima y formación de una cavidad, consistente con ruptura de placa. A pesar de no existir compromiso obstructivo, las características de la lesión y el fenómeno de ruptura, podrían guiar la necesidad de intervención.
Fue Hipócrates (460-377 a. C.) quien describió la muerte súbita como resultado de un infarto agudo del miocardio1. La ruptura de la placa aterosclerótica fue informada por primera vez en la autopsia de Bertel Thorvaldsen, escultor neoclásico danés quien falleció de muerte cardiaca súbita en el Royal Theater en Copenague en 18442. En la autopsia, esta muerte fue atribuida a la ruptura de una placa aterosclerótica en la arteria coronaria izquierda. Se describió que la pared del vaso tenía "varias placas ateromatosas, una de las cuales presentaba claramente una úlcera, y una gran masa ateromatosa dentro del lumen arterial".
Entre la tercera y cuarta décadas del siglo pasado, los investigadores se focalizaron en las características patológicas de las lesiones culpables que generaban eventos trombóticos y muerte súbita cardiaca. Leary fue de los primeros en introducir el concepto de ruptura de un "absceso" ateromatoso intramural como la principal causa de trombosis coronaria3. Meyar Friedman fue quien, estudió, de manera sistemática, las arterias coronarias haciendo secciones seriadas4; describió muchos de los hallazgos que forman las bases del conocimiento actual acerca de la inflamación de la placa y el fenómeno de ruptura, en detalle el "absceso ateromatoso intramural" descrito previamente por Leary, en las placas ateroscleróticas en casi todos los pacientes que tuvieron muerte con trombos coronarios, hallazgos que fueron confirmados más adelante in-vivo por Pedro Moreno y Valentín Fuster5. Por su parte, Michael Davies estudió extensamente la ruptura de la placa, las características patológicas y el papel de la inflamación en el desarrollo de la inestabilidad. Erling Falk, en una serie de estudios, demostró el papel de las rupturas de placa y la muerte súbita cardiaca6. En 1993, Arbustini demostró en las víctimas de muerte cardiaca súbita, que la erosión de la placa juega un papel significativo en adición a la ruptura. No obstante, fue James E. Muller (cofundador de International Physicians for the Prevention of Nuclear War-IPPNW, organización que fue galardonada con el Premio Nobel de Paz en 1985), quien comparó las placas ateroscleróticas inflamadas con los silos nucleares que eran vulnerables a los ataques. En 1989 fue quien denominó a estas placas hemodinámicamente insignificantes, peligrosas, como "placas vulnerables"7. En el año 2001, Renu Virmani y sus colegas, Kolodgi, Farb y Burke, describieron la etiología diversa del trombo coronario y el tipo de lesiones precursoras asociadas a ruptura, como el ateroma de capa fibrosa fina, conocido en inglés como "thin-cap fibroatheroma (TCFA).
Gracias a los grandes avances en la tecnología en las últimas dos décadas, hoy en día se dispone de métodos diversos para evaluar la vulnerabilidad de la placa e identificar las placas vulnerables y las lesiones culpables y sus mecanismos fisiopatológicos. Los diferentes métodos han evolucionado desde la termografía, la palpografía y el ultrasonido intravascular de primeras generaciones, a la espectroscopia de rayos infrarrojos y la tomografía de coherencia óptica (OCT, su sigla en inglés), los cuales permiten identificar estructuras del tamaño de micras, como los macrófagos.
La aterosclerosis es la enfermedad subyacente más común en el síndrome coronario agudo (SCA). La ruptura de la placa activa las plaquetas y desencadena la cascada de coagulación que conduce a la trombosis coronaria, que potencialmente puede provocar oclusión del flujo coronario y presentarse como IAMCEST o suboclusión del flujo y, por ende, como infarto de miocardio sin elevación del segmento ST (IAMSEST), o sin obstrucción del flujo, y ser silente desde el punto de vista clínico.
La ruptura de la placa, en comparación con otros mecanismos de SCA, como placa erosionada o nódulo calcificado, se asocia con placas extensas de mayor vulnerabilidad, con alta carga lipídica y mayor potencial trombótico, así como con mayor riesgo de causar infartos de miocardio extensos. La ruptura de la placa se define por la discontinuidad de la cápsula o cubierta fibrótica que recubre un núcleo rico en lípidos. La ruptura de esta superficie se asocia con una cavidad de la pared del vaso después de que el núcleo necrótico se expone al lumen del vaso; esta cavidad será de menor o mayor tamaño dependiendo de la extensión del núcleo lipídico. A menudo se encuentran trombos sobre el segmento con ruptura.
El término lesión culpable se utiliza para designar la estenosis coronaria derivada de la disrupción de la placa y el contenido trombótico, que, en conjunto, son responsables del SCA. Esta lesión culpable se caracteriza por aspectos típicos de placa inestable, con ulceración e irregularidad del contorno, defectos de llenado intraluminal derivados de la trombosis y alteración del flujo coronario8. La identificación precisa de la lesión culpable mediante angiografía invasiva puede ser difícil, especialmente en casos sin estenosis coronaria significativa, o con carga trombótica leve no evidente por angiografía (como el caso presentado), y es un desafío en pacientes con SCA y enfermedad multivaso. Las imágenes intravasculares complementan la información obtenida con la angiografía convencional y permiten identificar la lesión culpable al ofrecer un análisis detallado de la luz y la pared del vaso9.
Se ha demostrado que la intervención coronaria percutánea (ICP) primaria mejora el resultado de los pacientes con IAMCEST en comparación con la trombólisis, principalmente debido a la restauración rápida y segura del flujo coronario en el contexto agudo, en la mayoría de los pacientes. La Guías de la Sociedad Europea de Cardiología para el manejo del SCA10,11, sugieren que una lesión culpable detectada en la angiografía coronaria puede ser tratada mediante ICP dentro del procedimiento o por cirugía de revascularización miocárdica, dependiendo de la morfología de la lesión, la enfermedad en otros segmentos coronarios y el perfil de riesgo del paciente.
A pesar de la amplia literatura acerca de la aterosclerosis coronaria y las lesiones culpables, sustentada por patología e imágenes coronarias avanzadas, frecuentemente se enfrentan dilemas clínicos que aún están por resolverse:
− La dificultad para identificar con certeza la lesión culpable por angiografía coronaria en presencia de enfermedad multivaso, lo cual puede conllevar decisiones inapropiadas, como tratar lesiones múltiples en un solo tiempo, incrementando el riesgo de complicaciones derivadas de la intervención, o diferir el intervencionismo de lesiones culpables con el riesgo de recurrencia de eventos clínicos.
− La posibilidad de encontrar múltiples lesiones vulnerables con signos de inestabilidad usando imágenes intracoronarias, en cuyo caso la asociación con trombo fresco es indispensable en la determinación de lesión aguda vs. lesión crónica.
− La relación del segmento coronario con lesión culpable y el pronóstico: ¿tiene igual pronóstico una lesión culpable en el tronco principal izquierdo, la descendente anterior o en otros segmentos del árbol coronario?
− El pronóstico derivado de la lesión culpable aislada en el contexto de un IAMCEST con shock cardiogénico.
− La relación riesgo-beneficio de las intervenciones complejas en lesiones culpables.
− El pronóstico relacionado con la carga trombótica y el tratamiento de reperfusión: ¿Es diferente la recanalización espontánea de la recanalización terapéutica con trombólisis?
− La decisión de tratar lesiones culpables no obstructivas, ¿cuál es la estrategia terapéutica más acertada?
Con base en estas consideraciones, la pregunta que surge es: ¿Se deben tratar todas las placas rotas? La intervención percutánea es controvertida ya que los factores pronósticos de estas placas no están claramente definidos y es impredecible la evolución hacia enfermedad inestable aguda o enfermedad estable crónica.
Varios estudios de imágenes intravasculares han demostrado la ruptura de placas en el árbol coronario de pacientes asintomáticos con enfermedad coronaria estable, lo que indica que la ruptura no siempre causa un evento coronario agudo12. Los pacientes con enfermedad coronaria crónica estable tienen alta probabilidad de tener placas rotas que nunca se han asociado a un evento clínico y que nunca han requerido tratamiento intervencionista13. Todavía no están bien definidos los criterios que se asocian a la inestabilidad de las placas vulnerables o a su cicatrización y estabilización. Por lo tanto, se debe hacer un mayor esfuerzo para identificar los predictores asociados con la formación extensa de trombos, la obstrucción del flujo sanguíneo y la manifestación clínica de un SCA.
Por otro lado, es bastante controvertida la justificación de intervenir con stents una posible lesión culpable en pacientes asintomáticos. Los informes iniciales demostraron un alto riesgo inaceptable de complicaciones en lesiones no limitantes del flujo tratadas con angioplastia con balón o stents metálicos "no-medicados", mientras que los nuevos desarrollos en el diseño de stents pueden haber reducido el riesgo de complicaciones, pero no las han erradicado14. La distorsión de la fisiología de la pared del vaso, así como el riesgo de reestenosis, de neoaterosclerosis y de una reacción inflamatoria local a un cuerpo extraño permanente siguen siendo un peligro considerable de los stents. El stent bioabsorbible (scaffold) es una tecnología recientemente introducida, aun en investigación, para abordar los inconvenientes mencionados anteriormente.
Las características que diferencian las placas rotas cicatrizadas no culpables, de aquellas que causan eventos de SCA parecen ser la trombosis superpuesta y el compromiso de la luz, ya sea por el trombo o por la lesión subyacente. Tanto las placas rotas como las placas vulnerables pueden progresar a la estabilización con terapia médica óptima solamente15.
A pesar de toda la información disponible y la capacidad de identificar las placas rotas en el árbol coronario, se requieren algoritmos ajustados con precisión para diagnosticar la raíz de los IAMCEST, conocer la fisiopatología, predecir el pronóstico y, finalmente, individualizar la estrategia terapéutica. Las imágenes intracoronarias han permitido conocer de forma detallada las placas ateroscleróticas que, en conjunto con el fenotipo y las condiciones metabólicas, pueden ayudar a tomar decisiones terapéuticas médicas e intervencionistas específicas para cada paciente.














