Introducción
Los pseudoaneurismas de la arteria pulmonar se definen como una dilatación focal de dos de las tres capas de la arteria pulmonar. Estos tienen mayor riesgo de sangrado dado que la pared aneurismática es mucho más friable que en un aneurisma verdadero1. Desde el punto de vista anatómico, la mayoría de estas lesiones se presentan en las ramas principales de la arteria pulmonar, lo cual, posiblemente, se debe a cardiopatías congénitas, endocarditis o hipertensión pulmonar; sin embargo, los pseudoaneurismas que tienen una localización más periférica pueden ser secundarios a traumas vasculares por uso de catéter de Swan-Ganz o enfermedades infecciosas, como corresponde a este caso. Entre los síntomas con los que pueden debutar los pacientes se encuentran fiebre, dolor torácico, disnea, neumonías recurrentes y hemoptisis2.
Caso clínico
Se trata de un preescolar de 3 años y 4 meses, con antecedente de leucemia linfoblástica aguda de células B, de riesgo intermedio, diagnosticado en el 2019 y en manejo con quimioterapia, con antecedente de aspergilosis pulmonar en tratamiento ambulatorio con voriconazol. Ingresó a una institución de tercer nivel de la ciudad de Cali, por cuadro clínico de un día de evolución consistente en múltiples episodios eméticos, no relacionados con ingesta de alimentos y sin ningún otro síntoma asociado. Al examen físico de ingreso, se halló desnutrición aguda por compromiso del peso para la talla (p < 3), taquicardia, temperatura de 37.5 °C, saturación del 99% y FiO2 al 28%, deshidración, palidez, tirajes subcostales, auscultación pulmonar sin alteraciones, pero con soplo sistólico en focos de la base, y leve dolor abdominal en epigastrio. Se consideró cuadro sugestivo de cor anémico, por lo que indicaron reanimación hídrica y decidieron hospitalizar. Entre los paraclínicos solicitados se documentó anemia grave, 1.4 g/dl, que ameritó transfusión de glóbulos rojos leucorreducidos e irradiados en dos ocasiones. Ingresó a la unidad de cuidados intensivos por choque séptico de probable etiología gastrointestinal vs. pulmonar, y sospecha de choque cardiogénico con necesidad de soporte inotrópico. Se realizó ecocardiograma transtorácico, el cual mostró insuficiencia mitral leve, insuficiencia tricúspide leve, con gradiente de 20 mmHg; dilatación de cavidades izquierdas, fracción de eyección del 70% y fracción de acortamiento del 38%. En radiografía de tórax se evidenció engrosamiento intersticial difuso parahiliar y paracardíaco bilateral y silueta cardíaca con área radiopaca, de forma parcialmente redondeada en la cámara izquierda, de 60 mm de diámetro AP (Fig. 1). Se sospechó que dichos hallazgos podrían corresponder a consolidación, masa o derrame pericárdico.
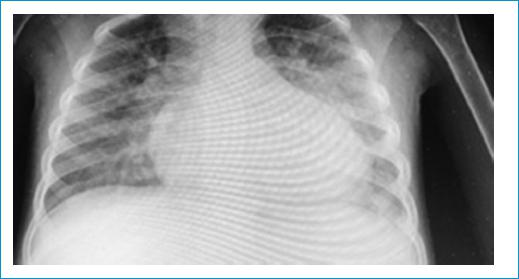
Figura 1 Radiografía de tóraxcon engrosamiento intersticial difuso parahiliar y paracardíaco bilateral, silueta cardíaca con área radiopaca de forma parcialmente redondeada en cámara izquierda que mide 60 mm en su diámetro AP.
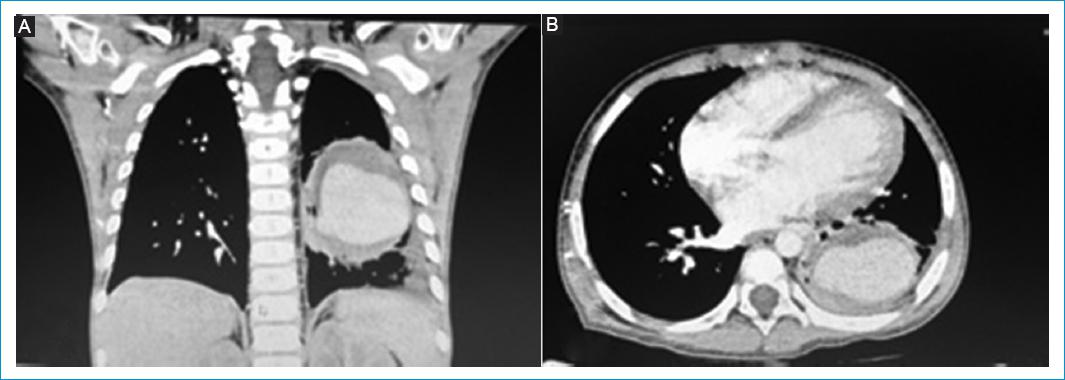
Por estos hallazgos y antecedente de aspergilosis pulmonar se decidió realizar TC de tórax en busca de focos profundos, la cual reportó focos de consolidación en el campo pulmonar izquierdo, en relación con proceso infeccioso, que presentan ligera disminución respecto a estudio de referencia, y derrame pleural en el lóbulo inferior izquierdo, el cual se aprecia loculado y se asocia a atelectasia pasiva. Ante dichos hallazgos, se decidió complementar estudios con panangiografía pulmonar en la que se observó aneurisma de la arteria pulmonar izquierda de 40 × 30 mm (Fig. 2). Fue llevado a junta médica multidisciplinaria con el fin de definir manejo de aneurisma, con reporte de angiotomografía en el que no se observaron signos que sugirieran tromboembolia pulmonar. Persistió lesión aneurismática del ramo segmentario inferior de la arteria pulmonar izquierda, de similares características al estudio previo. Se decidió realizar manejo endovascular y posterior cirugía abierta por parte de cirugía pediátrica y cirugía de tórax. Inicialmente, se realizó embolización de aneurisma con coils por parte de radiología intervencionista, posterior a lo cual fue valorado por cirugía pediátrica para definir intervención quirúrgica con el fin de ligar el aneurisma. Se solicitó TC de tórax de control posterior al procedimiento, la cual mostró material de embolización intraaneurismático pulmonar que generó artefacto metálico y disminución marcada de la opacidad de la luz por el medio de contraste en relación con disminución del flujo. En vista de lo anterior, fue llevado nuevamente a junta quirúrgica, la cual definió que, dada la complejidad del caso, con lesión de predominio más vascular que pulmonar, se remitía a institución con servicio de cirugía vascular pediátrica.
Fue remitido a nuestra institución con el fin de llevar a cabo procedimiento quirúrgico. Se decidió realizar nueva angiotomografía de tórax, la cual reportó pseudoaneurisma parcialmente embolizado. Fue valorado por el servicio de hemodinamia pediátrica y se decidió llevar a procedimiento endovascular para intento de embolización con oclusor. Durante el procedimiento se evidenció pseudoaneurisma gigante de la arteria pulmonar izquierda, por lo cual se embolizó con plug vascular tipo 2 de Abbott®, sin complicaciones (Fig. 3).
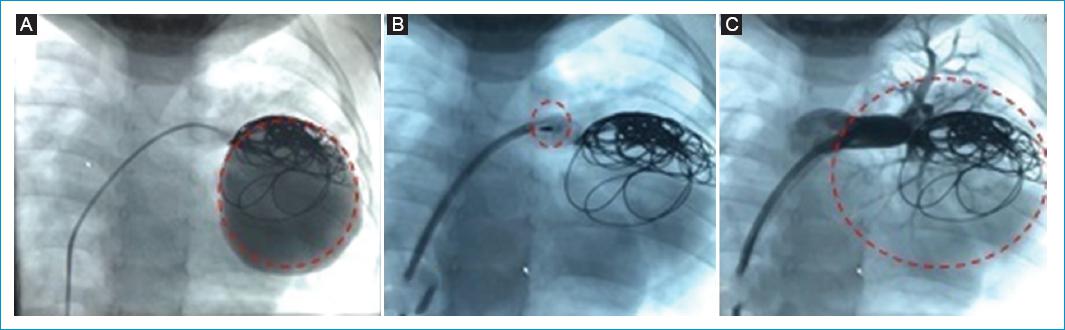
Figura 3 A: coil vascular dentro del aneurisma y perfusión del medio de contraste. B: acomodación de plug vascular. C: imagen posterior a embolización y paso de contraste.
Seis meses posteriores a la embolización con el plug vascular se tomó angiotomografía computarizada de control y se halló lesión cicatricial residual pequeña, así como expansión del parénquima pulmonar adyacente (Fig. 4).

Figura 4 Tomografía después de embolización de pseudoaneurisma. A: tomografía AP sin evidencia de lesión en el campo pulmonar izquierdo. B: TC de tórax en corte coronal. C, D y E: dispositivo Plug vascular tipo 2 de Abbott ® ocluyendo aneurisma resuelto y restos del material de la primera embolización adentro.
Discusión
Los pseudoaneurismas de la arteria pulmonar son una condición médica rara, cuya incidencia estimada es de 1 por cada 14.000 personas1, sin que haya datos exactos en la población pediátrica. Se definen como una dilatación focal de un segmento de la arteria que solo compromete dos de las tres capas del vaso (media y adventicia), característica que los hace más propensos a sangrar1,3.
Según su localización, pueden ser clasificados en proximales o periféricos; los primeros están situados en el tronco pulmonar y corresponden a aquellos con un diámetro de dilatación mayor de 29 milímetros, mientras que los segundos se encuentran en las arterias intrapulmonares3. La mayoría de los casos se sitúan en el tronco o las ramas pulmonares2; en el paciente del caso, la panangiografía pulmonar previa mostró un aneurisma de la arteria pulmonar izquierda de 40 × 30 mm, que, de acuerdo con la clasificación mencionada, correspondería a un aneurisma periférico debido a la localización, lo cual fue corroborado mediante una angiotomografía de tórax.
La etiología de los pseudoaneurismas puede dividirse en congénita y adquirida. En la primera se encuentran aquellos producidos por un aumento en el flujo sanguíneo pulmonar, anormalidades de la válvula pulmonar y alteraciones en el tejido conectivo; en la segunda están los adquiridos, que pueden deberse a infecciones (causa más común de este subgrupo)4, hipertensión arterial pulmonar, enfermedades autoinmunes y vasculitis, idiopáticas o iatrogénicas, y malignidad. Respecto a la etiología idiopática, Wessler y Jaches realizaron el primer reporte en 1923; más tarde, Gupta et al. hallaron 41 casos descritos, con una edad promedio de presentación de 54 años, grupo en el que también se encontraron reportes de pacientes pediátricos1.
Las infecciones fúngicas invasoras son frecuentes en los pacientes que tienen neoplasias hematológicas y los microorganismos comunes son Candida spp. y Aspergillus. Una de sus manifestaciones, la cual es rara, son los pseudoaneurismas de la arteria pulmonar5.
En la búsqueda de la literatura realizada solo se encontraron 2 reportes de caso en pacientes pediátricos, uno de 5 meses y otro de 12 años, en quienes se diagnosticó un pseudoaneurisma de la arteria pulmonar por Aspergillus spp., y como factor predisponente ambos con historia de cirugías cardiovasculares6,7. También existen reportes de casos en adultos en los que se documentaron pseudoaneurismas por Aspergillus spp., 3 de los cuales presentaban datos de inmunosupresión, y 2 de ellos tenían como antecedente una leucemia, tal como ocurrió con el paciente del caso. Es importante denotar que, además de los pseudoaneurismas generados por otros microorganismos, también se ha descrito, mediante reporte de caso, la presentación de esta entidad asociada a infección por COVID-192,8-11.
En el paciente que nos atañe, se consideró que el pseudoaneurisma fue adquirido secundario a un proceso infeccioso. Se ha descrito que los microorganismos con mayor virulencia, como la familia de los estafilococos, pueden dañar las tres capas de los vasos y generar un aneurisma verdadero, mientras que los menos virulentos generan pseudoaneurismas, que sería el caso del paciente mencionado, quien cursaba con aspergilosis pulmonar. Debido a los cambios en la epidemiología y a las modalidades de tratamiento, las infecciones bacterianas y fúngicas han incrementado el número de casos de pseudoaneurismas1, lo que respalda la explicación acerca de la etiología en este paciente.
En cuanto a la presentación clínica, tiene un espectro muy variable, que puede ir desde completamente asintomático, hasta episodios de hemoptisis masiva que comprometen la vida cuando el volumen es mayor o igual a 300 mililitros en un periodo de 24 horas (usualmente en un 90% de los casos la etiología de dicho síntoma es secundaria a hipertrofia bronquial de la arteria, mientras que solo entre el 5 y al 6% son secundarios a pseudoaneurismas de la arteria pulmonar)12,13; según si haya o no compresión de la vía aérea se pueden presentar síntomas respiratorios, como tos o disnea, y acompañarse de dolor torácico pleurítico y fiebre3.
En el caso que se presenta, tratándose de un pseudoaneurisma adquirido por un proceso infeccioso, la literatura describe síntomas como hemoptisis, fiebre y tos1, los cuales no se manifestaron; sin embargo, sí hubo compromiso respiratorio dado por tirajes subcostales, lo que llevó a la toma inicial de la radiografía de tórax.
La sospecha diagnóstica inicia con las manifestaciones clínicas asociadas a hallazgos en la radiografía de tórax, en la que, usualmente, se evidencia una masa redonda3; el diagnóstico definitivo se realiza inicialmente mediante TC con contraste yodado en fase arterial precoz14, como se hizo en este caso.
El tratamiento puede variar según la etiología y se divide en técnicas invasivas, como lo son el manejo quirúrgico con aneurismectomía y la lobectomía12; y no invasivas, que son aquellas endovasculares que consisten en realizar una oclusión endovascular ya sea con plug, coils o stents3. En este paciente, la primera intervención fue la embolización con coil, que, según la literatura, es el tratamiento de elección, pero que en este caso no mostró los resultados esperados, por lo cual fue necesario realizar embolización endovascular con plug, que es una de las recomendaciones de manejo para los pseudoaneurismas de origen infeccioso1.
El plug vascular es un dispositivo médico que actúa como un agente embólico que promueve la formación del coágulo mediante la creación de una resistencia al flujo sanguíneo por la malla de nitinol del dispositivo. Esto favorece la formación de fibrina; cuanta más área transversal abarque el dispositivo, más se acelera la formación del trombo y la embolización14.
En cuanto al coil, este es el dispositivo de elección para embolización vascular proximal y su objetivo es disminuir el flujo sanguíneo en vasos de tamaños mediano y largo15. Uno de los factores clave de este dispositivo es la biocompatibilidad, que, además, de manera similar al plug vascular, promueve la formación de fibrina y la adhesión plaquetaria. El mecanismo fundamental por el cual funciona este dispositivo es la oclusión mecánica con pocas propiedades trombogénicas, aunque presentes, como ya se describió15.
Conclusiones
Si bien los pseudoaneurismas de la arteria pulmonar son infrecuentes en pediatría, pueden llegar a amenazar potencialmente la vida y, por tanto, son una entidad que debe ser reconocida por el cuerpo médico ya que su detección temprana y adecuada intervención pueden favorecer los resultados para el paciente en términos de sobrevida y pronóstico. Adicionalmente, podría considerarse la intervención endovascular como el manejo de elección para estos casos.