Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
CES Medicina
versão impressa ISSN 0120-8705
CES Med. v.23 n.1 Medellín jan./jun. 2009
ARTÍCULOS DE REVISIÓN
Endometriosis infiltrante: revisión de tema
Deep endometriosis: a review
ADRIANA ARANGO MARTÍNEZ1
1 Ginecóloga-Magíster epidemiología- Profesor Universidad CES. Grupo Salud Sexual y Reproductiva. Fellow Cirugía ginecológica laparoscópica. aarangom@ces.edu.co
RESUMEN
La endometriosis infiltrante o profunda se define como la presencia de lesiones endometriales que infiltran el tejido más de 5mm, se ubican en el retroperitoneo en sitios diferentes a la endometriosis común y comprometen diferentes estructuras u órganos como intestino, uréter, vejiga, ligamentos útero sacros y región rectovaginal, pudiendo alterar la calidad de vida de la mujer. Los síntomas más frecuentes incluyen la dismenorrea, la dispareunia y la disquexia. Una aproximación al diagnóstico incluye la historia clínica con énfasis en los síntomas dolorosos de la endometriosis profunda, el examen físico con evaluación de la pelvis y las ayudas diagnósticas que dependen del sistema comprometido y que van desde la eco transvaginal, ecotransrectal y/o resonancia magnética, hasta el colon por enema con doble contraste y la urografía excretora o el urotac. La cirugía es la opción más efectiva para el tratamiento en el tiempo dependiendo del sitio de ubicación y el compromiso de los diferentes órganos; sin embargo, el tratamiento farmacológico es una conducta vigente y con indicaciones precisas que pudiera ser la opción principal o complementaria, a pesar de la recurrencias de los síntomas o de las lesiones. Dado que la endometriosis infiltrante o profunda es una enfermedad multisistémica, debe ser manejada por un equipo multidisciplinario.
PALABRAS CLAVES
Endometriosis, Infiltrante, Clasificación, Tratamiento
ABSTRACT
This paper is a review of infiltrating or deep endometriosis and includes the definition, clinic, diagnostic tools and different options of medical and surgical treatment. Deep endometriosis is defined as the presence of endometrial injuries that infiltrate the tissue in more than 5mm, are located in the retro-peritoneum in different places than the common endometriosis which jeopardize different structures and organs such as: intestine, ureter, bladder, uterosacral ligaments and the rectovaginal area, being able to alter the woman's quality of life. The most frequent symptoms include dysmenorrhoea, dyspareunia and dysquexia. An approach to the diagnosis includes a good clinical history with emphasis in the painful symptoms, physical examination with pelvis evaluation and the diagnostic tools that depend on the jeopardized system and includes transvaginal ultrasound, transrectal ultrasound and/or magnetic resonance, colon by enema with double contrast and the excretory urography or urotac. Surgery is the most effective option for the treatment at this time, depending on the location and the involvement of the different organs; nevertheless, pharmacological treatment with precise indications is a valid conduct and could be the main or a complementary option, in spite of the recurrences of symptoms or injuries. Since the infiltrating or deep endometriosis is a multi-systemic disease, it must be handled by a multidisciplinary team.
KEY WORDS
Endometriosis, Deep, Classification, Treatment
INTRODUCCIÓN
La endometriosis es una enfermedad ginecológica benigna definida por la presencia de glándulas y estroma fuera de la cavidad endometrial cuyo manejo ha sido objeto de múltiples opiniones y controversias durante muchos años. En la endometriosis infiltrante el tejido endometrial ectópico se localiza debajo del peritoneo infiltrando mas de 5 mm de profundidad y pueden no ser vistas las lesiones. Los síntomas mas frecuentes son dolor pélvico y dispareunia profunda. El enfoque terapéutico puede ser médico y/o quirúrgico que depende básicamente de la sintomatología de la paciente, edad, futuro obstétrico y debe dirigirse principalmente a disminuir los síntomas, reducir las posibilidades de recidiva y conservar la fertilidad.
El presente artículo es una revisión de la endometriosis infiltrante e incluye la definición, clasificación clínica, ayudas diagnósticas y diferentes opciones de tratamiento médico- quirúrgico. Las preguntas a reponder fueron:
• Existe tratamiento médico para la endometriosis infiltrativa?
• Cual puede ser el tratamiento según el órgano comprometido (según la clasificación Chapron 2003)?
• Que opciones de tratamiento existen actualmente?
Para la revisión se realizó una búsqueda de la literatura publicada en inglés en los últimos 20 años que incluyó series de casos, estudios descriptivos, ensayos clínicos teniendo en cuenta diferentes bases como Cochrane, NICE, PubMed/Medline, Ovid, LILACS, BMJ critical evidence, Royal College of Obstetricians and Gynaecologists (Green Top Guideline on the investigation and management of endometriosis), ESHRE (Guideline for the diagnosis and treatment of endometriosis). Utilizando los respectivos términos MeSH.
DEFINICIÓN
La endometriosis se definió en forma general en 1899 por Rusell y cols. como la presencia de tejido endometrial, glándulas y estroma fuera de la cavidad endometrial. El término de endometriosis infiltrante (EI) o profunda pertenece a la década de los 90, y hace referencia a lesiones endometriales que penetran el tejido mas de 5 mm, ubicadas en la región retroperitoneal, vejiga o tabique recto-vaginal (1,2). Según Vercellini y cols. (2004), la definición de EI debe reservarse para lesiones ubicadas en el retroperitoneo, en sitios de diferente ubicación de la endometriosis común y compromete diferentes órganos o estructuras como por ejemplo el intestino, el uréter, la vejiga y la región rectovaginal que pueden alterar la calidad de vida de la mujer, debido a la presencia de dolor severo (3). La ubicación más frecuente de las lesiones es en el fondo de saco de Douglas (55 %), los ligamentos útero sacros (35%) y en el repliegue vesico vaginal (11%). Otros lugares incluyen el tabique rectovaginal, recto y sigmoides, región ileocecal, apéndice y intestino del gado (4-9). En un estudio de 426 pacientes con EI, Chapron y cols. (2006) reportaron la ubicación mas frecuente en ligamento útero sacro (52,7%), intestino (22,7%), vagina (16,2%), vejiga (6,3%) y uréter (2,1%) (10). La verdadera incidencia de la EI es desconocida, en parte porque estas lesiones al encontrarse subperitoneales, pueden no ser vista aún en la laparoscopia, pero Martín y cols. (1989) reportaron hasta un 33 % y una prevalencia entre el 3 % y 10 % (9,11).
PATOLOGÍA
Los hallazgos en la patología son diferentes a los encontrados en la histología de la endometriosis del ovario o del peritoneo. koninckx y Martin (12) describen 3 cambios morfológicos de este tipo de lesiones infiltrativas y las dividen en los tipo I, II y III dependiendo de la ubicación y la forma en que se invade el tejido. En el tipo I, el tejido está sobre el peritoneo y debajo de la superficie; el tipo II tiene las lesiones adyacentes al intestino, mientras que en el tipo III, hay nódulos esféricos y las lesiones pueden estar ocultas en la superficie del peritoneo (4).
Según Donnez y cols. (1997) existen 2 formas histológicas y patológicas; una en la que las lesiones activas peritoneales invaden los tejidos hacia la profundidad y la otra forma es sugerida como una forma de adenomiosis, cuyo origen es a partir de remanentes mullerianos (13).
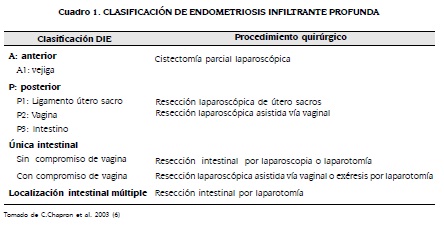
CLASIFICACIÓN
La clasificación más reciente, y aun vigente, fue presentada por Chapron y col. (2003) y es de mayor utilidad para definir la extensión de la enfermedad y planificar mejor el tratamiento (ver cuadro 1) (6).
CLÍNICA
Las pacientes refieren síntomas muy variados dependiendo del órgano comprometido, sin embargo los más frecuentes son dismenorrea severa, dispareunia profunda y disquexia. Cuando existe compromiso del recto, adicional a la disquexia, la paciente puede consultar por sangrado rectal, dolor con los movimientos intestinales y/o espasmo rectal (2,14,15). La presencia de nódulos vaginales profundos se relaciona con la frecuencia y severidad de la dispareunia profunda (16); otros síntomas que pueden presentarse relacionados con compromiso del tracto urinario incluyen cistitis y cambios irritativos como urgencia, frecuencia, nicturia, tenesmo vesical hasta dolor suprapúbico y hematuria (3). La relación entre el dolor pélvico crónico y la EI no es clara, pero se encuentra en más de la mitad de las pacientes. Existen argumentos histológicos y fisiopatológicos del dolor relacionados con compresión o infiltración de los nervios del espacio pélvico subperitoneal (17).
DIAGNÓSTICO
Realizar el diagnóstico de la (EI) implica un complemento entre la historia clínica, el examen físico que incluya el tacto recto-vaginal y algunas ayudas de imagenología. Algunos autores recomiendan incluir en la historia clínica un cuestionario estandarizado para un mejor enfoque de la paciente (18,19).
Las ayudas diagnósticas que se reportan en la literatura van desde la ecografía transrectal (20- 22) hasta la resonancia magnética (23,24). La ecografía transrectal y la colonoscopía permiten aclarar el grado de infiltración de la pared; el enema baritado permite identificar el grado de estenosis, la longitud y características de extraluminidad del proceso; el tránsito intestinal identifica el compromiso del intestino delgado y del área ileocecal, y la resonancia determina el compromiso de la región del colon (19,25-29).
La evaluación clínica durante la menstruación aumenta la posibilidad del diagnóstico, pero el diagnóstico definitivo se confirma con la resección y la valoración de la profundidad de la infiltración (20).
TRATAMIENTO: CONCEPTOS GENERALES
Los conceptos sobre el tratamiento han cambiado en el tiempo, es así como para algunos autores el manejo farmacológico permite dejar inactivas las lesiones (30). Pero el uso de diferentes escalas para medir el dolor en los diferentes estudios no ha permitido evaluar la verdadera eficacia y respuesta al dolor de dichos medicamentos (31). Además, la causa del dolor podría ser multifactorial, e incluye problemas ginecológicos, urológicos y del sistema músculo esquelético, así como trastornos de la personalidad y disfunciones sexuales (32).
Varios autores consideran que la cirugía permite el manejo óptimo de la endometriosis profunda, al resecar el tejido endometrial en su totalidad y obtener mejores resultados en el tiempo, disminuyendo la presencia de síntomas dolorosos y las recaídas (33-40).
En la década de los 80 y 90 era claro que el tratamiento médico tenía un papel importante en el manejo del dolor en las pacientes con (EI), permitiendo la regresión de la enfermedad transitoriamente, ya que al suspender los fármacos los síntomas se reactivaban (41,42), y el tratamiento quirúrgico podría ser necesario (4,43).
El uso de terapia farmacológica prequirúrgica tuvo opiniones contradictorias: para algunos la cirugía era más fácil por la disminución del tamaño de las lesiones, la vascularización y la inflamación (4,42- 45), mientras para otros autores era más difícil porque el tejido era más friable (46).
El uso de medicamentos posquirúrgicos fue recomendado rutinariamente cuando la cirugía se había realizado de manera incompleta (47-48). La eficacia fue similar con relación al tamaño y disminución de los síntomas tanto con los análogos de la hormona que estimula la producción de gonadotrofinas humanas (GnRH) como con el danazol, aunque estos síntomas podían recurrir a los 5 años en el 74,4 % de los casos (25,48-50).
En 1998, Vercellini y cols. tenían claro que el tratamiento médico no curaba la endometriosis, permitía quiescencia de lesiones activas y que en muchos casos de enfermedad avanzada, la cirugía era la solución (37). Estos conceptos continuaron por varios años y en una revisión realizada por Kwok y cols. (2001) concluyen que el tratamiento farmacológico debe ser la elección y la cirugía puede ser necesaria para el manejo de los síntomas en pacientes con endometriosis infiltrante si el tratamiento médico no logró la mejoría (27).
Posteriormente Vercellini y cols. (2004), plantean dos importantes conceptos:
1. La endometriosis infiltrante ha sido tratada con buenos resultados con diferentes medicamentos como el danazol, análogos de la GnRH, progestinas y combinación de estrógenos y progestágenos.
2. Reafirman el mismo concepto de 1998 "...los medicamentos inducen reposo de las lesiones profundas de endometriosis y deben ser usados en circunstancias específicas. Los progestágenos deben ser de primera línea, pero en muchos casos por la severidad de la enfermedad infiltrativa, la cirugía es la solución" (3,37).
Chopin y cols. (2005), refieren que el tratamiento farmacológico prequirúrgico a pesar de disminuir el tamaño de las lesiones puede pasar por alto lesiones durante la cirugía y aumentar el riesgo de recurrencia, y como recomendación final sugieren nuevos ensayos prospectivos para definir el verdadero papel del tratamiento farmacológico prequirúrgico (51).
El Grupo ESHRE en el 2005 (52), recomienda que el manejo de la (EI) se realice por un grupo de expertos, ya que es una entidad compleja y amerita manejo multidisciplinario, y que la cirugía laparoscópica avanzada o la laparotomía es la opción recomendada.
Aunque actualmente la cirugía con resección amplia del tejido donde se encuentra la enfermedad es la primera elección, teniendo en cuenta los riesgos propios de la intervención quirúrgica, el tratamiento farmacológico sigue vigente para casos específicos. Estas indicaciones incluyen (3,28,29):
• Mujer con múltiples cirugías por endometriosis y actualmente con dolor.
• La cirugía no es aceptada por el paciente o no es oportuna.
• Cirugías técnicamente difíciles, por lo tanto incompletas.
• Cirugías completas y actualmente sintomáticas.
• Posponer cirugía por trabajo, estudio o problemas familiares.
• Los riesgos son mayores que los beneficios, con mayor morbilidad y posibilidad de complicaciones.
• Los síntomas dolorosos de la endometriosis.
• Pacientes que sicológicamente no toleran la cirugía.
• Lugares donde la enfermedad es inoperable.
TRATAMIENTO SEGÚN LA UBICACIÓN
Fondo de saco anterior
Vejiga
Existen diferentes etiologías con relación a esta localización, incluyendo el reflujo tubárico de células endometriales al peritoneo, extensión de adenomiosis de la pared anterior uterina y la metaplasia subperitoneal mulleriana del septo vesico vaginal (3,53). Los síntomas más frecuentes están relacionados con cistitis y cambios irritativos como urgencia, frecuencia, nicturia, tenesmo vesical y dolor suprapúbico (54,55). Para el diagnóstico se utiliza ecografía y puede observarse una lesión heterogénea, hiperecoica, intraluminal, y vegetación cónica. También puede utilizarse pielografía intravenosa y resonancia magnética (3).
El tratamiento quirúrgico ha sido reportado como seguro y efectivo por varios autores (54-56). El uso de fármacos ha sido referido por diferentes autores en los últimos años con resultados contradictorios (3, 55- 58). Westney y cols. (2000) (57), reportaron la mejoría de 13 mujeres con endometriosis vesical y sintomáticas, quienes recibieron bajas dosis de anticonceptivos orales, disminución de la dosis de estrógenos que estaban tomando o con el inicio de progestágenos; se siguieron cada 3 meses por un promedio de 18,6 meses, y 12 de ellas reportaron resolución parcial o completa de los síntomas, y el tratamiento fue suficiente para no tener que cambiar de medicación. Estos datos son diferentes a los reportados por Price y cols. (1996) quienes informan recurrencia de los síntomas en 14 de las 16 pacientes con tratamiento farmacológico y ninguna recurrencia en las 21 pacientes que tuvieron tratamiento quirúrgico (58).
Fondo de saco rectovaginal posterior
El compromiso rectovaginal en la (EI) se presenta en un 5-10 % de las pacientes. Generalmente se sospecha por los síntomas referidos (dispareunia profunda, disquexia y dismenorrea); al examen físico se palpa un nódulo en esta región (3). Actualmente no hay consenso del mejor camino para el abordaje de estas lesiones, aunque existen múltiples aproximaciones que incluye el no realizar la cirugía por las dificultades de acceso a este lugar hasta nodulectomía parcial, total o la resección de un segmento de recto (59-62). Es así como el tratamiento farmacológico es una opción cuando los riesgos quirúrgicos sean mayores que los beneficios.
En la última década diferentes medicamentos se han utilizado en el tratamiento de la endometriosis del tabique rectovaginal: Koninckx y cols. (1996) en un estudio prospectivo reportaron los efectos de análogos de la GnRH durante 3 meses previos a la cirugía de endometriosis del tabique rectovaginal, refiriendo menor sangrado y mas fácil disección (42). Mizutani y cols. (1999) reportaron la supresión y apoptosis de la actividad proliferativa de la célula de la glándula endometriósica en endometriosis rectovaginal con el uso de agonistas de la GnRH (63).
El uso del anillo vaginal de danazol fue reportado por Igarashi y cols. (1998) quienes utilizaron dicho medicamento en 42 mujeres vía vaginal en dosis de 1 500 mg. La dismenorrea mejoró en 41 (97,6 %) pacientes y las lesiones disminuyeron clínicamente y no se encontraron en 36 (85,7 %) ecografías. Los valores de danazol en sangre fueron bajos, al parecer por su gran difusión local. Esta medicamento mostró beneficios en corto tiempo al mejorar los síntomas dolorosos de la endometriosis y disminución del tamaño del nódulo a los 3 y 7 meses respectivamente; el embarazo fue posible en 17 de 31 pacientes con infertilidad, probablemente porque la ovulación puede ocurrir y hay niveles bajos en sangre, adicionalmente los efectos colaterales son escasos comparados con la vía oral (64).
En el 2000 Fedele y cols. reportaron poca respuesta en pacientes con endometriosis sintomática del tabique recto-vaginal utilizando una ampolla mensual de análogos de la GnRH durante 6 meses, ya que el nódulo aumentó de tamaño y los síntomas recurrieron a los 6 y 12 meses de suspender el medicamento, los autores recomendaron realizar más estudios con un mayor número de pacientes y este medicamento no considerarlo como una alternativa a la cirugía (65). El mismo grupo en el 2001 evaluó los resultados del uso del sistema intrauterino con levonorgestrel (SIU-LNG) durante 12 meses, en 11 pacientes con endometriosis sintomática del tabique rectovaginal y encontró disminución de los síntomas dolorosos y disminución del tamaño del nódulo según los hallazgos de la ecografía transvaginal y transrectal (66). Estos resultados confirman lo reportado en el 2003 por Vercellini y cols. al encontrar disminución de los síntomas dolorosos de la endometriosis al colocar el SIU-LNG en el postquirúrgico de pacientes con cirugía para endometriosis tipo I-IV comparado con el grupo control (manejo expectante). Una posible explicación que dan los autores es el efecto local del medicamento en focos de endometriosis profunda cerca al istmo y cérvix, además de disminuir la inflamación intra y perilesional. Sin embargo recomiendan realizar estudios aleatorizados y con mayor número de pacientes (67).
Wang y cols. (2003) reportaron el tratamiento con análogos de la GnRH con 3,75 mg IM por 3 meses, en 10 pacientes, las cuales mejoraron de los síntomas dolorosos y del tamaño del nódulo recto vaginal; sin embargo los síntomas reaparecieron al suspender el medicamento y el tamaño del nódulo aumentó a los 3 meses. Todas las pacientes fueron llevadas a cirugía, pero la laparoscopia sólo fue efectiva en 4 de las 10 pacientes (68).
Un ensayo clínico publicado por Vercellini y cols. (2005) utilizando bajas dosis de estrógenos y progestágenos vs. solo progestágenos (etinil-estradiol oral 0,01 mg+ acetato de ciproterona 3 mg/día o acetato de noretindrona 2,5 mg/día), mostró mejoría a los 12 meses de seguimiento sin diferencia entre los grupos con relación a los síntomas (dismenorrea, dispareunia profunda, dolor pélvico no menstrual y disquexia), la mayoría de las pacientes estaban satisfechas luego del tratamiento (69).
La eficacia del danazol 200 mg vaginal durante 1 año, fue reportada por Razzi y cols. (2007) en un estudio prospectivo no aleatorizado, quienes encontraron mejoría de los síntomas dolorosos de la endometriosis utilizando una escala análoga visual a los 3 meses y disminución total de los síntomas en el control de los 6 meses y 12 meses, mientras que la disminución en el tamaño del nódulo se observó con la evaluación ecográfica de los 6 meses (70).
Koninckx y cols. (2008) reportaron un ensayo clínico controlado en 21 mujeres con síntomas dolorosos y nódulo del tabique de por lo menos 1 cm, a quienes se les administró 3 infusiones de un anti- TNF (anticuerpos monoclonales) correspondiente al infliximab (5 mg /kg) o placebo, estas pacientes fueron intervenidas quirúrgicamente a los 3 meses de terminar las dosis, sin encontrar diferencias entre los grupos (71).
Endometriosis intestinal
La endometriosis intestinal se presenta en el 5,3 % de las pacientes y la ubicación más frecuente en el intestino es el recto sigmoides (70 % - 93 %) (9). No existe una guía de manejo definida para el estudio de estas pacientes. La mayoría consultan por síntomas gastrointestinales, aunque pueden ser asintomáticas. El diagnóstico es realizado con varias ayudas como enema de doble contraste, eco transvaginal y transrectal, y resonancia magnética.
El tratamiento depende de la extensión, localización y penetración de estas lesiones (9). El manejo médico es especulativo. El manejo expectante depende de los riesgos y la severidad de los síntomas, pero es claro que éste no erradica la enfermedad y debe darse por períodos corto debido a los efectos colaterales (9). La cirugía incluye desde la nodulectomía hasta resección del segmento (9,76). Las complicaciones posteriores a la cirugía son de aproximadamente del 9,4 a 10 % según diferentes autores, las cuales van desde infecciones y fístulas hasta disfunciones urinarias y sexuales (9,73,74).
Se ha observado que pacientes con largas lesiones intestinales podrían beneficiarse de tratamiento médico, porque la endometriosis se asocia con fibrosis y esclerosis de la pared intestinal, aunque Porpora y cols. reportaron buenos resultados en casos muy específicos utilizando análogos (77), no existen estudios que muestren los efectos de los medicamentos sobre la endometriosis intestinal (72) y generalmente en esta localización los síntomas recurren o persisten cuando es suspendida la terapia médica (75,76). Se recomienda que pacientes con esta enfermedad sean tratadas en centros de referencia para dicha entidad, para lograr un adecuado diagnóstico, tratamiento y seguimiento (78).
Endometriosis ureteral
El compromiso ureteral es poco común, se encuentra en el 2 % de las pacientes con endometriosis y en el 15 % de las que tienen compromiso genito urinario; puede ser asintomático o cursar con síntomas difusos, que van desde disuria intermitente, dolor en el flanco o abdomen, hasta cólico renal y daño renal progresivo (55,79, 80). La urografía con resonancia magnética y la pielografía tienen una buena aproximación para diferenciar cuando lesión es intrínseca o extrínseca (37,81). La urografía excretora detecta lesiones intrínsecas y el urotac uretero hidro nefrosis (55,82).
El tratamiento médico no ha sido efectivo cuando existe compromiso ureteral, solo hay regresión parcial de la enfermedad (83) y el tratamiento postquirúrgico ha reportado resultados contradictorios (55,84-86). Antonelle y cols (2006) reportaron el manejo complementario con análogos de la GnRH luego de la cirugía en 30 pacientes con endometriosis del tracto urinario (15 de ellas tenían compromiso ureteral exclusivo; 4 ureteral y vesical), y a los 56 meses de seguimiento todas estaban asintomáticas (87).
La cirugía laparoscópica es una opción, aún en procedimientos tradicionalmente realizados por laparotomía (Ghezzi 2007), y el manejo conservador para liberar el uréter y remover el tejido es suficiente (ureterolisis) cuando existe obstrucción parcial del uréter, pero puede ser necesaria la resección parcial y ureteroureterostomía o ureteroneocistostomía si el compromiso ureteral es severo (88). Cuando existe nódulo del tabique rectovaginal debe realizarse ureterolisis previo a la resección del nódulo para reconocer y evitar daños mayores, idealmente utilizando el catéter doble JJ (55,82).
Endometriosis del ligamento útero sacro
La endometriosis infiltrante de los ligamentos útero sacros se encuentra hasta en un 35 a 50 % (5,27), la dispareunia profunda es el síntoma más frecuente alterando su actitud hacia la vida sexual (89). En el examen físico se puede palpar induración de los ligamentos útero sacros y se ha reportado endometriomas en el 45 % de las pacientes (27). La ecografía transrectal puede servir como ayuda diagnóstica complementaria, aunque la laparoscopia y el estudio histológico confirman el resultado.
En esta localización también se han descrito el tratamiento farmacológico y quirúrgico. En un estudio reportado por Ferrero y col., en el 2007, la cirugía y el uso de análogos mejoraron las condiciones de vida sexual y se disminuyó la intensidad de la dispareunia profunda, aún 12 meses luego del procedimiento comparado con el grupo placebo (90). Un reporte de Chapron y col. (1996) mostró mejoría en 21 pacientes luego de la cirugía al año de seguimiento con relación a algunos síntomas de la dismenorrea (84,2 %), dispareunia (94,1 %) y el dolor pélvico crónico (77,7 %) (91).
CONCLUSIONES
La endometriosis infiltrante o profunda es una enfermedad multisistémica que debe ser manejada por un equipo multidisciplinario. Es esencial una historia clínica con énfasis en los síntomas dolorosos de la endometriosis que incluyen la dismenorrea, la dispareunia y la disquexia, un buen examen físico con énfasis en la pelvis y la adecuada utilización de las diferentes ayudas diagnósticas dependiendo de los síntomas u órganos comprometidos.
El tratamiento farmacológico en la endometriosis infiltrativa es una conducta vigente y con indicaciones precisas que pudiera ser la opción principal o complementaria, pero la presencia de los efectos adversos o las recurrencias de los síntomas o las lesiones, permiten a la cirugía ser una opción más efectiva en el tiempo dependiendo del sitio de ubicación y el compromiso de los diferentes órganos.
A pesar de que el nivel de evidencia es variable (I y III), ella aporta información clara sobre la mejoría de los síntomas dolorosos de la endometriosis infiltrante con el tratamiento médico y/o quirúrgico; sin embargo se recomiendan más estudios aleatorizados con mayor número de pacientes y mayor seguimiento.
Agradecimientos
Al grupo de profesores de cirugía endoscópica de la Universidad CES.
Conflicto de intereses: ninguno declarado
REFERENCIAS
1. Von lockyerbc. Adenomyoma in the rectouterine and rectovaginal septa. Proc R Soc Med (obstec) 1913; 6:112-120. [ Links ]
2. Koninckx PR, Meuleman C, Demeyere S, et al. Suggestive evidence that pelvic endometriosis is a progressive disease, whereas deeply infiltrating endometriosis is associated with pelvic pain. Fertil Steril 1991; 5:759-765. [ Links ]
3. Vercellini P, Frontino G, Pietropaolo G, Gattei U, Daguati R, Crosignani PG. Deep endometriosis: definition, pathogenesis, and clinical management. J Am Assoc Gynecol Laparosc 2004; 11:153-161. [ Links ]
4. Koninckx PR, Martin D. Surgical treatment of deeply infiltrating endometriosis. In: Shaw RW, editor. Endometriosis, Current Understanding and Management. Oxford: Blackwell Scientific 1995: 264-281. [ Links ]
5. Cornillie FJ, Oosterlynck D, Lauweryns JM, Koninckx PR. Deeply infiltrating pelvic endometriosis: Histology and clinical significance.Fertil Steril 1990; 53:978-983. [ Links ]
6. Chapron C, Fauconnier A, Vieira M, Barakat H, Dousset B, Pansini V, Vacher- Lavenu MC, Dubuisson JB. Anatomical distribution of deeply infiltrating endometriosis: surgical implications and proposition for a classification. Hum Reprod 2003 Jan; 18(1):157-161. [ Links ]
7. Martin DC, Batt RE. Retrocervical, retrovaginal pouch, and rectovaginal septum endometriosis. J Am Assoc Gynecol Laparosc 2001; 8:12-17. [ Links ]
8. Redwine DB. Conservative laparoscopic excision of endometriosis by sharp dissection: life-table analysis of reoperation and persistent or recurrent disease. Fertil Steril 1991; 56:628- 634. [ Links ]
9. Ret Dávalos ML, De Cicco C, D'Hoore A, De Decker B, Koninckx PR.Outcome after rectum or sigmoid resection: A review for gynecologists. Journal of Minimally Invasive Gynecology 2007;14: 33-38. [ Links ]
10. Chapron C, Chopin N, Borghese B, Foulot H, Dousset B, Vacher-Lavenu M, Vieira M, Hasan W, Bricou A. Deeply infiltrating endometriosis: pathogenetic implications of the anatomical distribution. Human Reproduction 2006; 21(7):1839-1845. [ Links ]
11. Martin D, Hubert G, Levy B. Depth of infiltration of endometriosis. J Gynecol Surg 1989; 5:55-60. [ Links ]
12. Koninckx PR, Martin DC. Deep endometriosis: A consequence of infiltration or retraction or possibly adenomyosis externa? Fertil Steril 1992; 58:924-928. [ Links ]
13. Donnez J, Nisolle M, Gillerot S, Smets M, Bassil S, Casanas-Roux F.. Rectovaginal septum adenomyotic nodules: A series of 500 cases. Br J Obstet Gynaecol 1997; 104:1014-1018. [ Links ]
14. Redwine DB. Laparoscopic en bloc resection for treatment of the obliterated cul-de-sac in endometriosis. J Reprod Med 1992; 37:695- 698. [ Links ]
15. Lauweryns JM, et al. Deeply infiltrating pelvic endometriosis: Histology and clinical significance. Fertil Steril 1990;53:978-983. [ Links ]
16. Vercellini P, Trespidi L, De Giorgi O, Cortesi I, Parazzini F, Crosignani PG.. Endometriosis and pelvic pain: relation to disease stage and localization. Fertil Steril 1996; 65:299-304. [ Links ]
17. Fauconnier A.Chapron C. Endometriosis and pelvic pain: epidemiological evidence of the relationship and implications. Human Reproduction Update 2005; 111(6) 595-606. [ Links ]
18. Donnez J, Pirard C, Smets M, Jadoul P, Squifflet J. Surgical management of endometriosis. Best Pract Res Clin Obstet Gynaecol 2004; 18(2):329-348. [ Links ]
19. Chapron C, Barakat H, Fritel X, Dubuisson JB, Bréart G, Fauconnier A. Presurgical diagnosis of posterior deep infiltrating endometriosis based on a standardized questionnaire Hum Reprod 2005 Feb;20(2):507-513. [ Links ]
20. Koninckx PR, Meuleman C, Oosterlynck D, Cornillie FJ.. Diagnosis of deep endometriosis by clinical examination during menstruation and plasma CA-125 concentration. Fertil Steril 1996; 65:280-287. [ Links ]
21. Ohba T, Mizutani H, Maeda T, Matsuura K, Okamura H.. Evaluation of endometriosis in uterosacral ligaments by tranrectal ultrasonograpy. Hum Reprod 1996;11:2014- 2017. [ Links ] 22. Chapron C, Dumontier I, Dousset B, Fritel X, Tardif D, Roseau G, Chaussade S, Couturier D, Dubuisson JB.. Results and role of rectal endoscopic ultrasonography for patients with deep pelvic endometriosis. Hum Reprod 1998;13:2266-2270. [ Links ]
23. Ha HK, Lim YT, Kim HS et al. Diagnosis of pelvic endometriosis: Fat-suppressed T1-weighted vs conventional MR images. American Journal of Roentgenology 1994;163:127-131. [ Links ]
24. Takahashi K, Okada S, Ozaki T, Kitao M, Sugimura K.. Diagnosis of pelvic endometriosis by magnetic resonance imaging using 'fatsaturation' technique. Fertil Steril 1994; 62:973-977. [ Links ]
25. Koninckx PR, Martin D. Treatment of deeply infiltrating endometriosis. Curr Opin Obstet Gynecol 1994; 6(3):231-241. [ Links ]
26. Kaori Koga, Yutaka Osuga, Tetsu Yano, Mikio Momoeda, Osamu Yoshino, Yasushi Hirota, Koji Kugu, Osamu Nishii, Osamu Tsutsumi,Yuji Taketani. Characteristic images of deeply infiltrating rectosigmoid endometriosis on transvaginal and transrectal ultrasonography Human Reproduction 2003; 18 (6):1328-1333. [ Links ]
27. Kwok A, Lam A, Ford R. Deeply infiltrating endometriosis: implications, diagnosis, and management. Obstet Gynecol Surv. 2001; 56(3):168-177. [ Links ]
28. Green Top Guideline on the investigation and management of endometriosis, produced by the Royal College of Obstetricians and Gynaecologists. (www.rcog.org.uk) [ Links ]
29. Deffieux X, Raibaut P, Hubeaux K, Ismael SS, Amarenco G. Voiding dysfunction after surgical resection of deeply infiltrating endometriosis: pathophysiology and management. Gynecol Obstet Fertil 2007; 35 Suppl 1:S8-13 [ Links ]
30. Brosens IA , Verleyen A, Cornillie F. The morphologic effect of short-term medical therapy of endometriosis. Am J Obstet Gynecol 1987;157:1215-1221. [ Links ]
31. Mahmood TA, Templeton A. The impact of treatment on the natural history of endometriosis. Hum Reprod 1990;5:965- 970. [ Links ]
32. Gomibuchi H, Taketani Y, Doi M, Yoshida K, Mizukawa H, Kaneko M, Kohda K, Takei T, Kimura Y, Liang SG, et al.. Is personality involved in the expression of dysmenorrhea in patients with endometriosis? Am J Obstet Gynecol 1993; 169:723-725. [ Links ]
33. Reich H, McGlynn F, Salvat J. Laparoscopic treatment of cul-de-sac obliteration secondary to retrocervical deep fibrotic endometriosis J Reprod Med. 1991; 36:516-522. [ Links ]
34. Nezhat C, Nezhat F, Pennington E. Laparoscopic treatment of infiltrative rectosigmoid colon and rectovaginal septum endometriosis by the technique of videolaparoscopy and the CO2 laser. Br J Obstet Gynaecol 1992; 99:664-667. [ Links ]
35. Crosignani PG, Vercellini P. Conservative surgery for severe endometriosis: should laparotomy be abandoned definitively? Hum Reprod. 1995;10:2412-2418. [ Links ]
36. Crosignani PG, Vercellini P, Biffignandi F, Costantini W, Cortesi I, Imparato E.. Laparoscopy versus laparotomy in conservative surgical treatment for severe endometriosis. Fertil Steril. 1996;66:706-711. [ Links ]
37. Vercellini P, Pisacreta A, De Giorgi O, et al: Management of advanced endometriosis. In Fertility and Reproductive Medicine. Edited by RD Kempers, J Cohen, AF Haney, JB Younger. Amsterdam, Elsevier Science B.V., 1998, pp 369-386. [ Links ]
38. Chapron C, Fritel X, Dubuisson DB. Fertility after laparoscopic management of deep endometriosis infiltrating uterosacral ligaments.Hum Reprod 1999; 14:329-332. [ Links ]
39. Chapron C, Dubuisson JB, Fritel X, Fernandez B, Poncelet C, Béguin S, Pinelli L. Operative management of deep endometriosis infiltrating the uterosacral ligaments. J Am Assoc Gynecol Laparosc 1999;6:31-37. [ Links ]
40. Redwine DB, Wright JT. Laparoscopic treatment of complete obliteration of the cul-de-sac associated with endometriosis: long-term follow- up of en bloc resection. Fertil Steril 2001; 76:358-365. [ Links ]
41. Lindsay PC. Medical and endocrine modulatory treatments. In: Shaw RW, ed. Endometriosis, Current Understanding and Management. Oxford: Blackwell, 1995. [ Links ]
42. Koninckx PR, Timmermans B, Meuleman C, Penninckx F. Complications of CO2-laser endoscopic excision of deep endometriosis. Hum Reprod 1996 Oct;11(10):2263-2268. [ Links ]
43. Nezhat, C and Nezhat, F. Laparoscopic surgery with the new tuned high energy pulsed CO2 laser J GynaecoL Surg 1992; 8: 251-255. [ Links ]
44. Donnez J, Lemaire-Rubbers M, Karaman Y, Nisolle-Pochet M, Casanas-Roux F.. Combined hormonal and microsurgical therapy in infertile women with endometriosis. Fertil Steril 1987;48:239-242. [ Links ]
45. Audebert A, Descamps P, Marret H, Ory- Lavollee L, Bailleul F, Hamamah S. Pre or postoperative medical treatment with nafarelin in stage III-IV endometriosis: a French multicenter study. Eur J Obstet Gynecol Reprod Biol 1998; 79:145-148. [ Links ]
46. Buttram VC, Belue JB, Reiter R. Interim report of a study of danazol for the treatment of endometriosis. Fertil Steril 1982; 37:478-483. [ Links ]
47. Telima S, Ronnberg L, Kauppila A. Placebocontrolled comparison of danazol and highdose medroxyprogesterone acetate in the treatment of endometriosis after conservative surgery. Gynecol Endocrinol 1987; 1:363-371. [ Links ]
48. Hornstein MD,Hemmings R, Yuzpe AA, Heinrichs WL. Use of nafarelin versus placebo after reductive laparoscopic surgery for endometriosis. Feril Steril 1997;68(5):860-864. [ Links ]
49. Cirkel U. Medical treatment of symptomatic endometriosis. Hum Reprod 1996;11(Suppl 3):89-101. [ Links ]
50. Waller KG, Shaw RW. Gonadotropin-releasing hormone analogues for the treatment of endometriosis: Long- term followup. Fertil Steril 1993; 59:511-515. [ Links ]
51. Chopin N, Vieira M, Borghese B, Foulot H, Dousset B, Coste J, Mignon A, Fauconnier A, Chapron C. Operative management of deeply infiltrating endometriosis: results on pelvic pain symptoms according to a surgical classification. J Minim Invasive Gynecol 2005 Mar- Apr;12(2):106-112 [ Links ]
52. Kennedy S, Bergqvist A, Chapron C, D'Hooghe T, Dunselman G, Greb R, Hummelshoj L, Prentice A, Saridogan E. ESHRE guideline for the diagnosis and treatment of endometriosis. Human Reproduction 2005;20 (10): 2698- 2704. [ Links ]
53. Donez J, Vercellini P, Frontino G, Pisacreta A; De Giorgi O, Cattaneo M, Crosignani P. The pathogenesis of bladder detrusor endometriosis. Am J Obstet Gynecol 2002; 187:538-542. [ Links ]
54. Langebrekke A, Istre O, Busund B, Johannessen HO, Ovigstad E. Endoscopic treatment of deep infiltrating endometriosis (DIE) involving the bladder and rectosigmoid colon.Acta obstet Gynecol Scand 2006;85(6):712-715. [ Links ]
55. A. Marcus Gustilo-Ashby, and Marie Fidela R. Paraiso. Treatment of urinary tract endometriosis.Journal of Minimally Invasive Gynecology (2006) 13, 559-565. [ Links ]
56. Chapron C, Dubuisson JB. Laparoscopic management of bladder endometriosis. Acta Obstet Gynecol Scand 1999;78:887- 890. [ Links ]
57. Westney OL, Amundsen CL, McGuire EJ: Bladder endometriosis: Conservative management. J Urol 2000; 163:1814-1817. [ Links ]
58. Price DT, Maloney KE, Ibrahim GK, Cundiff GW, Leder RA, Anderson EE. Vesical endometriosis: report of two cases and review of the literature. Urology 1996;48:639-643. [ Links ]
59. Fedele L, Bianchi S, Zanconato G, Bettoni G, Gotsc h F. Long-term follow-up after conservative surgery for rectovaginal endometriosis. Am J Obstet Gynecol 2004;190:1020-1024. [ Links ]
60. Ford J, English J, Miles WA, Giannopoulos T. Pain, quality of life and complications following the radical resection of rectovaginal endometriosis. BJOG 2004;111:353-356. [ Links ]
61. Donnez J, Smets M, Jadoul P, Pirard C, Squifflet J. Laparoscopic management of peritoneal endometriosis, endometriotic cysts, and rectovaginal adenomyosis. Ann N Y Acad Sci 2003;997:274-278 [ Links ]
62. Chapron C, Dubuisson JB, Chopin N, Foulot H, Jacob S, Vieira M, Barakat H, Fauconnier A. Deep pelvic endometriosis: management and proposal for a ''surgical classification''. Gynecol Obstet Fertil 2003;31:197-206. [ Links ]
63. Mizutani T, Sugihara A, Nakamuro K, Suehara N, Terada N.The gonadotropin-releasing hormone agonist leuprolide acetate induces apoptosis and suppresses cell proliferative activity in rectovaginal endometriosis. Am J Obstet Gynecol 1999 Sep;181(3):750-751. [ Links ]
64. Igarashi M, Iizuka M, Abe Y, Ibuki Y. Novel vaginal danazol ring therapy for pelvic endometriosis, in particular deeply infiltrating endometriosis. Hum Reprod 1998;13:1952- 1956. [ Links ]
65. Fedele L, Bianchi S, Zanconato G, Tozzi L, Raffaelli R. Gonadotropin-releasing hormone agonist treatment for endometriosis of the rectovaginal septum. Am J Obstet Gynecol 2000 Dec;183(6):1462-1467. [ Links ]
66. Fedele L, Bianchi S, Zanconato G, Portuese A, Raffaelli R. Use of a levonorgestrel-releasing intrauterine device in the treatment of rectovaginal endometriosis Fertil Steril 2001 Mar;75(3):485-488. [ Links ]
67. Vercellini P, Frontino G, De Giorgi O, Aimi G,Zaina B, Crosignani PG. Comparison of a levonorgestrel-releasing intrauterine device versus expectant management after conservative surgery for symptomatic endometriosis: a pilot study. Fertil Steril 2003; 80:3. 2263-2268. [ Links ]
68. Wang HB, Lang JH, Leng JH, Liu ZF, Sun DW, Zhu L. Clinical study about diagnosis and management on 10 women with rectovaginal endometriosis. The New Englend Journal of Medicine 2003. May;38 (5): 277-279. [ Links ]
69. Vercellini P, Pietropaolo G, De Giorgi O, Pasin R, Chiodini A, Crosignani PG. Treatment of symptomatic rectovaginal endometriosis with an estrogen-progestogen combination versus low-dose norethindrone acetate. Fertil Steril 2005;84:1375-1387. [ Links ]
70. Razzi S, Luisi S, Calonaci F, Altomare A, Bocchi C,Petraglia F. Vaginal Danazol safe, effective in recurrent deeply infiltrating endometriosis. Fertil Steril 2007;88:789-794. [ Links ]
71. Koninckx P.R, Craessaerts M, Timmerman D, Cornillie F. Anti-TNF-a treatment for deep endometriosis-associated pain: a randomized placebo-controlled trial. Human Reproduction 2008;.23(9): 2017-2022. [ Links ]
72. Remorgida V, Ferrero S, Fulcheri E, Ragni N,. Martin D. bowel endometriosis: presentation, diagnosis, and treatment. Obstetrical and Gynecological Survey 2007; 62 (7):461-469. [ Links ]
73. Ribeiro F, Rodrigues I, Kehdi L, Rossini H, Abdalla N, Donadio T. Laparoscopic resection of intestinal endometriosis: A 5-year experience. Journal of Minimally Invasive Gynecology 2006;13 (5): 442-446. [ Links ]
74. Mereu L , Ruffo G, Landi S, Barbieri F, Zaccoletti R, Fiaccavento A, Stepniewska A, Pontrelli G , Minelli L. Laparoscopic treatment of deep endometriosis with segmental colorectal resection: Short-term morbidity. Journal of Minimally Invasive Gynecology 2007; 14 (4): 463 - 469. [ Links ]
75. Verspyck E, Lefranc JP, Guyard B et al. Treatment of bowel endometriosis: a report of six cases of colorectal endometriosis and a survey of the literature. Eur J Obstet Gynecol Reprod Biol 1997;71:81-84. [ Links ]
76. Thomassin I, Bazot M, Detchev R, et al. Symptoms before and after surgical removal of colorectal endometriosis that are assessed by magnetic resonance imaging and rectal endoscopic sonography. Am J Obstet Gynecol 2004;190:1264-1271. [ Links ]
77. Porpora MG, Pallante D, Ferro A, et al. Intestinal endometriosis without evidente pelvic focio treated with gonadotropina releasing hormone agonista. Eur J Obstet Gynecol Reprod Biol 2005; 125:265-266. [ Links ]
78. T.D'Hooghe and L.Hummelshoj. Multidisciplinary centres/networks of excellence for endometriosismanagement and research: a proposal. Human Reproduction 2006; 21( 11): 2743-2748. [ Links ]
79. Comiter CV. Endometriosis of the urinary tract. Urol Clin North Am 2002;29:625-635. [ Links ]
80. Vercellini P, Pisacreta A, Pesole A, Vicentini S, Stellato G, Crosignani PG. Is ureteral endometriosis an asymmetric disease? BJOG Int J Obstet Gynaecol 2000; 107:559-561. [ Links ]
81. Donnez J, Nisolle M, Squifflet J. Ureteral endometriosis: a complication of rectovaginal endometriotic (adenomyotic) nodules. Fertil Steril 2002; 77:32- 37. [ Links ]
82. Frenna V, Santos L, Ohana E, Bailey C, Wattiez A.. Laparoscopic management of ureteral endometriosis: Our experience. Journal of Minimally Invasive Gynecology 2007; 14(2):169-171. [ Links ]
83. Rivlin ME, Miller JD, Krueger RP, Patel RB, Bower JD. Leuprolide acetate in the management of ureteral obstruction caused by endometriosis. Obstet Gynecol 1990; 75:532-536. [ Links ]
84. Matsuura K, Kawasaki N, Oka M, Ii H, Maeyama M.. Treatment with danazol of ureteral obstruction caused by endometriosis. Acta Obstet Gynecol Scand 1985;64:339-343. [ Links ]
85. Gardner B, Whitaker RH. The use of danazol for ureteral obstruction caused by endometriosis. J Urol 1981; 125:117-118. [ Links ]
86. Gantt PA, Hunt JB, McDonough PG. Progestin reversal of ureteral endometriosis.Obstet Gynecol 1981; 57:665-667. [ Links ]
87. Antonelli A, Simeone C, Zani D, Sacconi T, Minini G, Canossi E, Cosciani S, et al. Clinical aspects and surgical treatment of urinary tract endometriosis: our experience with 31 cases european urology 2006; 49(6):1093-1098. [ Links ]
88. Ghezzi F, Cromi A, Bergamini V, Bolis P. Management of ureteral endometriosis: areas of controversy. Curr Opin Obstet Gynecol 2007; 19:319-324 [ Links ]
89. Laumann EO, Paik A, Rosen RC. Sexual dysfunction in the United. States: prevalence and predictors. JAMA 1999;281:537- 544. [ Links ]
90. Ferrero S, Abbamonte LH, Parisi M, Ragni N, Remorgida V. Dyspareunia and quality of sex life alter laparoscopic excision of endometriosis and postoperative administration of triptorelin. Fertil Steril 2007; 87: 227-229. [ Links ]
91. Chapron C, Dubuisson J. Laparoscopic treatment of deep endometriosis located on the uterosacral ligaments. Hum Reprod 1996;11:868-873. [ Links ]
Recibido: Diciembre 6 de 2008. Revisado: marzo de 2009. Aceptado: abril de 2009
Forma de citar: Arango A. Endometriosis infiltrante: revisión de tema. Rev CES Med 2009; 23(1):47-60