Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
CES Medicina
versión impresa ISSN 0120-8705
CES Med. v.23 n.2 Medellín jul.(dic. 2009
REPORTE DE CASO
Trombolisis para tromboembolismo pulmonar masivo en la sala de urgencias: reporte de un caso
Thrombolysis in massive pulmonary embolism in emergency room: case report
MARIO ANDRÉS AGUDELO1, JORGE IVÁN COHEN2, JORGE ANDRÉS GIRALDO3, KAROLYNN HALPERT4
1 Especialista en Medicina de Urgencias, Urgentólogo Clínica Soma.
2 Especialista en Medicina de Urgencias, Coordinador Servicio de Urgencias Clínica Soma, Coordinador postgrado Medicina de Urgencias Universidad CES
3 Residente Medicina de Urgencias, Universidad CES.
4 Especialista en Medicina de Urgencias, Urgentólogo Clínica Soma.
RESUMEN
El tromboembolismo pulmonar (TEP) es una posibilidad diagnóstica que obliga a determinar una probabilidad a través del puntaje (score) de Wells, con el fin de evitar subdiagnósticos o realizar diagnósticos tardíos en el servicio de urgencias. En ocasiones el TEP se presenta como una condición amenazante de la vida que requiere intervención inmediata, siendo la trombolisis el tratamiento adecuado cuando se acompaña de inestabilidad hemodinámica y no hay contraindicaciones para su realización. Se presenta el caso de un hombre de 61 años que ingresa a un servicio de urgencias de alto nivel de complejidad, con diagnóstico de TEP masivo y se procede a trombolisis con Alteplase®, obteniéndose adecuada reperfusión de la circulación pulmonar y estabilidad cardiorrespiratoria luego de realizar el procedimiento.
PALABRAS CLAVES
Trombolisis, Tromboembolismo pulmonar, Servicio de urgencias
ABSTRACT
Pulmonary thromboembolism (PTE) is a diagnosis possibility that implies determining a probability with Wells score in order to avoid subdiagnosis or late diagnosis in emergency services. In some occasions, it presents as a life threatening condition that requires immediate intervention. Thrombolysis is the adequate treatment when PTE is accompanied with hemodynamic instability and when there are no counter-indications. The following article describes the case of a 61 year old man who enters a high complexity level emergency service with a diagnosis of massive PTE and thrombolysis is carried out with Alteplase ®. Adequate reperfusion of pulmonary circulation is obtained as well as cardio respiratory stability following the procedure.
KEY WORDS
Thrombolysis, Pulmonary thrombo-embolism, Emergency service
INTRODUCCIÓN
El tromboembolismo pulmonar (TEP) es la obstrucción de la circulación arterial pulmonar, secundaria a un trombo proveniente de la circulación venosa sistémica. El diagnóstico adecuado de TEP es crucial para mejorar la sobrevida a corto y largo plazo, así como las alteraciones cardio - respiratorias, específicamente cor pulmonar en quienes sobreviven. Actualmente es la tercera causa de muerte en Estados Unidos con 50 000 a 100 000 muertes por año y una incidencia anual de 0,5 a 1 por 1 000 habitantes. Se considera que más de la mitad de casos fatales de TEP no se sospechan. Cuando se diagnostica y se trata adecuadamente, tiene una mortalidad aproximada del 3 al 8 %, y en quienes no se diagnostica adecuadamente, la mortalidad aumenta de cuatro a seis veces. En el otro lado se encuentran los pacientes que erróneamente son diagnosticados con TEP, exponiéndolos al riesgo de anticoagulación innecesaria (1).
La terapia fibrinolítica es una opción de tratamiento en pacientes con TEP, indicada básicamente en quienes se presentan en choque cardiogénico o que tienen inestabilidad hemodinámica. Los agentes fibrinolíticos amplifican la conversión de plasminógeno a plasmina, la cual hidroliza la matriz de fibrina del trombo, causando lisis del coágulo inmediatamente (2).
Se presenta el caso de un paciente que ingresó al servicio de urgencias, fue diagnosticado con TEP masivo y se procedió, en la sala de urgencias, a la aplicación de terapia trombolítica, dirigida por un especialista en medicina de urgencias.
DESCRIPCIÓN DEL CASO
Se trata de un hombre de 61 años de edad que ingresó al servicio de urgencias somnoliento, orientado en tiempo, espacio y persona, sudoroso y con disnea. Estos síntomas estuvieron precedidos de dos episodios sincopales con relajación de esfínteres, fue el primer episodio de este tipo en toda su vida. Hace una semana le habían realizado safenectomía del miembro inferior izquierdo. En el examen físico se encontraba con marcada diaforesis, ansioso y con habla entrecortada. Su presión arterial era de 80/60 mmHg, frecuencia cardíaca de 110 latidos por minuto, frecuencia respiratoria de 25 por minuto, la saturación de O2 de 86 con FiO2 del 21 %. El cuello presentaba ingurgitación yugular; la auscultación cardíaca y la pulmonar eran normal. En las extremidades tenía vendaje elástico y se encontró edema en la pierna izquierda.
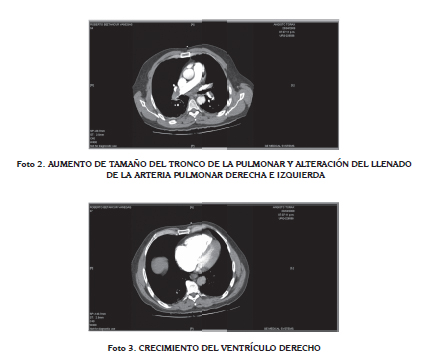
Al aplicar el Score de wells como probabilidad diagnóstica pretest, se encontró alta probabilidad de TEP, por lo que se suministró oxígeno por máscara de no reinhalación. Seguidamente se solicitó una ecocardiografía, la cual reportó: marcada dilatación de las cavidades cardíacas derechas, severa hipoquinesia de la pared libre del ventrículo derecho, ventrículo izquierdo no dilatado con movimiento anormal del séptum especialmente en su segmento distal, función sistólica preservada, regurgitación tricuspídea moderada, cava inferior dilatada sin respuesta inspiratoria, presión de arteria pulmonar 35 mm/Hg. Con el resultado de la ecocardiografía se decide tomar angiotomografía pulmonar la cual reporta: múltiples defectos de llenado en estructuras vasculares de la arteria pulmonar principal derecha y sus ramas para el lóbulo superior e inferior, arterias principales para los lóbulos superior e inferior izquierdo, ramas segmentarias para los lóbulos inferiores (Fotos 1-3).
Teniendo en cuenta el cuadro clínico al ingreso que mostró hipotensión sostenida y dificultad respiratoria y los hallazgos en ecocardiografía transtorácica y angiotomografía, se hace diagnóstico de TEP masivo, por lo que entonces se procede a iniciarse trombolisis con activador tisular del plasminógeno (Alteplase- Actylise ®) 100 U para pasar un bolo de 10 U y los restantes 90 U en infusión para dos horas. Previamente se realizó, en compañía del paciente y la familia, una lista de verificación, no encontrándose contraindicación para el procedimiento, y finalmente se obtuvo consentimiento informado para el mismo.
Se comienza a administrar la infusión del medicamento cuatro horas después de haber ingresado al servicio de urgencias. Se realiza vigilancia estricta con monitorización continua no invasiva en el servicio. Todo el tiempo el paciente presentó taquicardia sostenida, sin desaturación, dificultad respiratoria o arritmias. Treinta minutos después de haber terminado la infusión del medicamento comienzan a aumentar las cifras tensionales y a requerir FiO2 más bajas.
Diez horas luego después de haber finalizado el procedimiento, el paciente se encuentra consciente, tranquilo, sin dificultad respiratoria, con saturación de O2 de 96 %, FiO2 de 28 %, PA 137/91, frecuencia cardíaca 80 por minuto, tolerando la vía oral, con auscultación pulmonar y cardíaca normales, sin ningún tipo de déficit neurológico y diálogo coherente, El paciente continuó 24 horas mas en observación en el servicio de urgencias, y posteriormente fue trasladado a la unidad de hospitalización; desde allí fue dado de alta tres días después, sin complicaciones, sangrados, dificultad respiratoria o requerimiento de oxígeno domiciliario. La ecocardiografía de control mostró adecuada función del ventrículo derecho, sin disquinesias, alteraciones en el séptum o hipertensión pulmonar.
DISCUSIÓN Y REVISIÓN DEL TEMA
Cuando es sospechado el diagnóstico de TEP se debe realizar una evaluación cuidadosa basada en la historia clínica, los factores de riesgo y el examen físico. También deben ser consideradas algunas pruebas adicionales como gases arteriales, radiografía de tórax y electrocardiograma. El abordaje inicial mediante la Escala de predicción clínica de wells (cuadro 1) que otorga una puntuación para cualificar la probabilidad pretest de tener TEP, debe ser realizado a todos los pacientes en quienes se sospeche este evento. Dicha escala producirá un resultado numérico que se clasificará como de baja, moderada o alta probabilidad de tener TEP, y según este resultado se continuará o suspenderá el estudio complementario (3-4).
Se define TEP masivo como la presencia de presión arterial sistólica menor de 90 mm/Hg asociada y como consecuencia del embolismo pulmonar; TEP submasivo como la disfunción del ventrículo derecho asociada al TEP; mientras que el paciente con estabilidad hemodinámica y sin disfunción ventricular derecha se clasificará como TEP no masivo (2).
La definición de choque más ampliamente encontrada en la literatura sobre TEP, se refiere a la presencia de inestabilidad hemodinámica, que se caracteriza por una presión arterial menor de 90 mm/Hg y/o el uso de terapia vasopresora. La falla cardíaca secundaria a TEP masivo resulta de la combinación de un incremento en el stress de la pared e isquemia cardíacas que comprometen la función del ventrículo derecho y afectan la eyección del ventrículo izquierdo. Este mecanismo fisiopatológico es particularmente importante en los pacientes con enfermedad pulmonar crónica de base, porque en ellos, obstrucciones anatómicas más pequeñas conllevan a falla cardíaca aguda más fácilmente. La abolición de la función cardíaca se presentará dentro de las primeras dos horas del inicio de los síntomas en dos tercios de los casos de embolismo pulmonar fatal (5).
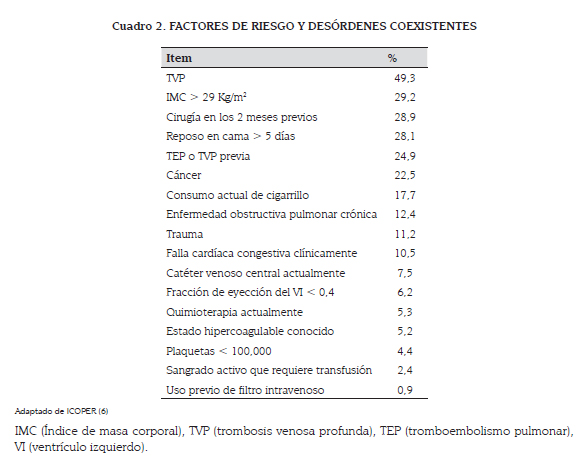
Según el International Cooperative Pulmonary Embolism Registry (ICOPER) que estudió 2 454 pacientes con diagnóstico de TEP en 52 centros hospitalarios de siete países de Europa y Norte América, se encontró que la edad media de presentación fue de 62,3 años y que el 63 % de los pacientes tenían más de 60 años, y el 45 % eran hombres. La frecuencia cardíaca estuvo por encima de 100 latidos por minuto en el 40,3 % de los pacientes y por debajo de 50 en el 0,4 %; la presión sistólica estuvo por debajo de 90 mm/Hg en el 4,5 % y la frecuencia respiratoria por encima de 20 en el 60,1 %. La presencia de trombosis venosa profunda fue el desorden concomitante más común encontrado, aunque en el 19 % de los pacientes no se encontró un factor de riesgo predisponente. Los síntomas más comunes de TEP al momento del diagnóstico fueron disnea (82 %), dolor torácico (49 %), tos (20 %), síncope (14 %) y hemoptisis (7 %) (ver cuadro 2) (6).
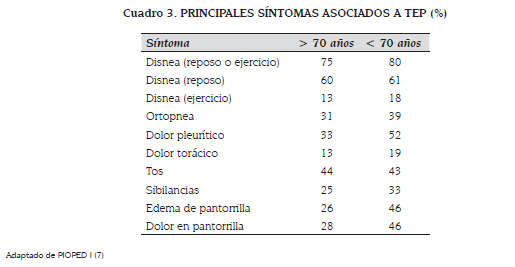
Los datos del Prospective Investigation of Pulmonary Embolism Diagnosis II (PIOPED II), incluyeron pacientes con un amplio espectro de manifestaciones clínicas que iban desde TEP no masivo hasta presentaciones severas del mismo, los principales síntomas se exponen en el cuadro 3, aquí se dividen según grupo etáreo (7).
Se han encontrado además presentaciones atípicas del TEP que se caracterizan por dolor abdominal, dolor en la espalda, fiebre, tos y fibrilación auricular, también el síncope hace parte de estas presentaciones atípicas. Sarasin et al, encontraron que el 1 % de los casos de síncope es secundario a TEP, mientras que entre el 8 y 13 % de los TEP se pueden presentar con síncope (1).
La terapia trombolítica es una opción en el manejo del paciente con TEP debido a su habilidad para disolver rápidamente los coágulos tromboembólicos. Esta terapia es controversial y muchos profesionales de la salud no encuentran consenso sobre cuál es la mejor decisión terapéutica. Hay un claro beneficio para ofrecer terapia trombolítica en pacientes que se presentan con paro cardíaco secundario a TEP o en aquellos que al ingreso exhiben inestabilidad hemodinámica, aunque otros pacientes seleccionados con estabilidad hemodinámica y disfunción del ventrículo derecho, también se podrían beneficiar de terapia fibrinolítica. No hay beneficio en el tratamiento de pacientes con TEP, estabilidad hemodinámica y función normal del ventrículo derecho. Mientras que en pacientes con disfunción del ventrículo derecho y TEP, la trombolisis mejora la hipertensión pulmonar y la carga sobre el VD mucho más rápidamente que el tratamiento con anticoagulación sola (6).
En 1997, Konstantinides y Geibel, estudiaron retrospectivamente 719 pacientes con disfunción severa o moderada del ventrículo derecho, de 1 001 pacientes que pertenecían al estudio Management Strategies and Prognosis of Pulmonary Embolism Trial Registry. Basados en el juicio clínico, a 169 pacientes se les ofreció terapia trombolítica y a 550 pacientes se les suministró sólo anticoagulación. En el grupo de la trombolisis, la mortalidad fue de 4,7 % y la recurrencia de TEP fue del 7,7 %; mientras que en el grupo de la anticoagulación la mortalidad fue del 11,1 % y la recurrencia de TEP del 18,7 %. En el 23 % de los que iniciaron anticoagulación, recibieron terapia trombolítica más adelante (8).
Debido a consideraciones éticas, pocos estudios evalúan realmente el beneficio de la terapia trombolítica en el paciente con TEP masivo. En 1995 Jerjes-Sánchez et al (9), randomizaron 40 pacientes con TEP masivo en dos grupos: estreptoquinasa y heparina o heparina sola, el estudio fue suspendido luego de ingresar ocho pacientes porque los cuatro que recibieron estreptoquinasa sobrevivieron y los que recibieron heparina sola fallecieron, desde entonces todos los estudios sobre la eficacia de los fibrinolíticos en TEP, excluyen aquellos que tienen embolia pulmonar masiva.
En 2004, Wan (10) realizó un metanaálisis de cinco estudios controlados randomizados que incluyeran pacientes con TEP masivo, entre los que estaba el artículo de Jerjes-Sánchez. En este trabajo la terapia fibrinolítica comparada con anticoagulación sola, mostró reducción del riesgo de muerte o recurrencia de TEP en un 55 % (9,4 vs 19 %, OR 0,45, IC 95 %, NNT =10).
Le Conte et al (11), estudiaron 21 pacientes con TEP masivo que fueron tratados con terapia fibrinolítica. Cinco de ellos murieron (23,8 %); de ellos, dos llegaron en paro cardíaco, dos se descompensaron al momento de llegar y uno murió por cáncer preexistente. Los 16 restantes sobrevivieron y la mayoría tuvieron una mejoría significativa de sus signos vitales dentro de las dos primeras horas de iniciado el tratamiento: PAS 88-121 mm Hg, PAD 53-70 mm Hg, frecuencia cardíaca 98-88 latidos/minuto y saturación de oxígeno 86 a 97 %.
En el único estudio realizado a largo plazo luego de la trombolisis para TEP, el de Sharma et al, fueron aleatorizados 23 pacientes con TEP comprobado angiográficamente. Un grupo recibió heparina sola y el otro recibió trombolisis (estreptoquinasa o urokinasa). Se realizó nueva angiografía a los siete años, encontrándose que en el grupo que recibió terapia anticoagulante hubo persistencia en el aumento de la presión de la arteria pulmonar en reposo (22 vs 16 mm/ Hg) y que esta medición se incrementaba con el ejercicio (32 vs 19 mm/Hg) (12).
El riesgo predominante en la terapia trombolítica es el sangrado mayor -definido como aquel que requiere transfusión o cirugía- y la hemorragia intracerebral. En una revisión de nueve estudios, donde compararon pacientes con TEP que fueron a terapia trombolítica vs. los que fueron sólo a anticoagulación, se encontró una incidencia de sangrado mayor de 12,9 vs 8,6 % (RR de 1,49; IC 95 % 0,85-2,81; y NNH de 23) (13). Mientras que el riesgo de sangrado intracerebral es de 0,5 a 1,3% en estudios controlados y en el estudio ICOPER es del 3 % (6-7).
Debido a las razones anteriormente expuestas, la trombolisis no está recomendada en pacientes con estabilidad hemodinámica y adecuada función del ventrículo derecho. Para minimizar los riesgos de sangrado mayor y hemorragia intracerebral, se propone tener en cuenta las siguientes recomendaciones (8):
Contraindicaciones para el uso de fibrinolíticos en TEP:
Paro cardíaco:
• Absolutas: ninguna.
• Relativas: sangrado interno activo, sangrado intracraneal reciente.
TEP masivo:
• Absolutas: sangrado interno activo, sangrado intracraneal reciente.
• Relativas: tumor intracraneal, historia de convulsiones, accidente cerebro vascular (ACV) isquémico en los últimos dos meses, neurocirugía en el último mes, cirugía reciente dentro de 10 días, trauma en los últimos 15 días, punción de vaso no compresible en los últimos 10 días, hipertensión no controlada (>180/110), desorden hemorrágico con trombocitopenia menor de 100 000, afección de la función renal o hepática, sangrado gastrointestinal en los 10 días previos, embarazo.
TEP submasivo:
• Absolutas: proceso intracraneal o historia de convulsiones, ACV isquémico en los dos meses previos, neurocirugía en meses pasados, cirugía reciente en los 10 últimos días, punción de vaso no compresible en los 10 últimos días, trauma en los últimos 15 días, punción de vaso no compresible en los últimos 10 días, hipertensión no controlada (>180/110), desorden hemorrágico con trombocitopenia menor de 100 000, afección de la función renal o hepática, sangrado gastrointestinal en los 10 días previos, embarazo.
• Relativas: edad mayor de 65 años.
DISCUSIÓN
En este paciente el cuadro clínico se diagnosticó desde el ingreso, cumplía factores de riesgo para TEP por la Escala pretest de Wells, y como además se encontró hipotensión sostenida y aunado a los resultados de ecocardiografía y angiotomografía pulmonar, se diagnosticó TEP masivo. Apoyados en la evidencia actual se procedió al inicio de trombolisis con Alteplase® a las dosis recomendadas, se cumplió con la lista de verificación propuesta en los protocolos, siendo la única contraindicación relativa la presencia de cirugía en los 10 últimos días. Se le informó al paciente y a su familia sobre los riesgos y beneficios inherentes al procedimiento y se procedió a la lectura y firma de un documento de consentimiento informado. Durante la infusión del medicamento se realizó vigilancia estricta de los signos vitales y de su estado neurológico y cardiovascular. Clínicamente hubo adecuada reperfusión, manifestada por aumento en las cifras tensionales, disminución de la frecuencia cardíaca y necesidad de FiO2 más bajas. Al ser dado de alta no requirió oxígeno suplementario. En ningún momento durante el tratamiento y la estadía hospitalaria se presentaron manifestaciones de sangrado mayor o hemorragia intracerebral. Se concluye entonces que la trombolisis en el caso de este paciente -en quien se hizo una adecuada selección y se realizó por especialistas en medicina de urgencias, dentro de un servicio con los recursos adecuados-, fue un procedimiento seguro a la luz de la evidencia actual, mejoró su supervivencia y función cardiorrespiratoria a corto y largo plazo, retirando el stress mecánico y el riesgo isquémico sobre el ventrículo derecho de una manera rápida.
REFERENCIAS
1. Laack TA, Goyal DG. Pulmonary embolism: an unsuspected killer. Emerg Med Clin North Am. 2004 Nov;22(4):961-83. [ Links ]
2. Fengler BT, Brady WJ. Fibrinolytic therapy in pulmonary embolism: an evidence-based treatment algorithm. Am J Emerg Med. 2009 Jan;27(1):84-95. [ Links ]
3. Tapson VF. Acute pulmonary embolism. N Engl J Med. 2008 Mar 6;358(10):1037-52 [ Links ]
4. Wells PS, Anderson DR, Rodger M, Stiell I, Dreyer JF, Barnes D, Forgie M, Kovacs G, Ward J, Kovacs MJ. Excluding pulmonary embolism at the bedside without diagnostic imaging: management of patients with suspected pulmonary embolism presenting to the emergency department by using a simple clinical model and d-dimer. Ann Intern Med. 2001 Jul 17;135(2):98-107. [ Links ]
5. W ood KE. Major pulmonary embolism: review of a pathophysiologic approach to the golden hour of hemodynamically significant pulmonary embolism. Chest. 2002 Mar;121(3):877-905. [ Links ]
6. Goldhaber SZ, Visani L, De Rosa M. Acute pulmonary embolism: clinical outcomes in the International Cooperative Pulmonary Embolism Registry (ICOPER). Lancet. 1999 Apr 24;353(9162):1386-9 [ Links ]
7. Stein PD, Beemath A, Matta F, Weg JG, Yusen RD, Hales CA, Hull RD, Leeper KV Jr, Sostman HD, Tapson VF, Buckley JD, Gottschalk A, Goodman LR, Wakefied TW, Woodard PK. Clinical characteristics of patients with acute pulmonary embolism: data from PIOPED II. Am J Med. 2007 Oct;120(10):871-9. [ Links ]
8. Konstantinides S, Geibel A, Olschewski M, Heinrich F, Grosser K, Rauber K, Iversen S, Redecker M, Kienast J, Just H, Kasper W. Association between thrombolytic treatment and the prognosis of hemodynamically stable patients with major pulmonary embolism: results of a multicenter registry. Circulation. 1997 Aug 5;96(3):882-8. [ Links ]
9. Jerjes-Sanchez C, Ramírez-Rivera A, de Lourdes García M, Arriaga-Nava R, Valencia S, Rosado-Buzzo A, Pierzo JA, Rosas E. Streptokinase and heparin versus heparin alone in massive pulmonary embolism: A randomized controlled trial. J thromb thrombolysis. 1995;2(3):227-229. [ Links ]
10. W an S, Quinlan DJ, Agnelli G, Eikelboom JW. Thrombolysis compared with heparin for the initial treatment of pulmonary embolism: a meta-analysis of the randomized controlled trials. Circulation. 2004 Aug 10;110(6):744-9. [ Links ]
11. Le Conte P, Huchet L, Trewick D, Longo C, Vial I, Batard E, Yatim D, Touzé MD, Baron D. Efficacy of alteplase thrombolysis for ED treatment of pulmonary embolism with shock. Am J Emerg Med. 2003 Sep;21(5):438-40. [ Links ]
12. Sharma GV, Folland ED, McIntyre KM, Sasahara AA. Long-term benefit of thrombolytic therapy in patients with pulmonary embolism. Vasc Med. 2000;5(2):91-5. [ Links ]
13. Agnelli G, Becattini C, Kirschstein T. Thrombolysis vs heparin in the treatment of pulmonary embolism: a clinical outcome-based meta-analysis. Arch Intern Med. 2002 Dec 9-23;162(22):2537-41. [ Links ]
Recibido: julio de 2009. Revisado: septiembre de 2009. Aceptado: noviembre 10 de 2009
Forma de citar: Agudelo. MA, Cohen. JI, Giraldo. JA, Halpert K. Trombolisis para tromboembolismo pulmonar masivo en la sala de urgencias: reporte de un caso. Rev CES Med 2009; vol23#2; 63-72