Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
CES Medicina
versión impresa ISSN 0120-8705
CES Med. vol.26 no.2 Medellín jul./dic. 2012
Enfermedad de Kawasaki:diagnóstico y tratamiento
Kawasaki disease: diagnosis and treatment
MARGARITA CARDOZO LOPEZ1 ALEJANDRA ESCOBAR BERRIO1 MELISSA ALVARÁN MEJIA1 JUAN DAVID LONDOÑO RESTREPO2
1 Estudiante Medicina CES
2 Pediatra, Hospital General de Medellín
RESUMEN
La enfermedad de Kawasaki es una vasculitis aguda, sistémica, de curso autolimitado queafecta con más frecuencia a lactantes y preescolares, y constituye la principal causa decardiopatía adquirida en los países desarrollados. En Colombia se presentan múltiples casos queson diagnosticados y tratados en hospitales de segundo y tercer nivel de complejidad, los cuales enalgunas oportunidades son remitidos a evaluación cardiológica por ecocardiografía. En la actualidadno se cuenta con estadísticas nacionales ni locales, lo cual puede favorecer que muchos de loscasos no sean diagnosticados oportunamente, pues se confunde con facilidad con enfermedadesexantemáticas. En este artículo se hace una revisión sobre los principales aspectos de la enfermedad.
PALABRAS CLAVE
Enfermedad de Kawasaki, Vasculitis, Aneurismas Coronarios, Inmunoglobulina G, Niños
ABSTRACT
Kawasaki disease is an acute, systemic, self-limitedvasculitis. Affects most commonly infantsand preschoolers, and is the leading cause ofacquired heart disease in developed countries.In Colombia, there are multiple cases that arediagnosed and treated in hospital of second andthird level of complexity, which are referred tocardiac evaluation by echocardiography, in somecases. At present we have no national or localstatistics and this is one factor why, many casesare not diagnosed promptly, because it is easilyconfused with rash diseases there is no clear criteriaof the principal diagnosis of the disease.This article is a review on the main aspects ofthe disease.
KEY WORDS
Kawasaki disease,Vasculitis,Coronary Aneurism,Inmunoglobuline G,Infants
INTRODUCCIÓN
La enfermedad de Kawasaki (EK) es una vasculitisaguda sistémica autolimitada que ocurre máscomúnmente en niños entre 3 y 5 años, la cualfue descrita por primera vez en Japón por el Dr.Tomosaku Kawasaki en 1967 (1). Su etiología esdesconocida. No existe un examen diagnósticoespecífico, pero hallazgos clínicos y de laboratoriopueden ayudar a un reconocimiento precozy oportuno de la enfermedad (1). Es la mayorcausa de anomalías cardiacas adquiridas en lospaíses occidentales (1,2).
EPIDEMIOLOGÍA
La mayor prevalencia se reporta en Japón, quecorresponde a 134 casos por 100 000 niños menoresde cinco años (3). Se ha demostrado quees 1,5 veces mayor en hombres que en mujeres(4,5). En Japón, el 85 % de los casos ocurrenen menores de cinco años. Las complicacionescardiológicas han ido disminuyendo, siendo actualmentemenores del 5 %. La tasa de mortalidadpor enfermedad de Kawasaki en Japón es0,08 %. La incidencia en Estados Unidos es de17,1 casos por 100 000 niños menores de cincoaños (3). También se ha observado que la enfermedadtiene cierto comportamiento estacional,aumentando el número de casos y de hospitalizacionesen invierno y primavera (3,6).
ETIOLOGÍA
La etiología de la EK, desde la manifestación delprimer caso reportado en Japón y luego de másde 40 años de investigación, permanece siendodesconocida. Se cree, por sus características clínicas,componente estacional, síntomas, edadde prevalencia, bajo porcentaje de recurrencias,inicio de las epidemias con un epicentro claro,que sea de origen infeccioso (1,3,5,8,9).
Se ha encontrado que existe cierta similitud conel cuadro clínico de acrodinia (hipersensibilidadal mercurio) por lo que se han investigado etiologíaspor exposición a medicamentos, toxinas,pesticidas, químicos y metales pesados, sin encontraraun relación entre la exposición de estosquímicos con la enfermedad (10).
Se ha tratado de cultivar los posibles agentesinfecciosos, ya sean bacterianos o virales, tantoen humanos como en animales y los esfuerzoshan sido infructuosos. Bacterias como S.pyogenes, S. aureus, M. pneumoiae y C. pneumoniaehan sido esporádicamente relacionadas con laenfermedad de Kawasaki. Virus como adenovirus,VEB, parvovirus B19, herpes virus 6, virusparainfluenza tipo 3, VIH, sarampión, rotavirus,dengue, VVZ, han sido relacionados con la enfermedad(3). También se ha descrito la relacióncon el aumento de los anticuerpos IgM contraenterotoxinas A de Estafilococos, la exotoxina pirogénicaA del Estreptococo y la respuesta a anticuerposoligoclonales (3).
También existe la hipótesis del Coronavirus NL-63, en la cual en febrero de 2005, se detectóun nuevo Coronavirus humano (HCov) llamado'New Haven HcoV" en ocho de las 11 muestrasrespiratorias de pacientes con EK y en uno de 22controles por la reacción en cadena reversa de latranscripción de la polimerasa (RT-PCR); pero ahorase cree que este virus es el mismo que el virusreportado como HCoV NL-63 y su relación conEK no ha mostrado resultados concluyentes (10).
Por su tendencia a predominar en la poblaciónasiática, se ha estudiado la posibilidad de queesta enfermedad sea de carácter genético. Sehan aislado 67 genes asociados con la EK quese relacionan con el funcionamiento de célulasendoteliales, metabolismo de los lípidos, adhesiónde plaquetas y activación de la inmunidad yno se han encontrado relaciones directas y clarascon la entidad (3). También se han asociadoel polimorfismo del codón 54 de la lecitina unidoraa manosa humana (MBL) y el polimorfismodel gen IL-1Ra, como posibles fuentes etiológicas,sin encontrar resultados claros (3); además,polimorfismo del receptor 1166A/C tipo 1 de laangiotesina tipo II y la delecionpolimorfica dela enzima convertidora de angiotensina I estánasociados a la severidad de la estenosis de lasarterias coronarias y a la isquemia miocardica (3).
Los superantígenos han sido implicados enla inmunopatogénesis de la enfermedad deKawasaki. Los superantígenos son proteínas microbianasque se unen a los linfocitos y célulaspresentadoras de antígeno y disparan una desproporcionadarespuesta inmune no específica.Se ha observado una expansión selectiva de célulasT Vb2 y Vb8 a causa de la estimulación deun superantígeno, como las toxinas estafilocócicasy estreptocócicas (10).
PATOGÉNESIS
Un estímulo desconocido provoca en individuosgenéticamente predispuestos una reacción inflamatoriaque se inicia con la activación de célulasmononucleares y plaquetas que interaccionancon las células endoteliales, con la subsiguienteexpresión de moléculas de adhesión (2,3,5). Lacélula endotelial también produce MCP1 (proteínaquimiotrayente del monocito) que los unea la pared. Las plaquetas se irán uniendo progresivamentea la pared del vaso. Las células inflamatoriasatravesarán hasta la íntima del vasodonde liberarán moléculas proinflamatorias: IL1, 6 y 8, TNF-alfa y metaloproteasas de la matriz(que producen daño en la pared arterial y portanto favorecen la formación de aneurismas).Los neutrófilos liberan elastasa que daña la láminaelástica interna. Los macrófagos activadosliberan la sintetasa inducida de NO (iNOS), conproducción de NO. Las células plasmáticas infiltranla media y liberan IgA oligoclonal. La infiltracióny proliferación de células musculareslisas engrosan la íntima (5).
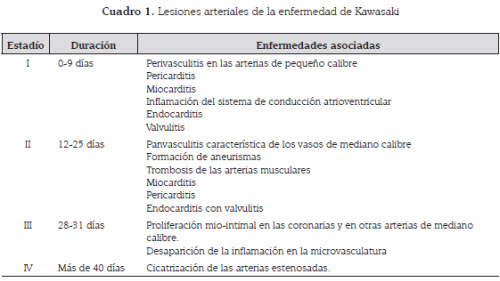
Las lesiones arteriales que presentan los pacientescon enfermedad de Kawasaki tienen unaprogresión característica según la duración de lamisma. Se clasifican en varios estadios, en losque según el tiempo transcurrido se produce unarespuesta inflamatoria en las arterias coronariasy en los tejidos adyacentes (5) (ver cuadro1).Por la predilección de la enfermedad de Kawasakien la formación de aneurismas y cambios histopatológicos en la circulación coronaria,se considera esta enfermedad como la primeracausa de cardiopatía adquirida en niños en lospaíses en vía de desarrollo (8).
DIAGNÓSTICO
El diagnóstico de la enfermedad de Kawasaki esclínico y no existe un examen específico (1,5,8).Desde su descripción se establecieron criteriosclínicos, posteriormente modificados, para ayudaral clínico en su diagnóstico. Los criterios clínicosno han permitido diagnosticar a todos losniños que podrían beneficiarse del tratamientocon inmunoglobulinas para evitar la apariciónde aneurismas coronarios. La falta de una definiciónmás sensible y específica sigue siendo unode los problemas fundamentales para el clínico.Otros hallazgos clínicos y de laboratorio descritospueden ayudar al diagnóstico, sobre todo enlas formas incompletas o atípicas. Actualmentese utiliza la definición de un caso clínico creadopor un sondeo epidemiológico en Japón parahacer el diagnóstico de la enfermedad (3).
El diagnóstico de la enfermedad típica o completase realiza si el paciente presenta fiebre deal menos cinco días de duración y además tienecuatro de los siguientes síntomas: 1. inyecciónconjuntival, 2. exantema polimorfo generalizado,3. descamación, eritema y edema de palmasy plantas, 4. eritema orofaríngeo con agrietacionesen labios, lengua en frambuesa 5. linfadenopatíascervicales. El diagnóstico se debe realizaren el día cuatro de la enfermedad (ver cuadro 2) (1,3,8).
Usualmente estos hallazgos clínicos no aparecenal mismo tiempo. Se ha observado que durantela fase aguda (primeros 7 a 10 días) aparecenla mayoría de síntomas (1,11). La fase deconvalecencia dura aproximadamente de 6-8 semanas, en la cual se da una resolución de lossíntomas y normalización de los exámenes delaboratorio (2,8,11).
La enfermedad de Kawasaki es autolimitada. Lossignos y síntomas evolucionan en los primeros10 días de enfermedad, para desaparecer progresivamenteen la mayoría de los niños, inclusoen ausencia de tratamiento (1,2,8).
También existen unos criterios diagnósticospara una forma atípica de EK, también llamadaincompleta (3) (ver cuadro 3). Las formas de enfermedadincompleta engloban a pacientes confiebre de cinco días de evolución, al menos dosde los criterios cásicos de enfermedad de Kawasaki,sin otra explicación posible para la enfermedad,y hallazgos de laboratorio consistentescon inflamación sistémica.
Las formas incompletas de la enfermedad parecenser más frecuentes en los niños más pequeños.La American Heart Association (AHA) estableceque los pacientes con fiebre de cinco o másdías de evolución y menos de cuatro criteriosclínicos, pueden ser diagnosticados de enfermedadde Kawasaki cuando la alteración coronariaes detectada en la ecografía bidimensional o enla angiografía coronaria. La AHA estableció unalgoritmo diagnóstico, basado en opinión deexpertos, para el manejo de la enfermedad deKawasaki incompleta (ver cuadro 3)
Los exámenes de laboratorio son consideradosno solamente como buenas herramientas parael diagnóstico (3). Es común encontrar leucocitosis,anemia, sedimentación y proteína C reactivaaumentadas (1). La bilirrubina sérica puedeestar ligeramente aumentada (8). La leucocitosises frecuente, con predominio de granulocitosy con formas inmaduras. Aproximadamente el50 % de los pacientes tienen recuentos superioresa 15 000 /mm3. La leucopenia es rara. Laanemia normocítica normocrómica es frecuente.La trombopenia raramente se observa enla fase aguda de la enfermedad y puede ser unsigno de una forma de presentación grave de laenfermedad.La trombocitosis aparece habitualmenteen la segunda semana de la enfermedad,llegando a su pico en la tercera semana (media 700 000/mm3), con normalización progresiva en4 a 8 semanas. La elevación de la velocidad desedimentación globular y proteína C reactiva escasi una constante de la enfermedad.
Existe una elevación leve a moderada de lastransaminasas en el 40 % de los pacientes. Seobserva leve hiperbilirrubinemia en el 10 %. Laelevación de la GGT se ha observado en aproximadamenteel 67 % de los pacientes. La hipoalbuminemiaes frecuente y se asocia a un cursomás grave de la enfermedad.
En el 50 % de los niños con enfermedad deKawasaki a los que se realizó una punción lumbar,se observó pleocitosis con predominio demononucleares (27). Han sido cuantificadosalgunos marcadores inflamatorios que midenla severidad del cuadro clínico, pero no sirvencomo pruebas diagnósticas diferenciales, comola procalcitonina sérica, la interleuquina 18,el recuento total de leucocitos y la proteína Creactiva (1,12). Estos dos últimos suelen tenersu pico en el sexto día desde la aparición de lafiebre (3). Los niveles de transaminasas séricaspueden estar elevadas, contrario a la albúminasérica que suele estar disminuida (1). En el citoquímicode orina se puede encontrar piuria estéril,hasta el 33%, probablemente por uretritis (1).Otros exámenes diagnósticos predictores de laslesiones en las arterias coronarias y de aterosclerosisprematura están asociados a la activaciónprolongada de neutrófilos, como la elastasaneutrófila humana sérica, metaloproteinasas2 y 9, gelatinasa neutrófila asociada a lipocalina,neopterina neutrófila y PCR (3,12).
La ecocardiografía es el examen ideal para eldiagnóstico cardiovascular y las posibles complicacionescardiacas subsecuentes (1). Se hanutilizado otros exámenes como la radiografíasimple de tórax, que comúnmente no muestraanormalidades, y el electrocardiograma, quepuede ser normal o demostrar taquicardia sinusaly cambios inespecíficos de las ondas T(1). También sirven la angiografía, resonanciamagnética y tomografía para hacer un adecuadoestudio de las complicaciones cardiacas (5). Laangioresonancia ha probado ser una buena alternativano invasiva, cuando la ecocardiografíatranstorácica no es eficiente (13).
La EK se ha convertido en un dilema diagnóstico.La presentación clínica varía constantementey también se ha podido observar que lossíntomas se expresan en un amplio rango detiempo y no se manifiestan todos juntos en unsolo día (3). Otra de las razones para no elaborarun diagnóstico temprano reside en que no hayun examen de laboratorio específico para identificarlos pacientes afectados (3,14). Al realizarseun diagnóstico tardío existe un riesgo importantede cardiopatía adquirida o muerte, si no seadministra el tratamiento apropiado en el cursotemprano de la enfermedad (14).
En un estudio realizado en ocho clínicas de Norteamérica(siete en Estados Unidos y una en Canadá), se recolectaron varios datos de niñosque durante dos años (diciembre del 2002 a diciembredel 2004) fueron tratados con inmunoglobulinaintravenosa en estos hospitales (15).Los pacientes que cumplieron menos de cuatrocriterios diagnósticos fueron tratados en unperiodo de tiempo de 9,5 ± 4,7 días, los quecumplieron más de cuatro criterios en 7,3 ±3 ,3días, y los que cumplieron con criterios para unaenfermedad de Kawasaki incompleta recibierontratamiento después de 10 días. Se concluyóque los predictores para un diagnóstico tardíofueron: ser menor de seis meses de edad, completarmenos de cuatro criterios diagnósticosprincipales y la distancia entre el lugar de residenciadel paciente y el hospital tratante (15).
En otro estudio realizado en San Diego (California)se recolectaron todos los pacientes tratadosen el Hospital Infantil de Rady en un períodode 10 años (1991-2000). Los pacientes que tuvierondiagnóstico de aneurismas de las arteriascoronarias fueron en total 21. Se demostró quela principal razón para desarrollar esta enfermedadfue la realización de un diagnóstico tardío,por las siguientes causas: falta de experiencia yde información del médico, que se ha asociadoa múltiples visitas al centro médico y a manifestacionesincompletas de la enfermedad (14).
PRESENTACIÓN CLÍNICA
Por lo general, todas las características clínicasde la enfermedad de Kawasaki no están presentesen el mismo momento; por esto, es necesariola vigilancia de signos y síntomas de apariciónprogresivo para realizar el diagnóstico. Lafiebre se eleva rápidamente y es de patrón intermitente,con picos de temperatura mayores de39 °C y en muchas ocasiones mayor de 40 °C. Enausencia de un tratamiento adecuado, la fiebrepersiste durante aproximadamente 11 días, peropuede continuar durante tres a cuatro semanasy, en raras ocasiones, durante más tiempo, Conel tratamiento apropiado la fiebre se resuelveusualmente en dos días (27). Aparte de los criteriosdiagnósticos de la enfermedad, los pacientessuelen presentar otros síntomas asociados:paciente con fiebre de al menos cinco días ymenos de 4 criterios principales más alteracióncoronaria detectada en la ecocardiografía 2-D oangiografía o
• Fiebre de al menos de cinco días con cuatroo más criterios principales (El diagnostico dedebe realizar en el día cuatro de la enfermedad,clínicos con experiencia lo deben realizarantes de día cuatro de la enfermedad)
• Presencia de al menos cuatro criterios principales:
* Cambios en las extremidades- Agudo: eritema de palmas, plantas,edema de manos, pies- Subaguda: descamación periungual enlos dedos de las manos, en los dedosde los pies en las semanas 2 y 3 de laenfermedad
* Exantema polimorfo
* Inyección de conjuntival bilateral sin exudado
* Alteración en los labios (eritema, grietas)y la cavidad oral: lengua en fresa eritemadifuso de la mucosa oral y faríngea
* Linfadenopatía cervical (> 1,5 cm de diámetro),suele ser unilateralDescartar diagnósticos diferencialesOtros hallazgos
• Cardiovasculares: ICC, miocarditis, pericarditis,insuficiencia valvular, anomalías de lasarterias coronarias, aneurismas de las arteriasde tamaño mediano no coronarias. El fenómenode Raynaud periférico gangrena sistema.
• Músculo esquelético: artritis, artralgia.
• Tracto gastrointestinal: diarrea, vómitos, dolorabdominal, disfunción hepática, Hidropsde la vesícula biliar.
• Sistema nervioso central: irritabilidad extrema,meningitis aséptica, pérdida auditivaneurosensorial
• Sistema genitourinario: uretritis / meatitis
• Otros: eritema, induración en sitio de inoculacióndel bacilo de Calmette-Guerin (BCG),uveítis anterior (leve), descamación en la ingle.Hallazgos de laboratorio en EK aguda:
• Leucocitosis con neutrofilia y formas inmaduras
• Aumento de la velocidad de sedimentaciónglobular
• Aumento de la proteína C reactiva
• Anemia
• Alteraciones de los lípidos plasmáticos
• Hipoalbuminemia
• Hiponatremia
• Trombocitosis después de la semana uno(ocasionalmente trombocitopenia, PTI)
• Piuria estéril
• Elevación de transaminasas séricas
• Elevación de gamma glutamil transpeptidasasérica
• Pleocitosis en LCR
• Leucocitosis en el líquido sinovial
En el sistema nervioso central pueden presentarmeningismo, importante irritabilidad, hipoacusianeurosensorial transitoria, meningitis aséptica(encontrada en 25 % de los pacientes) y pleocitosisen el liquido cefalorraquídeo (8).
Algunos pacientes presentaron uveitis anterior(8). Puede haber complicaciones neurológicasen menos del 1 % de los pacientes que incluyen,parálisis del séptimo par craneano, convulsiones,ataxia, encefalopatía, hemiplejía e infartocerebral (2). Las manifestaciones cardiovascularesson predominantes en la fase aguda de laenfermedad y son la principal causa de morbilidady mortalidad a largo plazo de la Enfermedadde Kawasaki (27). Se caracteriza por haber taquicardia,ritmo en galope, miocarditis, derramepericárdico, insuficiencia aórtica, insuficienciamitral, anormalidades en la conducción, ectasiade las arterias coronarias e infarto miocárdico (8).
En el sistema gastrointestinal son característicosel vómito, la diarrea, pancreatitis, infarto esplénico,obstrucción intestinal, intususcepción,pseudo-obstrucción intestinal, ascitis, colangitis,hydrops e hiperbilirrubinemia (2,8).
En el sistema genitourinario se presenta priapismo,epididimitis, orquitis, cistitis, prostatitis,falla renal aguda, nefritis intersticial y síndromenefrótico (2).
En el sistema músculo esquelético puede haberartritis aséptica, sacroileitis, miositis y necrosisavascular de la cabeza del fémur y artralgias(2,8).
Los cambios en las extremidades aparecen delprimer al quinto día del inicio de la fiebre, puedenser agudos: eritema de palmas y plantas; edemade pies y manos, que pueden ser dolorosos;o subagudos: descamación periungueal de dedosde las manos y de los pies en segunda y tercerasemana, que puede extenderse a las palmas ylas plantas. Aproximadamente de uno a dos mesestras iniciarse la fiebre aparecen surcos transversosprofundos en las uñas (líneas de Beau)(1,2,8).
COMPLICACIONESCARDIOVASCULARES
La EK es la primera causa de cardiopatía adquiridaen niños en Norteamérica y Japón (3). Las dossecuelas más comunes son los aneurismas coronariosy el infarto del miocardio. Otras complicacionesincluyen miocarditis, derrame pericárdicocon pericarditis, valvulitis mitral y estenosisde las arterias coronarias (2,3). Los aneurismascoronarios ocurren del 20 al 25 % en todoslos pacientes que no reciben tratamiento coninmunoglobulina intravenosa (2).
Se han descrito casos donde hay manifestacionescardiacas tardías de la enfermedad enalgunos adultos jóvenes sin factores de riesgode importancia y con diagnóstico de aneurismasen las arterias coronarias, quienes han tenidoantecedentes personales de hospitalización porfiebre, rash y linfadenopatía, lo cual podría estarasociado a EK o a su forma incompleta (2,3,16).Existen numerosos factores de riesgo relacionadoscon la formación de aneurismas coronariosque determinan el pronóstico de los pacientesque los reportan (3,17) (ver cuadro 4).
La duración de la fiebre, que posiblemente reflejela instauración de la vasculitis, se ha asociadocon lesión coronaria. Los autores, generalmente,observan mayores complicaciones coronariascuando la fiebre sobrepasa los siete días.
Harada y colaboradores establecieron unos criteriospara determinar el riesgo de lesión coronariaen pacientes con enfermedad de Kawasaki,basados en una leucocitosis mayor de 12 000/mm3, plaquetas menor de 350 000/mm3, PCRmayor de 3 mg/dl, hematocrito menor de 35 %,albúmina menor de 3,5 g/dl, edad menor de12meses y sexo masculino.
Para otros autores la elevación de las transaminasastambién sería un factor de riesgo. Kobayashiy cols. observaron que los pacientes menoresde 12 meses, con cuatro días de fiebre omenos al diagnóstico, neutrofilia mayor de 80%,natremia menor de 134, PCR mayor de 10 mg/dl,AST mayor de 100 UI/L o conteo de plaquetasmenor de 300 000/mm3, al momento del diagnósticotenían mayor riesgo de no respuesta inicialal tratamiento con IGIV.
Los métodos diagnósticos que se utilizan paraevidenciar enfermedad cardiaca incluyen ecocardiografía,angiografía, resonancia magnéticay tomografía (3). La ecocardiografía es el examenideal para el diagnóstico de anormalidades cardiacasy debe ser realizado al momento del diagnósticoy después de dos a seis semanas, puesla mayoría de aneurismas coronarios aparecenentre la semana tres a la seis de la fase aguda dela enfermedad (2,3).
Por medio de estos métodos diagnósticos se hapodido observar el compromiso de las arteriascoronarias. éste es mayor en la arteria corona ria izquierda, que en la derecha, aunque el compromisode ambas arterias también es común(2). Actualmente se utiliza la clasificación Z- scorepara clasificar el tamaño de los aneurismas coronarios,pues evalúa las dimensiones de lasarterias coronarias, ajustada por superficie corporal,para proporcionar una evaluación másprecisa del tamaño de la arteria coronaria proximalderecha y la arteria coronaria descendenteanterior, en comparación con la población (27).
TRATAMIENTO
La terapia principal en la enfermedad es la inmunoglobulinaintravenosa (IGIV) (3). Se ha demostradoque, junto con la administración de ácidoacetil salicílico (AAS), disminuye la duración totalde los síntomas clínicos y la frecuencia deaneurismas coronarios. Los pacientes que recibentratamiento en los primeros siete días de laenfermedad tienen una respuesta favorable, y lano respuesta al tratamiento debe considerarsede mal pronóstico y de aumento en la posibilidadde formación de aneurismas coronarios (3).
El mecanismo de acción de la inmunoglobulinaintravenosa es desconocido, pero se ha asociadoa la supresión de la activación de monocitosy macrófagos, estimulación de las receptores deinhibición de la respuesta inmune y el bloqueode la interacción entre el endotelio y las célulasT natural killers (3).
En un estudio realizado en Japón se demostróque la inmunoglobulina intravenosa reduce elestrés oxidativo que se produce en los vasossanguíneos en la fase aguda de la EK (18). Elestrés oxidativo se cuantificó con la mediciónde isoprostaglandina-8 F2α (8-iso-PG) en orina,que es un conocido marcador de la peroxidaciónde lípidos y un marcador específico deinjuria oxidativa en vasculitis. Se encontró quelos niveles de 8-iso-PG estaban elevados en lospacientes con EK con respecto a los pacientessanos y se observó una disminución de estos nivelesdespués de la administración de IVIG, quedemuestra su función anti-oxidativa (18).
La terapia administrada de inmunoglobulina intravenosaes una dosis única de 2 g/kg en infusióndurante 10 a 12 horas; otras pautas de administraciónno son actualmente recomendadas(3). Se recomienda administrar la dosis entre elquinto y séptimo día de enfermedad, preferiblementesiempre antes del décimo día. Se recomiendaadministrar la IGIV pasados los 10 díasde enfermedad si persiste la fiebre o hay evidenciade inflamación sistémica. Una segunda dosisde IVIG debe ser administrada a las 36-48 horasen pacientes que no muestran una mejoría clínica(1). Si la segunda dosis muestra ser inefectiva,se debe considerar administrar una terceradosis junto con metilprednisolona a dosis de30 mg/kg una vez al día por 1 - 3 días (1-3). Unreciente estudio muestra buenos resultados enlos pacientes con enferemedad de Kawasaki conalto riesgo de lesión coronaria, cuando se combinala IGIV con prednisolona a 2 mg/kg mantenidahasta que la PCR se normalizase (26).
En casos refractarios se ha administrado ciclofosfamida,metotrexate, ciclosporinas, plasmaferesis,anticuerpos monoclonales contra elfactor de necrosis tumoral A (3). Estos últimosse han utilizado como terapia adicional y han logradodisminuir la duración de la fiebre, mejorarlos parámetros inflamatorios de los exámenesde laboratorio y disminuir las citoquinas proinflamatorias(2,3).
El ácido acetil salicílico se recomienda habitualmenteen asociación a la IGIV, y a demostradomejorar los síntomas en la enfermedad de Kawasaki,pues suprime la inflamación e inhibe laagregación plaquetaria. Inicialmente se administraa 80-100 mg/kg/día, dividido en cuatro dosis,y se mantiene esta pauta hasta que el pacientepermanece, al menos, 48h afebril. Entonces secambia a dosis antitrombóticas a 3-5 mg/kg unavez en el día y se mantiene hasta resolverse losaneurismas (2).
La terapia en las enfermedades cardiovascularesdebe ser enfocada en la prevención de trombosisy estenosis. Como ya se mencionó, el usode AAS a bajas dosis es la terapia ideal paralos aneurismas en los vasos de pequeño y mediocalibre, junto con clopidogrel o ticlopidina(2,3,8). Cuando los aneurismas son grandes yde expansión rápida puede haber un alto riesgode trombosis, por lo que deben ser manejadoscon heparina intravenosa y para el tratamiento alargo plazo deben ser manejados con warfarina(22-25).
CONCLUSIÓN
La enfermedad de Kawasaki es una enfermedadde distribución mundial y afecta particularmentea lactantes y preescolares principalmente. Esimportante conocer su forma de presentación,manifestaciones clínicas y complicaciones, paraque haga parte de los diagnósticos diferenciales,y así poder llevar a cabo un tratamiento oportunoy adecuado, evitando así posibles complicaciones.
REFERENCIAS
1. Satou GM, Giamelli J, Gewitz MH. Kawasakidisease: diagnosis, management, and longtermimplications. Cardiol Rev 2007;15:163-169. [ Links ]
2. Chung CJ, Stein L. Kawasaki disease: a review.Radiology 1998;208:25-33. [ Links ]
3. Pinna GS, Kafetzis DA, Tselkas OI, SkevakiCL. Kawasaki disease: an overview. CurrOpin Infect Dis 2008; 21: 263-270. [ Links ]
4. Tsuji T, Suzuki J, Shimamoto R, Yamazaki T,Ohomoto Y, Iwasawa K, et al. Morbidity prevalencerate of Kawasaki disease assessedby single cross-sectional history-taking. IntHeart J 2007; 48: 615-621. [ Links ]
5. Burns JC, Kushner HI, Bastian JF, Shike H,Shimizu C, Matsubara T, Turner CL, et al.Kawasaki disease: A brief history. Pediatrics2000; 106: E27. [ Links ]
6. Holman RC, Belay ED, Christensen KY, FolkemaAM, Steiner CA, Schonberger LB. Hospitalizationsfor Kawasaki Syndrome amongchildren in the United States, 1997-2007.Pediatr Infect Dis J 2010;29: 483-8. [ Links ]
7. Hua W, Izurieta HS, Slade B, Belay ED, HaberP, Tiernan R, et al. Kawasaki disease aftervaccination: reports to the vaccine adverseevent reporting system 1990-2007. PediatrInfect Dis J 2009; 28: 943-947. [ Links ]
8. Bradley DJ, Glode MP. Kawasaki disease. Themystery continues. West J Med 1998; 168:23-29. [ Links ]
9. Kushner HI, Bastian JF, Turner CL, Burns JC.The two emergencies of Kawasaki syndromeand the implications for the developingworld. Pediatr Infect Dis J 2008; 27: 377-383. [ Links ]
10. Rowley AH, Shulman ST. New developmentsin the search for the etiologic agent of Kawasakidisease. Curr Opin Pediatr 2007; 19:71-74. [ Links ]
11. Rozo JC, Jefferies JL, Eidem BW, Cook PJ.Kawasaki disease in the adult: a case reportand review of the literature. Tex Heart Inst J2004; 31: 160-164. [ Links ]
12. Mitani Y, Sawada H, Hayakawa H, Aoki K,Ohashi H, Matsumura M, et al. Elevated levelsof high-sensitivity C-reactive proteinand serum amyloid-A late after Kawasakidisease: association between inflammationand late coronary sequelae in Kawasaki disease.Circulation 2005; 111: 38-43. [ Links ]
13. Greil GF, Stuber M, Botnar RM, Kissinger KV,Geva T, Newburger JW, et al. Coronary magneticresonance angiography in adolescentsand young adults with kawasaki disease. Circulation2002; 105: 908-911. [ Links ]
14. Wilder MS, Palinkas LA, Kao AS, Bastian JF,Turner CL, Burns JC. Delayed diagnosis byphysicians contributes to the developmentof coronary artery aneurysms in childrenwith Kawasaki syndrome. Pediatr Infect DisJ 2007; 26: 256-260. [ Links ]
15. Minich LL, Sleeper LA, Atz AM, McCrindleBW, Lu M, Colan SD, et al. Delayed diagnosisof Kawasaki disease: what are the risk factors?Pediatrics 2007; 120: e1434-40. [ Links ]
16. Sivalingam SK, Parthasarathy HK, ChoongCK, Freeman LJ. Severe triple vessel coronaryartery disease and aneurysms in ayoung white man: disease progression ofchildhood Kawasaki disease. J CardiovascMed (Hagerstown) 2009; 10: 170-173. [ Links ]
17. McCrindle BW, Li JS, Minich LL, Colan SD, AtzAM, Takahashi M, et al. Coronary artery involvementin children with Kawasaki disease:risk factors from analysis of serial normalizedmeasurements. Circulation 2007; 116:174-179. [ Links ]
18. Takatsuki S, Ito Y, Takeuchi D, Hoshida H,Nakayama T, Matsuura H, et al. IVIG reducedvascular oxidative stress in patients withKawasaki disease. Circ J 2009; 73: 1315-1318. [ Links ]
19. Newburger JW, Sleeper LA, McCrindle BW, MinichLL, Gersony W, Vetter VL, et al. Randomizedtrial of pulsed corticosteroid therapyfor primary treatment of Kawasaki disease.N Engl J Med 2007; 356: 663-675. [ Links ]
20. Harnden A, Mayon-White R, Perera R, YeatesD, Goldacre M, Burgner D. Kawasaki diseasein England: ethnicity, deprivation, and respiratorypathogens. Pediatr Infect Dis J 2009;28: 21-24. [ Links ]
21. Kuijpers TW, Biezeveld M, Achterhuis A, KuipersI, Lam J, Hack CE, et al. Longstandingobliterative panarteritis in Kawasaki disease:lack of cyclosporin A effect. Pediatrics 2003;112: 986-992. [ Links ]
22. Wolff AE, Hansen KE, Zakowski L. AcuteKawasaki disease: not just for kids. J Gen InternMed 2007; 22: 681-684. [ Links ]
23. Suda K, Kudo Y, Higaki T, Nomura Y, Miura M,Matsumura M, et al. Multicenter and retrospectivecase study of warfarin and aspirincombination therapy in patients with giantcoronary aneurysms caused by Kawasaki disease.Circ J 2009; 73: 1319-1323. [ Links ]
24. Parra-Moronatti P, Rivera-Rodríguez L, Yamazaki-Nakashimada MA, Nava-García F, Rodríguez-álvarez J, Bolaños-Reye R. Refractory,incomplete and atypical Kawasaki disease.Case report and review of the literature.Arch Cardiol Mex. 2011 Jul-Sep;8:221-7. [ Links ]
25. Burgner D, Carter K, Webster R, Kuijpers TW.Kawasaki disease, childhood allergy and thehygiene hypothesis. Pediatr Allergy Immunol2011; 22:751 [ Links ]
26. Kobayashi T, Saji T, Takeuchi K, Nakamura T,Arakawa H, Kato T, et al. Efficacy of immunoglobulinplus prednisolone for preventionof coronary artery abnormalities in severeKawasaki disease (RAISE study): a randomised,open-label, blinded-endpoints trial.Lancet 2012;379:1613-20. [ Links ]
27. Newburger JW, Takahashi M, Gerber MA,Gewitz MH, Tani LlY et al. Diagnosis,treatment, and long-term management ofKawasaki disease: a statement for healthprofessionals from the Committee on RheumaticFever, Endocarditis and Kawasaki Disease,Council on Cardiovascular Diseasein the Young, American Heart Association.Circulation. 2004;110:2747-2771. [ Links ]
Recibido: noviembre 24 de 2011. Revisado: julio 15 de 2012. Aceptado: julio 25 de 2012
Forma de citar: Cardozo-López M, Escobar-Berrío A, Alvarán-Mejía M, Londoño-Restrepo JD.
Enfermedad de Kawasaki: diagnóstico y tratamiento. Rev CES Med 2012; 26(1): 261-272