Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
CES Medicina
versão impressa ISSN 0120-8705
CES Med. vol.27 no.2 Medellín jul./dez. 2013
Artículos de investigación científica o tecnológica
Seguimiento a una cohorte de niños con asma luego de una intervención familiar
Follow up to a cohort of children with asthma after a familiy intervention
DEDSY YAJAIRA BERBESÍ-FERNÁNDEZ1, ANGELA SEGURA-CARDONA2, MARGARITA GARCÍA-JARAMILLO3, RICARDO POSADA-SALDARRIAGA4
1Magíster en Epidemiología, Estudiante del Doctorado en Epidemiología y Estadística, Docente-Investigadora. Grupo de Investigación Epidemiología y Bioestadística. Universidad CES. Medellín-Colombia. dberbesi@ces.edu.co
2Ph.D., Docente, Grupo de Investigación Epidemiología y Bioestadística. Universidad CES. Grupo de investigación: Epidemiología y Bioestadística, Medellín-Colombia.
3MD. Esp. en Terapia de Familia, Docente-Investigadora. Grupo de Investigación Observatorio de Salud Pública, Universidad CES, Medellín-Colombia.
4Pediatra Neumólogo, Jefe de Posgrados Clínicos del CES. Grupo de Investigación Pediatría CES. Medellín-Colombia.
RESUMEN
Objetivo: determinar, luego de una intervención familiar, el tiempo libre de crisis asmáticas, requerir hospitalización o atención por un servicio de urgencias, así como identificar los factores demográficos y sociales involucrados en esta evolución clínica en niños con asma.
Materiales y métodos: se realizó un estudio descriptivo de seguimiento a un año de una cohorte de 25 niños de 8 a 12 años con diagnóstico de asma, en seis instituciones de salud en Medellín-Colombia, en el año 2011. Para valorar la supervivencia de los niños se utilizó el método Kaplan-Meier, el cual aportó la probabilidad de que un niño con asma (sobreviva) presentara un evento de crisis asmática y fuera atendido en un servicio de urgencia a partir del momento en que se realizó la intervención de familia. Se realizó un modelo multivariado con fines explicativos con fin de ajustar algunas variables sociales y demográficas con el tiempo de supervivencia.
Resultados: los niños tenían un promedio de edad de 9,84 (DS=1,34). El 60 % de los niños tenían antecedentes familiares de asma y un 68 % estaban expuestos a fumadores; así mismo un 76 % residían cerca a lugares muy transitados. A los seis meses de observación el 76 % presentaron crisis asmáticas que fueron atendidas en casa, y un 44 % de los niños requirieron atención en un servicio de urgencias a los ocho meses de seguimiento; no se reportaron hospitalizaciones.
Conclusiones: esta investigación encontró que luego de una intervención familiar y un año de seguimiento de las familias, no se reportaron hospitalizaciones en los niños, un 56 % no requirió atención en un servicio de urgencias, así como una cuarta parte de los niños no reportaron crisis asmáticas atendidas en casa.
PALABRAS CLAVE
Relaciones familiares, Asma, Terapia de familia.
ABSTRACT
Objectives: To determine, after a family intervention, free time asthma, need of hospitalization or care for an emergency department, as well as identify the demographic and social factors involved in clinical outcome in children with asthma.
Materials and methods: a descriptive study of follow-up was conducted to one year in a cohort of 25 children from 8 to 12 years with diagnosis in asthma of six institutions of health in Medellin, Colombia, in 2011. The Kaplan-Meier method, which provided the probability of children will present an asthmatic crisis event and were treated at an emergency service from the moment the family intervention was made. We made a multivariate model for explanatory purposes, adjusting some social and demographic variables with survival time.
Results: Children had an average age of 9.84 (DS = 1, 34); 60% of the children had a family history of asthma, and 68% were exposed to smokers; likewise a 76% resided close to very traveled sites. After six months of observation 76% presented asthma which were attended at home, and 44% of children medical care in an emergency department to the eight months of follow-up; No hospitalizations were reported.
Conclusions: This study found that after an intervention one year of follow-up of the families, and family not reported hospitalizations in children, 56% did not require care in an emergency department, as well as a quarter of the children reported no asthma at home.
KEY WORDS
Asthma, Family relations, Family therapy.
INTRODUCCIÓN
El asma es la enfermedad pediátrica crónica más frecuente en los países desarrollados y es considerada un importante problema de salud que afecta aproximadamente a 300 millones de personas de todas las edades en el mundo (1). La prevalencia estimada para Colombia es de 7,4 % y la letalidad es del 10,1 por cada 100 000 casos de asma (2).
Se caracteriza por episodios bronco-obstructivos recurrentes (disnea sibilante, tos) que ceden parcial o totalmente en forma espontánea o con tratamiento. La obstrucción se produce por espasmo del músculo liso bronquial y especialmente por inflamación de las vías aéreas (edema mucoso, aumento de secreciones, descamación de las células epiteliales y reclutamiento de las células inflamatorias) (3).
El tratamiento del paciente asmático debe ser multidisciplinario, en el que hay que tener en cuenta aspectos farmacológicos, preventivos, los relacionados con fisioterapia del tórax, psicológicos, nutrición y la educación del paciente y su familia (4).
Aunque, al igual que sucede con el resto de enfermedades, el estudio del asma se ha venido realizando tradicionalmente desde los postulados marcados por la ciencia reduccionista, lo cual afecta su evolución y las complicaciones que se pueden derivar de tratamientos incompletos (5).
Los objetivos básicos del tratamiento son la preservación de una adecuada función pulmonar a corto y largo plazo y la mejoría clínica, social y psíquica frente a su enfermedad. Los cuales se logran al evitar las crisis o hacer que estas sean menos intensas y más cortas y que los períodos inter-críticos sean cada vez más prolongados y con menor sintomatología (6).
Los controles funcionales son fundamentales en el seguimiento del tratamiento de los pacientes, sirven para hacer el diagnóstico de la enfermedad y saber si un tratamiento es adecuado. Sin demeritar los esfuerzos por lograr el control del asma en los niños, un número importante de ellos persiste con síntomas y con alteraciones en la función pulmonar a pesar de tener orientado un tratamiento eficaz. En los últimos años se ha prestado atención a la detección de factores involucrados en las exacerbaciones y el mal pronóstico de niños con asma, a fin de orientar junto al tratamiento farmacológico, un tratamiento integral que involucre otros factores que influyen en el pronóstico del niño asmático (7).
Se ha observado que factores familiares, tales como el tipo de familia y su funcionamiento, es tán vinculados con los problemas de salud física como el asma en los niños, al ser utilizado como un mecanismo de respuesta para la solución de los conflictos familiares (8-10). En consecuencia, la familia juega un papel fundamental como modulador de la intensidad de los determinantes psicosociales que conducen a la instauración de una enfermedad asmática moderada y grave persistente en los niños (11-13).
Aunque el tratamiento del asma tiene un gran componente farmacológico por las causas biológicas de este evento, la terapia familiar es un coadyuvante que busca ofrecer a la familia recursos para adaptarse y hacer frente a los cambios en el sistema de la familia que acompaña a la aparición de la enfermedad (14); además de esto, su objetivo es identificar los factores familiares que podrían exacerbar los problemas de salud en los hijos, las relaciones entre sus integrantes y las dificultades entre ellos, para ser intervenidos y producir cambios en la dinámica familiar y llevar a una mejoría de los síntomas de enfermedades psicosomáticas como el asma infantil (15).
El presente trabajo tiene por objetivo establecer luego de una intervención familiar, el tiempo libre de crisis asmáticas, hasta ser atendidos en casa, requerir hospitalización o atención por un servicio de urgencias, así como identificar los factores demográficos y sociales involucrados en esta evolución clínica.
METODOLOGÍA
Se realizó un estudio descriptivo de seguimiento a una cohorte de niños con asma en seis instituciones de salud en Medellín, Colombia, en el año 2011, con el fin de analizar los días libres de crisis asmáticas y días sin requerir atención de urgencias en una institución de salud. Fueron seleccionados un total de 25 niños de 8 a 12 años con diagnóstico de asma.
Para determinar el diagnóstico de asma se utilizó los criterios de GINA (por sus siglas en in-glés Global Initiative for Asthma) (1), así como el examen de espirometría y la evaluación por pediatra neumólogo. Se tomaron como síntomas clínicos de la enfermedad: tos, sibilancias, dificultad respiratoria, síntomas nocturnos y, además, la necesidad de utilización de ß2 agonistas.
Se realizaron entrevistas al grupo familiar utilizando un formulario con preguntas demográficas, sociales y clínicas. La funcionalidad familiar se determinó con la escala de Apgar familiar, instrumento validado y específico (16) y entrevista con médica especialista en terapia de familia. Todas las familias otorgaron autorización escrita mediante consentimiento informado y se verificó la capacidad de entendimiento, razonamiento y lógica del niño para responder a la entrevista por medio de una prueba realizada por una psicóloga utilizando la prueba Raven (17).
Esta investigación fue aprobada por el comité de ética de la Universidad CES y por parte del comité técnico de la entidad aseguradora de salud. Los criterios de inclusión fueron: edad de 8 a 12 años, vivir con alguno de los padres, tener la capacidad de entendimiento, tener disfunción familiar y asma.
El grupo seleccionado recibió el tratamiento habitual ordenado por la institución de salud. Adicionalmente, las familias de los niños recibieron cuatro sesiones buscando el manejo, adaptación a las crisis de los niños y mejorando la dinámica relacional de los miembros de la familia. La intervención familiar tenía varias estrategias: información médica, estrategia educativa, adaptación a la enfermedad e influencia de la dinámica familiar. Estos componentes se realizaron mediante la orientación y terapia familiar.
Para valorar la supervivencia de los niños se utilizó el método de Kaplan-Meier, el cual aportó la probabilidad de que un niño con asma (sobreviva) presentará un evento de crisis asmática y fuera atendido en un servicio de urgencia a un tiempo determinado a partir del momento en que se realizó la intervención de familia.
Los eventos de interés para este análisis fueron la crisis asmática atendida en casa, la hospitalización y la atención por el servicio de urgencias de una institución de salud (condición de no censura), observada a través de los días del evento, por medio de la construcción y representaciones gráficas de las curvas de supervivencia.
En el análisis bivariado se determinó si la supervivencia acumulada, difería con respecto a algunas variables de importancia en los síntomas clínicos de asma; para ello se valoró la significación estadística mediante la prueba del rango semilogarítmico (Log Rank Test). Por último, se realizó un modelo multivariado con fines explicativos, con fin de ajustar las variables con el tiempo de supervivencia.
RESULTADOS
Se recolectó información de 25 niños en edades comprendidas entre 8 y 12 años, con un promedio de edad de 9,84 (DS=1,34); el 60 % eran niños, 41,7 % de estrato socioeconómico medio. El 60 % de los niños tenían antecedentes familiares de asma, 40 % eran alérgicos y 68 % estaban expuestos a fumadores, así mismo el 76 % residían cerca a lugares muy transitados.
Con respecto a las características de la familia, el 68 % provenían de familias nucleares, el 72 % tenían disfunción familiar y 40 % de los padres consideraron que las crisis de los niños empeoraban por los problemas familiares.
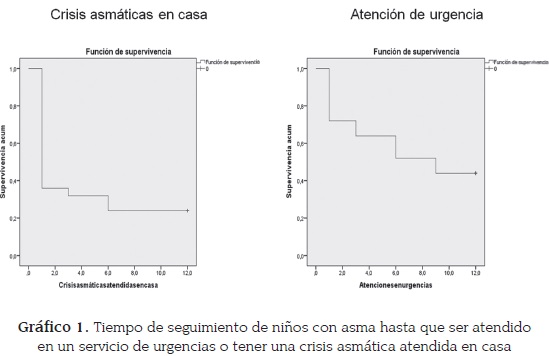
El 76 % de los niños al año de seguimiento, presentaron crisis asmáticas que fueron atendidas en casa y 44 % de los niños requieron atención en un servicio de urgencias en este mismo periodo de observación; no se reportaron hospitalizaciones (gráfico 1).
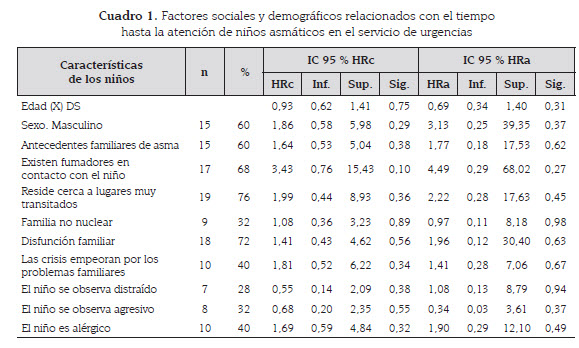
Se identificaron como factores más frecuentes al ajustar el tiempo hasta la atención por urgencias: el ser niño (Hazard Ratio -HR-: 3,13), te-ner antecedentes familiares de asma (HR: 1,77), convivir con fumadores (HR: 2,22), tener disfunción familiar (HR 1,96) y ser alérgicos (HR: 1,90); aunque ninguno de estos factores fue esatadísticamente significativo (cuadro1).
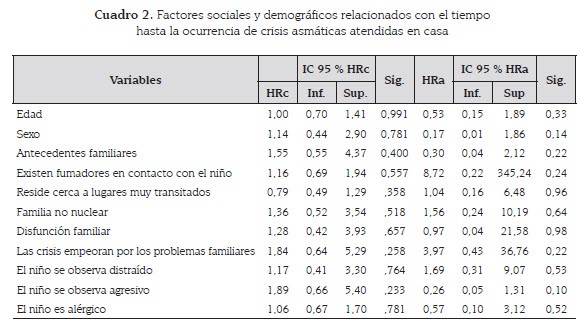
Con respecto a los factores más frecuentes identificados luego de ajustar el tiempo hasta tener una crisis asmática atendida en casa se encontraron: convivir con fumadores (HR: 8,72); y considerar que las crisis empeoran por los problemas familiares (HR: 3,97). Estos factores tampoco fueron estadísticamente significativos, aunque se reconoce su relevancia clínica (cuadro 2).
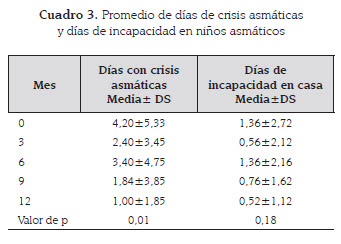
Al inicio del seguimiento las crisis asmáticas tenían una duración promedio de 4,2 días y al finalizar el primer año, las crisis disminuyeron en tres días. Con respecto a los días de incapacidad, éstas, en promedio no fueron mayores a dos días y en los 12 meses de seguimiento no se observaron diferencias estadísticamente significativas (cuadro 3).
DISCUSIÓN
El asma es considerado un problema de salud creciente, que tiene un gran impacto en la vida del individuo, así como la familia (10). Aunque se reconoce el gran componente orgánico, es considerada una enfermedad psicosomática (18), al estar influenciada por las características psicológicas de los afectados y sus cuidadores, contribuyendo al curso y pronóstico de la enfermedad (19).
Esta investigación encontró que luego de una intervención familiar y un año de seguimiento de las familias, no se reportaron hospitalizaciones en los niños, un 56 % no requirió atención en un servicio de urgencias, así como una cuarta parte de los niños no reportaron crisis asmáticas atendidas en casa.
Las crisis asmáticas son la tercera causa de hospitalizaciones y morbilidad pediátrica, el abordaje de urgencia está dirigido a la gravedad de los síntomas, con el objetivo de agilizar el manejo, la respuesta al tratamiento y disminuir la estancia intrahospitalaria (20). En el actual seguimiento por un año de niños asmáticos, luego de una intervención familiar, no se reportaron hospitalizaciones; pudiendo indicar un manejo adecuado en casa, al controlar factores psicológicos relacionados con efectos sobre el asma en los niños.
En un estudio realizado en servicios de urgencia de Chile se encontró que la mayoría de las crisis asmáticas atendidas estuvo relacionada con una pobre adherencia al tratamiento (21); constituyéndose en un problema de salud en los servicios de urgencia, no solo por la frecuencia con que acuden a ellos, sino también por el gasto de medicamentos que implican sus reiteradas visitas y los requerimientos de ingresos hospitalarios para el control de las crisis asmáticas (22).
Algunas estimaciones refieren que un 70 % del costo total de las atenciones por asma, está producido por exacerbaciones (23). Es allí donde la educación al grupo familiar en el manejo del asma, puede reducir los síntomas y la necesidad de medicación, no solo por el manejo de crisis familiares sino por la prevención y control de otros factores asociados.
Existe una relación directa entre la severidad de las manifestaciones clínicas del asma bronquial y numerosos factores de riesgo que la condicionan entre los que se destacan los antecedentes patológicos familiares (24), en el actual seguimiento de niños luego de la intervención familiar, 6 de cada 10 niños tenían estos antecedentes; pero no se identificó como factor de riesgo asociado luego de ajustar las variables de tiempo hasta la atención de urgencias y crisis asmáticas en casa.
Otro factor asociado al asma en niños, que debe ser controlado y evitado cuando sea posible, con una prevención temprana, es la exposición al humo de tabaco (24,25); en la presente investigación, el 68 % de los niños convivían con fumadores, y al realizar el análisis ajustado, este factor fue siete veces mayor en los niños que reportaron crisis asmáticas atendidas en casa y tres veces más en niños que fueron llevados a servicios de urgencias.
Las medidas de control ambiental constituyen estrategias de prevención muy importantes, pues un adecuado control sobre factores desencadenantes puede reducir los síntomas, la necesidad de medicación y los niveles de hiperreactividad no específicos de las vías aéreas (24); en esta investigación, el 76 % de los niños vivían cerca de lugares muy transitados, factor que puede ser difícil de controlar dadas las características sociales y urbanas de las grandes ciudades.
En un estudio realizado en Cuba encontraron como uno de los factores de mal pronóstico más importantes era pertenecer al sexo masculino (27); en la presente investigación, los niños tuvieron tres veces el riesgo de ser llevados a un servicio de urgencias a causa de una crisis asmática comparado con las niñas; esta diferencia no se encontró al comparar las crisis asmáticas atendidas en casa.
Se ha intentado la terapia familiar en el caso de niños con problemas familiares que presentan asma grave (28). Un estudio realizado en Uruguay reitera la importancia de los sentimientos de los niños con su asma y valora el rol de los cuidadores sobre la calidad de vida de sus niños (18). Similar a lo observado en la presente investigación, en la cual los niños con disfunción familiar y cuyos padres consideran que las crisis empeoran por los problemas familiares, fueron atendidos con mayor frecuencia en los servicios de urgencias y reportaron un mayor número de crisis asmáticas atendidas en casa.
A partir de estos resultados se podrían implementar medidas centradas en el fortalecimiento y conocimiento de la enfermedad por parte de los cuidadores para que puedan interpretar, lo más objetivamente posible, lo que sienten los niños. La instauración de un modelo de tratamiento que vea el asma como una enfermedad psicosomática, llevará a una mejor evolución de los pacientes y un abordaje global de los síntomas y la aparición de crisis.
Como limitaciones de este estudio hay que señalar el hecho de que no se contó con un grupo control que permitiera evaluar si existían diferencias de acuerdo a recibir o no la intervención familiar. Por otra parte, no se controlaron los resultados de acuerdo al tipo de tratamiento farmacológico, y las diferencias encontradas no fueron estadísticamente significativas pudiendo estar afectados por el tamaño de la muestra. Se recomienda esta investigación con un número mayor de niños en seguimiento.
Conflicto de intereses y o financiación:
Esta investigación se realizó con financiación de la Dirección de Investigación y la Facultad de Medicina de la Universidad CES. Los autores declaran no tener conflictos de intereses.
REFERENCIAS
1. GINA [Internet]. [citado 6 de noviembre de 2013]. Recuperado a partir de: http://ginasthma.org/. [ Links ]
2. GINABurdenSummary_1.pdf [Internet]. [citado 4 de noviembre de 2013]. Recuperado a partir de: http://www.ginasthma.org/local/uploads/files/GINABurdenSummary_1.pdf. [ Links ]
3. Castro JRD. Algunas reflexiones sobre asma bronquial. Rev Médica Hered [Internet]. 28 de agosto de 2013 [citado 4 de noviembre de 2013];5(4). Recuperado a partir de: http://www.upch.edu.pe/famed/revista/index.php/RMH/article/view/1386. [ Links ]
4. Aranguren J, Callén M, Elorz J, Etxeberria A, Bautista J, Irizar I, et al. Guía de práctica clínica sobre asma. Recuperado a partir de:http://www.avpap.org/. [ Links ]
5. Perpiñá Tordera M. ¿Por qué miramos el asma a través del ojo de la cerradura Arch Bronconeumol. 2010; 46(8):433-8. [ Links ]
6. Couriel J, Paton J, Pavord I, Beilby J, Chang A, Gibson P, et al. British Guideline on the Management of Asthma. SIGN [Internet]. 2008; Recuperado a partir de: http://www.sign.ac.uk/guidelines/fulltext/101/. [ Links ]
7. López-Silvarrey-Varela A, Pértega-Díaz S, Rueda-Esteban S, Sánchez-Lastres JM, San-José-González MA, Sampedro-Campos M, et al. Prevalencia de síntomas de asma en los niños y adolescentes de la Comunidad Autónoma de Galicia (España) y sus variaciones geográficas. Arch Bronconeumol junio de 2011; 47(6):274-82. [ Links ]
8. Feldman JM, Ortega AN, Koinis-Mitchell D, Kuo AA, Canino G. Child and Family Psychiatric and Psychological Factors Associated With Child Physical Health Problems. J Nerv Ment Dis. 2010; 198(4):272-9. [ Links ]
9. Lask B, Matthew D. Childhood asthma. A controlled trial of family psychotherapy. Arch Dis Child. f 1979; 54(2):116-9. [ Links ]
10. Kumar C, Edelman M, Ficorelli C. Children with asthma: a concern for the family. MCN Am J Matern Child Nurs. 2005; 30(5):305-11. [ Links ]
11. Riquelme O M, Riquelme O R, Martínez R D. Experiencia de un programa de control de asma bronquial en Puerto Montt, Chile. Rev Chil Enfermedades Respir. junio de 2006; 22(2):93-7. [ Links ]
12. McClellan CB, Cohen LL. Family functioning in children with chronic illness compared with healthy controls: a critical review. J Pediatr. 2007; 150(3):221-223, 223.e1-2. [ Links ]
13. Schor EL. American Academy of Pediatrics Task Force on the Family. Family pediatrics: report of the Task Force on the Family. Pediatrics. junio de 2003;111(6 Pt 2):1541-71. [ Links ]
14. Chen AY, Escarce JJ. Family structure and the treatment of childhood asthma. Med Care. febrero de 2008;46(2):174-84. [ Links ]
15. Gustafsson PA, Kjellman NI, Cederblad M. Family therapy in the treatment of severe childhood asthma. J Psychosom Res. 1986; 30(3):369-74. [ Links ]
16. Smilkstein G, Ashworth C, Montano D. Validity and reliability of the family APGAR as a test of family function. J Fam Pract. 1982; 15(2):303-11. [ Links ]
17. Torres E, Cuesta M. Una revisión de las propiedades psicométricas del test de matrices progresivas de Raven (escala superior). Psicothema. 1992; 4(1):261-7. [ Links ]
18. Pinchak MC, Matelzonas T, Da Rosa MJ, Boix AI, Rodríguez M, Gutiérrez S. Calidad de vida del niño asmático y su cuidador en centros públicos y privados de Montevideo (2009 a 2010). Arch Pediatría Urug. 2013; 84(1):10-7. [ Links ]
19. Rona RJ, Hughes JM, Chinn S. Association between asthma and family size between 1977 and 1994. J Epidemiol Community Health. 1999; 53(1):15-9. [ Links ]
20. Solis S, Bañuelos O, Andersson L. Caracterización clínica y terapéutica de pacientes pediátricos con crisis asmáticas. Med Asoc Med Hosp. 2013; 58(3):169-74. [ Links ]
21. Herrera G Am, Escobar C Am, Saavedra B M, Medina R Me, Salgado B E, Palavecino B T, et al. Exacerbación de asma infantil en unidad de paciente crítico: caracterización clínica. Rev Chil Enfermedades Respir. 2011;27(1):26-30. [ Links ]
22. Guanche Garcell H, Zayas Somoza E, Valera Mena R. Morbilidad y letalidad por asma bronquial. Rev Cuba Med. 2001; 40(3): 169-75. [ Links ]
23. Borderías Clau L, Zabaleta Murguionda M, Riesco Miranda JA, Pellicer Ciscar C, Hernández Hernández JR, Carrillo Díaz T, et al. Coste y manejo de una crisis asmática en el ámbito hospitalario de nuestro medio (estudio COAX en servicios hospitalarios). Arch Bronconeumol. junio de 2005;41(6):313-21. [ Links ]
24. De la Vega Pazitková T, Pérez Martínez VT, Bezos Martínez L. Factores de riesgo de asma bronquial en niños y su relación con la severidad de las manifestaciones clínicas. Rev Cuba Med Gen Integral. junio de 2010; 26(2):0-0. [ Links ]
25. Abdo Rodríguez A, Cué Brugueras M, álvarez Castelló M. Asma bronquial: factores de riesgo de las crisis y factores preventivos. Rev Cuba Med Gen Integral. 2007;23(3):0-0. [ Links ]
26. Torre-Bouscoule L, Aburto-Valenci O, García-Sancho C, Fernández-Plata R, Martínez-Briseño D, Franco-Marina, F, et al. Exposiciones ambientales, ocupacionales y del paciente, y su asociación con el desarrollo de asma de riesgo vital. Un estudio de casos y controles. Neumol Cir Torax. 2013; 72(1):10-9. [ Links ]
27. Rodríguez-Orozco AR, Núñez Aguilar é, Pérez Sánchez AG, Cruz Balandrán J, Valencia Barajas E. Factores que determinan el mal pronóstico y la exacerbación del asma en niños que asisten a consulta de alergología pediátrica. Rev Cuba Pediatría. 2007; 79(1):0-0. [ Links ]
28. Yorke J, Shuldham C. Family therapy for asthma in children. En: The Cochrane Collaboration, Yorke J, editores. Cochrane Database Syst Rev [Internet]. Chichester, UK: John Wiley & Sons, Ltd; 2005 [citado 17 de junio de 2013]. Recuperado a partir de: http://doi.wiley.com/10.1002/14651858.CD000089.pub2. [ Links ]
Recibido: noviembre 5 de 2013 Revisado: noviembre 25 de 2013 Aceptado: noviembre 27 de 2013