Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
CES Medicina
Print version ISSN 0120-8705
CES Med. vol.29 no.1 Medellín Jan./June 2015
ARTÍCULOS DE INVESTIGACIÓN CIENTÍFICA O TECNOLÓGICA
Factores asociados a extravasación plasmática en pacientes con dengue de Antioquia y Chocó entre el 2000 y 2013. Colombia
Associated factors to plasma leakage in dengue patients from Antioquia and Chocó between 2000 and 2013. Colombia
IVONY YIRETH AGUDELO1, LEIDY DIANA PIEDRAHITA2, LUIS GONZALO ÁLVAREZ3, EFREN AVENDAÑO4, GABRIEL BEDOYA5, BERTA NELLY RESTREPO6
1 Magíster en Epidemiología, Instituto Colombiano de Medicina Tropical- Universidad CES. Medellín, Colombia ivonyireth@gmail.com
2 Estudiante de Doctorado, Instituto Colombiano de Medicina Tropical- Universidad CES. Medellín, Colombia
3 Magíster en Epidemiología, docente Universidad CES y Universidad de Antioquia. Medellín, Colombia
4 Estudiante de Doctorado, Universidad de Antioquia, Grupo de Genética Molecular, Medellín, Colombia.
5 Magíster en Biología, Director Grupo de Genética Molecular. Universidad de Antioquia, Medellín, Colombia
6 Magíster en Epidemiología, Investigadora, Instituto Colombiano de Medicina Tropical- Universidad CES. Medellín, Colombia
RESUMEN
Introducción: la extravasación del plasma es la manifestación más severa de la enfermedad producida por los virus del dengue y que con mayor frecuencia conduce al estado de choque. Se caracteriza por derrames serosos a nivel de diversas cavidades y aumento del hematocrito. Se realizó el presente estudio con el objetivo de determinar los factores sociodemográficos, clínicos y de laboratorio que más se asocian a la presencia de extravasación plasmática en los pacientes con dengue.
Materiales y métodos: estudio observacional analítico transversal, analizado bajo la metodología de casos y controles, a partir de registros clínicos de pacientes con dengue. Se utilizaron prueba Chi cuadrado de Pearson, prueba exacta de Fisher, prueba no paramétrica U de Mann-Whitney y un modelo de regresión logística multivariado de factores asociados. Fueron calculados los Odds Ratio con su intervalo de confianza al 95 %. Se consideró un nivel de significancia de 5 %.
Resultados: fueron analizados un total de 350 registros, de los cuales 128 presentaron signos de extravasación plasmática (36,6 %). Después de ajustar por factores de confusión se observó que las variables que más se asocian a presencia de extravasación plasmática en los pacientes con dengue fueron el dolor abdominal, la leucopenia y las melenas.
Conclusión: estos hallazgos clínicos y de laboratorio deben ser priorizados en su vigilancia en la atención al paciente con dengue, para identificar los casos con mayor probabilidad de extravasación plasmática para su manejo oportuno y adecuado.
PALABRAS CLAVES
Eficacia, Melaninas, Melasma, Tratamiento, Phyllanthus emblica.
ABSTRACT
Introduction:Plasma leakage is the most severe complication caused by dengue virus infection and is also the mechanism that frequently leads to dengue shock syndrome. Plasma leakage is characterized by ascites, pleural and pericardial effusion and increased hematocrit level. The present study was conducted to identify socio-demographic, clinical and laboratory factors that more are associated to the presence of plasma leakage in dengue infected patients.
Materials and methods: A cross sectional analytic study was performed on clinical records from dengue infected patients using the casecontrol methodology. Pearson's chi-square test or Fisher's exact test, Mann-Whitney's non-parametric U test and a multivariate logistic regression model of associated factors were used to evaluate the data. Odd Ratios with 95 % confidence intervals were calculated and significance level of 5 % was considered.
Results: A total of 350 clinical records were analyzed, 128 cases (36.6 %) presented signs of plasma leakage. After adjustments by confounding factors, we observed that abdominal pain, leukopenia and melena were the variables that explain the presence of plasma leakage in dengue infected patients.
Conclusion: During the follow-up of dengue infected patients priority should be given to the survey of these clinical and laboratory findings in order to identify the cases with higher probabilities of developing plasma leakage, allowing achieving more timely and appropriate management.
KEY WORDS
Dengue virus, Signs and symptoms, Plasma leakage, Risk factors.
INTRODUCCIÓN
El dengue es una enfermedad febril aguda producida por el virus dengue con cuatro serotipos:
DENV1-DENV4, y transmitidos de persona a persona por la picadura de mosquitos hembras del género Aedes (aegypti y albopictus) (1, 2), siendo Ae. aegypti el vector de mayor importancia epidemiológica en Colombia (3).
Por su alta morbilidad y mortalidad el dengue es la enfermedad de mayor impacto en salud pública dentro de las enfermedades emergentes y re-emergentes trasmitida por mosquitos (4). Se estima que a nivel mundial se reportan alrededor de 50 a 100 millones de casos anualmente y aproximadamente 2,5 billones de personas están en riesgo de enfermar (5). Otros autores han estimado un total de 390 millones de casos por año en el mundo (6).
En Colombia el dengue tiene un comportamiento endemo-epidémico, y aproximadamente el 85 % del territorio nacional está en riesgo de trasmisión. Durante el 2010 se presentó la mayor epidemia, cuando fueron reportados 151 724 casos, de los cuales 5 420 eran dengue grave (7).
La infección con cualquiera de los serotipos virales causa un amplio espectro de resultados clínicos que puede evolucionar desde formas inaparentes o asintomáticas hasta formas graves que puede conducir a falla en órganos vitales y finalmente llevar a la muerte (4,8) y, dado que no se desencadena inmunidad cruzada, una persona puede sufrir hasta cuatro veces la enfermedad (9).
Anteriormente la enfermedad era clasificada como dengue clásico (DC) y dengue hemorrágico/ síndrome del choque por dengue (DH/SCD), pero a partir del 2009 es clasificada como dengue con o sin signos de alarma y dengue grave (5).
El mayor cambio fisiopatológico que determina la severidad de la enfermedad y la progresión a sus formas más severas es la extravasación del plasma (10), causada por un incremento transitorio en la permeabilidad vascular y una homeostasis anormal (11), lo que resulta en la pérdida de plasma en diversas cavidades serosas del cuerpo (12), incluyendo la pleura, pericardio y cavidades peritoneales; así mismo, se presenta un aumento en los niveles basales del hematocrito y el sangrado, el cual representa una amenaza para la vida (13,14).
Los mecanismos patogénicos que conducen a la enfermedad severa no están bien definidos y siguen siendo motivo de estudio por los investigadores en el tema. Han sido postulados varios mecanismos para explicar las formas severas del dengue, tales como la virulencia de las cepas (1,15), el aumento de la infección dependiente de anticuerpos propiciada en el curso de una infección secundaria (16-18) y los aspectos genéticos del individuo (19-21).
Los resultados sobre aspectos socio-demográficos, clínicos y de laboratorio que sean orientadores para prever tempranamente el desarrollo de extravasación plasmática como signo de gravedad por la enfermedad no son concluyentes (5, 22), debido a que en la etapa temprana de la enfermedad los signos y síntomas clínicos son indistinguibles entre los casos severos y los casos leves.
Estudios realizados para establecer factores predictores de enfermedad severa citan la presencia de dolor abdominal, hepatomegalia, letargia, sangrado y extremidades frías (14); otros autores plantean un modelo constituido por sangrado, disminución de la función hepática, presencia de glóbulos rojos y de proteínas en orina y un recuento de plaquetas por debajo de 50 000/mm3, como factores asociados para el desarrollo de manifestaciones severas, (DH/ SCD) (23).
En un estudio de cohorte retrospectiva fueron definidas cuatro variables que predijeron dengue hemorrágico con buena sensibilidad y especificidad (83,0 % y 83,5 %, respectivamente). Las variables predictoras fueron el sangrado, la proporción de linfocitos en sangre periférica, niveles de urea y un bajo nivel de proteína total en suero (24). Otros estudios establecen como las variables que más se asocian a la presencia de manifestaciones severas, el aumento del hematocrito con descenso rápido del nivel de plaquetas, con una sensibilidad del 93 % (25).
Por lo anterior, la detección temprana de signos, síntomas y hallazgos clínicos y de laboratorio que estén asociados al desarrollo de extravasación plasmática como signos de severidad, podrían ser usados como herramienta para el seguimiento oportuno de los casos de dengue con un curso clínico indistinguible y cuyos resultados pueden ser impredecibles en el curso de la enfermedad.
Se propuso realizar el presente estudio con el objetivo de determinar los factores sociodemográficos, clínicos y de laboratorio asociados a la presencia de extravasación plasmática en pacientes con infección por el virus del dengue diagnosticados entre los años 2000-2013 en los departamentos de Antioquia y Chocó.
MATERIALES Y MÉTODOS
Se realizó un estudio observacional analítico transversal de fuente secundaria, analizado bajo la metodología de casos y controles. Para el estudio fueron incluidos todos los registros clínicos de pacientes con diagnóstico confirmado de dengue que fueron captados en anteriores estudios realizados por el Instituto Colombiano de Medicina Tropical (ICMT) y que cumplieran con los criterios de diagnóstico de la Organización Mundial de la Salud (OMS) (5). Fueron excluidos los registros con información insuficiente en las variables de interés.
Los grupos de comparación fueron conformados según la presencia o ausencia de extravasación plasmática, la cual fue definida de la siguiente manera:
Grupo 1, con extravasación plasmática (caso): todo paciente con diagnóstico de infección por dengue con extravasación del plasma, demostrado por la presencia de alguno de los siguientes criterios: hemoconcentración evidenciada por un valor de hematocrito mayor a 10 % entre dos mediciones extremas o por encima de una cifra basal del paciente (26), y derrame seroso (derrame pleural o ascitis).
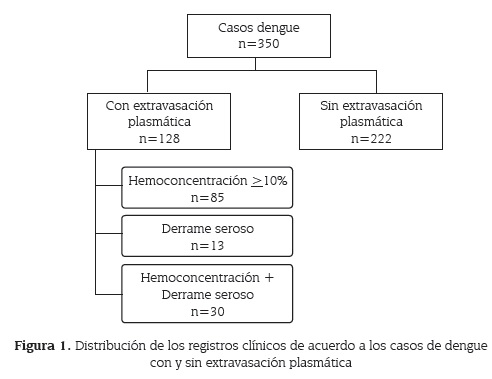
Grupo 2, sin extravasación plasmática (control): todo paciente con diagnóstico de infección por dengue sin evidencia clínica y de laboratorio de extravasación plasmática (figura 1).
Los datos fueron obtenidos a partir del formulario de recolección de información (registro clínico) donde fueron consignados datos de edad, sexo, etnia, municipio de procedencia, signos y síntomas clínicos y hallazgos de laboratorio. Estos datos fueron diligenciados por el personal que participó en la captación de los diferentes pacientes en estudios anteriores. El manejo de los datos incluyó la comparación de la información consignada en el formulario de recolección de la información y las distintas bases de datos, con el fin de contrastar la veracidad de la información. Además se depuraron y se volvieron a categorizar las variables.
El tamaño de la muestra se calculó para un estudio transversal con los siguientes parámetros estadísticos: nivel de confianza del 95 %, poder del estudio: 80 %, proporción del factor de riesgo (hematemesis) en los casos, 72 %, proporción del factor de riesgo en los controles, 51 % (26). Con una relación de 1:2 se obtuvo un total de 210 registros clínicos de personas con diagnóstico de dengue, de los cuales 70 eran registros de pacientes con extravasación plasmática y 140 sin extravasación plasmática. Sin embargo, por contar con una base de datos completa de 350 registros, estos fueron analizados en su totalidad de los cuales 128 registros pertenecían a pacientes con extravasación plasmática y 222 sin extravasación.
Definición de la forma clínica del dengue: acorde a los criterios establecidos por la OMS 2009, se determinó dengue sin signos de alarma (DSSA), dengue con signos de alarma (DCSA) y dengue grave (DG).
Para el análisis del presente estudio se agruparon en las siguientes categorías, debido al poco número de casos de dengue grave: dengue no severo que comprende los casos de DSSA y dengue severo, comprende los casos de DCSA y DG.
Se definieron la infección primaria y la secundaria por la ausencia o presencia de anticuerpos IgG respectivamente en la muestra de suero en la fase aguda del paciente.
Análisis estadístico: la base de datos fue realizada en Microsoft Office Excel 2007 (Microsoft Corp., Rendomd, WA), previa depuración de los datos. El procesamiento de la información se hizo en SPSS versión 18,0 (SPSS®; Chicago, Illinois, USA). Se realizó un análisis descriptivo univariado, las variables cualitativas se presentan en frecuencias absolutas y relativas y las cuantitativas, después de evaluar la distribución de dicha variable con la prueba de Kolmogorov- Smirnov, se presentan en medianas y rangos intercuartílicos.
En el análisis bivariado se utilizó la prueba de chi cuadrado de Pearson o en su defecto la prueba exacta de Fisher para evaluar asociación entre cada una de las variables cualitativas independientes con la variable dependiente (extravasación plasmática); adicionalmente se calcularon Odds Ratio (OR) como estimaciones del riesgo con sus intervalos de confianza del 95 % (IC95 %). Las variables cuantitativas fueron comparadas con la prueba U de Mann- Whitney. Siempre se utilizó un nivel de significancia de 0,05.
Se hizo un análisis multivariado mediante la regresión logística binaria de factores asociados. Para la estimación del modelo se utilizó el método introducir (enter), donde fueron calculados OR ajustados para verificar si las variables incluidas en el modelo se comportaban de la misma manera. La variable dependiente fue la extravasación plasmática.
Se incluyeron las variables que en el análisis bivariado tuvieron un valor p < 0,25 según criterio de Hosmer-Lemeshow. Adicionalmente se evaluaron las correlaciones bivariadas entre todas las variables independientes, con el objetivo de detectar efectos de colinealidad, como también se evaluaron las posibles interacciones entre las variables independientes que se consideraron de interés desde el punto de vista clínico y estadístico.
Según la Resolución 0008430 de 1993 del Ministerio de Salud está investigación se clasifica como "investigación sin riesgo" y fue aprobado por el Comité Institucional de ética en Investigación de la Universidad CES.
RESULTADOS
Fueron incluidos un total de 350 registros clínicos de pacientes con síndrome febril confirmados por serología para dengue, participantes de diferentes estudios durante el periodo comprendido entre 2000 y 2013, de los cuales el 93,7 % procedían del departamento de Antioquia y el 6,3 % del departamento del Chocó.
El 59,1 % de los registros correspondían a pacientes del sexo femenino. El 90,3 % era de etnia mestiza y el resto afro descendiente. La mediana de la edad fue de 21 años y en el 50 % la edad osciló entre 12 y 40 años. El grupo de edad con mayor participación fue la de los mayores de 15 años con el 65,7 %.
El 64,9 % de los casos de dengue fue clasificado como dengue severo y el 35,1 % dengue no severo, de los cuales el 35,1 % cumplía con los criterios de clasificación de dengue sin signos de alarma, 59,7 % dengue con signos de alarma y 5,1 % dengue grave. Se observó infección primaria y secundaria en el 41,6 % y 58,4 % de los casos respectivamente.
Un total de 128 casos de dengue (36,5 %) presentó signos de extravasación plasmática (figura1), con un predominio de mujeres (57,8 %). No se observaron diferencias significativas en la distribución por sexo de acuerdo a presencia de extravasación plasmática (p= 0,701). En relación a la etnia se observaron diferencias significativas (p= 0,016), donde el ser mestizo aumentó la probabilidad de extravasación plasmática en 2,9 veces respecto al que es afro descendiente (OR cruda, 2,9; IC95 %: 1,18- 7,3).
La mitad de los pacientes con extravasación plasmática, tenían una edad entre 11 y 40 años con una mediana de 19,5 años y no se observaron diferencias significativas entre las medianas de la edad y los respectivos grupos de comparación.
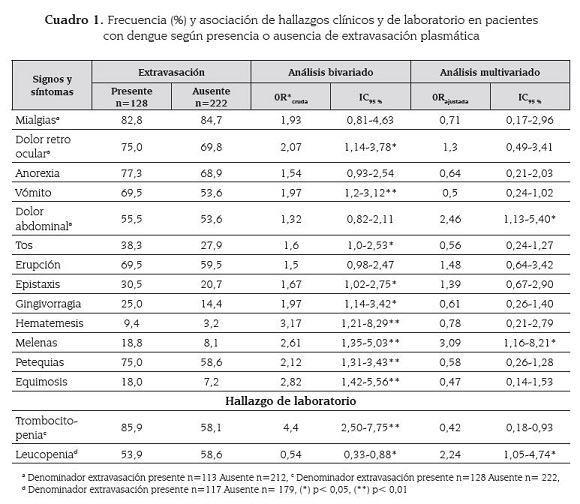
Los signos y síntomas clínicos relacionados con el estado general como mialgias, artralgia y la cefalea se presentaron en forma semejante en los pacientes con presencia de extravasación plasmática y no extravasación plasmática. Se observaron diferencias significativas en el dolor retro ocular.
Los síntomas gastrointestinales más frecuentes en el grupo con extravasación fueron la anorexia y el vómito, con diferencias significativas para vómito. El síntoma respiratorio más frecuente en los casos con extravasación fue el dolor de garganta, seguida por la congestión nasal y la tos, con diferencias significativas para la tos. La erupción fue el signo dermatológico más frecuente en los pacientes con extravasación plasmática, sin embargo estas diferencias no fueron significativas entre los grupos (cuadro 1).
Se observaron diferencias significativas en los sangrados de mucosas (epistaxis, gingivorragia, hematemesis, melenas), sangrados de piel (petequias, púrpura/equimosis, prueba de torniquete positiva), siendo más frecuentes estos hallazgos en el grupo con extravasación plasmática. La hematemesis fue la hemorragia con mayor OR (cuadro 1).
Se observaron manifestaciones de compromiso de órganos como hepatitis, hepatomegalia, miocarditis, encefalitis y nefritis. El daño a órganos fue más frecuente en los casos con extravasación plasmática (OR cruda 8,31; IC95 %: 1,76- 39,1). Otros signos y síntomas como convulsión y el estado de coma también fueron observados en pacientes con extravasación plasmática.
La proporción de hospitalización entre los que presentan extravasación y los que no fue de 82,0 % (n=105) y 56,7 % (n=126) respectivamente (OR cruda 3,47; IC95 %: 2,1-5,9). Los tres pacientes que fallecieron presentaron extravasación plasmática, observándose una proporción de letalidad por dengue del 0,85 %.
Se observó mayor frecuencia de hipotensión, choque, bradicardia y taquicardia, en los pacientes con extravasación, con diferencias significativas para choque (p= 0,033) y taquicardia (p= 0,021). Con relación a los hallazgos de laboratorio, la trombocitopenia se asoció significativamente a la extravasación plasmática, contrario a la presencia de leucopenia que estuvo relacionada en forma significativa a la no presencia de extravasación. No hubo diferencias significativas entre el tipo de infección y los respectivos grupos de comparación.
La variables que obtuvieron un valor p < 0,25 según criterio de Hosmer- Lemeshow, fueron incluidas en el análisis multivariado; así mismo, las variables que en el denominador no generaran una pérdida de más del 21 % de los datos, para determinar cuáles fueron los factores de riesgo que más se asociaron a la presencia de extravasación plasmática en la población de pacientes con infección por el virus del dengue.
Todas las variables incluidas en el modelo fueron factores de riesgo para la presencia de extravasación plasmática. El modelo de regresión logística encontró que las variables que más se asociaron con extravasación plasmática al ajustar por las demás variables incluidas en el modelo fueron el dolor abdominal, las melenas, la leucopenia y la forma clinica con manifestaciones severas (cuadro 1).
DISCUSIÓN
La identificación temprana de signos y síntomas clínicos y hallazgos de laboratorio que estén presentes antes de que comiencen los signos de severidad en el contexto de la extravasación plasmática, permiten evitar posibles complicaciones y mejorar el pronóstico de los casos.
En el presente estudio la edad y el sexo no estuvieron asociadas significativamente con la extravasación plasmática como manifestación severa del dengue. Reportes indican mayor frecuencia de formas severas en jóvenes y adultos (27-29). González et al. 2008, en Colombia, en un estudio retrospectivo definen que la edad es un factor predominante en la gravedad por dengue. Sus hallazgos indican una mayor frecuencia de ascitis, derrame pleural, hemorragias y dificultad respiratoria en la población ubicada por debajo de los 13 años de edad (30).
Para unos autores la severidad de la infección por el virus del dengue es mayor en niños jóvenes, decreciendo a medida que aumenta la edad (31).
Los resultados del presente estudio concuerdan con un estudio realizado en el sudeste de Asia donde niños y adultos están en riesgo de presentar manifestaciones severas (32).
En relación con el sexo también existe una dualidad: algunos estudios indican mayor frecuencia de dengue en el sexo femenino (15), sin embargo otros estudios como el nuestro y otro realizado por Nguyen et al. 2004 no encuentran diferencias en la distribución por sexo en cuanto al riesgo para manifestaciones severas por la infección del virus dengue (33).
De acuerdo a la etnia se observaron diferencias significativas entre mestizos y afro descendientes, lo cual está de acuerdo a la mayor resistencia ancestral africana a las formas severas del dengue (34). Estudios demuestran que un mayor número de pacientes de etnia mestiza, requieren hospitalización y sufren con mayor frecuencia síntomas graves como trombocitopenia, hemoconcentración y edemas (21,35).
En el presente estudio síntomas generales como el dolor retro ocular, algunas manifestaciones digestivas como el vómito, síntomas respiratorios como la tos, síntomas dermatológicos como la erupción y manifestaciones hemorrágicas mostraron diferencias significativas entre los grupos de comparación, predominando en los casos con extravasación plasmática, en contraste con otros autores que sólo incluyen síntomas gastrointestinales como indicadores de forma severa (25).
Se encontró asociación significativa con el compromiso a órganos y la extravasación plasmática. Este hallazgo es consistente con la priorización de la vigilancia del compromiso a órganos como clasificación de dengue grave establecido por la OMS (5).
Se observó que existe una hospitalización de los casos de dengue ante la presencia de signos indicativos de severidad (82 %), sin embargo hay algunos casos que con presencia de extravasación plasmática demostrada por el aumento del hematocrito ≥ 10 % no fueron hospitalizados. Este hecho se puede explicar porque para el periodo en la cual fueron captados los casos, el cumplimiento para diagnóstico de forma severa (DH/SCD) se debía cumplir el criterio de hemoconcentración mayor o igual al 20 % del valor basal del hematocrito. Sin embargo, se pone en evidencia que pacientes con derrames serosos pueden cursar con hemoconcentraciones entre el 10-20 % (26).
Además de los hallazgos clínicos, se han considerado como signos predictivos de severidad en dengue algunas alteraciones encontradas en el laboratorio como la trombocitopenia y leucopenia (36). La trombocitopenia constituyó el hallazgo por el laboratorio más frecuente en los casos de dengue con extravasación plasmática, sin embargo se presentaron casos con trombocitopenia profunda (recuento plaquetas < 50 000/mm3), sin evidencia de hemorragia, ni extravasación plasmática; este hallazgo está de acuerdo a lo encontrado por otros autores (26, 30).
Se ha demostrado que los casos con infección secundaria son propensos a manifestaciones más severas, lo que es explicado en el contexto del fenómeno del aumento de la infección dependiente de anticuerpos (37,38). En el presente estudio no se observaron diferencias significativas, lo cual se puede explicar porque no se pudo confirmar el tipo de infección en el 38,8 % de los casos. En otro estudio la infección secundaria se asoció significativamente a desarrollo de DH en niños pero no en adultos (32); sin embargo, otros autores no encuentran asociación entre la infección secundaria y DH (39).
En un estudio para determinar los factores predictivos de dengue severo evidencian que el sangrado, la disminución de la función hepática, la presencia de glóbulos rojos, de proteínas en orina y el recuento de plaquetas por debajo de 50 000/mm3 fueron relacionadas con el desarrollo de manifestaciones severas (DH/SCD) (23). Brasier et al, establecen en su modelo predictivo tres componentes: los niveles de IL-10, el recuento de plaquetas y de linfocitos, como las principales características de predicción, arrojando un área bajo la curva de 0,961 y una precisión del 86 %; otros parámetros como diarrea, niveles de hemoglobina también fueron factores relacionados con la severidad (13). Lugo et al. en 2013 determinan como variables que más explican el desarrollo de dengue grave, el antecedente de dengue, edad menor de 15 años y el reingreso al establecimiento de salud (25).
El presente estudio empleó un modelo de naturaleza explicativa, que permitió una adecuada aproximación a los factores asociados a extravasación plasmática, identificándose el dolor abdominal, las melenas y la leucopenia, como factores de riesgo que más se asocian, los cuales han estado relacionados con manifestaciones severas del dengue (5).
La diferencia que puede encontrarse con los otros estudios de factores predictivos y este explicativo, es que posiblemente esté influenciado por el tipo de estudio, la población evaluada, la edad y la gravedad de los mismos y el momento epidemiológico, determinado por los serotipos en circulación y la densidad del vector, entre otros.
La trombocitopenia ha estado implicada en el pronóstico de la severidad (26,30,36). En el presente estudio esta asociación no se pudo establecer en el análisis multivariado, posiblemente porque no coincidió la fecha en que se observó la trombocitopenia con la fecha del diagnóstico de la extravasación, por lo tanto se requiere en estudios posteriores controlar el tiempo en el que se hagan estas mediciones.
La importancia de este estudio radica en que aborda la extravasación plasmática como la manifestación más importante de severidad en dengue, permitiendo así establecer los factores clínicos y de laboratorio asociados a su progreso y que al detectarlos tempranamente contribuiría a un mejor pronóstico de los casos.
Finalmente, y de acuerdo a los hallazgos encontrados y que se asocian a la presencia de extravasación plasmática, se recalca la importancia de un buen interrogatorio médico, examen físico y otras herramientas de laboratorio complementarias para encontrar signos tempranos de severidad antes de que aparezcan los signos severos.
LIMITANTES
Aunque el presente estudio contó con una cantidad importante de variables para su análisis, es necesario otros estudios que contemplen otras variables clínicas, de laboratorio y de imagenología no disponibles en las fuentes utilizadas en este estudio y que también puedan estar relacionadas con la presencia de extravasación plasmática.
CONFLICTOS DE INTERÉS
Los autores declaramos no tener conflictos de intereses que puedan interferir con el contenido de la publicación
FINANCIACIÓN
El manuscrito contó con la financiación del Instituto Colombiano de Medicina Tropical. Colciencias: proyectos No. 325634319263 y No. 111549326145.
BIBLIOGRAFÍA
1. Rosen L. The Emperor's New Clothes revisited, or reflections on the pathogenesis of dengue hemorrhagic fever. Am J Trop Med Hyg. 1977;26(3):337-43. [ Links ]
2. Guha-Sapir D, Schimmer B. Dengue fever: new paradigms for a changing epidemiology. Emerg Themes Epidemiol. 2005;2(1):1. [ Links ]
3. Padilla JC, Rojas DP, Sa'enz Go'mez R. Dengue en Colombia: epidemiologi'a de la reemergencia a la hiperendemia. Bogota', Col.: Gui'as de Impresio'n Ltda.; 2012. [ Links ]
4. Martinez E. La prevención de la mortalidad por dengue: Un espacio y un reto para la atención primaria en salud. Rev Panam Salud Pública. 2006;20(64):60-74. [ Links ]
5. Organización Mundial de la Salud, Programa especial para investigación y capacitación en enfermedades Tropicales. Dengue Guias para el diagnóstico, tratamiento, prevención y Control. 2009. [citada 2014 noviembre 20]; Hallado en URL:http://www.bvsde.paho.org/cursoa_dengue/e/pdf/dengue_oms_2009.pdf. [ Links ]
6. Bhatt S, Gething PW, Brady OJ, Messina JP, Farlow AW, Moyes CL, et al. The global distribution and burden of dengue. Nature. 2013;496(7446):504-7. [ Links ]
7. Instituto Nacional de Salud. Estadística de la vigilancia en salud pública. Vigilancia rutinaria. [citada 2014 enero 20]; Hallado en URL: http://www.ins. gov.co. [ Links ]
8. Guzman MG, Kouri G. Dengue haemorrhagic fever integral hypothesis: confirming observations, 1987-2007. Trans R Soc Trop Med Hyg.;102(6):522-3. [ Links ]
9. Ahmed MM. Clinical profile of dengue fever infection in King Abdul Aziz University Hospital Saudi Arabia. J Infect Dev Ctries. 2010;4(8):503-10. [ Links ]
10. Lee Y-R, Liu M-T, Lei H-Y, Liu C-C, Wu J-M, Tung Y-C, et al. MCP-1, a highly expressed chemokine in dengue haemorrhagic fever/dengue shock syndrome patients, may cause permeability change, possibly through reduced tight junctions of vascular endothelium cells. J Gen Virol. 2006;87(Pt 12):3623-30. [ Links ]
11. Noisakran S, Perng GC. Alternate hypothesis on the pathogenesis of dengue hemorrhagic fever (DHF)/dengue shock syndrome (DSS) in dengue virus infection. Exp Biol Med Maywood NJ. 2008;233(4):401-8. [ Links ]
12. Sun P, García J, Comach G, Vahey MT, Wang Z, Forshey BM, et al. Sequential waves of gene expression in patients with clinically defined dengue illnesses reveal subtle disease phases and predict disease severity. PLoS Negl Trop Dis. 2013;7(7):e2298. [ Links ]
13. Brasier AR, Ju H, Garcia J, Spratt HM, Victor SS, Forshey BM, et al. A three-component biomarker panel for prediction of dengue hemorrhagic fever. Am J Trop Med Hyg. 2012;86(2):341-8. [ Links ]
14. Pawitan JA. Dengue virus infection: predictors for severe dengue. Acta Medica Indones. 2011;43(2):129-35. [ Links ]
15. Rico-Hesse R, Harrison LM, Salas RA, Tovar D, Nisalak A, Ramos C, et al. Origins of dengue type 2 viruses associated with increased pathogenicity in the Americas. Virology. 1997;230(2):244-51. [ Links ]
16. Halstead SB. Pathogenesis of dengue: challenges to molecular biology. Science. 1988;239(4839):476-81. [ Links ]
17. Kurane I, Innis BL, Nimmannitya S, Nisalak A, Meager A, Janus J, et al. Activation of T lymphocytes in dengue virus infections. High levels of soluble interleukin 2 receptor, soluble CD4, soluble CD8, interleukin 2, and interferon-gamma in sera of children with dengue. J Clin Invest. 1991;88(5):1473-80. [ Links ]
18. Rothman AL, Ennis FA. Immunopathogenesis of dengue hemorrhagic fever. Virology. 1999;257(1):1-6. [ Links ]
19. Bravo JR, Guzmán MG, Kouri GP. Why dengue haemorrhagic fever in Cuba? 1. Individual risk factors for dengue haemorrhagic fever/ dengue shock syndrome (DHF/DSS). Trans R Soc Trop Med Hyg. 1987;81(5):816-20. [ Links ]
20. De la C Sierra B, Kourí G, Guzmán MG. Race: a risk factor for dengue hemorrhagic fever. Arch Virol. 2007;152(3):533-42. [ Links ]
21. Restrepo BN, Ramirez RE, Arboleda M, Alvarez G, Ospina M, Diaz FJ. Serum levels of cytokines in two ethnic groups with dengue virus infection. Am J Trop Med Hyg. 2008;79(5):673-7. [ Links ]
22. Srikiatkhachorn A, Green S. Markers of dengue disease severity. Curr Top Microbiol Immunol. 2010;338:67-82. [ Links ]
23. Khan MIH, Anwar E, Agha A, Hassanien NSM, Ullah E, Syed IA, et al. Factors predicting severe dengue in patients with dengue fever. Mediterr J Hematol Infect Dis. 2013;5(1):e2013014. [ Links ]
24. Lee VJ, Lye DCB, Sun Y, Fernandez G, Ong A, Leo YS. Predictive value of simple clinical and laboratory variables for dengue hemorrhagic fever in adults. J Clin Virol Off Publ Pan Am Soc Clin Virol. 2008;42(1):34-9. [ Links ]
25. Lugo S, Morilla L, Bejarano O, Basualdo W, Pavlicich V. Dengue con signos de alarma ¿Podemos predecir evolución a grave desde la emergencia? 2013. 40(3):209-16. [ Links ]
26. Díaz-Quijano F, Martínez-Vega R, Villar-Centeno L. Asociación entre la magnitud del viraje del hematocrito y otros indicadores de severidad en dengue. Colombia Médica. 2009;40(4):409-14. [ Links ]
27. Guzmán MG, Kouri G, Bravo J, Valdes L, Vazquez S, Halstead SB. Effect of age on outcome of secondary dengue 2 infections. Int J Infect Dis IJID Off Publ Int Soc Infect Dis. 2002;6(2):118-24. [ Links ]
28. Pham TB, Nguyen TH, Vu TQH, Nguyen TL, Malvy D. [Predictive factors of dengue shock syndrome at the children Hospital No. 1, Ho-chi-Minh City, Vietnam]. Bull Société Pathol Exot 1990. 2007;100(1):43-7. [ Links ]
29. Siqueira JB Jr, Martelli CMT, Coelho GE, Simplicio AC da R, Hatch DL. Dengue and dengue hemorrhagic fever, Brazil, 1981-2002. Emerg Infect Dis. 2005;11(1):48-53. [ Links ]
30. González A, Martínez R, Villar L. Evolución clínica de pacientes hospitalizados por dengue en una institución de salud de Bucaramanga, Colombia. Biomédica. 2008; 28:531-43. [ Links ]
31. Anders KL, Nguyet NM, Chau NVV, Hung NT, Thuy TT, Lien LB, et al. Epidemiological factors associated with dengue shock syndrome and mortality in hospitalized dengue patients in Ho Chi Minh City, Vietnam. Am J Trop Med Hyg. 2011 ;84(1):127-34. [ Links ]
32. Wichmann O, Hongsiriwon S, Bowonwatanuwong C, Chotivanich K, Sukthana Y, Pukrittayakamee S. Risk factors and clinical features associated with severe dengue infection in adults and children during the 2001 epidemic in Chonburi, Thailand. Trop Med Int Health TM IH. 2004 ;9(9):1022-9. [ Links ]
33. Nguyen TH, Nguyen TL, Lei H-Y, Lin Y-S, Le BL, Huang K-J, et al. Association between sex, nutritional status, severity of dengue hemorrhagic fever, and immune status in infants with dengue hemorrhagic fever. Am J Trop Med Hyg. 2005 ;72(4):370-4. [ Links ]
34. Blanton RE, Silva LK, Morato VG, Parrado AR, Dias JP, Melo PRS, et al. Genetic ancestry and income are associated with dengue hemorrhagic fever in a highly admixed population. Eur J Hum Genet EJHG. 2008 ; 16(6):762-5. [ Links ]
35. Restrepo B, Ramírez R, Agudelo-Florez P, Avendaño E, Chacón J, Rojas W, et al. Características clínicas y niveles de citocinas en pacientes con dengue y su relación con la raza. Rev Biomed. 2010;21:137-47. [ Links ]
36. Ayyub M, Khazindar AM, Lubbad EH, Barlas S, Alfi AY, Al-Ukayli S. Characteristics of dengue fever in a large public hospital, Jeddah, Saudi Arabia. J Ayub Med Coll. 2006;18(2):9-13. [ Links ]
37. Halstead SB, Nimmannitya S, Cohen SN. Observations related to pathogenesis of dengue hemorrhagic fever. IV. Relation of disease severity to antibody response and virus recovered. Yale J Biol Med. 1970;42(5): 311-28. [ Links ]
38. Guzman MG, Vazquez S. The complexity of antibody-dependent enhancement of dengue virus infection. Viruses. 2010;2(12):2649-62. [ Links ]
39. Guilarde AO, Turchi MD, Siqueira JB Jr, Feres VC, Rocha B, Levi JE, Souza VA, Boas LS, Pannuti CS, Martelli CM. Dengue and dengue hemorrhagic fever among adults: clinical outcomes related to viremia, serotypes, and antibody response. J Infect Dis. 2008; 197(6):817-24. [ Links ]
Recibido en: diciembre 12 de 2014. Revisado en: junio 30 de 2015. Aceptado en: julio 13 de 2015.