Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
CES Medicina
Print version ISSN 0120-8705
CES Med. vol.29 no.1 Medellín Jan./June 2015
ARTÍCULOS DE INVESTIGACIÓN CIENTÍFICA O TECNOLÓGICA
Sitagliptina versus insulina en pacientes hospitalizados con diabetes tipo 2. Estudio comparativo de costos
Sitagliptin vs insulin in hospitalized patients with type 2 diabetes: a comparative cost analysis
JAIME ALEJANDRO HINCAPIÉ GARCÍA1,2,3,4, ALEX RAMÍREZ RINCÓN2,4,5, ANDRÉS PALACIO BARRIENTOS 2,4,6, NATALIA ARISTIZÁBAL HENAO4,5 JORGE ANDRES ESCOBAR MARULANDA7 JOSÉ TORRES GRAJALES4,6,8, JOSÉ FERNANDO BOTERO2,4,6, GUILLERMO E. UMPIERREZ 6,9
1 Químico Farmacéutico, Mgs Farmacología Clínica.
2 Clínica Integral de Diabetes® EMDEC S.A.S. Medellín, Colombia. alexramirezrincon@gmail.com
3 Grupo de investigación promoción y prevención farmacéutica. Universidad de Antioquia. Medellín, Colombia.
4 Grupo de investigación Innovación, desarrollo y avances en endocrinología (IDEAs). Medellín, Colombia.
5 Médico internista. Fellow endocrinología UPB.
6 Endocrinólogo.
7 Médico Epidemiólogo.
8 Clínica Las Américas. Medellín, Colombia.
9 Departamento Medicina Interna, Universidad Emory Atlanta, Georgia.
RESUMEN
Introducción: tradicionalmente, el paciente hospitalizado con diabetes tipo 2 (DT2) se trata con insulina en un esquema basal/bolo, pero han surgido investigaciones en las que se muestra similar control metabólico con agentes orales, como sitagliptina. Basado en un ensayo clínico aleatorizado en el que se pudo comprobar esta hipótesis se plantea en este estudio las consecuencias en el costo para instituciones en Colombia de esta alternativa.
Objetivo:determinar, a partir de un ensayo clínico aleatorizado publicado, los costos derivados de la utilización de sitagliptina o sitagliptina más insulina basal o insulina basal/bolo, en pacientes hospitalizados con diagnóstico de diabetes tipo 2.
Métodos: partiendo de un ensayo clínico aleatorizado de referencia se evaluaron tres brazos: 1) sitagliptina + correcciones, 2) sitagliptina + basal + correcciones y, 3) insulina basal/bolo. Se diseñó una matriz de costos con casos tipo para cada brazo. Se tuvo en cuenta la posibilidad de fallo terapéutico y la necesidad de correcciones con insulina de acción rápida. Se realizó un análisis de sensibilidad de una vía, evaluando la influencia de los cambios en el costo de sitagliptina.
Resultados: en el caso base, se observó una diferencia de COL $2 cuando se comparó sitagliptina + correcciones contra insulina basal/bolo. El modelo fue sensible al cambio de precio de la sitagliptina. La estrategia sitagliptina + basal siempre se comportó como la más costosa.
Conclusión: en los escenarios evaluados no existen diferencias entre el uso de sitagliptina + correcciones o el esquema basal/bolo en pacientes con diabetes hospitalizados y que ingresan sin medicación, usando un agente oral o usando dosis de insulina inferiores a 0,4 UI/kg. El modelo es sensible al cambio en el costo de sitagliptina.
PALABRAS CLAVES
Diabetes mellitus, Sitagliptina, Costos, Hospitalización, Insulina.
ABSTRACT
Patients with type 2 diabetes admitted to the hospital have traditionally been treated with basal/bolus insulin. A study published by Umpierrez et al., has shown that the same glucose control can be achieved with Sitagliptin (DPP IV inhibitor) compared to insulin glargine and glulisine. Based on this data a cost analysis was made to assess if this strategy would change inpatient diabetic care in Colombia.
Objectives: To determine, from a published randomized clinical trial, the cost of utilizing Sitagliptin or Sitagliptin and basal insulin or basal / bolus insulin in patients hospitalized with a diagnosis of T2DM.
Methods: The study evaluated three arms: 1) Sitagliptin + supplemental insulin, 2) Sitagliptin + basal insulin + supplemental insulin and 3) Insulin basal / bolus + supplemental insulin. A Cost matrix was designed with type cases for each arm. It took into account the possibility of therapeutic failure and the need for corrections with a fast-acting insulin. A sensitivity analysis was performed in a platform, evaluating the influence of changes in the cost of Sitagliptin.
Results: In the base case, a difference of $2 COP (Colombian pesos) was observed between the use of Sitagliptin + supplemental insulin compared with the basal/bolus + supplemental insulin strategy. The model is sensitive to the change in price of Sitagliptin. The Sitagliptin + Basal insulin strategy was the most expensive.
Conclusion: In the 3 scenarios analyzed there was no difference between using Sitagliptin + supplemental insulin or basal / bolus + supplemental insulin in diabetic patients admitted to the hospital who were being treated with diet and exercise, oral agents or insulin at doses less than 0.4 IU / kg. The model is sensitive to changes in the cost of Sitagliptin.
KEY WORDS
Diabetes mellitus, Sitagliptin, Cost, Hospitalisation, Insulin.
INTRODUCCIÓN
En los últimos años se ha incrementado el número de publicaciones relacionadas con el control de la hiperglucemia y la diabetes en el contexto intrahospitalario. Esto se debe a que se ha demostrado que la hiperglucemia puede incrementar la estancia hospitalaria y la incidencia de infecciones y complicaciones (1-7).
Las guías clínicas sugieren como conducta terapéutica estándar que el esquema subcutáneo con insulina debe ser la elección para el control de la glucemia en los pacientes hospitalizados en salas generales (8-12). La manera usual de controlar la glucemia en el hospital es utilizando una insulina basal (glargina, NPH, detemir) con la adición de una insulina rápida o ultra-rápida para cubrir el ascenso de glucemia por consumo de carbohidratos de la dieta (si el paciente está con vía oral), con una corrección adicional cuando el paciente se encuentra hiperglucémico.
Estudios fundamentados en este tipo de terapias demuestran la seguridad y efectividad en el control de la hiperglucemia y diabetes durante la hospitalización (11,13-16). La evidencia muestra mejores resultados clínicos en cuanto a la reducción de infecciones nosocomiales, falla renal y respiratoria; así como en el control glucémico del paciente hospitalizado (16).
El control estricto en niveles de glucemia en el contexto intrahospitalario trae consigo un incremento en las complicaciones agudas de la enfermedad, con mayor frecuencia de hipoglucemia, la cual en algunos estudios se ha reportado hasta en el 32 % de los pacientes (14,16-18).
En una publicación reciente de Umpierrez et al., se evalúa la eficacia y seguridad de la sitagliptina en el manejo intrahospitalario del paciente con diabetes tipo 2 (19). Los resultados indican que el uso de este medicamento puede ser una alternativa para pacientes hospitalizados. Sus características farmacocinéticas y far.macodinámicas hacen que este medicamento tenga un riesgo más bajo de hipoglucemia y adecuada tolerancia, logrando un buen control glucémico en los pacientes (20-22).
Los estudios de evaluación económica cobran cada vez más relevancia en la literatura médica (23) y la demanda de este tipo de investigaciones ha aumentado en el mundo debido a la importancia de las mismas como criterio para la toma de decisiones (24).
En ese sentido, y dada la importancia de la introducción de agentes orales como parte de la terapia para el control glucémico en el paciente hospitalizado, se debe generar evidencia sobre los costos derivados de la atención en salud en Colombia, mediante la comparación de diferentes opciones de tratamiento, con el propósito de obtener resultados que orienten sobre el manejo intrahospitalario del paciente con diabetes mellitus tipo 2.
El objetivo de este estudio fue determinar, a partir de un ensayo clínico aleatorizado publicado, los costos en Colombia derivados de la utilización de sitagliptina o sitagliptina más insulina basal o insulina basal/bolos, en un grupo de pacientes hospitalizados con diagnóstico de diabetes mellitus tipo 2.
MÉTODOS
Estudio clínico de referencia
Se recrearon tres casos tipo, basados en el estudio de Umpierrez et al. (19). En dicho ensayo clínico se comparó el control glucémico en pacientes hospitalizados con una de tres alternativas terapéuticas: 1) insulina en esquema basal bolo más corrección utilizando insulina glargina e insulina lispro, 2) sitagliptina 50-100 mg vía oral (VO), una vez por día y corrección con insulina lispro o 3) sitagliptina 50-100 mg VO con un esquema de insulina basal con insulina glargina y correcciones con insulina lispro.
En dicho estudio clínico se concluyó que no hay diferencias significativas en cuanto a control glucémico y eventos adversos entre los tres tipos de intervención.
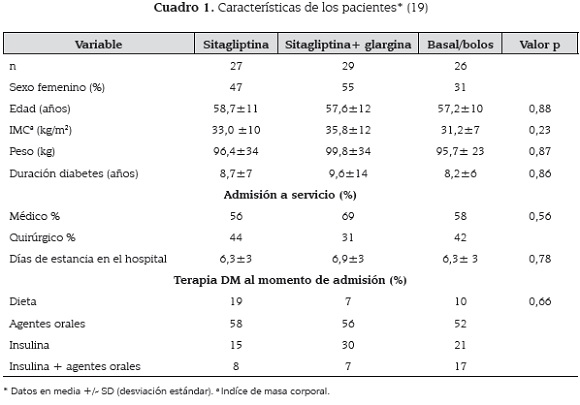
La población estudiada en el ensayo clínico de referencia estaba compuesta por 90 pacientes adultos, hospitalizados en sala general o quirúrgica, con historia de diabetes mellitus tipo 2 mayor a tres meses de evolución, con edades entre 18 y 80 años, quienes contaban con glucemia previa a la aleatorización entre 140 y 400 mg/dl (211,9 ± 63 mg/dl) y promedio de HbA1c de 8,2 ± 2 %.
Ambulatoriamente, el manejo de los pacientes, era con dieta o combinación de dieta con antidiabéticos orales o insulina en dosis inferior a 0.4 UI/ kg. Las características clínicas complementarias de los pacientes y su distribución en los tres brazos de intervención se encuentran en el cuadro 1.
Caso tipo para la comparación de costos
El caso tipo para cada uno de los tres brazos evaluados en el estudio de referencia se construyó usando el protocolo del ensayo clínico y la experiencia clínica de un equipo de endocrinólogos. Se diseñó un escenario para la atención del paciente en cada una de las tres condiciones, teniendo en cuenta el costo de la medicación. Se asumió que no había diferencias en los demás ítems considerados: tiempo de hospitalización, atención de hipoglucemias, pruebas de laboratorio y otros medicamentos usados. Dicho supuesto se fundamentaba en la ausencia de diferencias en los mismos elementos en el estudio clínico de referencia.
Se compararon los costos de las tres alternativas en una matriz construida para dicho fin, teniendo en cuenta los costos desde la perspectiva del hospital. Se recogieron los datos de costo del mercado, con datos de SISMED y los costos establecidos en las circulares de control de precios de medicamentos.
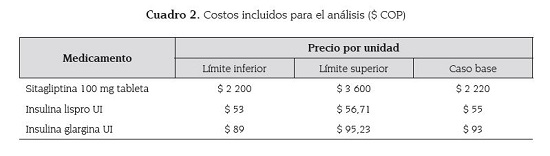
Dada la variabilidad del canal comercial reportado en SISMED y las diferencias con los costos de los hospitales, se validó la información con los datos de costo de tres hospitales de la ciudad de Medellín y el promedio de los mismos, contenido en el rango de los límites del SISMED se usó para el caso base. Se homogenizó la dosis requerida por el paciente de cada caso tipo, según los reportes del estudio de referencia. Se recolectaron datos de mínimos y máximos para los costos de los medicamentos y con ello se realizó un análisis de sensibilidad de primer orden.
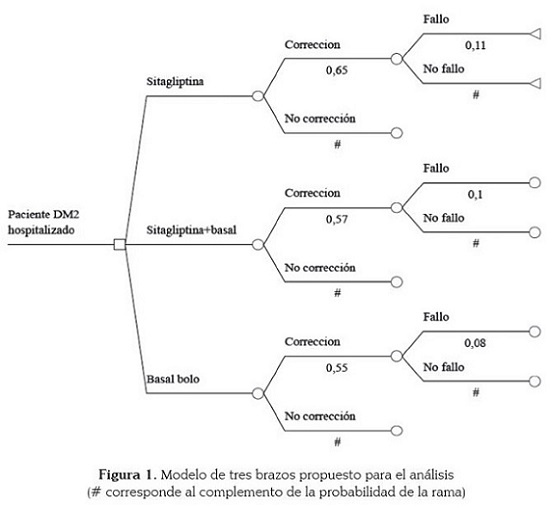
Para cada uno de los tres brazos las diferencias radican en la probabilidad de requerir corrección de la glucemia, con insulina lispro y en la probabilidad de que la terapia falle. La corrección se realizó en el paciente que presenta valores superiores a 140mg/dL y la probabilidad de corrección se tomó de los resultados reportados por el estudio de referencia. Se agregó el costo de la corrección usando la dosis promedio de insulina de acción rápida usada para tal fin.
Dado que la presente comparación se hizo basado en el costo de la medicación y que el número de unidades de insulina lispro usadas para la corrección en cada brazo se definen en el estudio clínico de referencia, no fue necesario usar la probabilidad de ocurrencia de corrección para calcular el valor esperado (VE), porque, de tenerlo en cuenta, quedaría doblemente valorada.
La probabilidad de fallo terapéutico en el caso de los grupos con sitagliptina, se tomó del estudio de referencia. Dicho fallo fue definido arbitrariamente cuando el promedio diario de glucemia fue mayor a 240 mg/dl o se obtuvieron dos valores consecutivos de glucemia mayor a 240 mg/dl. Como supuesto del modelo, se establece que si el paciente presentara un fallo terapéutico, terminaría usando los mismos recursos del basal/bolo, dado que si un paciente no logra los objetivos con sitagliptina, o sitagliptina + basal, se pasaría a basal/bolo.
Con el curso de eventos se construyó un árbol de decisión, al que se le asignó las probabilidades y costos descritos.
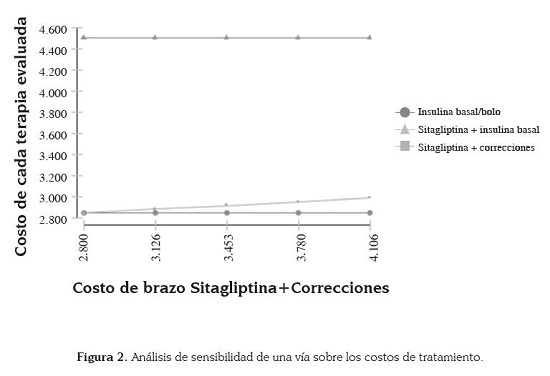
En la figura 1 se muestra esquemáticamente la construcción de los tres brazos y las probabilidades de cambio de estado de las intervenciones farmacoterapéuticas evaluadas. Los costos unitarios de los medicamentos para cada una de las alternativas incluidas en el análisis se muestran en el cuadro 2.
RESULTADOS
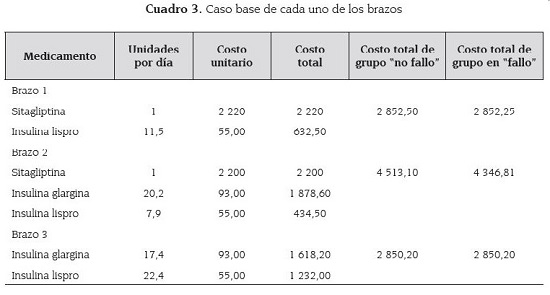
La comparación de los costos de tratamiento en el caso base se muestra en el cuadro 3.
Las frecuencias de uso de cada medicamento se tomaron del número promedio de unidades por día utilizadas en el estudio de referencia. Cada uno de los casos tipo y los costos derivados del uso de medicamentos se muestra en el mismo cuadro. El valor esperado en caso de fallo se calculó y se muestra en la columna "costo total de grupo en 'fallo'" del cuadro 3.
El caso base presentó una diferencia de COL $2, cuando se compararon los costos de usar sitagliptina + correcciones versus la estrategia basal/bolo.
Por su parte, en el análisis de sensibilidad de una vía, se establece el rango de variación de costos del brazo de sitagliptina, donde se evidenció que el modelo es sensible al cambio de precio.de sitagliptina, siendo, en algunos casos, menos costoso emplear ésta frente al uso de la estrategia basal/bolo, especialmente en el límite inferior, mientras que en la diferencia es más amplia en los límites superiores (figura 2). Es de resaltar que la estrategia sitagliptina + basal siempre mostró ser la más costosa en comparación con los demás brazos de estudio.
DISCUSIÓN
Con elementos previamente enunciados en el artículo de referencia (19), se adelantó este trabajo comparativo de costos, donde se encontró que no hay diferencias significativas entre el uso del esquema basal/bolo y el uso de sitagliptina + correcciones, usando para el análisis solamente los costos de la medicación desde la perspectiva hospitalaria.
Es de señalar que otros elementos como estancia hospitalaria y pruebas de laboratorio se despreciaron, dado que, como se muestra en el estudio de referencia no hay diferencias entre los grupos. De hecho, entre los dos brazos de mayor relevancia (sitagliptina + correcciones e insulina basal/bolos) los estimadores puntuales y los rangos de dispersión para estos parámetros fueron exactamente iguales.
Este trabajo comparativo de costos, desde el punto de vista del sistema hospitalario, se llevó a cabo considerando varios rangos de precios de medicamentos, prestando especial atención a la normativa de regulación de precios definida por la Comisión Nacional de Precios de Medicamentos y Dispositivos Médicos (26).
El uso de un agente oral para el control glicémico en el paciente diabético tiene asociado una serie de beneficios intangibles, cuando se compara con insulina. Las preferencias del paciente y otros elementos relacionados con la practicidad del uso de una forma farmacéutica menos compleja (25), podrían favorecer el uso de la vía oral por encima de la aplicación de la insulina.
Se puede considerar como una posibilidad terapéutica el uso de insulina cristalina en lugar de un análogo de acción rápida para el manejo de la corrección, en los pacientes que están recibiendo sitagliptina. Esto tiene sentido desde el punto de vista fisiológico, pues la insulina cristalina cubre la glucemia no sólo post-prandial sino también la glucemia basal, logrando así un mejor control metabólico en estos pacientes.
La perspectiva de análisis desde el punto de vista económico hace que esta hipótesis sea interesante de probar, dado que dicho brazo podría disminuir costos durante la hospitalización. En este sentido, el esquema de sitagliptina más corrección con insulina cristalina podría costar $COL 2 401, lo cual estaría por debajo de lo calculado para el esquema basal bolo en el límite inferior ($COL 2 736). Estos elementos sirven para la discusión de este trabajo y fueron analizados bajo los mismos parámetros del presente estudio, sin hacer parte integral de sus resultados.
Este estudio es un punto de partida para demostrar que no existen diferencias, en cuanto a los costos, con el uso de la terapia basal bolo vs sitagliptina + corrección en Colombia, en el tipo de población indicada antes.
Los análisis mostraron que mientras más bajo sea el costo de la sitagliptina menor es la diferencia, comparada con la estrategia basal/bolo, pero además en algunos escenarios puede ser menos costosa. Cabe anotar que las insulinas evaluadas aquí tienen un costo máximo permitido de venta (26), a diferencia de los inhibidores de dipeptidil peptidasa-4 (IDPP-4), que no están regidos por la política gubernamental.
Sería interesante poder valorar, en un estudio posterior, los precios de este grupo de medicamentos con otros países de la región; dado que si se puede disminuir el costo de sitagliptina, definitivamente sería una opción mucho más atractiva para utilizar en el paciente hospitalizado. En ese sentido, se podría señalar que dadas las condiciones actuales en Colombia, no deben existir diferencias entre las dos alternativas en el aspecto relacionado con sus índices de costo/ efectividad.
La mayor limitación del estudio es el uso indiscriminado de costos en el caso base, los cuales han sido definidos por el grupo investigador y atienden al valor reportado en el mercado hospitalario, pero que se ubica en los límites definidos en el informe de SISMED de 2014. Esta limitación es mitigada con el reporte del análisis de sensibilidad.
Otra limitación importante del estudio es que se basa en un estudio preliminar con una muestra pequeña realizado en Estados Unidos, por lo que sería interesante poder adelantar una investigación de este tipo en Colombia, para ver si lo resultados son similares a los encontrados en el estudio de base. Adicionalmente, se debe tener en cuenta que la comparación de costos se hace únicamente tomando los costos de medicamentos y se despreciaron costos de hospitalización, exámenes de laboratorio, entre otros. En ese sentido, se pueden introducir sesgos de información para el análisis, que se han tenido en cuenta y se han justificado específicamente.
DISCUSIÓN
El análisis comparativo de costos para las distintas intervenciones terapéuticas evaluadas ha demostrado que, en los escenarios evaluados y usando información desde la perspectiva de los hospitales en Colombia, no existen diferencias entre el uso de sitagliptina + correcciones o el esquema basal/bolos en pacientes hospitalizados con diabetes mellitus tipo II y que ingresan sin medicación, usando un agente oral o dosis de insulina inferiores a 0,4UI/kg. El modelo utilizado en el presente estudio es sensible al cambio en el costo de sitagliptina.
CONFLICTO DE INTERESES
El estudio se ha realizado con recursos propios de los autores y las instituciones a las que representan. No ha recibido financiación o apoyo presupuestal de ninguna institución no declarada.
REFERENCIAS
1. Clement S, Braithwaite SS, Magee MF, Ahman A, Smith E, Schaffer R, et al. American Diabetes Association Diabetes in hospitals writing committee. Management of diabetes and hyperglycemia in hospitals. Diabetes Care. 2004; 27: 553-591. [ Links ]
2. Umpierrez GE, Isaacs SD, Bazargan N, You X, Thaler LM, Kitabchi AE. Hyperglycemia: an independent marker of in-hospital mortality in patients with undiagnosed diabetes. J Clin Endocrinol Metab. 2002; 87: 978-982. [ Links ]
3. Inzucchi SE. Clinical practice. Management of hyperglycemia in the hospital setting. N Engl J Med. 2006; 355: 1903-1911. [ Links ]
4. Frisch A, Chandra P, Smiley D, Peng L, Rizzo M, Cheklsea G, et al. Prevalence and clinical outcome of hyperglycemia in the perioperative period in noncardiac surgery. Diabetes Care. 2010; 33: 1783-1788. [ Links ]
5. Pomposelli JJ, Baxter JK, Babineau TJ, Pomfret EA, Driscoll DF, Forse RA, Bistrian BR. Early postoperative glucose control predicts nosocomial infection rate in diabetic patients. J Parenter Enteral Nutr. 1998; 22: 77-81. [ Links ]
6. Noordzij PG, Boersma E, Schreiner F, Kertai MD, Feringa HH, Dunkelgrun M, et al. Increased preoperative glucose levels are associated with perioperative mortality in patients undergoing noncardiac, nonvascular surgery. Eur J Endocrinol. 2007; 156: 137-142. [ Links ]
7. Murad MH, Coburn JA, Coto-Yglesias F, Dzyubak S, Hazem A, Lane MA, et al. Glycemic control in non-critically ill hospitalized patients: a systematic review and meta-analysis. J Clin Endocrinol Metab. 2012; 97: 49 -58. [ Links ]
8. Moghissi ES, Korytkowski MT, DiNardo M, Einhorn D, Hellman R, Hirsch IB, et al. American Association of Clinical Endocrinologists and American Diabetes Association consensus statement on inpatient glycemic control. Diabetes Care. 2009; 32: 1119-1131. [ Links ]
9. Schnipper JL, Magee M, Larsen K, Inzucchi SE, Maynard G, Society of Hospital Medicine Glycemic Control Task Force. Society of Hospital Medicine Glycemic Control Task Force summary: practical recommendations for assessing the impact of glycemic control efforts. J Hosp Med. 2008; 3 (Supl.): 66-75. [ Links ]
10. Seley JJ, D'Hondt N, Longo R. Position statement: inpatient glycemic control. Diabetes Educ. 2009; 35 (supp 3): 65-69. [ Links ]
11. Umpierrez GE, Hellman R, Korytkowski MT, Kosiborod M, Maynard GA, Montori VM, et al. Endocrine Society. Management of hyperglycemia in hospitalized patients in noncritical care setting: an endocrine society clinical practice guideline. J Clin Endocrinol Metab. 2012; 97:16-38. [ Links ]
12. American Diabetes Academy. Position Statement: Standards of Medical Care in Diabetes 2014. Diabetes Care. 2014; 37 (Sup 1). [ Links ]
13. Umpierrez GE, Smiley D, Zisman A, Prieto LM, Palacio A, Ceron M, et al. Randomized study of basal-bolus insulin therapy in the inpatient management of patients with type 2 diabetes (RABBIT 2 trial). Diabetes Care. 2007; 30: 2181-2186. [ Links ]
14. Umpierrez GE, Hor T, Smiley D, Temponi A, Umpierrez D, Ceron M, et al. Comparison of inpatient insulin regimens with detemir plus aspart versus neutral protamine hagedorn plus regular in medical patients with type 2 diabetes. J Clin Endocrinol Metab. 2009; 94: 564-569. [ Links ]
15. Korytkowski MT, Salata RJ, Koerbel GL, Selzer F, Karslioglu E, Idriss AM, et al. Insulin therapy and glycemic control in hospitalized patients with diabetes during enteral nutrition therapy: a randomized controlled clinical trial. Diabetes Care. 2009; 32: 594-596. [ Links ]
16. Umpierrez GE, Smiley D, Jacobs S, Peng L, Temponi A, Mulligan P, et al. Randomized study of basal-bolus insulin therapy in the inpatient management of patients with type 2 diabetes undergoing general surgery (RABBIT 2 surgery). Diabetes Care. 2011; 34: 256-261. [ Links ]
17. Wexler DJ, Meigs JB, Cagliero E, Nathan DM, Grant RW. Prevalence of hyper and hypoglycemia among inpatients with diabetes: a national survey of 44 U.S. hospitals. Diabetes Care. 2007; 30: 367-369. [ Links ]
18. Boucai L, Southern WN, Zonszein J. Hypoglycemia associated mortality is not drug associated but linked to comorbidities. Am J Med. 2011; 124: 1028-1035. [ Links ]
19. Umpierrez GE, Gianchandani R, Smiley D, Jacobs S, Wesorick DH, Newton C, Farrokhi F. Safety and efficacy of sitagliptin therapy for the inpatient management of general medicine and surgery patients with type 2 diabetes. Diabetes Care. 2013; 36: 3430- 3435. [ Links ]
20. Goldstein BJ, Feinglos MN, Lunceford JK, Johnson J, Williams-Herman DE. Sitagliptin 036 Study Group. Effect of initial combination therapy with sitagliptin, a dipeptidyl peptidase-4 inhibitor, and metformin on glycemic control in patients with type 2 diabetes. Diabetes Care. 2007; 30: 1979-1987. [ Links ]
21. Hanefeld M, Herman GA, Wu M, Mickel C, Sanchez M, Stein PP; Sitagliptin Study 014 Investigators. Once daily sitagliptin, a dipeptidyl peptidase-4 inhibitor, for the treatment of patients with type 2 diabetes. Curr Med Res Opin. 2007; 23: 1329-1339. [ Links ]
22. Raz I, Hanefeld M, Xu L, Caria C, Williams- Herman D, Khatami H; Sitagliptin Study 023 Group. Efficacy and safety of the dipeptidyl peptidase-4 inhibitor sitagliptin as monotherapy in patients with type 2 diabetes mellitus. Diabetologia. 2006; 49: 2564-2571. [ Links ]
23. Greenberg D, Rosen AB, Wacht O, Palmer J, Neumann PJ. A bibliometric review of costeffectiveness analyses in the economic and medical literature: 1976-2006. Med Decis Making. 2010; 30(3): 320-327. [ Links ]
24. Chalmers I. Assessing the effects of health technologies, principles, practice, proposals. A paper prepared by the advisory group on Health Technology Assessment for the Director of Research and Development, NHS Management Executive. London: Department of Health, 1992. [ Links ]
25. Monsalve M, Hincapié JA, González S. Preferencias del paciente con diabetes en insulinoterapia: revisión estructurada. Vitae. 2013; 20 Supl 1: S160-S163. [ Links ]
26. Colombia, Comisión Nacional de Precios de Medicamentos y dispositivos Médicos. Circular 07 de 2013, Por la cual se incorporan unos medicamentos al régimen de control directo con fundamento en la metodología de la Circular 03 de 2013 de la Comisión Nacional de Precios de Medicamentos y Dispositivos Médicos y se les fija su precio máximo de venta. 20 de diciembre de 2013. [ Links ]
Recibido en: mayo 5 de 2014. Revisado en: febrero 17 de 2015. Aceptado en: junio 22 de 2015.
Forma de citar: Hincapié-García JA, Ramírez-Rincón A, Palacio-Barrientos A, Aristizábal-Henao N, Escobar-Marulanda JA, Torres-Grajales J, et al. Sitagliptina versus insulina en pacientes hospitalizados con diabetes.