Introducción
En el ámbito científico se discute sobre el "fin de la espasticidad", refiriéndose a la evolución del concepto y sus orientaciones y que enfatizan las características clínicas, neuroanatómicas, biomecánicas y neurofisiológicas, y donde el énfasis sigue siendo la observación de la contracción muscular en respuesta al movimiento que externamente se impone a un sujeto en reposo 1 y no al movimiento que el sujeto con espasticidad es capaz de realizar; esto, considerando la rica fenomenología relacionada con el control motor ejercida cuando la persona se mueve activamente 2.
La espasticidad es considerada un signo clínico positivo del daño de la motoneurona superior y se asocia a enfermedades neurológicas prevalentes, como el ictus 3, constituyendo una característica clínica con gran incidencia en neurorehabilitación.
Clínicamente, la espasticidad es reconocida como un fenómeno "velocidad - dependiente" con incremento de los reflejos tónicos de estiramiento como resultado de dos mecanismos regulatorios: 1) pérdida de balance entre las influencias excitatorias e inhibitorias supraespinales, especialmente el tracto reticuloespinal dorsal 4 y 2) anormal procesamiento intraespinal del reflejo de estiramiento como resultado de los cambios en las propiedades intrínsecas de la motoneurona espinal 5.
Además, la espasticidad muscular puede ser explicada por cambios en las propiedades del músculo y tejido blando circundante y no solo por alteraciones en el procesamiento central de las entradas sensoriales en la médula espinal 6.
Esta revisión de tema tiene como propósito analizar la evolución de la espasticidad como concepto, describir los hallazgos actuales en relación con su fisiopatología y analizar su importancia en el proceso rehabilitador.
Metodología
Se realizó un plan de búsqueda por parte de dos revisores, explorando la base de datos PubMed, donde se utilizaron los términos MeSH: spasticity AND physiopathology AND Stroke. Los límites de búsqueda fueron revisiones y ensayos clínicos en humanos publicados los últimos cinco años con textos completos en inglés y español. Además, se revisaron las bases de datos Cochrane, Scielo y Google Académico con los términos: espasticidad, fisiopatología e ictus.
Los resultados de búsqueda identificaron principalmente 259 documentos que cumplían con los criterios de búsqueda, de los cuales fueron descartados 64 por abordar conceptos terapéuticos de toxina botulínica y 146 por ofrecer otras estrategias terapéuticas como acupuntura, ondas de choque, estimulación magnética transcraneal, terapia de espejos, entre otras. De los 49 artículos seleccionados, fueron seleccionados 19 considerando su pertinencia, relevancia y actualización.
Desarrollo
Evolución del concepto
El término espasticidad no llegó a caracterizar el tono anormal hasta finales del siglo XIX cuando comenzó a ser utilizado como "rigidez elástica" 7. Lance, en 1980, plantea una definición en línea con los postulados propuestos por Sherrington quien se refería a hipertonía y rigidez por sus estudios realizados en animales descerebrados 7. Aunque la definición propuesta por Lance es la más citada 8, no es aceptada como gold estándar, pues solo enfatiza el hecho de que la espasticidad es un componente del daño de la motoneurona superior y no aborda las características que generan la discapacidad. Por otra parte, conceptos modernos sobre espasticidad apuntan a que no necesariamente es el principal problema del paciente afectado por un daño de la de motoneurona superior 6.
En 1994, Young añade elementos neurofisiológicos a la definición, independiente del tipo de movimiento, planteando que corresponde "a un desorden motor caracterizado por el incremento velocidad-dependiente de los reflejos tónicos de estiramiento como resultado de un anormal procesamiento intraespinal de las aferencias primarias 9".
La definición más reciente, de 2005, plantea que la espasticidad es "un control sensorio-motor desordenado, resultante de una lesión de e motoneurona superior, que se presenta con una activación involuntaria, intermitente o sostenida de los "músculos" 10.
Actualmente, definir la espasticidad continúa siendo un desafío en el ámbito clínico y científico, por las siguientes razones:
Diversos signos clínicos positivos del síndrome de motoneurona superior están relacionados con la espasticidad, tales como el clonus, espasmo e hiperreflexia, pero es claro que estos signos pueden presentarse independientemente uno de otro y no necesariamente compartir una fisiopatología común. Muchos sujetos con espasticidad en la evaluación clínica no presentan signos de hiperreflexia 11. Algunos autores utilizan definiciones con enfoque clínico que incluyen los signos antes mencionados y otros optan por una definición basada en el concepto de hipertonía 12,13. Si bien puede ser necesario utilizar distintas definiciones dependiendo de la pregunta a contestar, es fundamental clarificar el tipo de definición utilizada para evitar confusiones.
La espasticidad también depende de cambios en los tejidos blandos 14, denominada "hipertonía intrínseca", asociado a cambios reológicos, como el acortamiento y fibrosis muscular 15, revelando que la espasticidad muscular puede ser explicada por cambios en las propiedades del músculo y no solo por alteraciones en el procesamiento central de las entradas sensoriales en la médula espinal 16.
Clínicos e investigadores coinciden en que es difícil distinguir clínicamente entre la espasticidad causada por los cambios a nivel muscular y los cambios mediados por el reflejo de estiramiento activo 17. La diferencia podría estar dada por la resistencia muscular percibida por el examinador: si la velocidad es dependiente, se habla de espasticidad y, en caso contrario, podría sugerir cambios en las propiedades mecánicas del tejido muscular y conectivo 18,19.
Cuando un músculo espástico se mantiene en una posición de acortamiento pierde sarcómeros para "ajustar" su longitud, de modo que pueda producir una fuerza óptima en la longitud del músculo acortado 20. Estos cambios en las propiedades mecánicas del músculo ocurren gradualmente durante las primeras seis semanas posteriores al daño neurológico, pudiendo generar contracturas y fibras musculares dos veces más rígidas que un músculo normal 21.
Burridge et al.22 plantean la necesidad de optimizar las técnicas de evaluación de la espasticidad, con la finalidad de dilucidar estas interrogantes. La evidencia científica señala que la espasticidad no es causada por un solo mecanismo, sino más bien es una intrincada cadena de alteraciones en diferentes redes nerviosas interde-pendientes. Dado lo anterior, no existe una definición consensuada y universal, que refleje la complejidad del fenómeno y su impacto en el control motor 23.
Avances en fisiopatología
Su fisiopatología es compleja y multifactorial 15,16, siendo un proceso regulado por dos mecanismos: 1) espinales procesamiento intraespinal anormal y 2) supra-espinal y suprasegmentario 4,24.
1. Mecanismos espinales procesamiento intraespinal anormal
a. Incremento de las entradas sensoriales a la médula espinal
Es la principal alteración del trastorno espástico 14. Ocurre por la interrupción de los impulsos descendentes, generando que las motoneuronas espinales activen corrientes dependientes de voltaje por un desbalance del calcio y el sodio, amplificando y prolongando la respuesta de las motoneuronas a las sinapsis excitatorias, lo que desarrolla potenciales de meseta o descargas espontáneas en respuestas a un impulsos transitorio, alterando el estiramiento pasivo 25.
El reflejo de estiramiento depende de conexiones mono-sinápticas entre las fibras aferentes Ia de los husos musculares y las a-motoneuronas. Cuando el músculo se estira pasivamente, los husos musculares se activan y generan descargas que viajan a través de las fibras Ia hasta las a-motoneuronas, originando impulsos eferentes dirigidos al músculo, el cual se contrae. En sujetos sanos esta respuesta refleja no aparece con velocidades de estiramiento habituales (60° y 120° por segundo), pero sí cuando sobrepasa los 200° por segundo, durante un examen clínico de tono 26. En pacientes con espasticidad existe una relación directamente proporcional entre la actividad electromiográfica del músculo estirado pasivamente y la velocidad utilizada para hacerlo, dentro del rango ocupado en el examen clínico del tono 27.
Trompetto et al. señalan que si bien la espasticidad es velocidad-dependiente, el músculo continúa contrayéndose, aun cuando se ha detenido el movimiento y la velocidad sea cero 14. Por tanto, la espasticidad no es solo dinámica sino también posee un componente estático tónico isométrico, posterior a la activación del reflejo de estiramiento.
Hay evidencia que sugiere que las fibras Ia activan las a-motoneuronas a través de una vía oligosináptica 28,29, pudiendo ser responsables de la contracción muscular en condiciones isométricas, situación que se observa después de la fase dinámica del reflejo de estiramiento en pacientes con espasticidad 30. La sensibilidad de los husos musculares es potenciada por las y-motoneuronas; sin embargo, su relación en la generación de espasticidad es poco relevante 14.
b. Circuitos reflejos interneuronales alterados
En condiciones normales el tracto reticuloespinal dorsal inhibe el reflejo de estiramiento mediante circuitos espinales inhibitorios; algunos actúan sobre la membrana de la a-motoneurona a través de una inhibición postsináptica. Dentro de estos, se puede mencionar la inhibición recíproca Ia, inhibición Ib e inhibición recurrente. Adicionalmente, otros circuitos disminuyen la excitabilidad del reflejo de manera pre-sináptica, actuando sobre los terminales axonales de las fibras Ia por medio de sinapsis axo-axonales gabaérgicas. Su acción reduce la liberación de neurotransmisores hacia la sinapsis entre la interneurona Ia y la a-motoneurona, lo que se denomina inhibición pre sináptica. Estas conexiones pre sinápticas y post sinápticas se investigan en humanos utilizando técnicas neurofisiológicas basadas en el reflejo H 14,31.
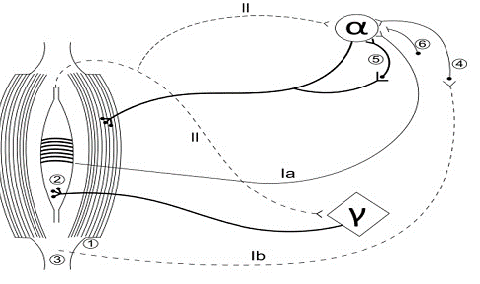
En pacientes con espasticidad se ha observado reducida la función de todos estos mecanismos de inhibición pre y post sinápticos, lo que respalda el concepto de que la inhibición post sináptica decreciente está involucrada en la hiperexcitabilidad del reflejo de estiramiento. También, la inhibición pre sináptica se deprime en pacientes con parálisis patológica 32 y en la extremidad superior de pacientes hemipléjicos espásticos 31 (figura 1).
1. Fibras extrafusales. 2. Fibras intrafusales. 3. Órgano tendinoso de Golgi 4. Interneurona inhibitoria. 5. Inhibición recurrente/ células de Renshaw 6. Inhibición presináptica
Se describen tres fenómenos de plasticidad post-lesional que intervienen en el aumento del tono muscular 14.
- Disminución de la depresión post-activación: es un mecanismo que consiste en la menor liberación de neurotransmisores de la fibra Ia luego de su activación repetida, lo que no dependería de vías motoras descendentes, sino más bien de cambios intrínsecos en las neuronas implicadas. En comparación con sujetos sanos este mecanismo se presenta reducido en individuos con espasticidad y estaría intacto en la etapa fláccida inicial luego de una lesión aguda, comenzando a perderse tras un tiempo variable y dando paso al incremento de tono. Se ha informado una correlación positiva entre la disminución de la depresión post-activación y la severidad de la espasticidad después de un ictus y en la parálisis cerebral 14. La reducción de este mecanismo se presenta en asociación a la inmovilización generada por el daño de la de motoneurona superior. La acción terapéutica de movilizar al paciente y realizar ejercicio reduce la hipertonía, entre otros factores, por reactivación parcial de la depresión post-activación 14,18,31.
Las lesiones selectivas del sistema piramidal o vía corticoespinal no se asocian directamente al desarrollo de espasticidad. Esta se origina por la pérdida o disminución de las influencias inhibitorias que entrega el tracto reticuloespinal dorsal que inhiben a los circuitos del reflejo de estiramiento.
- Hipersensibilidad post denervación: corresponde a la hipersensibilidad de la membrana post sináptica a causa de una denervación total o parcial, que en el caso de lesiones del sistema nervioso se traduce en la hiperexitabilidad de la a-motoneurona, situación que se explica por el aumento del número de receptores en la membrana neural o por su modificación al estar denervado 31.
- Formación de brotes neuronales: las a-motoneuronas que han perdido el control de las vías motoras descendentes liberan factores locales de crecimiento que estimulan la formación de brotes interneuronales. Este mecanismo promueve la creación de sinapsis aberrantes entre las interneuronas y las a-motoneuronas, favoreciendo una respuesta refleja a normal 33.
2. Mecanismo supraespinal y suprasegmentario
a. Desequilibrio entre las señales excitatorias e inhibitorias
La excitabilidad de los circuitos del reflejo de estiramiento está regulada predominantemente por señales excitadoras e inhibidoras descendentes de origen supraespinal 5,15,18. Un daño en la de motoneurona superior altera el equilibrio entre estas señales supraespinales perturbando su regulación sobre el reflejo de estiramiento 31.
Las lesiones selectivas del sistema piramidal o vía corticoespinal no se asocian directamente al desarrollo de espasticidad 14. Esta se origina por la pérdida o disminución de las influencias inhibitorias que entrega el tracto reticuloespinal dorsal que inhiben a los circuitos del reflejo de estiramiento 4. Este tracto se origina de la formación reticular bulbar ventromedial en la médula y recibe influencias excitatorias de la corteza premotora a través de vías corticobulbares que bajan por el brazo anterior de la cápsula interna (figura 2).
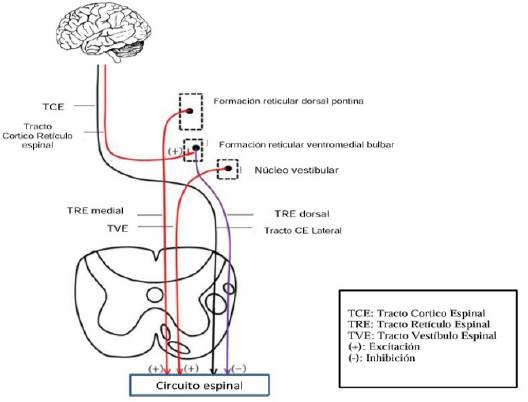
Figura 2 Esquema del control supraespinal y vías descendentes que modulan el tono muscular. Adaptado de ref. 34
Estudios en animales han demostrado que pequeñas lesiones en el brazo anterior de la cápsula interna -sitio neuroanatómico por donde descienden las fibras pre-motoras- se asocian con espasticidad, mientras que si la lesión ocurre en el brazo posterior, no existe espasticidad 35. A lo anterior, se asocia la mantención de las influencias excitatorias que viajan por el tracto retículoespinal medial, que se origina en la formación reticular dorsal y no recibe influencias de la corteza motora 34.
La importancia de formación reticular bulbar fue descrita en 1946 por Magoun y Rhines, quienes plantearon el poderoso mecanismo inhibitorio de esta estructura 36. Su estimulación puede suprimir cualquier tipo de actividad muscular, incluida la actividad del reflejo de estiramiento, tanto en animales descerebrados como en animales intactos 14.
A nivel de tronco encefálico, el tracto vestíbulo-espinal también posee un efecto ex-citatorio sobre los circuitos del reflejo de estiramiento. Si bien la evidencia científica plantea que este tracto es responsable de la rigidez en animales descerebrados, su participación es limitada en la generación de espasticidad en el humano 4.
En resumen, los tractos retículo espinal dorsal-medial y vestibuloespinal proporcionan una regulación inhibidora y excitadora descendente equilibrada del reflejo de estiramiento. Una lesión del tracto retículo espinal dorsal sería la causa principal de anormalidades en el reflejo de estiramiento y por lo tanto de la aparición de espasticidad 34.
Implicaciones clínicas y funcionales de la espasticidad. ¿Daño o beneficio?
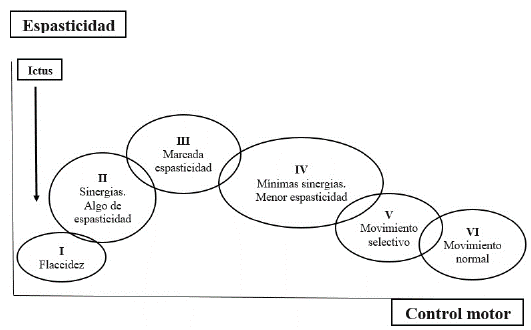
La espasticidad, como signo clínico positivo de daño de de motoneurona superior, es un importante hito en el curso de la recuperación motora, apareciendo y desapareciendo como parte del proceso de recuperación en sus estados de recuperación motora, tal como lo plantea Brunnstrom (figura 3).
Aunque la espasticidad puede contribuir de manera positiva y negativa al cuadro clínico, la gran interrogante es determinar si afecta o no la ejecución del movimiento voluntario y las actividades de la vida diaria. En numerosos casos la discapacidad que presentan los sujetos con lesiones neurológicas proviene de otras características asociadas a las enfermedades, como por ejemplo los cambios neuroplástico "adaptativos" que ocurren para compensar las vías nerviosas alteradas 38.
Dado lo anterior, es fundamental identificar las implicaciones de la espasticidad en el proceso rehabilitador. Reducir la espasticidad no siempre favorece la recuperación de la función en los sujetos con daño neurológico. Por ejemplo, la espasticidad puede ser beneficiosa para ciertos movimientos funcionales en la extremidad inferior: si existe espasticidad en la musculatura extensora "cuádriceps" puede ayudar a estabilizar la articulación de la rodilla durante las transferencias de sedente a bípedo y durante la fase de apoyo en la marcha 19, posiblemente debido al desarrollo de la actividad auto sostenida en las neuronas motoras impulsadas por corrientes internas persistentes y potenciales de meseta 25. Nielsen plantea que la retroalimentación sensorial está normalmente integrada con las señales supraespinales en las interneuronas y las neuronas motoras y que las redes espinales contribuyen a la actividad motora durante estas tareas 24.
Además, la espasticidad ayuda a mantener el trofismo muscular y la densidad mineral del hueso a través de la tensión provocada por la contracción muscular, reduciendo el riesgo de desarrollar trombosis venosa profunda y osteoporosis en las extremidades inferiores 39.
Sin embargo, hay que señalar que el significado funcional de la espasticidad no se refiere únicamente al músculo activo, sino también al músculo antagonista que se supone permanece relajado durante los movimientos 24.
Brashear 6 en su libro Spasticity plantea, "en el contexto del síndrome de motoneurona superior no es la espasticidad necesariamente la que causa más problemas funcionales. De hecho, la afectación funcional surge más bien de los signos negativos del síndrome, en especial la paresia y la reducción del control motor selectivo". Esto implica ponderar muy bien signos positivos y negativos en el contexto de una lesión de motoneurona superior, otorgándole gran atención a la evaluación del paciente espástico.
Conclusión
La evidencia científica es amplia y aborda en forma detallada el concepto de espasticidad, su fisiopatología y los factores que inciden en su aparición. Sin embargo, conceptualmente es necesario incorporar la rica fenomenología que se genera al realizar un movimiento voluntario por parte de un sujeto espástico, así como también diferenciar los mecanismos neurológicos y musculo esqueléticos que explican su evolución.
Clínicamente, como un signo positivo de daño de motoneurona superior, la espasticidad es utilizada como un aliado por parte de estrategias terapéuticas como el concepto Bobath, al favorecer el proceso rehabilitador, permitiendo la bipedestación y marcha.
Futuras investigaciones deberían evaluar las implicaciones de la espasticidad en el control de tronco y uso de las extremidades superiores en el proceso rehabilitador.
Así como también promover la utilización de instrumentos de evaluación validados y estandarizados que orienten y apoyen la toma de decisiones del equipo rehabilitador.