Introducción
La hipertrigliceridemia es una enfermedad común. Según el National Health and Nutrition Examination Surveys (por sus siglas en inglés, NHANES) la prevalencia de hipertrigliceridemia leve es hasta del 33 % y de 0,4 % para hipertrigliceridemia grave 1. En esta última se pueden presentar algunas complicaciones como xantomas eruptivos y lipemia retinalis, siendo la complicación más importante la pancreatitis que 2, cuando es grave, alcanza una mortalidad del 30 % 3.
No hay un valor claro del nivel de triglicéridos a partir del cual los pacientes desarrollen pancreatitis, lo que hace difícil la decisión de cuándo ameritan manejo intrahospitalario 2. El manejo de los pacientes con hipertrigliceridemia y complicaciones es discutido, pero lo es más aún el manejo de los que presentan hipertrigliceridemia sin complicaciones agudas o graves.
A continuación, y con permiso del paciente, se expone un caso clínico de una hipertrigliceridemia grave con lesiones en piel, sin otras complicaciones y se realiza una discusión de la enfermedad, el caso y el manejo.
Reporte de caso
Paciente de 47 años de edad, residente en Medellín, trabaja como conductor de camión. Como antecedentes refería un episodio de pancreatitis aguda de aparente origen alcohólico hacía 2,5 años, consumía alcohol en grandes cantidades y reportaba antecedente familiar de padre con diabetes mellitus tipo 2. Consultó por un cuadro de cuatro meses de evolución que inició con aparición de lesiones en piel dolorosas y pruriginosas, ubicadas en cara anterior de la rodilla derecha, las cuales se generalizaron; refería la presencia de lesiones similares hace cuatro años, las cuales se autolimitaron. Asociado al cuadro refería fiebre no cuantificada, pérdida de peso no cuantificada, poliuria y polidipsia. Fue valorado por los especialistas de dermatología quienes con la sospecha de un granuloma anular o una xantogranulomatosis diseminados, realizaron toma de biopsia y posterior estudio de química sanguínea y hospitalización. Al examen físico se encontraron múltiples pápulas xantomatosas que confluían formando placas con base eritematosa, dolorosas a la palpación, algunas de configuración anular, comprometiendo párpados, cuello posterior, brazos, codos, tórax anterior, abdomen, rodilla y palmas (foto 1).
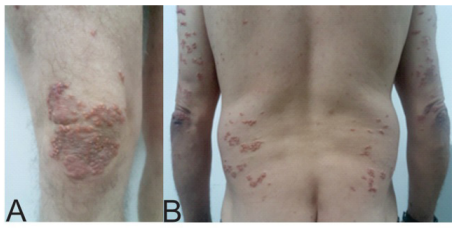
Foto 1 Pápulas xantomatosas. Las cuales confluyen formando placas con base eritematosa, algunas de configuración anular (A: rodilla derecha, B: Espalda y brazos.
Se realizaron estudios paraclínicos que reportaron: colesterol total: 431 mg/dL; triglicéridos 7 589 mg/dL, lipoproteína de alta densidad (HDL): 15 mg/dL; lipoproteína de baja densidad (LDL) no calculable, no se realizó medición directa; glucemia: 247mg/dL; hemoglobina glicada (HbA1C) 11,94 %; amilasa y lipasa séricas normales. La ecografía de hígado y vía biliar reportó esteatosis hepática con colelitiasis sin colecistis (cuadro 1).
Cuadro 1 Paraclínicos de ingreso
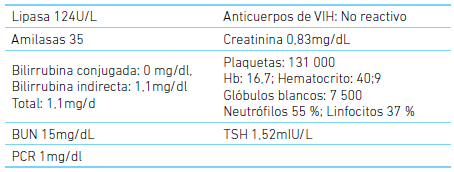
BUN: nitrógeno ureico en la sangre; PCR: proteína C reactiva; VIH: Virus de inmunodeficiencia humana; Hb: Hemoglobina, TSH: Hormona estimuladora de la Tiroides.
Basados en la historia clínica, el examen físico y los resultados de laboratorios se hizo diagnóstico de hipertrigliceridemia muy grave y diabetes mellitus de novo. Se inició manejo con heparina no fraccionada 5 000 UI subcutáneas cada ocho horas, insulina glargina 10 UI subcutáneas/día, gemfibrozilo 900 mg/día y metformina 850 mg cada 12 horas. Se tomó perfil lipídico a las 48 horas con una disminución del 31,2 % en el valor de triglicéridos y continuó hospitalizado por cinco días más. Fue dado de alta sin presentar complicaciones. El resultado de la biópsia de piel fue compatible con la sospecha diagnóstica (foto 2).
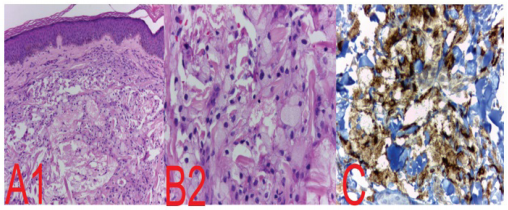
Foto 2 Biopsia de piel. Tinción H&E A1 40x, B2 100X: En la dermis reticular superficial se observa infiltrado intersticial, disperso compuesto principalmente por células histiocíticas con abundante citoplasma espumoso, acompañados por algunos linfocitos. C: marcadores de inmunohistoquímica, encontrando que las células espumosas fueron positivas para CD68 y CD163 y negativas para CD1a y S100, confirmando la naturaleza histiocítica.
Luego de 15 días de terapia presentaba los siguientes paraclínicos HDL 22 mg/dL, LDL no calculable, colesterol total 250 mg/dl, triglicéridos 1 575, observándose mejoría del perfil metabólico y sin complicaciones asociadas.
Discusión
La hipertrigliceridemia se evalúa con el nivel de triglicéridos séricos en ayunas. La guía NCEP ATP III define valores “muy altos” de triglicéridos cuando estos son mayores de 500 mg/dL, mientras que The Endocrine Society 2010 define hipertrigliceridemia grave con valores entre 1000 - 1999 mg/dL e hipertrigliceridemia muy grave con valores ≥2000mg/dL 4.
Las causas de la hipertrigliceridemia pueden dividirse en primarias y secundarias; los pacientes con hipertrigliceridemias graves generalmente tienen una superposición de ambas. La mayoría de causas secundarias están asociadas a diabetes y elevado consumo de alcohol 5 (cuadro 2).
Cuadro 2 Causas de hipertrigliceridemia

Modificado de: Berglund L, Evaluation and treatment of hypertriglyceridemia: an Endocrine Society clinical practice guideline. J Clin Endocrinol Metab. 2012 Sep;97(9):2969-89.
El enfoque diagnóstico debe iniciar con la identificación de la causa, sea primaria o secundaria, basados en la historia clínica, el examen físico y las ayudas diagnósticas para así poder dar un adecuado manejo y seguimiento 4.
La anamnesis siempre se debe enfocar en historia familiar de condiciones similares o en la historia personal de enfermedad coronaria prematura e indagar por causas secundarias como una diabetes mal controlada o el uso de medicamentos relacionados 6.
Al examen físico la mayoría de pacientes no presentan signos ni síntomas que orienten hacia la hipertrigliceridemia 6,7. Cuando los niveles de triglicéridos son muy elevados los pacientes pueden presentar xantomas y xantelasmas, los cuales se aprecian frecuentemente con valores de triglicéridos entre 1 500 y 2 000 mg/dL y, en ocasiones, síntomas abdominales compatibles con pancreatitis 8.
Es importante buscar signos compatibles con una causa secundaria. El paciente presentaba cambios en la piel que sugerían claramente una alteración metabólica, la cual fue confirmada con una biopsia de piel compatible con xantomas y aunque en el momento no tenía síntomas abdominales sí tenía historia de una pancreatitis de causa no clara.
Los exámenes iniciales de laboratorio permiten determinar la magnitud de la dislipidemia y descartar posibles causas secundarias. Si la anamnesis, el examen físico y las pruebas de laboratorios no ofrecen pistas que indiquen una causa secundaria, debe sospecharse una enfermedad hereditaria o una superposición de ambas 9. En este caso se identificaron causas secundarias claras que podrían explicar gran parte de su hipertrigliceridemia, sin descartar una entidad genética de base, la diabetes de novo y el consumo de alcohol.
Para el manejo de la hipertrigliceridemia severa existen cambios en el estilo de vida, medicamentos para tratamiento a largo plazo y medidas urgentes. La pérdida de peso en pacientes obesos 9, el ejercicio aeróbico, evitar el consumo de alcohol 4 y de comidas ricas en grasas (y limitarlas a 5-40 gr/día en pacientes con hipertrigliceriemias severas y muy severas), son recomendaciones que se deben dar a todos los pacientes. Adicionalmente, el control de otros factores de riesgo cardiovascular como la suspensión del consumo de cigarrillo, el buen manejo de la hipertensión y la diabetes pueden ayudar a mejorar el perfil metabólico 10.
Las dos grandes intenciones con el tratamiento farmacológico de la hipertrigliceridemia severa son: prevenir episodios de pancreatitis y disminuir el riesgo cardiovascular 4.
En cuanto al riesgo cardiovascular la evidencia es contradictoria. No hay información fuerte que demuestre que el tratamiento de la hipertrigliceridemia disminuya la mortalidad cardiovascular, pero su tratamiento se ha asociado con menos incidencia de eventos cardiovasculares no fatales, principalmente en pacientes con diabetes 11. La mayoría de pacientes de alto riesgo cardiovascular con hipertrigliceridemia está en tratamiento con estatinas de moderada o alta intensidad por otras alteraciones en el perfil lipídico, principalmente el C-LDL y no por la hipertrigliceridemia como tal 12.
El riesgo de pancreatitis asociada a hipertrigliceridemia se presenta cuando hay valores por encima de 1 000 mg/dL 4 y representa el 1 y 4 % de todas las pancreatitis, siendo esta la tercera causa más común 8. En los pacientes que tienen triglicéridos mayores a 1 000 mg/dL, la incidencia de pancreatitis es del 5 % y aumenta a 10 a 20 % con niveles mayores de 2 000 mg/dL 13.
Como los niveles de trigliceridos aumentan post-ingesta se ha propuesto que la indicación de tratamiento inicie desde niveles en ayunas mayores de 886 mg/dL. El objetivo del tratamiento es conseguir valores menores de 500 mg/dL 14. Para esto hay varias opciones farmacológicas y no farmacológicas. En relación a las primeras se cuenta con medicamentos como fibratos, niacina y estatinas 15.
Los fibratos son los medicamentos más potentes para el tratamiento de la hipertrigliceridemia, con resultados desde las primeras dos semanas y un pico máximo de acción entre seis y ocho semanas después de iniciado el tratamiento; pueden disminuir el valor de triglicéridos de 30 a 50 % del valor inicial y se ha asociado a aumento en los niveles de HDL 4,6.
El inicio de acción tardío de los fibratos obliga a adicionar medidas más rápidas y efectivas, las más importantes son la plasmaféresis, la insulina y la heparina 2. La plasmaféresis está indicada en el tratamiento de la hipercolesterolemia severa asociada a elevación de mayor de tres veces el valor de referencia de las enzimas pancreáticas 16. Existe amplia evidencia que demuestra excelentes resultados con este tratamiento, con disminución de los triglicéridos entre el 40 y 94 % con respecto al valor inicial 17,18.
La insulina es otro medicamento efectivo en el tratamiento de la hipertrigliceridemia severa, debido a que aumenta la actividad de la lipoproteína lipasa encargada de la degradación de los quilomicrones y VLDL a ácidos grasos libres y glicerol, además de inhibir la lipasa sensible a hormonas de los adipocitos. Hay varios esquemas de administración y el más conocido es la infusión continua de insulina regular a dosis de 0,1-0,3 U/kg/h; si la glicemia está por debajo de 200 mg/dL se debe administrar simultáneamente dextrosa al 5 % y tomar glucometrías cada hora mientras dura la infusión 19,20.
Existe evidencia que sugiere superioridad de la infusión de insulina comparada con la insulina subcutánea, pero no se ha realizado ningún estudio que las compare directamente 21. Basado en el estado clínico, la ausencia de pancreatitis y los posibles efectos adversos que tiene la infusión de insulina al paciente se le inició un esquema de insulina basal subcutánea.
Las heparinas se han usado en conjunto con la insulina para el manejo de la hipertrigliceridemia. Estas estimulan la liberación endotelial de la lipoproteína lipasa a la circulación y aumentan la degradación de los triglicéridos 22. La combinación de estos medicamentos es reportada como adecuada y exitosa, la mayoría de ellos usan infusión de insulina intravenosa más heparina subcutánea 5 000 U cada 12 horas 23. Sin embargo, hay evidencia que demuestra que la heparina, además de la liberación de la lipoproteína lipasa genera aumento de la degradación de esta enzima mediada por el hígado con posterior depleción de la misma 24.
No hay ensayos clínicos que comparen la eficacia de insulina con o sin heparina con la plasmaféresis para el tratamiento de la hipertrigliceridemia grave, por lo cual la elección del tratamiento se basa en la disponibilidad y preferencia.
En este paciente se usó un esquema de insulina basal sumado a heparinas de bajo peso molecular por las condiciones clínicas y la disponibilidad que se tenía y a pesar de tener valores de triglicéridos mayores a 2 000 mg/dL en ningún momento desarrolló síntomas abdominales o elevación de lipasa/amilasa. Durante la observación los valores de laboratorios disminuyeron con el tratamiento.
Lo anterior nos lleva a pensar que pacientes con hipertrigliceridemia muy severa sin complicaciones inminentes en los que se defina necesidad de hospitalización pueden ser manejados en salas generales, sin infusiones venosas; aunque se necesitan estudios que lo comprueben parece ser costo-efectivo y seguro.














