Introducción
La pancreatitis aguda es un proceso reversible con inflamación del parénquima pancreático, presencia de edema intersticial, grados variables de necrosis y, en ocasiones, hemorragia. Epidemiológicamente, se describe como una enfermedad frecuente con incidencia de 13,2 por cada 100 000 niños (1) , aumentando en las últimas décadas 2. En adultos, la etiología se relaciona con cálculos biliares y consumo de alcohol, mientras que en los niños se asocia a traumatismos, infecciones, anomalías congénitas y casos idiopáticos 3.
El síntoma más frecuente en los niños es el dolor (80-95 %) seguido por náuseas o vómito (40-80 %) 4,5. Las complicaciones de la pancreatitis se clasifican en sistémicas, como el choque o la falla multiorgánica y, locales, como las colecciones líquidas pancreáticas agudas, la colección necrótica aguda, pseudoquiste y la formación de necrosis pancreática amurallada, conocida por sus siglas del inglés WON (Walled off Necrosis) 5,6. En relación con lo anterior, el 20 % de los casos de pancreatitis severas desarrollan necrosis pancreática, que transcurridas cuatro semanas se convierten en WON que suele infectarse en 30 % de los casos 7. En este sentido, la necrosis infectada está relacionada con tasas de morbi-mortalidad que oscilan entre el 8-39 % 7.
Se reporta el caso de niña con diagnóstico de pancreatitis aguda severa idiopática quien desarrolló necrosis pancreática amurallada y su posterior tratamiento y evolución.
Caso clínico
Paciente femenina de nueve años quien ingresó al servicio de urgencias presentando un cuadro clínico de ocho horas de evolución caracterizado por dolor abdominal en hemiabdomen inferior, asociado a emesis, deposiciones diarreicas y alzas térmicas no cuantificadas. Al examen físico la paciente estaba hemodinámicamente estable, sin signos de dificultad respiratoria, presentaba dolor a la palpación en epigastrio y en ambos hipocondrios, sin signos de irritación peritoneal.
Se tomaron paraclínicos que evidenciaron leucocitos: 15 100 /mm3, con 82 % de neutrófilos, hemoglobina 14 g/dL, PCR 12 mg/L, amilasa 1 368 U/L (valores de referencia: 20-96) y acidosis metabólica. Las pruebas de función renal y hepática fueron normales y el parcial de orina fue negativo para infección. La ecografía abdominal demostró dimensiones pancreáticas aumentadas, alteración difusa de su eco estructura y líquido laminar peri pancreático, por lo cual se hizo diagnóstico de pancreatitis aguda. Al séptimo día de hospitalización y debido a una tórpida evolución se trasladó a la unidad de cuidados intensivos y se realizó una tomografía contrastada de abdomen, la cual reportó páncreas aumentado de tamaño, necrosis de la cabeza y cuerpo del páncreas, colección peri pancreática en relación con su cola.
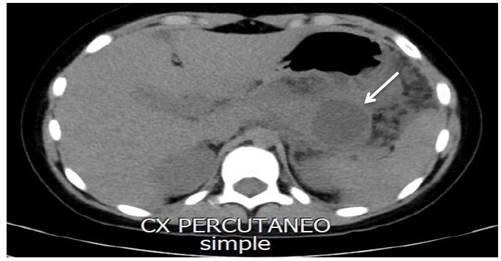
El cuadro clínico se clasificó como una pancreatitis aguda severa necrotizante, colección necrótica aguda con sospecha de infección, por lo cual se inició esquema antibiótico, se suspendió vía oral y se solicitó valoración por Nutrición y Cirugía que, al día 18 de hospitalización, solicitó una nueva tomografía que evidenció colección en cola de páncreas de aproximadamente 75 mm x 45 mm, con volumen subjetivo de 400 cc, la cual generaba compresión extrínseca del estómago (figura 1).
En el día 24 de hospitalización presentó intolerancia a los alimentos sólidos, por lo cual se evaluó la posibilidad de un drenaje percutáneo de la colección. No se evidenció respuesta inflamatoria sistémica, por lo cual se decidió ajustar la analgesia y continuar con manejo expectante; sin embargo, el día 30 de hospitalización y dada la persistencia de dolor postprandial, se decidió realizar un drenaje percutáneo trans gástrico guiado por tomografía.
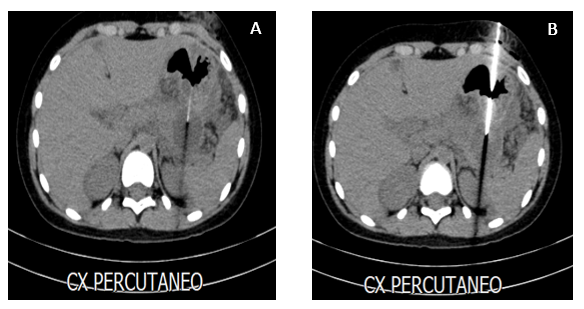
Intra-operatoriamente, se realizó tomografía contrastada de abdomen que evidenció necrosis pancreática amurallada (WON) relacionada con la cola del páncreas y cara posterior del estómago la cual medía 5 x 5 cm, aproximadamente. Se realizó punción del WON pancreático con aguja de 18G, atravesando el estómago (figuras 2A y 2B). Se obtuvo líquido turbio necro hemorrágico que fue enviado para cultivo (con posterior resultado negativo) y dosificación de la amilasa cuyo valor fue de 2 504. Luego se procedió a la colocación de catéter transgástrico multipropósito de 8fr utilizando una guía teflonada, logrando drenar 40 ml de líquido pancreático. Una tomografía de control verificó la correcta ubicación del catéter. En el postoperatorio inmediato se inició octeotride en infusión continua durante una semana.
La paciente evolucionó favorablemente después del drenaje percutáneo transvisceral, desapareciendo el dolor y tolerando adecuadamente la vía oral. Se indicó el egreso de la paciente sin retirar el catéter, debido a que persistía con escaso drenaje de líquido pancreático. Durante el seguimiento clínico e imagenológico se reportó buena evolución; no obstante, al mes y medio del posoperatorio, se evidenció desplazamiento del pigtail hacia la cavidad gástrica con ausencia de colecciones pancreáticas residuales, lo cual sucedió por tracción involuntaria del catéter y por esta razón se decidió retirarlo definitivamente. En un control ambulatorio a los cuatro meses posquirúrgicos se realizó una tomografía abdominal que evidenció una colección en cola de páncreas de 5x3 cm (colección recidivante), la cual era asintomática y no requirió reintervención.
Discusión
La pancreatitis aguda desarrolla complicaciones locales que requieren abordajes mini-invasivos para su resolución; siendo una causa frecuente la idiopática 5,8,9, coincidiendo con el caso descrito. El desarrollo de un WON es frecuente tras la presentación de una pancreatitis necrotizante severa 3; no obstante, la literatura disponible sobre su tratamiento en niños es limitada. Si el manejo conservador fracasa, pueden utilizarse diferentes abordajes que incluyen drenaje endoscópico, drenaje percutáneo guiado por imágenes y necrosectomía abierta 10-12. Esta última es utilizada cuando no se cuenta con procedimientos mínimamente invasivos 7.
Siguiendo lo anterior, el abordaje percutáneo es una opción mínimamente invasiva diferente a la endoscópica, ambas aceptadas por las guías de manejo en pancreatitis aguda 13. En este sentido, el estudio TENSION no encuentra diferencia en las tasas de éxito y las complicaciones al comparar el abordaje mínimamente invasivo endoscópico vs el percutáneo 14. A su vez, en este estudio se evidenció que el 51 % de los pacientes con abordaje percutáneo no requirió necrosectomía, al igual que el caso clínico presentado.
El abordaje utilizado en el caso descrito fue el drenaje percutáneo transgástrico guiado por tomografía, una técnica de drenaje transvisceral que demuestra ser segura y eficaz 15. Este método posibilita la interacción con el WON mediante lavados con solución salina a través del catéter percutáneo, sin necesidad de realizar nuevos procedimientos que requieran traslado a quirófano e incluso anestesia, asunto frecuente en el abordaje endoscópico. No obstante, una desventaja del abordaje percutáneo podría ser la necesidad de permanencia del catéter determinado según la evolución, siendo necesario su cuidado a través de curaciones diarias, la cuantificación del débito y la no tracción del catéter.
El uso de la ultrasonografía como guía para el abordaje endoscópico o percutáneo está ampliamente descrito para ambas técnicas, siendo segura y efectiva. Esto evitaría la irradiación del paciente, tal como sucede en el caso de la guía tomográfica. Esta técnica tiene la ventaja de posibilitar un control dinámico de los dispositivos durante el procedimiento. En el caso del abordaje percutáneo se necesita inyectar solución salina dentro del estómago para identificar las paredes del estómago y se debe asegurar la vía aérea con necesidad de una anestesia general, para evitar la aspiración del paciente7,8,16.
El éxito terapéutico puede ser definido de diferentes formas: Nabi et al. 8, lo definen como una reducción mayor del 50 % del tamaño de la colección y la ausencia de síntomas. De acuerdo con esto, puede pensarse que el abordaje utilizado fue exitoso ya que se disminuyó el tamaño de la colección y los requerimientos de analgesia, además de permitir el inicio inmediato de la alimentación por vía oral.
El tiempo de permanencia del catéter depende de la evolución clínica y de la cantidad de líquido drenado en 24 horas. Cuando las pérdidas por el catéter se mantienen sin disminuir en cantidad, debe pensarse en una disrupción ductal del páncreas, que ocurre hasta en el 40 % de los pacientes con pancreatitis necrotizante 17,18. En nuestra experiencia el catéter solo se retira si no existe colección residual; sin embargo, en el caso descrito no fue posible definir con exactitud el tiempo de permanencia del catéter, debido a que este fue traccionado involuntariamente y se desplazó al interior de la cavidad gástrica. Una tomografía de control permitió determinar la ausencia de colección, por lo que se retiró el catéter transgástrico.
La posibilidad de recidiva podría llegar al 25 % 19. Aun así, tener una recidiva de una colección peripancreática no es sinónimo de intervención, puesto que, en la mayoría de los casos, el tratamiento puede ser conservador con seguimiento clínico e imagenológico.
Conclusión
El desarrollo de complicaciones secundarias a la pancreatitis aguda es posible en población pediátrica. El manejo debe realizarse con abordajes mínimamente invasivos según las guías y consensos actuales. El abordaje percutáneo trans-visceral es una técnica segura y eficaz, evitando en algunos casos la necesidad de necrosectomía. Una complicación frecuente es la recidiva de las colecciones, pudiendo ser manejada de forma conservadora en la mayoría de los casos. Aun así, para la evaluación de la efectividad y la morbimortalidad del abordaje transgástrico en la población pediátrica, se requieren estudios multicéntricos y randomizados que posibiliten llegar a una conclusión con mayor evidencia científica.