Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Acta Neurológica Colombiana
Print version ISSN 0120-8748
Acta Neurol Colomb. vol.27 no.3 Bogotá Sept./Nov. 2011
Hemicraniectomía en pacientes con ataque cerebro vascular isquémico extenso: aspectos relevantes a propósito de una serie de casos
Decompressive hemicranectomy in patients with extensive ischemic stroke discussion issues about a series of cases
Federico Silva MD MSc, Sergio A. Salgado MD, Nhora Ruiz MD, Vladimir Rodríguez MD, Jorge Castellanos MD, Sandra Carrillo MD, Mario Bueno MD, Iván Freire MD, Silvia Méndez MD, Ligia C. Rueda MD, Ronald García MD, PhD. Grupo de Ciencias Neu-rovasculares, Fundación Cardiovascular de Colombia, Bucaramanga, Santander
Correo electrónico: federicosilva@fcv.org
Recibido: 26/07/11. Revisado: 27/07/11. Aceptado: 06/09/11.
RESUMEN
Introducción: cerca del 10% de los pacientes con ataque cerebro vascular isquémico agudo (ACV), presentan una oclusión completa de la arteria cerebral media (ACM) generando una mortalidad que puede alcanzar el 80%. La hemicraniectomía descompresiva (HD) puede reducir dramáticamente la mortalidad; sin embargo se encuentra en discusión su papel frente a la discapacidad asociada en estos pacientes.
Objetivo: describir en una cohorte histórica, las consideraciones para la realización de la Hemicraniectomía des-compresiva (HD), evaluar los desenlaces en términos de la mortalidad y la funcionalidad evaluada por el Rankin-m y el Barthel al egreso hospitalario.
Métodos: análisis descriptivo de pacientes atendidos en el Instituto del Corazón de la Fundación Cardiovascular de Colombia en los últimos 2 años con diagnóstico de ACV extenso, dividiéndolos en dos grupos, un grupo con HD y otro con manejo convencional.
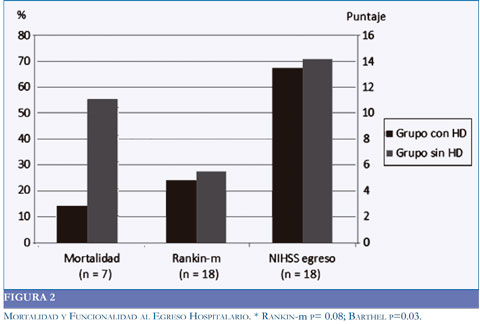
Resultados:: se recolectaron 18 pacientes con ACV extenso, a 7 (38,8%) se les realizó HD y a 11 (61,1%) se les dio manejo médico convencional. La etiología del ACV más frecuente en ambos grupos fue la cardioembólica (61%), no hubo diferencias en cuanto a la severidad del ACV medida por escala NIHSS. Todas las HD se realizaron en las primeras 48 horas. La mortalidad en el grupo con HD fue de 14,2% mientras en el grupo con manejo médico convencional fue 54,5%. En cuanto a la funcionalidad al egreso hospitalario se observó una menor discapacidad en el grupo de HD comparado con el grupo sin HD (Rankin-m p=0,08 y Barthel p=0,03).
Conclusión: la hemicraniectomía es una alternativa para pacientes con ACV extenso de la ACM, cuyo objetivo principal es disminuir la mortalidad y evitar el daño del hemisferio contralateral.
PALABRAS CLAVES. Arteria Cerebral Media, Edema Cerebral, Accidente Cerebrovascular, Arteria Media Cerebral (DeCS).
SUMMARY
Introduction: near 10% of the patients with stroke have a complete occlusion of the middle cerebral artery (MCA), generating a mortality that can reach 80% of the cases. The descompressive craniotomy (DC) can dramatically reduce mortality in these patients. Nevertheless it reminds unclear its paper in the impact on the patients neurological functionality.
Objective: to describe the considerations for the realization or not of DC and to analyze the clinical evolution and its neurological status at the hospitalization discharge.
Materials and methods: descriptive analysis of the patients taken care of in the Heart Institute of the Cardiovascular foundation of Colombia in the last 2 years with diagnosis of extensive stroke, dividing them in two groups, a group with DC and another one with conventional treatment.
Results: we collect 18 patients with extensive stroke, which 7 (38,8%) was made DC and 11 (61,1%) was gave conventional medical treatment. The etiology of the stroke most frequent in both groups was cardioembolism (61%). There were no differences of the stroke severity measured by NIHSS scale. All of the DC was made in the first 48 hours. The mortality in the group with DC was 14,2% while in the group with conventional treatment was 54,5%. The functionality at the hospitalization discharge shows a lower compromised in the DC group compared with the conventional treatment group (Rankin-m p=0,08 y Barthel p=0,03).
Conclusion: the DC is an alternative intervention for the patients with extensive stroke, whose primary target is to diminish mortality and to avoid the lesion of the contralateral hemisphere.
KEY WORDS. Middle Cerebral Artery, Brain Edema, Stroke, Decompresive Craniectomy, Middle Cerebral Artery (MeSH).
INTRODUCCIÓN
Cerca del 10% de los pacientes con ataque cerebrovascular isquémico agudo (ACV), presentan oclusión completa de la arteria cerebral media (ACM), lo que genera un cuadro clínico de déficit motor y sensitivo contralateral, edema cerebral, hipertensión endocraneana y muerte hasta en el 80% de los casos (1). En estos pacientes, la Hemicraniectomía descompresiva (HD) puede disminuir de manera significativa la mortalidad, a cerca del 17 a 25% (1-3). Esta intervención busca aumentar el volumen del espacio intracraneal ante la presencia de edema cerebral, reducir la presión intracraneal, mejorar el flujo sanguíneo cerebral, prevenir la hernia cerebral y disminuir el daño secundario (4). Sin embargo a pesar del alto impacto sobre la mortalidad de estas intervenciones, hay algunos puntos que generan alguna discusión como los criterios para indicarel procedimiento, el tiempo óptimo para realizarlo, las secuelas inherentes al ACV a pesar del procedimiento y las expectativas del paciente, la familia y el equipo médico frente a una sobrevida con secuelas severas.
El propósito central de este trabajo es realizar una descripción de una serie de casos, como punto de partida para discutir la evidencia disponible sobre la HD en pacientes con ACV isquémico extenso.
MATERIALES Y MÉTODOS
Se realizó un análisis de los pacientes atendidos en el Instituto del Corazón de Floridablanca de la Fundación Cardiovascular de Colombia en los últimos 2 años,con diagnóstico de ACV oclusivo-completo (infarto hemisférico), de la ACM. Para el análisis se dividieron los pacientes en dos grupos, un grupo sometido a Hemicraniectomía decompresiva y un segundo grupo, al que se le realizó tratamiento médico. La decisión de si se realizaba o no el procedimiento, la tomó el equipo de neurología y neurocirugía en cada caso con base en las recomendaciones existentes y las condiciones particulares del cada paciente.
El estudio describe las consideraciones tomadas en cuenta para la decisión de realizar o no Hemicra-niectomía y el análisis de la evolución clínica y mortalidad, y el compromiso neurológico al momento del egreso evaluados por la escala de Rankin modificada (M-RS) y la escala de Barthel.
La Hemicraniectomía se realizó de acuerdo con las especificaciones técnicas descritas para este procedimiento (1). Los pacientes a quienes no se les realizó HD, fueron tratados bajo el esquema convencional que incluyó el tratamiento de soporte, traslado a cuidado intensivo y medidas antiedema entre otras, de acuerdo al protocolo establecido para el tratamiento óptimo de los pacientes con ACV isquémico. El grupo de pacientes a quienes no se les realizó HD, recibió el mejor tratamiento médico, de acuerdo con la evidencia científica disponible.
Se realizó un análisis descriptivo compuesto por medias, rangos, y desviaciones estándar de las variables demográficas y clínicas más relevantes. La información recolectada se procesó de manera anónima y se solicitó aprobación al Comité de Ética en Investigación de la Fundación Cardiovascular. El estudio fue considerado como investigación con riesgo inferior al mínimo.
RESULTADOS
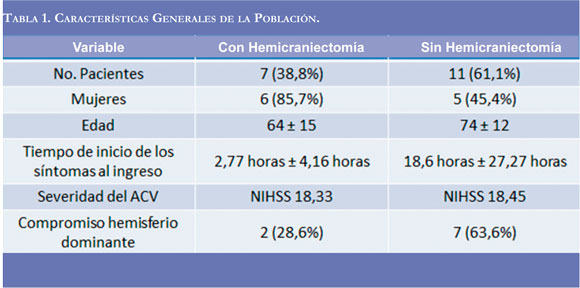
Durante 2 años se recolectó la información de 18 pacientes con ACV isquémico extenso,7 (38,8%) a los que se les realizó y 11 (61,1%) a quienes no se les realizó HD. En el grupo con HD hubo una mujer (14,2%) y 6 hombres (85,7%), mientras que en el grupo sin HD hubo 6 mujeres (54,5%) y 5 hombres (45,5%), p= 0,08. La edad promedio en el grupo sometido a HD fue 64,4+12.76 años mientras que en el grupo en tratamiento convencional sin HD fue 74+15.09 años (p= 0.21).
El tiempo promedio desde el inicio de los síntomas al ingreso hospitalario en el grupo llevados a HD fue de 2,77 + 4,16 horas, mientras que en el grupo sin HD fue 18,6+ 27,27 horas, (p = 0,14). La severidad del evento isquémico no fue diferente entre los dos grupos (promedio de NIHSS de18,45 (rango 15 a 22) en el grupo con HD y NIHSS de 18,14 (rango 14 a 23) en el grupo sin HD (Tabla 1). La isquemia comprometió el hemisferio dominante en 2 pacientes (28,6%) en el grupo de HD, frente a 7 pacientes (63,6%) en el grupo sin HD (p= 0,147).
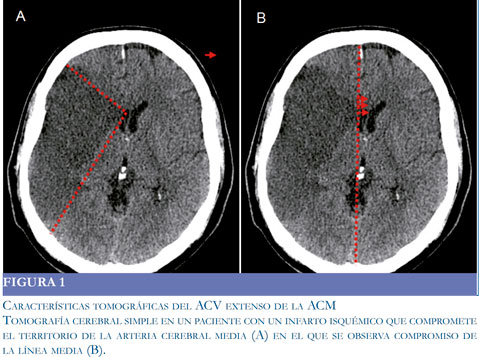
En todos los pacientes se realizó tomografía simple en la primera hora luego del ingreso a la clínica. Los signos tempranos vistos con mayor frecuencia correspondieron a hiperdensidad de la arteria cerebral media (Signo de la cuerda) y asimetría de la cisura de Silvio. Otros hallazgos correspondieron a hipodensidad en el área de la cerebral media, sin compromiso de la línea media ni de la morfología del sistema ventricular. Los pacientes que fueron trom-bolisados con rt-PA tuvieron TAC cerebrales simples normales tomadas en las 3 primeras horas del evento. Todas las tomografías de control tomadas entre las 24 y 48 horas del ingreso o post-HD, mostraron aparición del área de infarto (los que tenían TAC previamente normal), aumento del área de isquemia, signos de edema cerebral, obliteración del sistema ventricular y en dos casos signos de transformación hemorrágica espontánea (Figura 1).
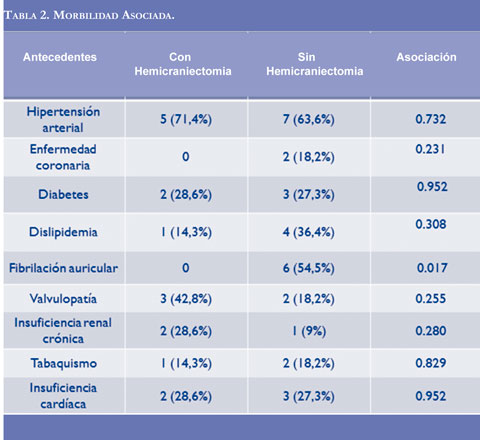
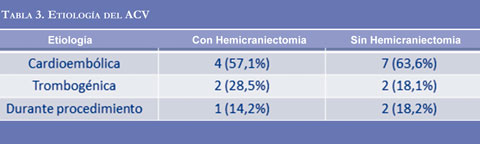
Ninguno de los pacientes tenía ACV previo y los antecedentes relacionados como factores de riesgo cardiovascular fueron similares en los dos grupos excepto por la fibrilación auricular, presente en 6 de los 7 pacientes a quienes se les realizó HD (Tabla 2). El origen cardioembólicofue similar entre los dos grupos (57,1% en el grupo de HD frente a 63% en los pacientes sin HD, p=0,27); la etiología aterotrombótica se identificó en 2 pacientes (28,5%) en el grupo con HD, y en 2 (18,1%) en el grupo sin HD.Tres pacientes presentaron el ACV durante procedimientos de hemodinamia, dos de los cuales en el grupo sin HD (18,1%) (Tabla 3).
En el grupo con HD se realizó trombolisis a 4 pacientes (57,1%) y a 3 en el grupo sin HD 3 (27,3%), (p=0,205). La trombolisis no se asoció a mortalidad en ninguno de los dos grupos (p=0.35 en el grupo de HD y P=0.49 en el que no se le realizó HD).
En todos los pacientes llevados a HD, este procedimiento se realizó en las primeras 48 horas. El procedimiento quirúrgico se realizó en 5 pacientes (71,43%) en las primeras 24 horas y en los 2 pacientes restantes, entre las primeras 24-48 horas. En 3 pacientes (28%) se presentaron complicaciones directamente relacionadas con el procedimiento quirúrgico y correspondieron a sangrado de la herida quirúrgica en 2 y necrosis dérmica en 1 pacientes. Ninguna de ellas se relacionó con mortalidad.
No hubo diferencias en el promedio de estancia en UCI (promedio de 23,6 días en ambos grupos) ni en la estancia intrahospitalaria (promedio de 32,5 días en el grupo con HD y 30,4 días en el grupo sin HD).
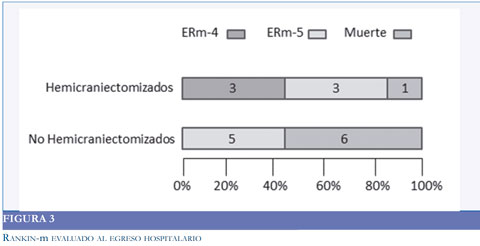
El grupo de pacientes sometidos a HD tuvo una mortalidad de 14,2%, como consecuencia de un paciente que murió posterior a una transformación hemorrágica, frente a 54,5% en el grupo a quienes no se les realizó HD (p=0.129). Ninguno de los 2 pacientes a los que se les realizó la HD entre las 24 y 48 horas falleció (Figura 2).
Al evaluar la relación de la edad con la mortalidad, se observó que en los 12 pacientes mayores de 60 años, 6 fallecieron (p=0.049), 5 en el grupo sometidos a tratamiento médico (p=0.011) y 1 de en el grupo de HD (p=0.350).
La afasia se presentó en el 42.8% de los sobrevivientes del grupo de HD y en el 63.6% del grupo a quienes no se les realizó HD, (p=0,152). En el grupo con HD se observó una mejor funcionalidad y menor discapacidad al egreso, p= 0,08 para el Rankin-m y p= 0,03 para el Barthel (Figura 3).
DISCUSIÓN
La HD es un procedimiento que permite salvar vidas, pero su indicación en un paciente con ACV isquémico extenso se mantiene en debate dado que se ha planteado que el efecto neto de aumentar la sobrevida no es mejor que sobrevivir con una pobre calidad de vida por las secuelas generadas (3). Los resultados presentados corresponden a una serie de casos, con un objetivo descriptivo y de evaluar la experiencia en un centro de alta complejidad. La decisión en estos pacientes de ser sometidos a HD, fue una decisión con base en las circunstancias reales en la sala de urgencias más allá de los criterios establecidos. Los pacientes sometidos a HD fueron más jóvenes frente a quienes se les realizó el tratamiento convencional. Esto puede tener una explicación en los criterios recomendados para indicar este procedimiento en personas menores de 60 años. El ACV aumenta exponencialmente con la edad. Teóricamente se podría pensar que la mortalidad podría ser menor en personas mayores debido a que la atrofia cerebral existente podría compensar el efecto del edema cerebral. Sin embargo las personas mayores de 70 años tienen un peor pronóstico independiente de si son llevados a HD, lo que puede explicarse por una mayor comorbilidad (8), menor reserva cognitiva, menor capacidad de plasticidad neuronal y una mayor probabilidad de complicaciones frente a la discapacidad. Por este motivo no se recomienda la HD en esta población y se ha establecido un límite de edad de 60 años (5-7). A pesar de esto la consideración de realizar HD en un paciente mayor puede ser individualizada y no se contraindica. En el grupo sometido a HD 4 de los 7 pacientes tenían más de 60 años (rango 44 a 79 años) y en el grupo a quien se le dio tratamiento médico, la mayoría (80%) eran mayores de 60 años. La mayoría de los pacientes que fallecieron fueron mayores de 60 años (p=0.049), independiente del grupo, lo cual es similar a lo reportado en la literatura.
Los pacientes a quienes no se les realizó HD, ingresaron con mayores tiempos de consulta, aunque la diferencia no fue estadísticamente significativa. De alguna manera el tiempo de ingreso se comporta como un criterio de selección natural para indicar el procedimiento en estos pacientes, dado que como lo mostraron los resultados del estudio HAMLET, el tiempo optimo para que la HD mejore la mortalidad y disminuyan las secuelas, son las primeras 48 horas (2). A todos los pacientes en nuestra serie se les realizó la HD antes de las 48 horas, la mayoría de ellos en las primeras 24 horas (71.43%), y no se observó diferencia en la mortalidad entre pacientes operados en las primeras 24 horas frente a los que se les realizó el procedimiento entre las 24 y 48 horas.
En nuestra serie no se observaron diferencias en la severidad del ACV evaluado por la escala NIHSS. El compromiso clínico del ACV extenso de la ACM se caracteriza por la presentación súbita de hemiplejía y hemianestesia contralateral, hemianopsia, desviación conjugada de la mirada hacia el lado del infarto, apraxia, afasia (en los casos de ACV del hemisferio dominante) y negligencia. Generalmente estos pacientes tienen puntajes en el NIHSS mayores de 15 cuando se compromete el hemisferio no dominante y mayores a 20 cuando se compromete el hemisferio dominante (4). Los puntajes máximos en el nuestros pacientes fueron de 22 en el grupo de HD y 23 en el grupo de tratamiento médico. El curso natural de este tipo de compromiso hemisférico y de acuerdo con la fisiopatología del edema cerebral en estos casos, es que los pacientes se deterioren entre el segundo y el cuarto día de iniciado el evento. Sin embargo la tercera parte de estos pacientes presentan deterioro neurológico en las primeras 24 horas (5). Se han identificado algunos factores clínicos de mal pronóstico como la presencia de nauseas y vómito en las primeras 24 horas, deterioro del nivel de conciencia y presión arterial sistólica mayor de 180 mm Hg. Todos los pacientes de nuestra serie mantuvieron un curso hacia el deterioro en las primeras 24 horas hasta establecerse el compromiso neuro-lógico completo. Otros factores como la morbilidad asociada, el hemisferio comprometido, la extensión del compromiso y el estado previo del paciente, son tomados en cuenta al momento de definir si un paciente es susceptible de ser tratado con HD (1, 6, 7). El compromiso del hemisferio dominante y la presencia de afasia se discuten como criterios para no someter un paciente a HD ante la severidad de las secuelas, especialmente el compromiso del lenguaje.
El antecedente de falla cardíaca independiente de si se encuentra compensada se ha asociado a un peor desenlace (1, 2, 5), lo cual se observó en nuestra serie. Otro punto interesante de nuestros resultados, es que a pesar que no hubo diferencias estadísticamente significativas en la proporción de etiología cardioembólica en los dos grupos, este se asoció con mayor mortalidad.
El estudio imaginológico permite facilitar la toma de decisiones frente a la HD, especialmente en fases tempanas (1, 8, 10) y deben realizarse al ingreso del paciente e inmediatamente si hay deterioro clínico (1). Entre los hallazgos imaginológicos asociados al ACV maligno y que se utilizan para indicar la HD,se observa compromiso mayor del 50% del territorio de la ACM, compromiso isquémico en dos o más territorios, evidencia de edema en el TAC inicial ydesviación de la línea media mayor a 5 mm.Una alternativa para el diagnóstico temprano de ACV maligno, es la utilización de técnicas de difusión por cualquier método (TAC o RM), las cuales muestran compromiso de un volumen mayor a 145 cc en el territorio de la ACM (1-3, 5), sin embargo utilizando esta misma técnica se ha demostrado que con tan solo un volumen comprometido superior a 82 cc se puede establecer un mal pronóstico evolutivo del ACV (1, 8). Últimamente se han incluido nuevos criterios con métodos de perfusión cerebral que hablan de un compromiso mayor del 28% del territorio de la ACM como factor pronóstico de mortalidad (9). Adicionalmente tienen utilidad en la decisión de si un paciente es candidato para trombolisis sistémica o combinada. En esta serie un número importante de pacientes de ambos grupos fueron trombolizados por vía sistémica, decisión que puede ser controvertida. Sin embargo estos pacientes tuvieron TAC cerebrale simple normales y cumplieron con los criterios de indicación de procedimiento. Sin embargo si se hubieran utilizado técnicas de perfusión o difusión, la decisión podría haber sido no realizarla o en algún caso utilizar trombolisis combinada.
Existen unas consideraciones especiales en relación a la técnica quirúrgica para garantizar el efecto deseado. Se recomienda realizar una hemi-cranectomia fronto-parieto-temporal extensa, con un colgajo óseo de mínimo 12 cm de diámetro, con límite medial a 2 cm de la línea axial y con un límite posterior a 5 cm desde el conducto auditivo externo, además de una incisión dural en cruz con duroplastia expansiva y con drenaje subgaleal (1, 4, 5). Este tipo de recomendación si bien parece trivial, es importante dada la posibilidad de realizar Hemi-craniectomías más pequeñas o sin duroplastia, lo que teóricamente reduciría el beneficio de la técnica. Solo 3 pacientes presentaron complicaciones directamente relacionadas al procedimiento, ninguna de ellas con la mortalidad. Estos procedimientos puede considerarse seguros y de bajo riesgo.
Dado el compromiso isquémico hemisférico, la discapacidad y las secuelas son una consideración importante en el pronóstico de los pacientes. El compromiso secuelar motor en pacientes con compromiso del hemisferio no dominante es mayor frente al hemisferio dominante (11-13). Una de las secuelas más importantes por su impacto en la calidad de vida es la afasia, la cual en el compromiso del hemisferio dominante es global en la mayoría de las veces (11, 12). La negligencia por otro lado, se observa en las lesiones del hemisferio derecho y su compromiso puede comprometer de manera severa la calidad de vida (14). No existe diferencia entre el hemisferio comprometido y la aparición de depresión, la cual se presenta entre el 30-50% de los pacientes con ACV (11, 12, 15). En los estudios realizados no existen diferencias en la aparición de alteraciones comportamentales, siendo la más frecuente la impulsividad (80%), seguida por apatía, apraxia verbal e irritabilidad (50-60%) (15).
Dada la severidad del compromiso neurológico, la alta coomorbilidad y la alta probabilidad de complicaciones estos pacientes, consumen gran cantidad de recursos y tienen estancias hospitalarias prolongadas. Sin embargo no se encontraron diferencias en el número de días en cuidado intensivo ni en la estancia total.
La mortalidad al egreso encontrada en los dos grupos (14.2% en HD frente a 54.5% sin HD), es ligeramente inferior a la reportada en estudios publicados. Sin embargo la mayoría de los estudios publicados muestras mortalidades a un año de seguimiento, lo cual explica la existencia de estas diferencias (5). Es importante resaltar que la HD es un procedimiento invasivo que disminuye la mortalidad, en un tipo de pacientes en los que no hay un tratamiento farmacológico que haya mostrado superioridad. De igual manera los puntajes de Rankin-m son ligeramente mayores a los reportados en la literatura, por ser puntajes al egreso hospitalario. Cuando se mide la funcionalidad 1 año posterior a la HD, el 25-30% de los pacientes se encuentran con un Rankin 0-3, lo que se considera favorable, el 60-70%tienen un puntaje de 4, y la minoría tienen puntaje de 5 (disfunción severa) (15). El promedio en la evaluación de la funcionalidad de los pacientes evaluados por Barthel, muestran un compromiso muy importante. Si bien hay diferencias estadísticamente significativas entre los dos grupos, clínicamente pueden no llegar a ser relevantes. Los infartos hemisféricos cerebrales aunque representan solo un 10% entre los ACV isquémicos, traen consigo una alta morbilidad, mortalidad, discapacidad, dependencia e implicaciones para los cuidadores y la familia (1, 4). Debido a las secuelas neurológicas, el impacto sobre la calidad de vida del paciente y los cuidadores, hay factores que orientan el proceso y la toma de decisiones teniendo en cuenta que la HD impacta la mortalidad y no modifica el pronóstico neurológico en relación a las secuelas (1, 5). La calidad de vida está íntimamente relacionada con las secuelas neurológicas y es uno de los factores más importantes para definir el beneficio de la HD, ya que en muchos casos las secuelas neurológicas son muy severas. Cuando se evalúa la discapacidad generada utilizando el índice de Barthel, 30-40% de los pacientes tienen puntajes mayores a 60 (nivel favorable). La funcionalidad está relacionada con la edad, observándose menores puntajes y mayor compromiso en mayores de 50 años (12, 15).
En un estudio realizado en pacientes sometidos a HD, en el que se les preguntó a los pacientes y a las familias 6 meses luego de realizada la HD, a pesar de las alteraciones en la calidad de vida, el compromiso del lenguaje y de la limitada independencia, el 79% de los pacientes y el 95% de los cuidadores estarían de acuerdo con la realización de la HD de nuevo si se presentase nuevamente la circunstancia de toma de la decisión de someterse al procedimiento (15). Este es un hallazgo muy interesante y aporta criterios en la discusión de indicar u ofrecer la HD en pacientes con ACV hemisférico, y apunta a involucrar a la familiay a los pacientes en la decisión de realizar este tipo de intervención.
Nuestros resultados tienen limitaciones evidentes como el bajo número de pacientes y seguimiento restringido al ámbito hospitalario. Sin embargo nos permite analizar y verificar que la mortalidad se encuentra dentro del rango de lo reportado en la literatura, confirmar que la HD no disminuye la estancia en UCI ni hospitalaria, recomendar la realización de técnicas de imágenes de perfusión/difusión en pacientes con ACV isquémico agudo y trabajar por disminuir la discapacidad asociada a estos eventos.
CONCLUSIONES
La Hemicraniectomía es una alternativa terapéutica en pacientes con ACV extenso de la ACM, cuyo objetivo está dirigido básicamente a mejorar la sobrevida. Nuestros resultados son similares a los publicados previamente. Sin embargo dadas las secuelas presentes en los sobrevivientes, la decisión de realizar este tipo de procedimientos debe realizarse con base en las recomendaciones establecidas y siempre involucrando al paciente de ser posible y a la familia.
REFERENCIAS
1. KIMBERLY T, SHETH K. Approach to severe hemispheric stroke. Neurology 2011;76:S50. [ Links ]
2. HOFMEIJER J, KAPPELLE J, ALGRA A, ET AL. Surical decompression for space-occupying cerebral infarction (the hemicraniectomy after middle cerebral artery infarction with Life-threatening edema Trial [HAMLET]):a multicentre, open, randomised trial. Lancet Neurol 2009;8:326-33. [ Links ]
3. SCHNECK M, ORIGITANO T. Hemicraniectomy and durotomy for malignant middle cerebral artery infarction. Neurol Clin 2006;24:715-727. [ Links ]
4. QUINN T, TAYLOR J, MAGARIK J. Decompressive craniectomy:technical note. Acta Neurol Scand 2011;123:239-244. [ Links ] DOI: 10.1111.
5. KATAYOUN V, HOFMEIJER J, JUETTLER E. Early decompressive surgery in malignant infarction of the middle cerebral artery:a pooled analysis of three randomised controlled trials. Lancet Neurol 2007;6:215-22. [ Links ]
6. YAO Y, LIU W, YANG X. Is decompressive craniectomy for malignant middle cerebral artery territory infarction of any benefit for elderly patients?. Surg Neurol 2005;64:165- 169. [ Links ]
7. MORI K, NAKAO Y, YAMAMOTO T. Early external decompressive craniectomy with duroplasty improves functional recovery in patients with massive hemispheric embolic infarction, timing and indication of descompressive surgery for malignant cerebral infarction. Surg Neurol 2004;62:420-430. [ Links ]
8. VAN DER WORP B, KAPPELLE J. Early decompressive hemicraniectomy in older patients with nondominant hemispheric infarction does not improve outcome. Stroke 2011;42:845-846. [ Links ]
9. DITTRICH S, KLOSKA T, FISCHER E, ET AL. Accuracy of perfusion-CT in predicting malignant middle cerebral artery brain infarction. Neurol 2008;255:896-902. [ Links ]
10. CHUN-CHUNG C, DER-YANG C, SHU-CHUI T. Outcome of and prognostic factors for decompressive hemicraniectomy in malignant middle cerebral artery infarction. J ClinicalNeurosc 2007;14:317-321. [ Links ]
11. CHUN-CHUNG CH, DER-YANG CH, SHUCHUI T. Outcome and prognostic factors of decompressive hemicraniectomy in malignant middle cerebral artery infarction. Chin Med Assoc JCMA) 2007;70:56-60. [ Links ]
12. SKOGLUND S, ERIKSSON-RITZ C, SgRBO A. Health status and life satisfaction after decompressive craniectomy for malignant middle cerebral artery infarction. Acta Neurol Scand 2008;117:305-310. [ Links ]
13. GOTO A, OKUDA S, ITO S, ET AL. Locomotion outcome in hemiplegic patients with middle cerebral artery infarction:The difference between right- and left-sided lesions. Stroke Cerebrovascular Dis 2009;18:60-67. [ Links ]
14. ITO H, KANO O, IKEDA K. Different variables between patients with left and right hemispheric isch-emic stroke. Stroke and Cerebrovasc Dis 2008;17:35-38. [ Links ]
15. BENEJAM B, SAHUQUILO J, POCA M, ET AL. Quality of life and neurobehavioral changes in survivors of malignant middle cerebral artery infarction. Neurology 2009;256:1126-1133. [ Links ]