Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Acta Neurológica Colombiana
versão impressa ISSN 0120-8748
Acta Neurol Colomb. vol.27 no.3 Bogotá set./nov. 2011
Síndrome opalski: reporte de caso
Opalski syndrome: case report
Gloria Ortiz Guerrero, Arnaldo Brito Araujo, Paula Torres Gómez. Estudiantes VIII Semestre de Medicina. Universidad del Rosario. Correo electrónico: ortizg.gloria@ur.edu.co
Joe Muñoz, MD. Médico Neurólogo, Hospital Universitario Mayor- MEDERI. Pablo Amaya González, MD. Residente de Neurología, Universidad del Rosario. Germán Arango, MD. Medico Neuroradiologo. Hospital Universitario Mayor — MEDERI. David Gómez, MD. Residente de Radiología, Fundación universitaria de Ciencias de la salud.
Recibido: 13/05/11. Revisado: 13/05/11. Aceptado: 18/06/11.
RESUMEN
El síndrome de Opalski se considera una variante del síndrome de Wallenberg, la presencia de hemiplejía ipsilateral en el primero representa la diferencia. El síndrome de Wallenberg o síndrome medular lateral se genera por la oclusión de la arteria cerebelosa posteroinferior o la arteria vertebral intracraneal (1), que el comprometer la zona superior de la médula espinal en la región posterolateral del bulbo, lleva al desarrollo de síntomas como hipoestesia ipsilateral de la cara, hipoestesia en hemicuerpo contralateral, pérdida del reflejo nauseoso, disfagia, ronquera y disartria, pérdida ipsilateral de la coordinación, vértigo, nauseas, vómito, nistagmos, síndrome de Horner ipsilateral y lateropulsión (2). El componente motor (hemiplejía ipsilateral) que acompaña al síndrome de Opalski es causado por la extensión de la lesión hasta un plano más inferior de la médula espinal, en la decusación de las pirámides lo que afecta las fibras corticoespinales caudales. Se presenta un caso clínico de un paciente con diagnóstico de Síndrome de Opalski causado por una disección arterial posterior, secundario a un accidente automovilístico.
PALABRAS CLAVES. Infarto Cerebral, Cefalea, Síndrome Medular Lateral, Accidente Cerebrovascular (DeCS).
SUMMARY
Opalski syndrome is considered a variant of Wallenberg syndrome. Ipsilateral hemiplegia is the factor that represents the difference. Wallenberg syndrome also called lateral medullary syndrome is caused by the occlusion of the posterior inferior cerebellar artery or the intracranial vertebral artery, compromising the upper zone of the spinal cord at posterolateral medulla, causing symptoms as ipsilateral hypoesthesia of the face, contralateral hypoesthesia, pain and sensation deficit in the contralateral limbs and body, absent gag reflex, dysphagia, hoarseness and dysarthria, ipsilateral ataxia, vertigo, nausea, vomiting, nystagmus, ipsilateral Horner syndrome. The motor component (ipsilateral hemiplegia) involved in Opalski syndrome is due to the lesion is located in a lower level of the spinal cord, at the level of the decussation of pyramids affecting the caudal corticospinal fibers. We discuss a patient who develop an Opalski syndrome caused by an arterial dissection after a car accident.
KEY WORDS. Cerebral Infarction, Lateral Medullary Syndrome, Vertebral Artery, Stroke (MeSH).
INTRODUCCIÓN
El síndrome de Wallenberg es el síndrome vascular vertebrobasilar más común. Sin embargo, hay una variante denominada síndrome de Opalski que se caracteriza por cursar con hemiparesia ipsilateral como parte del infarto medular lateral. Igualmente, puede estar acompañado por hipoestesia ipsilateral de la cara, hipoestesia en hemicuerpo contralateral, pérdida del reflejo nauseoso y disfagia.
Presentación del caso
Paciente masculino de 35 años de edad, ingresó a nuestra institución con tres días de evolución de alteración senstiva en hemicuerpo derecho, evolucionó en un tiempo aproximado de cinco horas a perdida completa de la fuerza ipsilateral. Adicional-mente refirió cefalea de aparición súbita, localizada en región parietooccipital de intensidad moderada, no irradiado y sin modificación de patrón de dolor con cambios posturales, asociada a vértigo objetivo, diaforesis, visión borrosa, diplopia y emesis. No hubo compromiso del estado de conciencia. Los síntomas descritos aparecieron luego del accidente automovilístico menor.
El examen neurológico evidenció funciones mentales superiores normales, nistagmos horizontales no agotables bilaterales, síndrome de Horner derecho, hipoestesia facial más parálisis del paladar blando ipsilateral, disfonía y disfagia con ausencia del reflejo nauseoso. El examen motor mostró hemiplejía del mismo lado asociado a respuesta plantar extensora. Con los datos anteriores se consideró la existencia de lesión bulbar, la cual en razón al inicio de cefalea súbita acompañado de déficit focal permitía plantear la hipótesis de disección arterial (3).
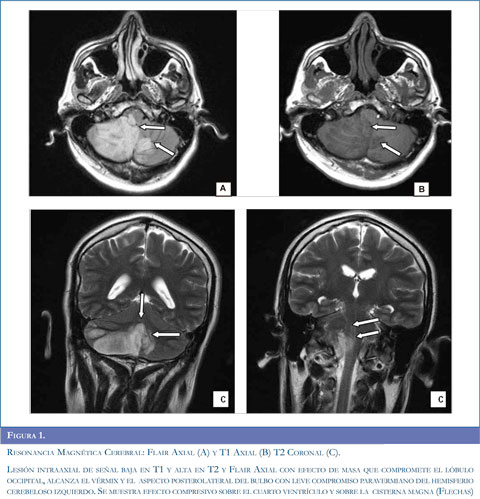
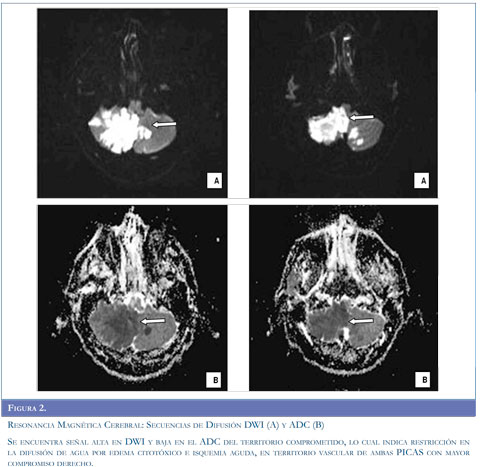
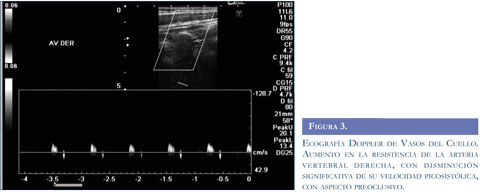
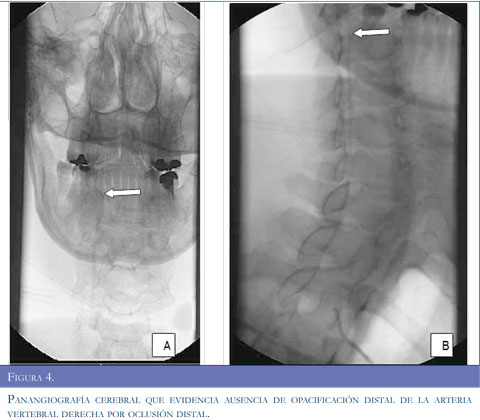
Con los argumentos descritos se realizó estudio de resonancia magnética del cerebro (Figuras 1 y 2) que evidenció infarto isquémico agudo del territorio de la arteria cerebelosa posteroinferior derecha (PICA), ecografía Doppler de vasos del cuello (Figura 3) que muestró aumento de las resistencias de las curvas obtenidas en la arteria vertebral derecha, con disminución significativa de su velocidad picosis-tólica y curvas con aspecto preoclusivo por lo cual se sospechó disección de la arteria vertebral. Se realizó panangiografía cerebral (Figura 4) que concluyó en disección de la arteria vertebral derecha con oclusión distal permitiendo aceptar la hipótesis planteada.
DISCUSIÓN
El síndrome de Wallenberg, se produce por la oclusión de la arteria vertebral intracraneal o de la arteria cerebelosa posteroinferior. Su causa más común es la disección espontánea de la arteria vertebral, sin embargo también se ha descrito su aparición con el abuso de consumo de cocaína, neoplasia medular metastásica, abscesos, enfermedad desmielinizante, traumas (2), e incluso realización de actividades deportivas de bajo impacto (4). El cuadro clínico en los pacientes que padecen este síndrome varía según el compromiso de las áreas de la médula lateral y la zona inferior del cerebelo.
Las áreas afectadas con mayor frecuencia son: el núcleo espinal del nervio trigémino y su fascículo, fascículo espinotalámico adyacente, núcleo ambiguo o sus axones, base del pedúnculo cerebeloso inferior, núcleos vestibulares, fibras simpáticas descendentes del hipotálamo y fibras oligocerebelosas (5). Clínicamente cursan con hipoestesia ipsilateral de la cara, hipoestesia del hemicuerpo contralateral, pérdida del reflejo nauseoso, disfagia, ronquera y disartria, pérdida ipsilateral de la coordinación, vértigo, náuseas, vómito, nistagmos, síndrome de Horner ipsilateral y lateropulsión (2).
Dentro sus variantes se encuentra el síndrome de Opalski, descrito por primera vez en 1946 (6) por Opalski, quien reportó dos casos de pacientes con hemiplejia ipsilateral, ataxia, síndrome de Horner, hipoestesia en cara ipsilateral e hipoestesia de hemi-cuerpo contralateral (7). Al igual que el síndrome de Wallenberg se desencadena por oclusión de la arteria vertebral o arteria cerebelosa posteroinferior (PICA), encargadas de suplir la región medular lateral; estudios realizados por Norrving y Cronqvist acerca de los patrones de infartos medulares laterales, encontraron que la causa más común de lesiones vasculares involucraba la arteria vertebral (8). Sin embargo la lesión que caracteriza al síndrome de Opalski, se localiza en un nivel inferior del bulbo raquídeo lateral y compromete el tracto corticoespinal después de la decusación piramidal, lo que genera que el paciente además de cursar con la sintomatología anteriormente descrita desarrolle hemiplejia ipsilateral (1).
Por lo tanto, siempre que se presente un paciente con síndrome de Walleneberg acompañado de hemiplejía ipsilateral este con seguridad debe corresponder a un síndrome de Opalski. Así mismo, es importante resaltar que la presencia de cefalea súbita acompañada de déficit focal debe ser indicativa de disección arterial hasta cuando se demuestre lo contrario (3).
Agradecimientos Al servicio de neurología y hemodinamia del Hospital Universitario Mayor - MEDERI por permitirnos tener acceso a la historia clínica del paciente.
REFERENCIAS
1. GARCÍA-GARCÍA J, AYO- MARTÍN O, SEGURA T. Lateral Medullary Syndrome and Ipsilateral Hemiplegia (Opalski Syndrome) Due to Left Vertebral Artery Dissection. Arch Neurol 2009;66:1574-1575. [ Links ]
2. BRAZIS P, MASDEU J, BILLER J. Localization in clinical neurology, Philadelphia: Lippicott Williams & Wilkins; 2007:351-356. [ Links ]
3. OLESEN J, BES A, KUNKEL R, ET AL. The International Classification of Headache Disorders 2nd Edition. Cephalalgia 2004;24:1-150. [ Links ]
4. SHINKEIGAKU R. Wallenberg syndrome and vertebral artery dissection probably due to trivial trauma during golf exercise. Department of Neurology, Mie University School of Medicine, Tsu. 1993;33:338-40. [ Links ]
5. AFIFI A, BERGMAN R. Neuroanatomia funcional:texto y atlas, Mexico: McGraw Hill. 2005:98-102. [ Links ]
6. OPALSKI A. Un nouveau syndrome sous-bulbaire partiell'artere vertebro-spinale posterieure. Paris Med 1946;1:214-220. [ Links ]
7. HERMANN D. JUNG H. BASSETTI C. Lateral medullary infarct with alternating and dissociated sensorimotor déficits:Opalskis Syndrome revisited. EJoN 2009;16:72-74. [ Links ]
8. Young H, Koh SH, Lee KY, et al. Opalski´s Syndrome with cerebellar infarction. J Clin Neurol 2006; 2: 276-278. [ Links ]