Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Acta Neurológica Colombiana
Print version ISSN 0120-8748
Acta Neurol Colomb. vol.28 no.1 Bogotá Jan./Mar. 2012
Ependimoma mixopapilar: reporte de un caso con recaídas y remisiones
Myxopapillary ependymoma: a case with relapses and remissions
Norge de Jesús Santiesteban Velázquez, MSc. Especialista en Neurología. Profesor Instructor Principal. Grupo de Enfermedades Neuromusculares. Instituto de Neurología y Neurocirugía. Regla Yudit Merayo Llanes. Residente de tercer año de Neurología. Instituto de Neurología y Neurocirugía. Ciudad Habana. Cuba.
Correo electrónico: yuditmerayo@inn.sld.cu, norge@inn.sld.cu
Recibido: 13/05/11. Revisado: 10/11/11. Aceptado: 08/01/11.
RESUMEN
Los ependimomas mixopapilares se consideran como una variante biológica y morfológicamente diferente de ependimomas. La manifestación clínica más comun de los ependimomas mixopapilares de la cauda equina es dolor en la parte baja de la espalda, el cual se puede acompañar de raquialgias y otros síntomas de radiculopatía lumbo-sacra. Se presenta una mujer de 59 años con debilidad progresiva y alteraciones sensitivas en miembros inferiores con recaídas y remisiones. Los estudios de neuroimagen e histológicos permitieron diagnosticar un ependimoma mixopapilar, el cual se presentó de forma atípica.
PALABRAS CLAVES. Ependimoma, Cauda Equina, Ependimoma Mixopapilar (DeCS).
SUMMARY
Myxopapillary ependymomas are considered a biologically and morphologically different variant of ependymomas. The most common clinical manifestations of myxopapillary ependymoma of the cauda equina are pain in the lower back, which may be accompanied by rachialgia and other symptoms of lumbosacral radiculopathy. The propositus was a 59-year-old woman who presented symptoms of progressive weakness and sensory disturbances in lower limbs with relapses and remissions. Neuroimaging studies and histological allowed diagnosis of myxopapillary ependymoma, which was presented with atypical form.
KEY WORDS. Ependymoma, Cauda Equina, Myxopapillary Ependymoma (MeSH).
INTRODUCCIÓN
Los ependimomas constituyen tumores gliales que derivan de las células ependimarias del sistema nervioso central. La primera descripción de este tipo de tumores fue realizada por Bailey en 1924. Los ependimomas mixopapilares son considerados como una variante biológica y morfológicamente diferente de ependimomas, que ocurren casi exclusivamente en la región de la cauda equina, considerándose tumores de bajo grado (1).
Las manifestaciones clínicas más comunes de los ependimomas mixopapilares de la cauda equina son dolor en la parte baja de la espalda, el cual se puede acompañar de raquialgias y otros síntomas de radi-culopatía lumbosacra. Pueden encontrarse también alteraciones esfinterianas, así como un nivel sensitivo que indica la participación de la medula espinal (2).
Nosotros realizamos el reporte de un caso con un ependimoma mixopapilar del cono medular y cauda equina, que se presentó a forma de recaídas y remisiones.
Presentación de caso. Se trata de una mujer blanca, de 59 años que se presenta a nuestro servicio con una historia de dificultad progresiva para la marcha de 5 años de evolución, acompañada de dolores radiculares en miembros inferiores. El dolor era intenso tanto en la región sacrolumbar como en sus extremidades inferiores, incrementándose con las maniobras de Valsalva. Desde el inicio de los síntomas requirió de andadores para poder deambular, limitándose la marcha a pocos metros y presentándose un cuadro de urgencia esfinteriana urinaria y fecal desde hacía 15 meses. Refería dos cuadros posteriores de empeoramiento de su cuadro clínico, lo cuales se instauraron en 4-5 semanas, presentándose mejoría ligera en ambos casos con el tratamiento.
Debido a estas manifestaciones acude al consultorio médico, donde le informan que sus síntomas se debían a que presentaba una polirradiculoneuro-patía desmielinizante inflamatoria crónica (CIDP), recibiendo tratamiento son esteroides y antiinflamatorios. La paciente recibe varios tratamientos durante dos años con esteroides e Inmunoglobulina intravenosa, refiriendo mejoría transitoria de los síntomas tanto motores como sensitivos; la enfermedad continua progresando y acude a nuestro servicio solicitando una nueva valoración.
Durante el examen físico, ella solo podía caminar 2 metros con una marcha muy limitada por los déficit motores y sensitivos, encontrándose un parálisis flá-cida en miembros inferiores, atrofia y fasciculaciones. La fuerza muscular se encontraba reducida 3/5 en caderas y rodillas, y 2/5 a la flexo extensión del pie. Los reflejos se encontraron ausentes en miembros inferiores. Las alteraciones sensitivas se encontraban limitadas a región perianal, glúteas, acompañadas de un nivel sensitivo por encima de L2. Romberg presente.
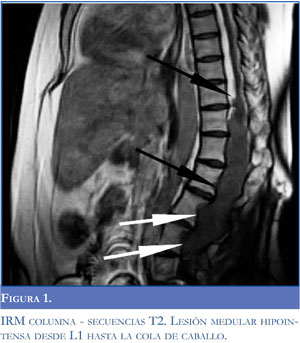
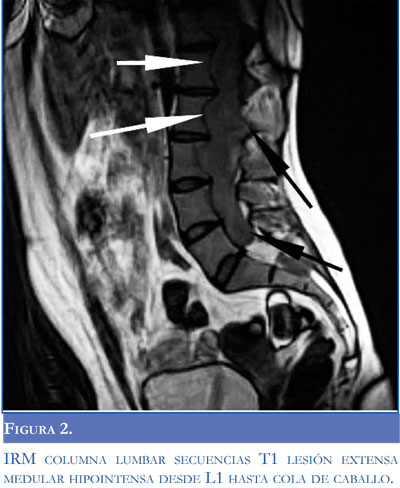
Se valoró inicialmente en nuestro servicio una mieloradiculopatía de posible etiología compresiva como posibilidad diagnóstica, basándonos en los datos clínicos obtenidos durante el interrogatorio y el examen físico. Los estudios de neuroconducción mostraron ausencia de ondas F y reflejo H. Se practicó una resonancia magnética nuclear de columna dorsal y lumbosacara, apreciándose una lesión longitudinal, homogénea, que incluía conus y cauda equina (flechas negras), causando expansión del canal raquídeo y produciendo un aspecto festoneado (flechas blancas) de las márgenes posteriores de los cuerpos vertebrales (Figuras 1 y 2). En el momento del acto quirúrgico, se encontró un tumor encapsulado íntimamente relacionado y densamente adherido a las raíces nerviosas. Se realiza descompresión del tumor; la resección fue parcial y sin complicación, tomándose muestra para biopsia. La evaluación histológica mostró un estudio compatible con un ependimoma mixopapilar.
CONCLUSIONES
El ependimoma mixopapilar es un tumor que frecuentemente afecta el filum terminal y la cauda equina. Fue descrito por primera vez como un subtipo de ependimoma por Kernovan (3). Este tumor es más frecuente en el sexo masculino, tiende a manifestarse más tempranamente que otros ependimo-mas espinales, con una edad media de presentación de 36.4 años (4).
Las presentaciones atípicas son extremadamente raras. Han sido descritas la hipertensión intracraneal e hidrocéfalos (5, 6) y la hemorragia subaracnoidea espinal que acontece en solo el 0.6-1% de todos los casos (7, n8). Nosotros no encontramos ningún caso reportado en la literatura con una presentación a forma de recaídas y remisiones para este tipo de tumor.
En nuestro caso no se presentaron todo los elementos clínicos y de laboratorio necesarios para plantear la posibilidad de una neuropatía inflamatoria. Los síntomas autonómicos pueden ser vistos en la CIDP, incluyendo constipación y retención urinaria pero no así retención y urgencia urinaria/fecal, descritos por nuestra paciente. Raramente los pacientes con CIDP pueden desarrollar en el curso de la enfermedad estenosis espinal lumbar y/o síndrome de la cauda equina secundario a una marcada hipertrofia de las raíces nerviosas (9). La desmielinización es el sine qua non de la CIDP, demostrada en los estudios neurofisiológicos o por biopsia nerviosa. El análisis del líquido cefalorraquídeo, la neuroimagen y estudios de laboratorio adecuados permiten soportar el diagnóstico y excluir otras posibilidades (10-11).
Realmente nuestro caso constituye una forma de presentación atípica para este tipo de tumor, pero el diagnóstico inicial fue erróneo, la sobrevaluación de la respuesta al tratamiento y el retraso en la indicación de la neuroimagen impidieron un diagnóstico precoz.
REFERENCIAS
1. LOUIS DN, OHGAKI H, WIESTLER OD, ET AL. The 2007 WHO classification of tumours of the central nervous system. Acta Neuropathol (Ber/) 2007; 114:97-109. [ Links ]
2. CHAN HS, BECKER LE, HOFFMAN HJ, HUMPHREYS RP, HENDRICK EB, FITZ CR, CHUANG SH. Myxopapillary ependymoma of the filum terminale and cauda equina in childhood: report of seven cases and review of the literature. Neurosurgery. 1984;14:204-210. [ Links ]
3. KERNOHAN JW. Primary tumors of the spinal cord and intradural filum terminale. In: Penfield W (ed) Cytology and cellular pathology of the nervous system, Paul B Hoeber, New York. 1932; 3. [ Links ]
4. SONNELANDPR, SCHEITHAUER BW, ONOFRIO BM. Myxopapillary ependymoma: a clinico-pathologic and immunocytochemical study of 77 cases. Cancer 1985; 56: 883-893. [ Links ]
5. HASLBECK KM, EBERHARDT KEW, NISSEN U, ET AL. Intracranial hypertension as a clinical manifestation of cauda equina paraganglioma. Neurology 1999;52: 1297. [ Links ]
6. KUDO H, TAMAKI N, KIM S, SHIRATAKI K, MATSUMOTO S. Intraspinal tumours associated with hydrocephalus. Neurosurgery 1987; 21: 726-731. [ Links ]
7. ADMIRAL P, HAZENBERG GJ, ALGRA PR, KAMPHORST W, WOLBERS JG. Spinal subarachnoid haemorrhage due to a filum terminale ependymoma. Clin NeurolNeurosurg 1992; 94: 69-72. [ Links ]
8. CERVONI L, FRANCO C, CELLI P, FORTUNA A. Spinal tumours and subarachnoid haemorrhage: pathogenetic and diagnostic aspects in 5 cases. Neurosurg Rev 1995;18: 159162. [ Links ]
9. LEWIS RA. Chronic inflammatory demyelinating polyneuropathy. Neurol Clin 2007;25:71-87. [ Links ]
10. American Academy of Neurology AIDS Task Force. Research criteria for diagnosis of chronic infl ammatory demyelinating polyneuropathy (CIDP). Neurology 1991; 41: 617618. [ Links ]
11. French CIDP Study Group. Recommendations on diagnostic strategies for chronic infl ammatory demyelinating polyradiculoneuropathy. J Neurol Neurosurg Psychiatry 2008; 79: 115118. [ Links ]