Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Acta Neurológica Colombiana
versão impressa ISSN 0120-8748
Acta Neurol Colomb. vol.28 no.2 Bogotá abr./jun. 2012
Enfermedad de Marburg como variante de esclerosis múltiple: presentación de un caso atípico
Marburg's variant of multiple sclerosis: report of an atypical case
Tomas Carvajal, Diana L Franco, Médicos generales, Unidad Cuidados Intensivos. Adriana Martínez, Iván M Peña, Neurólogos clínicos, Servicio Neurología. Clínica Carlos Ardila Lülle, FOSCAL.
Correspondencia: tom.carvajal@gmail.com
Recibido: 09/04/12. Revisado: 26/05/12. Aceptado: 01/06/12.
RESUMEN
Se presenta el caso de una paciente de 58 años con esclerosis múltiple diagnosticada en el 2007 tratada con inter-ferón y metilprednisolona; con pobre respuesta en el último año, durante el cual presentó múltiples episodios de exacerbación. Consultó por deterioro neurológico rapidamente progresivo, de una semana de evolución, con un puntaje en la escala de Glasgow de 4/15 (apertura ocular: 2, respuesta verbal: 1, respuesta motora: 1). El caso fue evaluado en junta médica y se consideró como un cuadro atípico de la variante Marburg de esclerosis múltiple. La paciente fue manejada con inmunoglobulina y mitoxantrona, sin mejoría clínica; posteriormente presentó choque distributivo y falleció.
PALABRAS CLAVES: Esclerosis Múltiple (DeCS).
SUMMARY
We present a 58 years old woman with multiple sclerosis diagnosed in 2007, she was treated with interferon and methylprednisolone with a stable disease until last year. Recently she had had multiple episodes of exacerbations.
Patient was admitted for a rapidly progressive neurological deterioration. When evaluated the patient had a Glasgow scale of 4/15 (Best eye response: 2, Best verbal response: 1, Best motor response: 1). Case was evaluated in a medical board, and was considered an atypical Marburg variant of multiple sclerosis. She was treated with immunoglobulin and mitoxantrone without clinical improvement. Later she developed a distributive shock leading to death.
KEY WORDS: Multiple Sclerosis (MeSH).
INTRODUCCIÓN
La enfermedad de Marburg es una variante aguda, fulminante, monofásica y poco frecuente de la esclerosis múltiple, que se caracteriza por un inicio rápido y continuo de desmielinización progresiva (1-10). Aunque las razones para este curso clínico particular se desconocen, podría explicarse por la localización de las placas desmielinizantes en el tallo cerebral o por un proceso inmunológico agresivo (1,3,6-8,11,12).
Se presenta a continuación el caso de una paciente de 58 años con esclerosis múltiple recurrente progresiva, quien presentó deterioro neurológico rápidamente progresivo de una semana de duración. Se consideró como un cuadro atípico, compatible con la variante Marburg de la esclerosis múltiple. A pesar del manejo con inmunoglobulina y mitoxantrona la paciente continuó con deterioro neurológico y falleció por choque séptico en la unidad de cuidados intensivos. Reportamos el caso por tratarse de una entidad infrecuente de difícil diagnóstico, con una presentación atípica y curso fulminante.
Presentación del caso
Paciente femenina de 55 años que consultó en 2007 por: alodinia de hemicráneo izquierdo y dolor ocular ipsilateral, asociado a disminución de la agudeza visual. Al examen físico se encontró alerta, orientada, con edema papilar incipiente izquierdo, pupila de Marcus Gunn izquierda, alodinia en hemicráneo izquierdo y signo de Lhermitte. Adi-cionalmente se documentó hiperreflexia simétrica, paresia de miembro superior izquierdo y miembro inferior derecho.
Se consideró como primera posibilidad diagnostica esclerosis múltiple y como diagnósticos diferenciales se contemplaron compresión de médula espinal, mielopatía mixta, mielitis transversa, evento cerebro vascular múltiple o síndrome de Behcet.
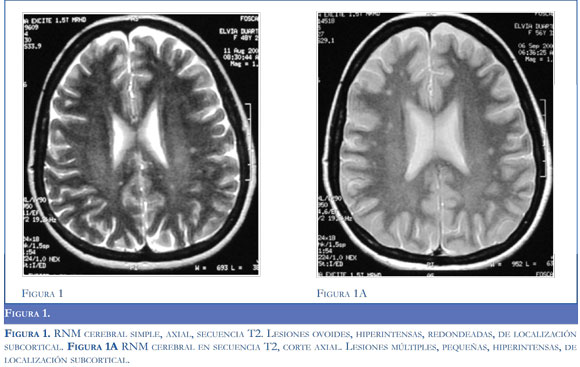
Se realizó una tomografía axial computarizada (TAC) cerebral que no mostró alteraciones. En la resonancia magnética (RNM) secuencia T2 FLAIR (Figura 1), se evidenciaron placas ovoides hiperin-tensas, subcorticales en la sustancia blanca de ambos hemisferios. Dichos hallazgos fueron sugestivos de esclerosis múltiple, por lo que se inició manejo con bolos de metilprednisolona seguida de prednisona oral 25 mg al día, asociado a 8 millones de unidades de interferón B interdiarias.
A partir de ese momento, la paciente evolucionó con pobre respuesta, presentó múltiples exacerbaciones, dadas por debilidad en las cuatro extremidades y amaurosis izquierda. Estos episodios fueron manejados con metilprednisolona en bolos, amantadina e interferon B. Presentó además episodios de dolor neuropático en cuello, asociado a espasmos cervicales, que fueron manejados con oxcarbazepina, pregabalina, analgésicos combinados, infiltraciones y terapia física. Adicionalmente, la paciente cursó con episodios psicóticos recurrentes con componente afectivo de predominio depresivo, los cuales fueron manejados por el servicio de Psiquiatría.
La paciente siguió en controles por Neurología. Los estudios imaginológicos demostraron progresión. Tres meses después la RNM cerebral, en la secuencia T2, mostró mayor cantidad de placas ovoides hiperintensas, periventriculares y en los centros semiovales, sin edema perilesional, ni captación de medio de contraste. Se continuó manejo con inmu-nomoduladores.
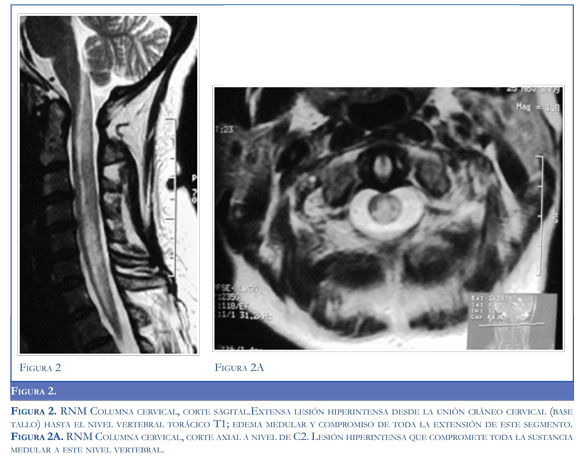
La enfermedad progresó con amaurosis y compromiso cervical dado por paraparesia braquial y cervicalgia. La RNM cerebral y cervical (Figura 2) mostraron una lesión inflamatoria desmielinizante desde la unión cráneo cervical hasta el nivel vertebral T1, que se interpretó como una mielitis cervical aguda. Se realizaron anticuerpos para acuaporina 4 y bandas oligoclonales (BOC) en líquido cefalorraquídeo (LCR), los cuales fueron negativos. Dado el compromiso neurológico generalizado con alteración de la conciencia, imágenes anormales y paraclínicos como anticuerpos para acuaporina 4 negativos, se descartó neuromielitis óptica variante Devic.
A principios de 2010 la paciente persistió con hemiparesia y amaurosis a pesar del manejo con bolos de metilprednisolona por lo que se consideró como una esclerosis múltiple secundaria progresiva, refractaria al tratamiento y se inició manejo con ciclofosfamida.
En febrero de 2010 la paciente reingresó por cuadro clínico de una semana de evolución caracterizado por astenia, adinamia, somnolencia y deterioro del estado de conciencia hasta estupor. Al examen físico de ingreso se encontró estuporosa, anisocoria hiporreactiva: derecha de 5 mm e izquierda de 3 mm, respiración espontánea, con un puntaje en la escala de Glasgow de 4/15 (AO: 2, RV: 1, RM: 1), versión cefálica y ocular tónica a la izquierda, que no corregía con oculocefalogiros, cuadriparesia más severa en el hemicuerpo izquierdo y Babinski bilateral.
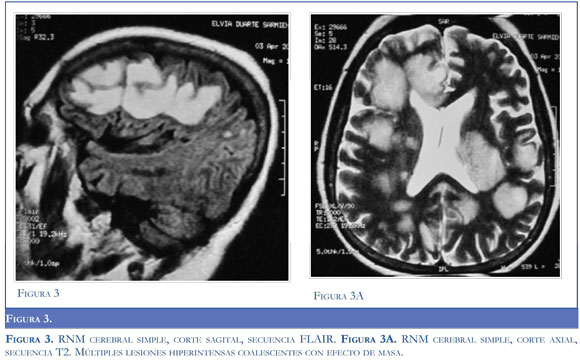
La paciente persistió con deterioro neurológico; la RMN cerebral (Figura 3) mostró múltiples lesiones coalescentes, hiperintensas en T2 y FLAIR, con moderado efecto compresivo de 2 a 5 cm de diámetro que comprometían el 50% de ambos hemisferios, tálamo bilateral y tallo. La paciente fue hospitalizada en la unidad de cuidado intensivo y se le aplicó inmunoglobulina intravenosa.
El caso fue valorado en junta médica de Neurología y se consideró esclerosis múltiple con variante Marburg. Dado que la paciente tuvo episodios de recurrencia asociado a un último brote agresivo, progresivo y de mal pronóstico, se consideró un patrón de evolución atípico compatible con Marburg. Se decidió adicionar tratamiento con mitoxantrona como fármaco de rescate. La dosis utilizada fue de 20 mg en 4 semanas por 6 ciclos (12 mg/m2). La paciente se mantuvo sin cambios con un puntaje en la escala de Glasgow de 6/15 (AO: 2, RV: 1, RM: 3), respiración espontánea, sin mejoría neurológica. Posteriormente presentó neutropenia febril y bacteriemia por Pseudomonas spp. multirresistente de foco cardíaco, por endocarditis. La paciente falleció en el 43 de hospitalización, a consecuencia de un choque distributivo séptico.
DISCUSIÓN
La enfermedad de Marburg es una variante aguda, fulminante y monofásica de la esclerosis múltiple, que se caracteriza por un inicio rápido y continuo de desmielinización progresiva (1-10). La Sociedad Norteamericanal de Esclerosis Múltiple reporta una prevalencia de 135 por 100 000 habitantes en los Estados Unidos de América, aunque dependiendo del país esta frecuencia varía desde 2 hasta 150 por 100 000 habitantes (11,13,14). La enfermedad de Marburg es una condición infrecuente, con una mortalidad menor al 4 % de todos los casos de esclerosis múltiple.(1,7,10). Es importante el reporte de este caso por la baja incidencia de esta variante, su acelerado curso clínico y difícil diagnóstico. La paciente tuvo una presentación atípica, inicialmente con episodios de recurrencia y progresión, hasta un último brote fulminante de evolución acelerada.
El curso clínico tan severo de esta entidad podría explicarse por la localización de las placas desmielinizantes en el tallo cerebral o por un proceso inmunológico agresivo que se ha descrito en su fisiopatología (1,5-7,9,12,15). Aunque los hallazgos imaginológicos pueden ser diversos, la RMN cerebral es una herramienta crucial en el diagnóstico y los hallazgos se caracterizan por la presencia de extensas lesiones desmielinizantes, similares a las descritas en este caso, de predominio en tallo y sustancia blanca de los hemisferios; con progresión de las lesiones en las RMN de control. Estas lesiones pueden realzar con gadolinio y también se pueden acompañar de edema perilesional. Sin embargo, no hay imágenes patognomónicas de la variante (2,5,9,15-20).
El curso clínico está caracterizado por una duración corta, de algunos meses, con un compromiso neurológico muy variado como: hemiplejia, afasia, espasticidad, deterioro del estado de conciencia y hemianopsia (entre otras alteraciones visuales) (3,5,7,10,14,21,22). Este último fue el motivo de consulta de esta paciente en su última hospitalización.
En el LCR se documenta hiperproteinorraquia, con la presencia de BOC que pueden detectarse, en menor proporción que en la esclerosis múltiple (1,7,9,16). La paciente, presentó un LCR con parámetros normales, con BOC negativas; si bien las BOC se realizaron por electroforesis con tinción directa; que no es el método más sensible (23), este método diagnóstico tiene una frecuencia de positividad entre 60 y 97 % en poblaciones similares (24) y su positividad está relacionada con procesos inflamatorios e inmunes, es posible que al estar inmunosuprimida la paciente tuviera BOC negativas.
Los estudios neuropatológicos de autopsia han mostrado placas hipercelulares desmielinizantes de reciente aparición, con edema, infiltración de macró-fagos, reacción inflamatoria astroglial y presencia de astrocitos gigantes hipertróficos, con relativa preservación axonal. Adicionalmente, a diferencia de la forma clásica de esclerosis múltiple y sus variantes, se han documentado lesiones confluentes con alto grado de destrucción celular y parches de desmielinización (1,7,8,15,25,26) y se ha reportado una predisposición por un desarrollo inmaduro de la proteína básica de la mielina (27).
Entre los diagnósticos diferenciales se incluyen los desórdenes desmielinizantes del espectro de la esclerosis múltiple, que tienen histopatología y presentación clínica común, como la esclerosis múltiple secundaria progresiva, la cual se caracteriza por tener períodos de remisión y un patrón lento ascendente de parálisis; la esclerosis concéntrica de Balo, cuyo nombre se debe a las placas de desmielinización con bandas concéntricas de mielina preservada o regenerada, con clínica usualmente fulminante como la variante Marburg y la esclerosis múltiple primaria progresiva, que tiene un patrón progresivo desde el inicio sin períodos de remisión (1,2,7,13,21). Por lo anterior, este caso se consideró como una presentación atípica pero compatible con Marburg, dado el último brote fulminante y la corta evolución.
Se debate si la encefalomielitis aguda diseminada (EMAD) es una entidad aparte u otra variante. Sin embargo, es considerada como un diagnóstico diferencial por la presentación clínica neurológica inicial fulminante, signos de focalización , ausencia de convulsiones o coma en un paciente afebril, lo que debe sugerir una variante tipo Marburg (7,21,25).
La evolución clínica y radiológica ayuda a diferenciar entre las variantes de esclerosis múltiple. La neuromielitis óptica (Devic), considerada antes como una variante de esclerosis múltiple, se considerada ahora una enfermedad monofásica con mielitis transversa y neuritis óptica usualmente sin compromiso de otras partes del sistema nervioso central (SNC). En el caso presentado se descartó esta variante de enfermedad desmielinizante a través de anticuerpos antiacuaporina 4 en LCR (7,10,11,21,22,25).
Las lesiones desmielinizantes pueden presentarse clínicamente como una emergencia quirúrgica, si la lesión actúa como una masa sobre el tallo cerebral causando hidrocefalia obstructiva. Otro aspecto quirúrgico se presenta cuando hay una lesión única que simula un linfoma primario (5, 7, 26).
El curso clínico de la enfermedad de Marburg es fulminante y la muerte puede ocurrir en un período de meses posterior al diagnóstico. Dada su fisiopato-logía tan compleja no se ha establecido una estrategia de manejo uniforme (10,13,17,22,28-30). Las altas dosis de esteroides son usualmente la primera línea de manejo; la segunda línea incluye inmunoglobulina o plasmaféresis y finalmente la tercera línea incluye terapia inmunosupresora con ciclofosfamida u otros medicamentos antineoplásicos como mitoxantrona y hasta terapia biológica (1,5,10,12,14,22,28,30).
Todas las publicaciones coinciden en que el tratamiento debe iniciarse inmediatamente se sospeche la entidad y debe hacerse según líneas de tratamiento. En algunos casos, la terapia con esteroides o terapia inmunosupresora como ciclofosfamida o con plas-maféresis fue seguida por remisión y reversión de la condición neurológica (5,12,15,16,22,27,29,30).
Tanto la esclerosis múltiple como su variante la enfermedad de Marburg, son patologías de suma importancia de las cuales se debe tener un conocimiento bien fundamentado. La presentación del caso revela la importancia de la vartiante en cuanto a dificultad diagnóstica, presentación atípica y curso clínico acelerado, que requiere tratamiento oportuno, clave para evitar un final fulminante.
REFERENCIAS
1. CAPELLO E, MANCARDI GL. Marburg type and balo's concentric sclerosis: rare and acute variants of multiple sclerosis. NeurolSci. 2004; 25 Supl 4: S361-3. [ Links ]
2. SIMON JH, KLEINSCHMIDT-DEMASTERS BK. Variants of multiple sclerosis. Neuroimaging Clin N Am. 2008;18: 703-16. [ Links ]
3. JOHNSON MS, LEE MS, YOUNGE BR, PURVIN V. Multiple sclerosis on steroids. Surv Ophthalmol. 2010; 55: 460-6. [ Links ]
4. MOREIRA MA, TILBERY CP, LANA-PEIXOTO MA, MENDES MF, KAIMEN-MACIEL DR, CALLE-GARO D. Aspectos históricos de la esclerosis múltiple. Rev Neurol. 2002; 34: 378-83. [ Links ]
5. SANTRA G, RAY AC. Marburg's variant of multiple sclerosis. J Assoc Physicians India. 2009; 57: 580. [ Links ]
6. COMPSTON A, COLES A. Multiple sclerosis. Lancet. 2008; 372: 1502-17. [ Links ]
7. HERNDON R. Chapter 14: The pathology of multiple sclerosis and its variants. In: Multiple Sclerosis Immunology, Pathology and Pathophysiology. USA: Demos Medical Publishing; 2003: 185-97. [ Links ]
8. REYNOLDS R, RONCAROLI F, NICHOLAS R, RADOTRA B, GVERIC D, HOWELL O. The neuro-pathological basis of clinical progression in multiple sclerosis. Acta Neuropathol. 2011; 122: 155-70. [ Links ]
9. JOHNSON MD, LAVIN P, WHETSELL WO JR. Fulminant monophasic multiple sclerosis, Marburg's type. J Neurol Neurosurg Psychiatry. 1990; 53: 918-21. [ Links ]
10. LUBLIN F, MILLER A. Chapter 58: Multiple sclerosis and other inflammatory demyelinating diseases of the central nervous system. In: Bradley W ed. Bradley: Neurology in Clinical Practice. 5th ed. Philadelphia: Butterworth-Heiiiemann Elsevier; 2008-2009. [ Links ]
11. WALID MS, SANOUFA M. The diagnosis of marburg disease is course-dependent. Ger Med Sei. 2010; 8: Doc06. [ Links ]
12. JEFFERY DR, LEFKOWITZ DS, CRITTENDEN JP. Treatment of marburg variant multiple sclerosis with mitoxantrone. J Neuroimaging. 2004; 14: 58-62. [ Links ]
13. ROSATI G. The prevalence of multiple sclerosis in the world: an update. Neurol Sei. 2001; 22: 117-39. [ Links ]
14. COMI G. Multiple sclerosis: pseudotumoral forms. Neurol Sei. 2004; 25 Supl 4: S374-9. [ Links ]
15. LETOURNEL F, CASSEREAU J, SCHERER-GAGOU C, BERNARD I, MERCAT A, GRAY F, ET AL. An autopsy case of acute multiple sclerosis (Marburg's type) during pregnancy. Clin Neurol Neurosurg. 2008; 110: 514-7. [ Links ]
16. KALLWEIT U, PÖHLAU D, PAULEIT D, HARZHEIM M. MIR in atypical idiopathic inflammatory demyelinating disease treated with methylpredniso-lone and cyclophosphamide. Neurol India. 2008; 56: 221-2. [ Links ]
17. ACEVEDO PA, OJEDA A, URIARTE AM. Presentación atípica de un caso de esclerosis múltiple. Anuario Fundación Dr. J. R. Villavicencio. 2008; 16:184-7. [ Links ]
18. CASANOVA B, ESTRUCH I. La RM en la clínica hoy y mañana. Revista Española de Esclerosis Múltiple. 2007; 5: 5-12. [ Links ]
19. ROVIRA-CAÑELLAS A, ALONSO-FARRÉ J, RÍO-IZQUIERDO J. Magnetic resonance in the clinical and therapeutic follow-up of multiple sclerosis. Rev Neurol. 2000; 30: 980-5. [ Links ]
20. HALLER S, PEREIRA VM, LALIVE PH, CHOFFLON M, VARGAS MI, LÖVBLAD KO. Magnetic resonance imaging in multiple sclerosis. Top Magn Reson Imaging. 2009; 20: 313-23. [ Links ]
21. KESSELRING J, SMITH J, MCDONALD W. Chapter 11: Differential diagnosis. In: Kesselring J ed. Multiple Sclerosis. 2nd Ed. Cambridg: University Press; 1997-2007: 125-30. [ Links ]
22. OEHNINGER-GATTI CL, SCHROEDER C. ¿Encefalomielitis aguda diseminada a forma pseudotumoral y fulminante o enfermedad de Marburg? Areh Inst Neurol. 2006; 9 (1-2). [ Links ]
23. VERBEEK MM, DE REUS HP, WEYKAMP CW. Comparison of methods for the detection of oligo-clonal IgG bands in cerebrospinal fluid and serum: results of the Dutch Quality Control survey. Clin Chem. 2002; 48: 1578-80. [ Links ]
24. FALIP M, TINTORÉ M, JARDÍ R, DURAN I, LINK H, MONTALBÁN X. Clinical usefulness of oligoclonal bands. Rev Neurol. 2001; 32: 1120-4. [ Links ]
25. GIUBILEI F, SARRANTONIO A, TISEI P, GAS-PERINI C, SALVETTI M. Four-year follow-up of a case of acute multiple sclerosis of the Marburg type. ltd J Neurol Sci. 1997; 18: 163-6. [ Links ]
26. AWANG SM, SAIFUL NM, MADHAVAN M, ABDULLAH J, THARAKAN JK. Demyelinating disease masquerading as a surgical problem: a case series. J Med Case Rep. 2009; 3: 7407. [ Links ]
27. WOOD DD, BILBAO JM, O'CONNORS P, MOS-CARELLO MA. Acute multiple sclerosis (Marburg type) is associated with developmentally immature myelin basic protein. Ann Neurol. 1996; 40: 18-24. [ Links ]
28. POHL D, WAUBANT E, BANWELL B, CHABAS D, CHITNIS T, WEINSTOCK-GUTTMAN B, ET AL. Treatment of pediatric multiple sclerosis and variants. Neurology. 2007; 68(16 Suppl 2): S54-65. [ Links ]
29. NOZAKI K, ABOU-FAYSSAL N. High dose cyclo-phosphamide treatment in Marburg variant multiple sclerosis A case report. J Neurol Sci. 2010; 296: 121-3. [ Links ]
30. ANLAR O. Treatment of multiple sclerosis. CNS Neurol Disord Drug Targets. 2009; 8: 167-74. [ Links ]