Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Acta Neurológica Colombiana
Print version ISSN 0120-8748
Acta Neurol Colomb. vol.28 no.3 Bogotá July/Sep. 2012
Epilepsia en mayor de 60 años en un centro neurològico de referencia en la ciudad de Cali, Colombia
Epilepsy in over 60 years in a neurological center of reference in the city of Cali, Colombia
Jesús Alberto Diazgranados Sánchez, MD. Neurólogo Clínico, Director Médico IPS Neurólogos de occidente, Profesor Titular Universidad Libre Seccional Cali. Lissette Chan Guevara, MD. General, Asistencial IPS Neurólogos de occidente, Cali. Correspondencia: dirmedica@neurologosdeoccidente.com
Juan David López, Residente Medicina Interna. Universidad Libre Seccional Cali. Luis Fernando Gómez B, MD. Administrador Hospitalario Neurólogos de occidente, Cali. Andrés Felipe Lozano A, MD. General, Asistencial IPS Neurólogos de occidente, Cali.
Recibido: 1/02/12. Revisado: 13/02/12. Aceptado: 21/03/12.
RESUMEN
INTRODUCCIÓN: a partir de los 50 años la incidencia de crisis epilépticas de novo aumenta con cada década, en pacientes mayores de 60 años, a la prevalencia que se sitúa alrededor del 1.2%. Este grupo etario constituye el 6.5% de la población colombiana, lo cual nos permite calcular que en el país alrededor de 35.000 personas en este rango de edad tendrían epilepsia, muchas veces subdiagnósticados porque la forma de presentación clínica usual es diferente a otros grupos etarios.
OBJETIVO: describir las características sociodemográficas, clínicas y paraclínicas de la población mayor de 60 años con crisis epilépticas de novo en un centro neurológico de referencia en la ciudad de Cali.
MATERIALES Y MÉTODOS: estudio descriptivo retrospectivo. Análisis de variables por medio de frecuencias, promedios y proporciones.
RESULTADOS: muestra 51 pacientes. Edad promedio: 73 años. El 47,1% tuvo antecedente de hipertensión arterial, el 37.3% de uno o múltiples ataques cerebrovasculars bien sea como un evento claramente definido por clínica e imágenes o sólo con evidencia de lesiones cerebrales microangiopáticas. Las crisis fueron focales en el 60,7% de pacientes, de los cuales el 76,4% recibieron tratamiento farmacológico con ácido valpróico como monoterapia y de ellos el 90,2% se halla controlado.
CONCLUSIÓN: en la población mayor de 60 años la epilepsia se presenta habitualmente con una semiología de crisis diferentes a la de otros grupos etarios, lo cual debe tenerse en cuenta al momento de la consulta para poder identificarlos a través de una detallada historia clínica. Se halló que el ácido valpróico a dosis bajas fue un medicamento eficaz y seguro en esta población donde la etiología más frecuente es la enfermedad cerebro vascular (ECV).
PALABRAS CLAVES. Epilepsia, Registros Médicos, Anciano, Ácido Valpróico (DeCS).
SUMMARY
INTRODUCTION: after the age of 50 the incidence of the novo seizures increases with each decade, leading to a prevalence of around 1.2% in patients over 60 years. This age group is 6.5% of the Colombian population, which allows us to calculate that in the country about 35,000 people in this age range have epilepsy, often underdiagnosed because the usual clinical presentation is different from other age groups.
OBJECTIVE: to describe the sociodemographic, clinical and paraclinical characteristics of the population over 60 years with the novo seizures in a neurological center of reference in the city of Cali.
MATERIALS AND METHODS: a descriptive retrospective study. Analysis of variables using frequencies, means and proportions.
RESULTS: sample 51 patients. Average age: 73 years. 47.1% had a history of hypertension, 37.3% had one or multiple cerebrovascular attacks ,events either as a clearly defined clinical picture, or just evidence of microangiopathic brain lesions. Seizures were focal in 60.7% of the patients, of whom 76.4% received pharmacological treatment with valproic acid as monotherapy and 90.2% of them is controlled.
CONCLUSION: in the population over 60 years, epilepsy occurs usually with a semiology of crisis different to that of other age groups, which should be taken into account during the medical consultation in order to identify them through a detailed medical history. It was found that low-dose valproic acid was an effective and safe drug in this population where the most common cause is cerebrovascular disease (CVD).
KEY WORDS: Epilepsy, Medical Records, Aged, Valproic Acid (MeSH).
INTRODUCCION
La epilepsia en el adulto mayor de 60 años se caracterizada por dos o más crisis epilépticas no provocadas, de causa conocida, sospechada o idiopática, cuyas etiologías son variables, frecuentemente infra-diagnosticadas, con variadas respuesta a los fármacos antiepilépticos (FAE) y con gran susceptibilidad a los efectos adversos de los mismos (1).
La prevalencia global de la epilepsia en pacientes de 65 o más años en Colombia es 1.13% (2) y en el mundo se sitúa alrededor del 1.2% (3), si proyectamos los datos del censo correspondiente al año 2006, sobre las proyecciones del DANE al año 2008 este grupo etario constituiría el 6.5% de la población colombiana, lo cual nos permite calcular que hay alrededor de 35.000 personas en este rango de edad con epilepsia en el país (4). Los estudios epidemiológicos han demostrado que después de los 50 años de edad la incidencia de nuevas crisis aumenta con cada década (5), así vemos que a los 50 años es de 28/100.000 habitantes/año, a los 60 años es de 40/100.000 y a los 75 años es de 139/100.000. Tanto la morbilidad como la mortalidad se incrementan 2 a 3 veces más que en la población general (6) en relación con enfermedades concomitantes, más que asociadas a las crisis per se (2).
La tasa de recurrencia en el adulto mayor después de la primera crisis, si no se instaura tratamiento, va del 40% hasta el 90% (3), mientras que en los pacientes jóvenes, particularmente aquellos que no tienen asociada una lesión focal, el riesgo de recurrencia en los siguientes años puede variar entre 15 y 30% (4).
La etiología más frecuente de epilepsia en pacientes mayores de los 60 años es la ECV, y está relacionada con cerca del 50% de las epilepsias en los ancianos (7), pero también puede ser la primera manifestación de una patología vascular subyacente no declarada. Así, el riesgo de sufrirla en pacientes hipertensos es cinco veces mayor que en los no hipertensos, probablemente en relación con patologia de los pequeños vasos que ocasiona síntomas irritativos antes que producir un ataque (8). Estudios recientes muestran que es posible identificar la causa de la epilepsia en pacientes mayores de 60 años hasta en 77% de los casos, de estos el 45% corresponde a personas con ECV (9). Igualmente, los pacientes que presentan una crisis después de los 60 años, sin antecedentes de ACV, tienen un riesgo mayor de presentarlo, lo cual sostiene la hipótesis de que la epilepsia en el anciano podría representar la manifestación clínica inicial de una ECV oculta (9, 2). Otras causas frecuentemente relacionadas con la epilepsia en los ancianos son los tumores cerebrales, según algunas proyecciones estadísticas estos como etiología de las crisis alcanzan hasta el 8% (4), sin embargo, en otros estudios el hallazgo es solo del 1% (1), siendo los más frecuentes que los tumores gliales como astrocitomas, oligodendrogliomas, así como también meningiomas; por otro lado en las lesiones metastásicas, las crisis epilépticas ocurren en 15% de las quienes las padecen (10).
Otras causas las constituyen los traumatismos craneales, las enfermedades sistémicas o metabó-licas y las afecciones neurodegenerativas como las demencias. Se estima que el 15% de los pacientes con Enfermedad de Alzheimer sufrirán una crisis no provocada luego de transcurridos 10 años del diagnóstico (6).
Entre el 50 y 70% de los pacientes presentan crisis parciales en su mayoría complejas (11), las generalizadas que se observan corresponden usualmente a crisis parciales secundariamente generalizadas, mientras que las epilepsias generalizadas idiopáticas de comienzo tardío son raras después de los 60 años. Las primariamente generalizadas suelen ocurrir como consecuencia de encefalopatías pos anóxicas o procesos neurodegenerativos (11,12).
La clave del diagnóstico de epilepsia radica en el detallado análisis de las manifestaciones clínicas. El interrogatorio resulta crucial para lograr este objetivo y se debe orientar de tal modo que se obtenga la máxima información sobre las características previas, durante y posteriores al evento. Además, hay que tener en cuenta que la narración del evento por el propio anciano puede ser difícil de obtener o interpretar, mientras que la descripción de los hechos por un testigo puede ser más útil, aunque con frecuencia nadie ha presenciado el evento, lo cual determina que alrededor del 50% de las crisis en los ancianos no pueda clasificarse (12). Se deben valorar los antecedentes patológicos personales y los factores asociados de riesgo.
En cuanto a la utilidad del electroencefalograma (EEG), se estima que su sensibilidad no supera el 50% así que algunos autores plantean que este pierde especificidad y sensibilidad en los ancianos y que un porcentaje variable, entre 12-38%, puede tener anormalidades en su trazado sin clínica asociada a epilepsia (11). Se ha descrito que los pacientes cuyo EEG muestra enlentecimiento focal, puntas, ondas agudas o descargas periódicas lateralizadas presentan un riesgo más elevado de presentar crisis epilépticas (13).
Los estudios de neuroimágenes (tomografía axial computarizada cerebral, (TAC) o resonancia magnética (RM)) son imprescindibles para descartar lesiones estructurales que lleven a una nueva crisis (9) en estos pacientes con epilepsia.
El hecho de enfrentarse a epilepsias sintomáticas condiciona la actitud terapéutica, pues el riesgo de recurrencia es muy alto (14), alcanzando hasta el 90%, por lo que se plantea iniciar el tratamiento después de la primera crisis. En la mayoría de los casos es esperable un buen control de estas epilepsias, pero el tratamiento será indefinido, aún cuando pasen años con ausencia de crisis, pues la recurrencia es casi segura (15).
Los pacientes ancianos son, en general, más sensibles a los efectos secundarios de los fármacos antiepilépticos (FAE), incluso a dosis bajas (2). Con fármacos como el fenobarbital, la primidona o las benzodiacepinas la posibilidad de inducir trastornos cognoscitivos es muy alta y menor con la fenitoína y el topiramato. Los fármacos que con menos frecuencia originan un trastorno cognoscitivo y por tanto los más seguros para esta población son la oxcarbacepina, el levetiracetam, la gabapentina y la lamotrigina. La elección del fármaco va a depender fundamentalmente de su perfil farmacocinético y de la posibilidad de producir efectos secundarios que tienen especial repercusión en los ancianos (16). El ácido valpróico se recomienda por el poco deterioro cognoscitivo que produce (17).
El objetivo de este trabajo fue describir las características sociodemográficas, clínicas y paraclínicas de la población mayor de 60 años con crisis epilépticas, atendidos en un centro neurológico de referencia en la ciudad de Cali, en el período comprendido entre mayo 2009 y noviembre 2010.
MATERIALES Y MÉTODOS
Se realizó un estudio descriptivo retrospectivo en pacientes mayores de 60 años con diagnóstico de epilepsia que acudieron a la consulta externa de neurología clínica.
Para la recolección de datos se utilizó un formulario aplicado a las historias clínicas que cumplieron con los criterios de inclusión. Posteriormente se realizó una descripción analítica de las variables por medio de frecuencias, promedios y proporciones en el programa estadístico SPSS.
RESULTADOS
La muestra total fue de 51 pacientes, de los cuales el 60,8% fueron de sexo masculino con edad promedio en 73 años, con una edad mínima de 62 y una máxima de 91 años. El tiempo transcurrido desde el primer episodio crítico fluctó entre 0 y 2 años para el 67% de los pacientes, de 3 a 5 años para el 17,6% e igual porcentaje para quienes presentaron la primera crisis hacia 6 años o más.
El 60,7% de los pacientes tuvieron crisis focales, de ello el 23.5% generalizaron secundariamente. En el 15,6% fueron parciales complejas, las cuales se presentaron con notorios cambios de comportamiento. El 21,5% fueron de tipo parcial simple, entre ellas, los episodios vertiginosos ocuparon el mayor número y el 37,2% de los pacientes tuvieron crisis generalizadas (Tabla 1).
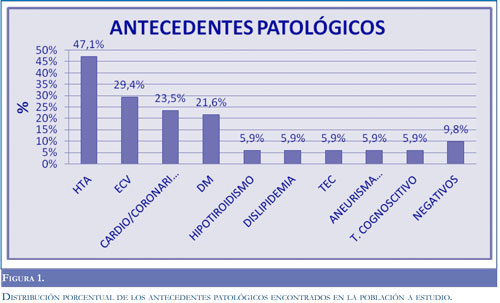
El 47.1% de los pacientes tuvieron antecedente de hipertensión arterial y en el 29,4% hubo historia de uno o varios ECV previos, el 23,5% presentaron algún tipo de cardiopatía o coronariopatía, el 21,6%, fueron diabéticos y el 5,9% hipotiroideos, dislipidémi-cos, o con deterioro cognoscitivo comprobado e igual porcentaje con trauma craneoencefálico (Figura 1).
Así mismo, se halló que en el 37,3% de los pacientes hubo evidencia imagenológica de microan-giopatía, este hallazgo incluyó pacientes con ECV reconocida y otros sin manifestaciones clínicas.
El 76,4% de los pacientes fueron tratados con ácido valpróico como monoterapia, del total de este grupo, el 69,2% recibieron una dosis de 500 mg, 15,3% de 750 mg, 12,8% de 1 gr y 2,5% 1250 mg al día, un paciente tomó ácido valpróico en combinación con carbamazepina y otro con fenobarbital. Solo el 11,7%, es decir 6 pacientes, recibieron terapia farmacológica con fenitoína, de ellos, 4 tomaron 200mg y 2 300 mg/día. Sólo un paciente se trató con carbamazepina como monoterapia a dosis de 400 mg día y otro tomó 1200 mg de gabapentina también como monoterapia. En el 68,6% de los casos no se documentaron efectos adversos. Los efectos secundarios más frecuentes fueron: temblor distal, enfermedad ácido péptica, caída del cabello, somnolencia, mareo e inestabilidad.
El 90,2% de los pacientes fue adecuadamente controlado, sin presentar nuevas crisis epilépticas durante los últimos 12 a 18 meses, tiempo en el que no tuvieron seguimiento clínico.
Al 80,3% de los pacientes se les realizó neuroimagen (escanografía cerebral o RM), el 63,4% de los cuales fue anormal, de éstas el 73% correspondieron a ECV como secuelas de eventos hemorrágicos o isquémicos declarados o áreas hipodensas o hiperin-tensas de origen microangiopático, el 11,5% presentó atrofia cerebral, hubo un caso de secuelas de TEC y otro de glioblastoma multiforme.
En el 68,6% de los pacientes se realizaron estudios de EEG de los cuales solo el 23.5% presentaron alguna anormalidad en el trazado, predominaron las ondas lentas focales o generalizadas.
DISCUSIÓN
La epilepsia en el adulto mayor de 60 años habi-tualmente se presenta con manifestaciones clínicas diferentes como: alucinaciones, delirios, caídas a repetición, perdida transitoria de la conciencia, alteraciones sensoriales etc., hallazgos inusuales en otros grupos de pacientes con epilepsia, datos que podemos obtener con una historia clínica detallada, si esto no ocurre, muchas veces esta entidad no se reconoce claramente y genera diagnósticos erróneos como cuadros confusionales, síncopes, trastornos de memoria e incluso vértigo (18).
Esta descripción sociodemográfica coincide a grandes rasgos con otros estudios latinoamericanos, como los de Palau y Vélez en la Universidad del Rosario de Bogotá y Lasso et al, en la Universidad de Santiago de Chile; edades promedios similares al inicio de las crisis, y predominio en varones, pero difiere en cuanto al tipo de crisis que tuvieron focales sólo en un 60,7%, mientras que para Palau y Vélez y para Lasso et al, los porcentajes fueron del 84% (2) y 87% respectivamente, si coincidieron con Ramsay et al (19) quienes también las hallaron en el 60%.
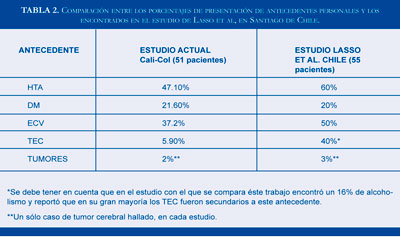
Por lo general la epilepsia en los adultos mayores es la expresión de una lesión subyacente del sistema nervioso central, en la mayoría de los casos ECV o un proceso neurodegenerativo. Se halló que el 37,2% de los pacientes tuvieron lesiones microangiopáticas, dato similar con Palau y Vélez (34,1%) (2) y con Hauser (35,8%) (20), Ramsay et al (34,1%) (21) y la casuística descrita en el CIREM por Bender del Busto et al. (24,6%) (22). Por tal razón se considera que todo paciente mayor de 60 años que presente una primera crisis convulsiva deberá ser evaluado para factores de riesgo vascular. Algunos antecedentes patológicos pueden predisponer o constituirse en factores de riesgo para desarrollar epilepsia, estos fueron similares en diferentes estudios y por ello se comparan los datos hallados con los publicados por Lasso et al (1) como se detalla en la tabla 2.
Teniendo en cuenta el tipo de crisis y los aspectos etiológicos mencionados se considero que la probabilidad de recurrencia en este grupo etario era elevada y por tanto se debe evaluar la posibilidad de iniciar tratamiento farmacológico después de la primera crisis (23), así como mantenerlo de forma indefinida aún cuando pasen varios años sin presentarlas.
En la mayoría de estudios y revisiones sobre epilepsia en adultos mayores realizados se concluye que los fármacos antiepilépticos de última generación como lamotrigina y gabapentina son los de elección para el tratamiento, sin embargo, debido a las condiciones socioeconómicas y al sistema de salud de Colombia se usaron más los FAE de primera generación; así lo demostraron Palau y Vélez (2), la medicación de uso más frecuente fue la fenitoína en 66% de los pacientes con dosis que oscilaron entre 100 y 600 mg, con una moda de 300mg. Le siguieron en frecuencia carbamazepina y ácido valpróico. Esto datos son contrarios a los acá hallados pues se usó en el 76,4% ácido valpróico como monoterapia, en dosis que oscilaron entre de 500 y 1250 mgr, teniendo en cuenta que la gran mayoría recibieron sólo 500 mg, un porcentaje menor recibió fenitoína o carbamazepina.
Se hallaron efectos adversos en el 31,4% de los pacientes pero sin necesidad de suspender el tratamiento, por su parte Palau y Vélez los reportaron en 35,9% de los casos lo que llevo al 5,2% de los pacientes a la suspensión de los farmacos (2). Datos diferentes a los de Mattson y cols (24), pues 64% de los pacientes que tomaron otras FAE de primera generación como carbamazepina, fenobarbital, primidona o fenitoína tuvieron que suspender el fármaco por efectos indeseables; ha de tenerse en cuenta pues, que el proceso de formulación de antiepilépticos requiere una atención especial dados los cambios farmacodinámicos y farmacocinéticos en esta etapa de la vida (19) y los medicamentos y sus dosis deben ser manejados individualmente para obtener niveles eficaces en el control de crisis con mínimos efectos indeseados. En toda situación es deseable mantener el principio de inicio y mantenimiento de dosis bajas según la evolución clínica, lo cual nos permitió obtener control de crisis con buena adherencia, como lo demuestra el hecho de que el 90,2% pacientes se controlaron y no tuvieron crisis epilépticas durante el período de seguimiento con un fármaco barato, de buena tolerancia y fácil consecución en el medio Por otra parte, se destaca que los registros electroencefalográficos interictales realizados en el 68,6% de los pacientes, sólo en 23,5% mostraron alguna anormalidad inespecífica de tipo ondas lentas, que no aportaron a la corroboración diagnóstica, tal como lo describió Brodie ya que su sensibilidad y especificidad son muy bajas (25) y por tanto un electroencefalograma normal: ni excluye el diagnóstico de epilepsia en el adulto mayor ni es un método diagnóstico de apoyo indispensable, como si lo es una buena historia clínica.
REFERENCIAS
1. LASSO J, CABELLO E, JURI C, VARGAS A, VALENZUELA M, LEIGTON R. Epilepsia y tercera edad: Descripción de una serie del Hospital Padre Hurtado. Revista Chilena de Epilepsia 2005; 6:12-14. [ Links ]
2. PALAU PÉREZ LD, VÉLEZ VAN MEERBEKE A, GUTIÉRREZ ÁLVAREZ AM, QUINTERO P, ORTIZ SALAS P, SOBRINO F. Caracterización de pacientes adultos mayores con epilepsia en dos hospitales en Bogotá,Colombia.2010; http://repository.urosario.edu.co/bitstream/10336/1727/1/80184796.pdf [ Links ]
3. DE LA COURT A, BRETELER MM, MEINARDI H, HAUSER WA, HOFMAN A. Prevalence of epilepsy in the elderly: the Rotterdam Study. Epilepsia 1996;37:141-7. [ Links ]
4. DANE. Proyecciones nacionales y departamentales de población. 2006-2020. Bogotá 2007. En URL: http://www dane.govco/files/investigaciones/poblacion/proyepobla06_20/7Proyecciones_pobla-cion.pdf [ Links ]
5. VELEZ A, ESLAVA-COBOS J. Epilepsy in Colombia: epidemiologic profile and classification of epileptic seizures and syndromes. Epilepsia 2006;47:193-201. [ Links ]
6. THOMSON A, BELEN VIAGGIO M. Epilepsia en la tercera edad. Revista Neurológica Argentina 2002;27(2):109-117. [ Links ]
7. ASCONAPE JJ, PENRY JK. Poststroke seizures in the elderly. Clin Genatr Med 1991;7:483-92. [ Links ]
8. NG SK, HAUSER WA, BRUST JC, SUSSER M. Hypertension and risk of newonset unprovoked seizures. Neurology 1993;43:425-8. [ Links ]
9. MAURI-LLERDA JA, TEJERO-JUSTE C. Epilepsia vascular. Revista Epilepsia SEN 2009;2:1-8. [ Links ]
10. STEPHEN L, BRODIE M. Epilepsy in older people. Lancet 2000;355:1441-6. [ Links ]
11. FORTEA-CABO G. Orientación diagnóstica en las crisis epilépticas en el anciano. 2007. http://www.moliner.san.gva.es/castellano/Docencia/Cri-sisEpilecticas.pdf. HospitalDoctorMoliner. España. [ Links ]
12. SIRVEN JI, OZUNA J. Diagnosing epilepsy in older adults: What does it mean for primary care physician?. Geriatrics 2005;60:30-5. [ Links ]
13. HOLMES G. The electroencephalogram as a predictor of seizure following cerebral infarction. Clin electroencephalograph 1980;11:83-6. [ Links ]
14. BERGEY GK. Initial treatment of epilepsy. Special issues in treating the elderly. Neurology 2004;63(Suppl 4):S40-8. [ Links ]
15. SERRANO-CASTRO PJ, RAMOS-LIZANA J, PITA-CALANDRE E, CAMINO-LEÓN R, GALÁN-BARRANCO JM, RUFO-CAMPOS M, ET AL. Criterios de inicio y cese: bases farmacológicas del tratamiento antiepiléptico. Rev Neurol 2005;40:56371. [ Links ]
16. POZA-ALDEA JJ. Epilepsia en ancianos. Rev Neurol 2006;42:42-46. [ Links ]
17. LEPPIK IE. Treatment of epilepsy in the elderly. Curr Treat Options Neurol 2008;10:239-45. [ Links ]
18. CLOYD J, HAUSER W, TOWNE A, RAMSAY R, MATTSON R, GILLIAM F, ET AL. Epidemiological and medical aspects of epilepsy in the elderly. Epilepsy Res 2006;68(Suppl 1):S39-48. [ Links ]
19. RAMSAY RE, ROWAN AJ, PRYOR FM. Special considerations in treating the elderly patient with epilepsy. Neurology 2004;62(Suppl 2):S24-9. [ Links ]
20. HAUSER WA, ANNEGERS JF, KURLAND LT. Incidence of epilepsy and unprovoked seizures in Rochester, Minnesota: 1935-1984. Epilepsia 1993;34:453-68. [ Links ]
21. RAMSAY RE, MACIAS FM, ROWAN AJ. Diagnosing epilepsy in the elderly. Int Rev Neurobiol. 2007;81:129-51. [ Links ]
22. BENDER DEL BUSTO JE, ÁLVAREZ-GONZÁLEZ E, RODRÍGUEZ-MUTUBERRÍA L. Enfermedad cerebrovascular y epilepsia. Análisis casuístico CIREN. Rev Mex Neuroci 2006; 7:325-329. [ Links ]
23. MARASCO RA, RAMSAY RE. Defining and diagnosing epilepsy in the elderly. Consult Pharm 2009;24(Suppl A):5-9. [ Links ]
24. MATTSON RH, CRAMER JA, COLLINS JF, SMITH DB, DELGADO-ESCUETA AV, BROWNE TR, WILLIAMSON PD, TREIMAN DM, MCNA-MARA JO, MCCUTCHEN CB, ET AL. Comparison of Carbamazepine, Phenobarbital, Phenytoin, and Primidone in partial and secondarily generalized tonic-clonic seizures. N Engl J Med 1985;313:145-51. [ Links ]
25. BRODIE MJ, ELDER AT, KWAN P. Epilepsy in later life. Lancet Neurol 2009; 8:1019-30. [ Links ]