Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Acta Neurológica Colombiana
Print version ISSN 0120-8748
Acta Neurol Colomb. vol.29 no.4 Bogotá Oct./Dec. 2013
Leucoencefalitis hemorrágica aguda: manifestaciones clínicas, hallazgos radiológicos y neuropatológicos
Acute hemorrhagic leukoencephalitis: clinical presentation, radiologic and neuropathologic features
Felipe Pretelt, Sonia Patricia Millán, Laura Gil
Felipe Pretelt, MD. Jefe Unidad de Neurología Clínica, Departamento de Neurociencias, Pontificia Universidad Javeriana, Colombia. Hospital Universitario San Ignacio.
Sonia Patricia Millán, MD. Neuróloga, Pontificia Universidad Javeriana, Colombia.
Laura Gil, MD. Neuróloga, Pontificia Universidad Javeriana, Bogotá.
Correspondencia: fpretelt@javeriana.edu.co
Recibido: 20/05/13. Revisado: 23/07/13. Aceptado: 25/09/13.
RESUMEN
La Leucoencefalitis Hemorrágica Aguda o enfermedad de Hurst es una enfermedad rara, caracterizada clínicamente por inicio súbito, curso clínico severo, usualmente fatal que se presenta posterior a una infección viral o vacunación. Patológicamente se caracteriza por desmielinización perivenular y necrosis hemorrágica difusa del sistema nervioso central. Se considera que representa una forma hiperaguda y severa de la Encefalomielitis Aguda Diseminada, la cual es una entidad inflamatoria con una base fisiopatológica autoinmune postinfecciosa. A continuación, se expone el caso de una paciente adulta, que ingresó al servicio de urgencias con cuadro clínico típico de migraña y antecedente de cefaleas previas de similares características. Quien doce horas posterior a su ingreso desarrolló de forma rápidamente progresiva depresión del estado de conciencia, signos neurológicos focales y signos de hipertensión de fosa posterior, que llevaron a desenlace fatal en tan solo 96 horas del inicio del cuadro clínico con hallazgos patológicos postmortem que confirman leucoencefalitis hemorrágica aguda. Se revisan las características clínicas, los hallazgos radiológicos y patológicos de esta entidad clínico-patológica poco común.
PALABRAS CLAVES. Leucoencefalitis Hemorrágica Aguda, Enfermedad de Hurst, Encefalomielitis Aguda Diseminada, Encefalomielitis Post Infecciosa, Encefalomielitis Necrotizante Aguda (DeCS).
SUMMARY
Acute hemorrhagic leukoencephalitis or Hurst disease is a rare disorder characterized by its severe neurological involvement, rapid progression and fatal outcome in a few days. The disease is usually a post infectious condition. Under microscope, it is identified by a perivenular demyelination and a diffuse hemorrhagic necrosis. This entity is thought to represent a hyperacute severe form of acute disseminated encephalomyelitis, which is an inflammatory autoimmune post infectious disorder. We describe the case of an adult woman, who visits the emergency room with migraine-like symptoms and a previous clinical history of similar headaches. Twelve hours later she developed focal neurologic findings, stupor and signs of endocraneal hypertension, her clinical status continued to worsen and in 96 hours she succumbed. The autopsy confirm acute hemorrhagic Leukoencephalitis. Reviewed clinical, radiological and pathological characteristics of this uncommon disease.
KEY WORDS: Acute Hemorrhagic Leukoencephalitis, Hurst Disease, Encephalomyelitis Acute Disseminated, Post infectious Encephalomyelitis (MeSH).
INTRODUCCIÓN
La encefalitis hemorrágica aguda, es una forma fulminante y con frecuencia mortal de la encefalomielitis aguda diseminada (ADEM). Fue descrita inicialmente por el doctor E. Weston Hurst, por lo cual se le denominaba enfermedad de Hurst. El mecanismo patológico básico es en una reacción inmunológica cruzada hiperaguda contra antígenos de la mielina a causa de mimetismo molecular de algunos antígenos presentes en agentes infecciosos. Clínicamente se caracterizado por un cuadro agudo, rápidamente progresivo consistente en cefalea, fiebre, encefalopatía, signos neurológicos focales e hipertensión endocraneana, la cual es con frecuencia la causa de muerte de estos pacientes. Del reconocimiento temprano de esta condición y del inicio oportuno del tratamiento inmunosupresor, depende la sobrevida de los pacientes (1).
Presentación del caso
Paciente femenina de 26 años, natural y procedente de Bogotá, previamente sana, quien ingresó al servicio de urgencias por 24 horas de cefalea hemicraneana pulsátil, de intensidad 10/10, asociada a fotofobia, fonofobia, nauseas y emesis. El dolor se incrementaba con la actividad física, más no con maniobras de Valsalva. Refirió historia de cefaleas previas de similares características aunque de menor intensidad. No refirió síntomas respiratorios, gastrointestinales ni fiebre acompañando este cuadro clínico. Los signos vitales del ingreso fueron normales, al igual que el examen físico general y neurológico. Se interpretó el caso como migraña sin aura, se indicó manejo analgésico con lo cual hubo mejoría y remisión completa del dolor. Sin embargo, doce horas después, el dolor se reagudizó y se acompañó de episodios eméticos y dieciocho horas después del ingreso, la paciente se tornó somnolienta y progresivamente estuporosa, al examen físico, se evidenció restricción en la movilidad ocular compatible con síndrome de uno y medio, nistagmus tipo "down beat" y piramidalismo derecho, sin signos meníngeos.
Debido al cambio agudo del estado de conciencia y los hallazgos sugestivos de lesión en el tallo cerebral, se practicó de forma urgente tomografía simple de cráneo la cual demostró signos leves de edema cerebral y escasas hipodensidades en el hemisferio cerebeloso izquierdo (Figura 1). Además, se efectuó hemograma que evidenció leucocitosis con neutrofilia, sin anemia ni trombocitopenia y química sanguínea dentro de parámetros normales. Con la sospecha clínica de romboencefalitis infecciosa se inició cubrimiento antimicrobiano con ceftriaxona, ampicilina, aciclovir y dexametasona. Posteriormente, se realizó punción lumbar y se encontró presión de apertura de 6 cmH20 con citoquímico normal (leucocitos 0, Proteínas: 33 Glucorraquia 63/93) con coloración Gram y antígenos bacterianos negativos, y días posteriores al procedimiento se obtuvieron los resultados del cultivo y la PCR para los virus de la familia del Herpes todos negativos.
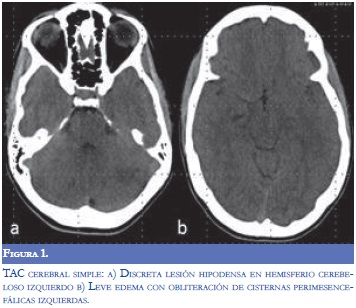
Por el deterioro progresivo y el compromiso predominantemente de la fosa posterior, se consideraron como diagnósticos diferenciales trombosis venosa cerebral profunda o encefalitis de tallo. La resonancia magnética cerebral practicada seis horas después del deterioro neurológico, (Figura 2) evidenció lesiones hiperintensas en T2 e hipointensas en T1 en ambos lóbulos cerebelosos, tallo cerebral, corteza calcarina y región talámica izquierda. Algunas de estas lesiones realzaron con el medio de contraste, pero no hubo realce meníngeo. La angiorresonancia y la venografía por resonancia no mostraron alteraciones.
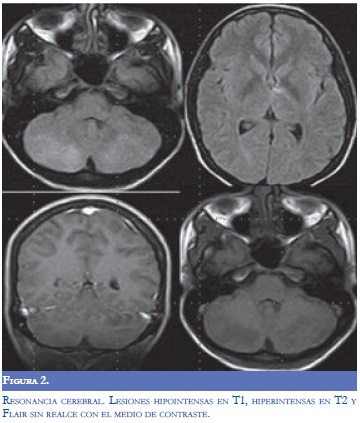
Los hallazgos en resonancia cerebral fueron sugestivos de romboencefalitis vs. ADEM y debido a que el líquido cefalorraquídeo fue normal, no hubo fiebre, rigidez nucal o realce meníngeo con el medio de contraste en RM, se descartó la etiología infecciosa razón por la cual, se suspendió manejo antimicrobiano. Posteriormente, se decidió iniciar manejo con metilprednisolona 1 gramo al día por la sospecha de etiología inflamatoria no infecciosa.
A pesar de esto continuó con empeoramiento clínico, razón por la cual se inició plasmaféresis con 1.5 volúmenes de cambio, completando dos sesiones en tres días. Sin embargo, la paciente presentó hipertensión endocraneana y deterioro rostrocaudal. Noventa y seis horas después del ingreso, presentó ausencia de reflejos de tallo y finalmente falleció.
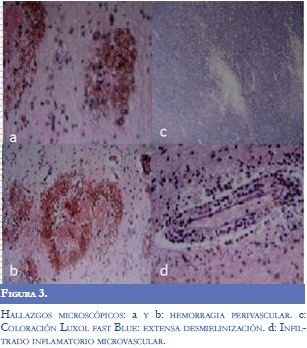
El estudio anatomopatológico (Figura 3), demostró hemorragia perivascular con extravasación de glóbulos rojos e infiltrado inflamatorio microvascular, sin compromiso infeccioso. En la coloración de Luxol Fast Blue se observó desmielinización perivascular extensa compatible con Leucoencefalitis Hemorrágica Aguda.
DISCUSIÓN
La Leucoencefalitis Hemorrágica Aguda o Leucoencefalitis Necrotizante Aguda de Weston Hurst es una variedad aguda, rápidamente progresiva y frecuentemente fulminante de las enfermedades inflamatorias desmielinizantes (1-3). Se considera una forma hiperaguda de la Encefalomielitis Aguda Diseminada (ADEM), estimándose que ocurre en menos del 2% del total de los pacientes con ADEM, más frecuentemente en niños (4-6).
La etiología de esta entidad no es clara; se ha postulado una teoría que propone una reacción inmune cruzada entre diferentes antígenos de agentes infecciosos y los epítopes presentes en la proteína básica de la mielina, que lleva a la activación de células T, clonación y propagación de la cascada inflamatoria, con la subsecuente destrucción de la mielina (5-9). Esta entidad ocurre en el contexto postinfeccioso y los gérmenes asociados con mayor frecuencia son el Herpes Virus, Varicela Zoster y Herpes Virus tipo 6. Sin embargo, se han descrito asociaciones con Influenza, Micoplasma y Ebstein-Barr (2-6, 10).
Las principales características clínicas son cefalea, fiebre, focalización neurológica, alteración rápida y progresiva del estado de conciencia que evoluciona a coma. Esta sintomatología es precedida comúnmente por una infección viral o bacteriana leve de la vía área superior (1- 6).
Los hallazgos paraclínicos incluyen leucocitosis, elevación de la VSG y PCR, y pleocitosis e hiperproteinorraquia en el líquido cefalorraquídeo (9,11,12). Con respecto a las imágenes diagnósticas, la tomografía de cráneo puede ser normal o demostrar alteraciones inespecíficas (5). La resonancia magnética cerebral demuestra hiperintensidades multifocales bilaterales irregulares en las secuencias con información T2 y FLAIR, hallazgos sugestivos de edema cerebral extenso y áreas de hemorragias puntiformes demostradas en las imágenes de susceptibilidad magnética. Estos últimos hallazgos son útiles en el diagnóstico diferencial dado que no suelen encontrarse en ADEM (13). El compromiso se localiza característicamente en la cápsula interna, el tallo cerebral, el cuerpo calloso, el lóbulo parietal y el cerebelo (6,11).
El tratamiento incluye terapia de soporte dirigida a controlar la hipertensión endocraneana, junto a terapia inmunosupresora con corticoesteroides en dosis altas (metilprednisolona 1 gramo diario) o plasmaféresis. En otros casos, se ha usado ciclofosfamida con respuesta variable. El pronóstico es pobre y la mayoría de los pacientes mueren entre los 2 y 4 días posteriores al inicio de los síntomas (2,12,14). Existen reportes de casos en los cuales el manejo con craniectomía descompresiva de la hipertensión endocraneana severa pudiera ayudar en la recuperación de los pacientes aunque no en todos (12).
Los hallazgos patológicos macroscópicos de la leucoencefalitis hemorrágica aguda son inespecíficos e incluyen edema cerebral difuso, necrosis del parénquima cerebral y hemorragias petequiales, especialmente en la sustancia blanca (6,12). El estudio microscópico demuestra desmielinización perivascular extensa, necrosis vascular fibrinoide, infiltrados inflamatorios perivasculares y hemorragias petequiales signos que al observarse juntos hacen el diagnóstico (5).
Dentro de los diagnósticos diferenciales se encuentra la meningoencefalitis infecciosa, que puede diferenciarse a través de los diferentes estudios disponibles en LCR para microorganismos, sin embargo la diferencia definitiva es a través de biopsia o evaluación postmortem (5). otros diagnósticos diferenciales son el ADEM y la encefalitis necrotizante de la infancia. Sin embargo, ésta última se caracteriza por marcado compromiso talámico bilateral (2,4,14). Igualmente deben considerarse otras entidades como Esclerosis Múltiple (tipo Marburg), en cuya diferenciación en crucial la imagen por resonancia magnética dado que en esta entidad hay lesión focal con efecto de masa y realce con el contraste (5).
Esta paciente presentó una clínica caracterizada por cefalea y náuseas, asociada a un rápido compromiso progresivo de la fosa posterior con marcado deterioro clínico secundario a la hipertensión endocraneana. Las imágenes diagnósticas fueron compatibles con lesiones inflamatorias, se descartó previamente etiología vascular e infecciosa. Todo lo anterior, sugirió como etiología una entidad desmielinizante inflamatoria, que por su severidad y rápida evolución era sugestiva de Leucoencefalitis Hemorrágica Aguda, confirmada posteriormente en el análisis postmorten. Se resaltan como hallazgos atípicos la ausencia de pleocitosis e hiperproteinorraquia en el líquido cefalorraquídeo, situación que ya se había descrito en algunos pacientes (4).
La Leucoencefalitis Hemorrágica Aguda no solo es un reto diagnóstico sino también terapéutico. Hasta el momento no existen guías de enfoque y terapéutica bien definidas, dado que es una entidad rara que produce rápido deterioro clínico de los pacientes antes de poder concluir estudios clínicos controlados. El manejo temprano con inmunosupresores y el manejo de la hipertensión endocraneana según la severidad (craniectomia/ventriculostomia) tienen un éxito variable en los diferentes reportes de caso.
Agradecimientos
Dr. Eugenio Meek. Especialista en Patología. Departamento de patología. Hospital Universitario San Ignacio. Pontificia Universidad Javeriana. Bogotá.
REFERENCIAS
1. TENEMBAUM S, CHITNIS T, NESS J, HAHN JS. Acute Disseminated Encephalomyelitis. Neurology. 2007; 68: S23-36. [ Links ]
2. GIBBS W, KREIDIE M, KIM R, HASSO A. Acute hemorrhagic leukoencephalitis: neuroimaging features and neuropathologic diagnosis. J Comput Assit Tomogr. 2005; 29:689-93. [ Links ]
3. HASHIM HZ, IBRAHIM NM, WANYAHYA N, TAN HJ, ZAINUN KA, MOHD ALI SA, ET AL. A Case of Biopsy Proven Acute Demyelinating Encephalomyelitis (ADEM) with Haemorrhagic Leucoencephalitis. Annals Academy of Medicine. 2011; 40:197-200. [ Links ]
4. FONTOURA P, MENDES A, CORREIA M, MELOPIRES M. Leucoencefalitis aguda hemorrágica de Weston Hurst. Estudio neuropatológico de un caso. Rev Neurol. 2002; 35:328-31. [ Links ]
5. LANN MA, LOVELL MA, KLEINSCHMIDT-DEMASTERS BK. Acute hemorrhagic Leukoencephalitis: a critical entity for forensic pathologists to recognize. Am J Forensic Med Pathol. 2010; 31:7-11. [ Links ]
6. PINTO P, TAIPA R, MOREIRA B, CORREIA C AND MELO-PIRES M. Acute Hemorrhagic Leukoencephalitis With Severe Brainstem and Spinal Cord Involvement: MRIFeatures With Neuropathological Confirmation. Journal of magnetic resonance imaging. 2011; 33:957-961. [ Links ]
7. CATALAN M, NACCARATO M, CHIODO GRANDI F, CAPOZZOLI F, KOSCICA N, PIZZOLATO G. Acute hemorrhagic leukoencephalitis with atypical features. Neurol Sci. 2009; 30:55-7. [ Links ]
8. KHURANA D, MELVI J, KOTHARE S, VALENCIA I, HUNTLEY H, YUM S, ET AL. Acute disseminated encephalomyelitis in children: discordant neurologic and neuroimaging abnormalities and response to plasmapheresis. Pediatrics. 2006; 116:431-36. [ Links ]
9. RYAN L, BOWMAN R, DODGE ZANTEK N, SHERR G, MAXWELL R, MAIR D, ET AL. Use of therapeutic plasma exchange in the management of acute hemorrhagic leukoencephalitis: a case report and review of the literature. Transfusion. 2007; 47:981-6. [ Links ]
10. BEFORT P, GAILLARD N, ROUBILLE C, QUELLEC AL. Hemorrhagic Leukoencephalitis linked to Epistein-Barr virus in an adult patient. Clinical Neurology and Neurosurgery. 2010; 112: 829-31. [ Links ]
11. KUPERAN S, OSTROW P, LANDI MK, BAKSHI R. Acute hemorrhagic leukoencephalitis vs ADEM: FLAIR MRI and neuropathology findings. Neurology. 2003; 60:721-2. [ Links ]
12. PAYNE E, RUTKA J, HO T, HALLIDAY W, BAN-WELL B. Treatment Leading to Dramatic Recovery in Acute Hemorrhagic Leukoencephalitis. J Child Neurol. 2007; 22:109-13. [ Links ]
13. KAO HW, ALEXANDRU D, KIM R, YANNI D, HASSO A. Value of susceptibility-weighted imaging in acute hemorrhagic leukoencephalitis. J Clin Neurosci. 2012; 19.1740-1. [ Links ]
14. ABOU ZEID N, BURNS J, WIJDICKS E, GIANNINI C, KEEGAN M. Atypical Acute Hemorrhagic Leukoencephalitis (Hurst's disease) presenting with Focal Hemorrhagic Brainstem Lesion. Neurocrit Care. 2010; 12:95-7. [ Links ]













