Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Acta Neurológica Colombiana
Print version ISSN 0120-8748
Acta Neurol Colomb. vol.30 no.2 Bogotá Apr./June 2014
Artículo original
Intercambio plasmático terapéutico en enfermedades neurológicas mediadas inmunológicamente: experiencia de cuatro años del Hospital Universitario San Ignacio, Bogotá, Colombia
Therapeutic plasma exchange in immune-mediated neurological diseases: four-year experience at the University Hospital San Ignacio, Bogotá, Colombia
Juan Pablo Córdoba (1). Carolina Ruiz (2). Carolina Larrarte (3). Juan Alejandro Mendez, Elkin Beltran (4). Andrea Caicedo (3). Luis Zarco (5)
(1) Médico Internista, Nefrólogo, Unidad Renal Hospital Universitario San Ignacio. Coordinador del programa de Aféresis y Hemodiálisis. Profesor de la Facultad de Medicina. Bogotá, Colombia
(2) Médica Neuróloga, Unidad de Neurología Hospital Universitario San Ignacio. Profesora de la Facultad de Medicina. Bogotá, Colombia.
(3) Médica Internista Nefróloga. Pontificia Universidad Javeriana, Hospital Universitario San Ignacio. Bogotá, Colombia.
(4) Médicos Residentes de Neurología. Pontificia Universidad Javeriana, Hospital Universitario San Ignacio. Bogotá, Colombia.
(5) Médico Neurólogo, profesor asistente. Pontificia Universidad Javeriana, Hospital Universitario San Ignacio. Bogotá, Colombia.
Correspondencia: Juan Pablo Córdoba: jpcordoba@husi.org.co
Recibido: 14/01/14. Aceptado: 25/03/14.
RESUMEN
Introducción. El intercambio plasmático (IP) se ha convertido en una alternativa terapéutica para múltiples enfermedades. Cada día hay más evidencia científica que apoya el uso de esta terapia en varias enfermedades neurológicas. Es importante registrar la experiencia local en IP para conocer la respuesta de nuestra población a la terapia.
Objetivo. Describir la experiencia del Hospital Universitario San Ignacio en IP realizado a pacientes con enfermedades neurológicas durante un período de cuatro años.
Materiales y métodos. Estudio observacional retrospectivo en el que se describe a los pacientes, la técnica de la terapia, las complicaciones y la respuesta clínica de los pacientes con enfermedades neurológicas tratados con IP.
Resultados. Se realizaron 106 sesiones de IP en 16 pacientes. El promedio de edad de los pacientes fue de 43 años, el 81% de los pacientes eran de sexo femenino. El 83% de las sesiones fueron indicadas por miastenia gravis, el resto por síndrome de Guillain-Barré, neuromielítis óptica, neuropatía motora multifocal y encefalitis autoinmune. Todas las sesiones fueron realizadas por técnica de filtración transmembrana. El promedio de recambios plasmáticos realizado fue 1.3. Se registraron 26 complicaciones en 20 sesiones de IP. La respuesta neurológica de los pacientes a la terapia fue la esperada y similar a la reportada en la literatura médica.
Conclusión. Según la experiencia de la institución, el IP es una terapia segura y eficaz en pacientes con enfermedades neurológicas.
PALABRAS CLAVES. Aféresis, Intercambio Plasmático, Plasmaféresis, Miastenia Gravis, Neuromielítis Optica (DECS).
SUMMARY
Introduction. Plasma exchange (PE) has become a therapeutic treatment for many neurological diseases. Each day more scientific papers are being published with evidence that approves PE for patients with immunological mediated neurological disorders. It is important to register our local experience with PE in order to understand the clinical answer to the therapy in our population.
Objective. To describe the experience of the Hospital Universitario San Ignacio in treating patients with neurological disorders with PE, during a 4 year period.
Materials and methods. Observational retrospective study, which describes the patients, PE technique, complications of therapy and clinical answer of patients with neurological conditions treated with PE.
Results. 106 sessions of PE in 16 patients, corresponding to 23 procedures. The average age was 43 years, 81% of patients were female. 83% of sessions were done for Myasthenia gravis, the rest were done for treatment of Guillain-Barré, Optical Neuromyelitis, multifocal motor neuropathy and autoimmune encephalitis. All sessions were done by membrane filtration technique. The average plasma volume exchange was 1.3, and 20 sessions presented at least one complication. The neurological response of the patients was the expected and was similar to those reported in the literature.
Conclusions. Based on the experience of our medical center, PE is a safe and effective therapy for patients with some immunological mediated neurological disorders.
KEY WORDS: Apheresis, Plasma Exchange, Plasmapheresis, Myasthenia Gravis, Neuromielítis Optica (MeSH).
INTRODUCCIÓN
El intercambio plasmático (IP) es una terapia extracorpórea de purificación sanguínea que se ha incorporado a la práctica médica desde hace varios años. Esta terapia se encarga de separar el plasma de los elementos formes de la sangre permitiendo la eliminación de autoanticuerpos circulantes, complejos inmunes, citoquinas y otros mediadores inflamatorios (1). Desde el año 1960 se han venido realizando IP terapéuticos (2,3) cada vez con mayor evidencia científica que apoya el uso de estas terapias como parte del tratamiento de varias enfermedades (4).
El progreso de la medicina y el entendimiento de la fisiopatología de diferentes enfermedades neurológicas han permitido evaluar el IP como alternativa terapéutica de estas entidades (5,6). Varias enfermedades neurológicas se asocian a anormalidades del sistema inmune humoral, y se destaca la presencia de anticuerpos en miastenia gravis (anticuerpos contra el receptor nicotínico de la acetilcolina) (7), Síndrome de Lambert-Eaton (anticuerpos contra canales de calcio dependientes de voltaje P/Q) (8), síndrome de Guillain Barré (anticuerpos contra la mielina del nervio periférico o antígenos presentes en la membrana axonal) (9), neuromielítis óptica (anticuerpos contra acuaporina 4) (10), entre otros.
Se han publicado reportes y series de caso de pacientes con enfermedades neurológicas tratados con IP. Igualmente, se han publicado estudios clínicos que han evaluado la respuesta al IP terapéutico, afirmando la importancia de esta terapia en el control de algunas enfermedades neurológicas (11-21). La evidencia disponible hasta el momento ha motivado a los clínicos a considerar el IP como parte del tratamiento de sus pacientes. Actualmente, tres enfermedades neurológicas (miastenia gravis, síndrome de Guillain Barré y polineuropatía desmielinizante inflamatoria crónica) son las principales indicaciones de esta terapia extracorpórea (22). La guías de la Academia Americana de Neurología y de la Asociación Americana de Aféresis (ASFA, por sus siglas en inglés) exponen la evidencia del IP en enfermedades neurológicas (23,24). En las guías de la ASFA, se describen 16 indicaciones neurológicas, 10 de estas consideradas indicaciones clase I o II (categorías en las cuales el IP se considera la primera o segunda línea de tratamiento, respectivamente) (24).
Existen registros internacionales de aféresis en enfermedades neurológicas (25-27); sin embargo, la información en Colombia, e incluso en Latinoamérica, es limitada (28-31). En este estudio retrospectivo se describe la experiencia del grupo de aféresis y neurología del Hospital Universitario San Ignacio en el uso de IP terapéutico en pacientes con enfermedades neurológicas. Se describen las sesiones, los procedimientos y la respuesta neurológica de los pacientes intervenidos durante un período de cuatro años.
MATERIALES Y MÉTODOS
Se analizaron todas las sesiones de IP realizadas a pacientes con enfermedades neurológicas durante el período comprendido entre agosto de 2008 y junio de 2012. Se definió "sesión" como una terapia de IP y "procedimiento" como el grupo de sesiones realizado a un paciente con un diagnóstico en particular, durante un período de tiempo específico.
Se analizaron los registros de la base de datos del grupo de aféresis del Hospital Universitario San Ignacio. Se describieron las variables demográficas, técnicas de la terapia, complicaciones y resultados clínicos con la intervención.
El objetivo primario del estudio es describir la experiencia del grupo de aféresis y neurología en IP terapéutico en pacientes con enfermedades neurológicas y evaluar la respuesta clínica a la terapia.
ANÁLISIS ESTADÍSTICO
Las variables categóricas se describen mediante medidas de frecuencia (proporciones y porcentajes) y las variables numéricas mediante medidas de tendencia central (promedio o mediana) y medidas de dispersión (desviación estándar y rangos). Se usa el software Stata versión 10 para realizar los análisis mencionados.
RESULTADOS
Datos demográficos
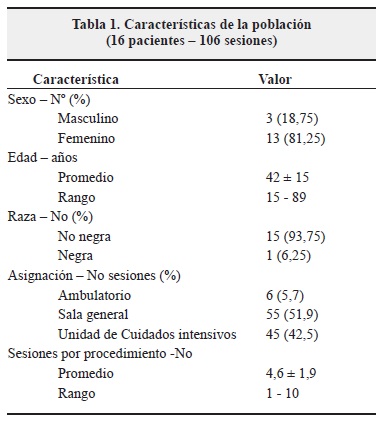
Se realizaron 106 sesiones de IP en 16 pacientes (23 procedimientos). El promedio de edad de los pacientes fue de 43 años (rango 15-89 años), se intervino a dos pacientes mayores de 65 años y a uno menor de 18 años. La mayoría de los pacientes eran de sexo femenino (81%) y de raza blanca (93%). El 51.9% de las sesiones se realizaron en sala general, el 42.5% en la Unidad de Cuidado Intensivo y el resto de las sesiones fueron realizadas de forma ambulatoria (Tabla 1).
Indicaciones de la terapia
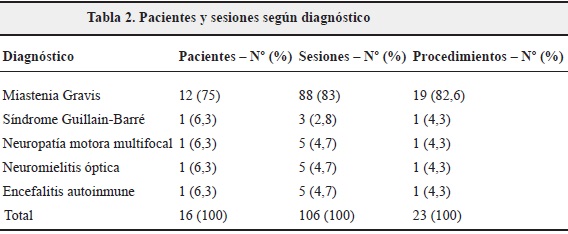
Se intervinieron 5 enfermedades neurológicas. La mayoría de los pacientes (12 pacientes) tenían diagnóstico de miastenia gravis (Tabla 2). A tres de éstos, se les realizó más de un procedimiento de IP durante el tiempo evaluado (a una paciente se le realizaron cinco procedimientos, a otro tres y a otro, dos).
De acuerdo con el porcentaje de sesiones según enfermedad, el 83% de éstas fue realizado a pacientes con miastenia gravis y el porcentaje restante, a pacientes con síndrome de Guillain Barré, neuromielítis óptica, neuropatía motora multifocal y encefalitis autoinmune.
Características clínicas de la población intervenida
De los doce pacientes intervenidos por miastenia gravis, nueve cursaban con crisis miasténica, dos requerían IP como parte del tratamiento preoperatorio de timectomía y uno tenía un síndrome de debilidad crónica.
Los cuatro pacientes restantes tenían:
- Neuromielítis óptica, mielitis cervical longitudinalmente extensa y riesgo de falla ventilatoria.
- Guillain Barré Hugues 3 con compromiso de musculatura bulbar.
- Neuropatía motora multifocal con debilidad distal incapacitante, sin tratamiento hasta ese momento.
- Sospecha de encefalitis autoinmune en quien se inició la terapia por el grado de compromiso del estado de conciencia.
Respuesta neurológica al IP
La respuesta clínica de los pacientes a la terapia fue evaluada mediante la escala MRC (Medical Research Council), la cual gradúa la fuerza de 0 a 5. El grado 5 corresponde a fuerza normal con resistencia contra la gravedad y el grado 0, a ausencia de contracción muscular. La mediana de fuerza apendicular y axial de los pacientes con miastenia gravis al ingreso fue de 4 (rango 2-4) y al egreso, de 5 (rango 3-5). Dado que la fuerza MRC 3 limita la marcha, la mejoría a un grado superior a éste posterior al IP se considera un efecto benéfico de la terapia por impacto en la funcionalidad de los pacientes.
La fuerza de los grupos musculares proximales y distales fue evaluada de la misma forma, analizando el cambio en la escala MRC posterior a la realización del IP. Todos los pacientes iniciaron la terapia con fuerza grado 4 o menor, posterior al IP, el 58% de éstos presentó fuerza grado 5.
A dos pacientes con miastenia gravis se les realizó IP como requisito prequirúrgico (timectomía). Estos pacientes tuvieron buena respuesta al tratamiento, dado que en el estado postoperatorio evolucionaron satisfactoriamente, sin deterioro de su condición basal.
El 42.5% de los pacientes con miastenia gravis tenían compromiso de los músculos oculomotores, persistiendo en el 10% de los pacientes posterior a la terapia. El 47% de los pacientes tenían compromiso de la musculatura bulbar; 26% de los pacientes continuaron con el compromiso después del IP, pero con un menor grado de severidad.
La paciente con síndrome de Guillain Barré tenía gran debilidad bulbar y axial que impedía la marcha (MRC 3). Tras cinco sesiones de IP, la paciente logró deglutir alimentos, sin riesgo de broncoaspiración y sin requerir ninguna ayuda para la marcha. El paciente con neuropatía motora multifocal no presentó ningún cambio clínico después de seis sesiones de IP. La paciente con neuromielítis óptica, quien consultó por mielitis aguda, presentó un cambio sutil en la debilidad con respecto al ingreso, siendo importante resaltar que no progresó a falla respiratoria.
La paciente con sospecha de encefalitis autoinmune no tenía antecedentes clínicos, era joven y debutó con cambios comportamentales, crisis epiléptica y signos de alteración de vía piramidal. Se descartaron las causas infecciosas y en la resonancia magnética nuclear cerebral se documentaron hiperintensidades en los lóbulos temporales, por lo que se trató como una encefalitis límbica no paraneoplásica. Se realizaron cinco sesiones de IP sin presentar nueva crisis posterior al tratamiento y en el seguimiento ambulatorio se documentó evolución satisfactoria con recuperación casi completa.
Técnica de IP
Todas las sesiones de IP se realizaron por técnica de filtración transmembrana. Esta técnica permite una fracción de filtración máxima de 35%, a diferencia de las técnicas de centrifugado que alcanzan hasta 85% con las nuevas maquinas. Esta baja capacidad de extracción de plasma es compensada con mayor flujo sanguíneo, lo que permite hacer ambas terapias igual de efectivas e intercambiables en los escenarios clínicos de IP. En el 57,5% de éstas se uso albúmina al 5% como solución de reposición. En 38,7%, albúmina al 3,5% y en el porcentaje restante, se utilizó plasma fresco congelado. En ningún caso se adicionó anticoagulante al circuito extracorpóreo. En todas las sesiones se usaron catéteres temporales o no tunelizados de hemodiálisis, localizados en la vena femoral en la mayoría de los casos (67% de las sesiones).
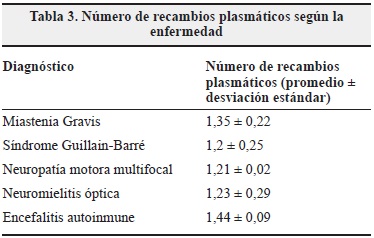
Se realizaron en promedio 4.6 sesiones por procedimiento (Tabla 1). El promedio de recambios plasmáticos realizado por sesión fue de 1.3 (rango 0.8-1.9). En la tabla 3 se describe el número de recambios plasmáticos realizados según la enfermedad.
Según el protocolo institucional, se realizó control de fibrinógeno antes y después de cada sesión de IP. El fibrinógeno fue removido por la terapia y el descenso de sus niveles, sumado al de otras proteínas de la coagulación, estuvo asociado al desarrollo de coagulopatía posterior a la terapia de aféresis. La coagulopatía se presentó con mayor frecuencia al usar solución de albúmina humana que plasma, dado que este último reemplaza las proteínas faltantes. En la institución, los niveles de fibrinógeno permitieron establecer la temporalidad y frecuencia de la terapia de IP. Se ha establecido un punto de corte de fibrinógeno de 120 mg/dL. Los niveles mayores a éste se consideran seguros para la realización del IP con solución de albúmina humana. En caso de tener niveles menores a 120 mg/dL, se decide según criterio médico diferir la terapia hasta la recuperación de los niveles a la normalidad o realizar el IP con otra solución de reposición (plasma o mezcla de plasma y albúmina).
Adicionalmente, como parte del protocolo de la institución, se administró 1 gr de gluconato de calcio y 1 gr de sulfato de magnesio endovenoso, antes y durante la sesión de IP, a todos los pacientes intervenidos antes del año 2011. Posterior a esta fecha, la administración de estos medicamentos se realizó de forma individualizada y según necesidad.
Complicaciones del IP
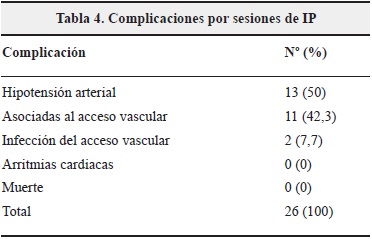
Se registraron 26 complicaciones en 20 sesiones de IP (18.9). El número máximo de complicaciones por sesión fue 2 (6 sesiones presentaron dos complicaciones). La mitad de las complicaciones registradas correspondieron a hipotensión arterial y las restantes a eventos asociados al acceso vascular como punción arterial (3), disfunción del catéter (3), infección (2), sangrado (4) y fenómeno de robo (1). No se registraron arritmias cardíacas ni reacciones alérgicas en ninguna sesión de IP. Ningún circuito extracorpóreo se coaguló, y ninguna complicación condujo a la muerte del paciente (Tabla 4).
Al analizar las complicaciones de la terapia según la solución de reposición, se documenta que el 29,3% de las sesiones realizadas con albúmina al 3,5% y el 13,1% con albúmina al 5%, presentaron al menos una complicación. No se documentaron complicaciones en las sesiones realizadas con plasma. De los 13 episodios de hipotensión arterial, 10 se presentaron en sesiones realizadas con albúmina al 3,5% y el resto con albúmina la 5%.
Complicaciones según enfermedad
De las 20 sesiones de IP que presentaron complicaciones, 16 fueron realizadas a pacientes con miastenia gravis (4 pacientes) y 4 a una paciente con neuromielitis óptica. La mayoría de complicaciones registradas en los pacientes con miastenia gravis correspondió a hipotensión arterial y, para el caso de neuromielítis óptica, a complicaciones relacionadas con el acceso vascular.
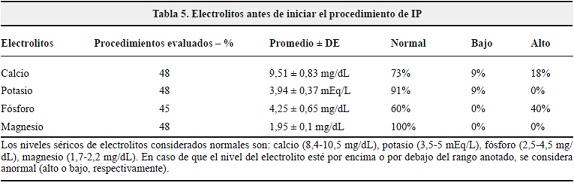
Alteraciones electrolíticas
Alrededor de la mitad de los procedimientos tenían registro de electrolitos y/o albúmina antes del comienzo de la terapia. En el 40% de éstos se documentó hipoalbuminemia y en 40% hiperfosfatemia, sin documentar mayor alteración del calcio, potasio o magnesio (Tabla 5).
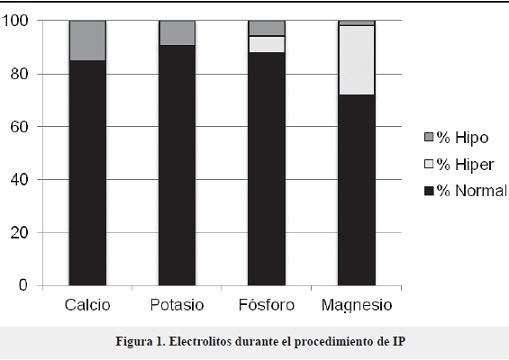
También se analizaron los electrolitos realizados durante el procedimiento de IP. Se documentaron niveles normales de calcio, fósforo, magnesio y potasio en más del 70% de los registros. El 15% de los registros se encontraban en rangos de hipocalcemia y el 26%, de hipermagnesemia (Figura 1.) La mayoría de los casos de hipermagnesemia cursaron con una alteración leve, sin registro de síntomas asociados.
DISCUSIÓN
Dado que en la fisiopatología de diferentes enfermedades neurológicas está involucrada la alteración inmunológica humoral, el IP es considerado una de sus alternativas de tratamiento. La miastenia gravis es una indicación frecuente de IP, siendo la más frecuente reportada en esta serie.
El 85% de los pacientes con miastenia gravis tienen anticuerpos contra el receptor de acetilcolina postsináptico de la placa neuromuscular. El porcentaje restante, tienen anticuerpos contra el receptor tirosina quinasa musculo específica (anti-MuSK) o contra antígenos desconocidos de la placa neuromuscular (32,33). La remoción de estos anticuerpos por terapias extracorpóreas como el IP, evitaría el desarrollo o permitiría el control de los síntomas de pacientes con miastenia gravis. Por esta razón, el IP ha sido usado como una medida preventiva en estados prequirúrgicos y como terapia sintomática en estados de crisis miasténica (34). Cada vez hay más publicaciones y descripciones de casos que relatan la efectividad del IP como parte de la terapia en pacientes con miastenia gravis. Las guías ASFA publicadas en el año 2013, recomiendan el uso de IP como terapia de primera línea en pacientes con crisis miasténica moderada a severa y en estados pretimectomía, con un nivel de evidencia 1B y 1C, respectivamente (recomendación fuerte de moderada y baja calidad). Otras guías de práctica clínica recomiendan el uso de IP en estas mismas circunstancias (24).
Los pacientes intervenidos en la institución siguieron las recomendaciones anotadas previamente. En ellos se encontró una adecuada respuesta al tratamiento, especialmente en la debilidad de la musculatura bulbar y musculatura axial, que son las que más generan discapacidad a este grupo de pacientes. Los pacientes en los que se usó IP como medida prequirúrgica, no desarrollaron miasténica después de la intervención.
En la pacientes con neuromielítis óptica no se obtuvo la respuesta esperada, probablemente debido al estado avanzado de la discapacidad. La respuesta al tratamiento en pacientes con neuropatía motora multifocal es lenta y debe ser evaluada en el tiempo. En este caso, sólo se disponen de datos clínicos del paciente hasta el egreso hospitalario, dado que no fue seguido en la institución después del alta.
El IP es una alternativa terapéutica en los pacientes con síndrome de Guillain-Barré dado a que se asocia a un impacto favorable en la recuperación motora y días de ventilación mecánica. Sin embargo, se han realizado estudios que han comparado la respuesta a diferentes terapias en esta enfermedad (IP, inmunoglobulina endovenosa e IP posterior a inmunoglobulina), sin encontrar diferencias en cuanto a discapacidad y necesidad de asistencia en la marcha (17,35). El síndrome de Guillain-Barré es considerado una recomendación I (primera línea), grado 1A (fuerte y alta calidad) por las guías ASFA para el inicio de IP y una recomendación III (rol de la terapia no establecido), grado 2C (débil) en casos de recaída posterior al tratamiento con inmunoglobulina endovenosa (24). En la serie reportada, sólo un paciente cursa con esta enfermedad demostrando resultados favorables.
En cuanto a las características demográficas de los pacientes, la técnica del IP y las complicaciones asociadas a la terapia, es importante destacar varios aspectos. La mayoría de los registros de IP están basados en terapias realizadas por técnica de centrifugación y descritos por grupos de hematología, a diferencia de las realizadas en nuestra institución. Cerca de la mitad de las sesiones de IP fueron realizadas en la Unidad de Cuidados Intensivos, reflejando el grado de severidad de las enfermedades intervenidas.
La dosis de la terapia en promedio fue de 1,3 recambios de volumen plasmático, acorde con lo indicado en la literatura (de 1 a 1,5 recambios de volumen plasmático). En cuanto a la solución de reposición, el 38,7% de las sesiones se realizan con albúmina al 3,5%. Aunque el diseño del estudio no permite evaluar asociaciones entre complicaciones y solución de reposición, la experiencia del grupo sugiere que la hipotensión arterial se presenta con mayor frecuencia en las sesiones realizadas con esta solución, al compararlas con las realizadas con albúmina al 5%. Esto ha sido previamente reportado en la literatura médica y se considera que puede deberse al menor efecto oncótico de la solución al 3,5% (36). Por esta razón, desde el año 2011, el grupo de aféresis de la institución no usa albúmina al 3,5% como solución de reposición.
Por otra parte, las complicaciones se presentan principalmente en pacientes con miastenia gravis, reflejando el mayor número de pacientes con esta enfermedad en el registro, sin sugerir una asociación entre la enfermedad y el riesgo de complicaciones.
El 40% de los procedimientos tenía registro de hipoalbuminemia antes de su inicio; esto se explica, probablemente, por el componente inflamatorio y crónico de las enfermedades. Las alteraciones electrolíticas se presentan con frecuencia durante el procedimiento de IP. En este registro se detecta que el 15% se encuentra en rango de hipocalcemia y el 26% en rango de hipermagnesemia. No se documentaron síntomas asociados a las alteraciones electrolíticas. La hipocalcemia es una complicación frecuentemente reportada en IP y está asociada a la solución de reposición, al uso de anticoagulante y a la toxicidad por citrato (36). La hipermagnesemia podría explicarse por la administración por protocolo de sulfato de magnesio durante el IP. Este punto fue reevaluado y en la práctica actual, no se realiza de forma rutinaria sino individualizada, de acuerdo al nivel sérico del electrolito antes de iniciar la terapia.
No se presentó coagulación del circuito extracorpóreo en ninguna sesión a pesar de que no se administró anticoagulante. Este punto es importante, teniendo en cuenta que en la mayoría de los registros de IP se usa la anticoagulación tanto en la técnica de filtración transmembrana como en centrifugación. El uso de anticoagulación durante la terapia se asocia a riesgo de sangrado, alteraciones electrolíticas, metabólicas y hematológicas, por lo que se considera que debe individualizarse la decisión acerca del uso o no de anticoagulación basado en el riesgo y beneficio (37).
CONCLUSIONES
El diseño del estudio no pretende ni permite demostrar evidencia acerca de la eficacia del IP en enfermedades neurológicas. Este estudio retrospectivo corresponde a un registro y análisis de los pacientes intervenidos en la institución y, hasta el momento, la experiencia en esta terapia sugiere que los pacientes presentaron cambios significativos que pudieron haber impactado de forma positiva en el acortamiento de la estancia hospitalaria y en la discapacidad a corto plazo.
Teniendo en cuenta la experiencia en la institución, se considera el IP como una terapia segura y efectiva en diferentes escenarios clínicos. Al considerar un paciente candidato a IP, debe analizarse la evidencia científica disponible acerca del beneficio de la terapia en la enfermedad en cuestión, los riesgos de la terapia y las alternativas terapéuticas disponibles. Basados en los puntos anotados en la discusión, es importante realizar seguimiento de los electrolitos en los pacientes intervenidos y realizar reposición individualizada de ellos. Debe tenerse en cuenta el poder oncótico de las soluciones de reposición en el momento de la elección, dado que el uso de soluciones hipooncóticas puede favorecer el desarrollo de hipotensión arterial.
Conflicto de intereses
Los autores declaran no tener conflicto de intereses.
REFERENCIAS
1. WARD DM. Conventional apheresis therapies: a review. J Clin Apher. 2011; 26(5):230-8. [ Links ]
2. SCHWAB PJ, FAHEY JL. Treatment of Waldenstrom's macroglobulinemia by plasmapheresis. N Engl J Med. 1960; 263:574-9. [ Links ]
3. SCHWAB PJ, OKUN E, FAHEY JL. Reversal of retinopathy in Waldenstrom's macroglobulinemia by plasmapheresis. A report of two cases. Arch Ophthalmol. 1960; 64:515-21. [ Links ]
4. BALOGUN RA, KAPLAN A, WARD DM, OKAFOR C, BURNS TM, TORLONI AS, MACIK BG, ABDEL-RAHMAN EM. Clinical applications of therapeutic apheresis. J Clin Apher. 2010; 25(5):250-64. [ Links ]
5. CHHIBBER V, WEINSTEIN R. Evidence-based review of therapeutic plasma exchange in neurological disorders. Semin Dial. 2012; 25(2):132-9. [ Links ]
6. LEHMANN HC, HARTUNG HP. Plasma exchange and intravenous immunoglobulins: mechanism of action in immune-mediated neuropathies. J Neuroimmunol 2011;231:61-69. [ Links ]
7. Drachman DB. Myasthenia gravis. N Engl J Med. 1994; 330:1797-1810. [ Links ]
8. LENNON VA, KRYZER TJ, GRIESMANN GE, ET AL. Calcium-channel antibodies in the Lambert-Eaton syndrome and other paraneoplastic syndromes. N Engl J Med.1995; 332:1467-1474. [ Links ]
9. WILLISON HJ. The immunobiology of Guillin_Barre' syndromes. J Perpher Nerv Syst. 2205; 10:94-112. [ Links ]
10. JARIUS S, PAUL F, FRANCIOTTA D, WATERS P, ZIPP F, HOHLFELD R, VINCENT A, WILDEMANN B. Mechanism of disease: aquaporin-4 antibodies in neuromyelitis óptica. Nat Clin Pract Neurol. 2008; 4:202-214. [ Links ]
11. GAJDOS P, SIMON N, DE ROHAN-CHABOT P, RAPHAEL JC, GOULON M. Long-term effects of plasma exchange in myasthenia. Results of a randomized study. Presse Med. 1983; 12: 939-942. [ Links ]
12. GAJDOS P, CHEVRET S, TOYKA K. Plasma exchange for myasthenia gravis. Cochrane Database Syst Rev 2002; 4: CD002275. [ Links ]
13. GAJDOS P, CHEVRET S, CLAIR B, TRANCHANT C, CHASTANG C. Clinical trial of plasma exchange and high-dose intravenous immunoglobulin in myasthenia gravis. Myasthenia Gravis Clinical Study Group. Ann Neurol 1997;41:789-796. [ Links ]
14. RONAGER J, RAVNBORG M, HERMANSEN I, VORSTRUP S. Immunoglobulin treatment versus plasma exchange in patients with chronic moderate to severe myasthenia gravis. Artif Organs. 2001;25:967-973. [ Links ]
15. EL-BAWAB H, HAJJAR W, RAFAY M, BAMOUSA A, KHALIL A, AL-KATTAN K. Plasmapheresis before thymectomy in myasthenia gravis: routine versus selective protocols. Eur J Cardiothorac Surg 2009;35:392-397. [ Links ]
16. DADA MA, KAPLAN AA. Plasmapheresis treatment in Guillain-Barre syndrome: potential benefit over IVIg in patients with axonal involvement. Ther Apher Dial 2004;8:409-412. [ Links ]
17. RAPHAËL JC, CHEVRET S, HUGHES RA, ANNANE D. Plasma exchange for Guillain-Barré syndrome. Cochrane Database Syst Rev. 2012;7:CD001798. [ Links ]
18. FRENCH COOPERATIVE GROUP ON PLASMA EXCHANGE IN GUILLAIN- BARRE' SYNDROME. Plasma exchange in Guillain-Barre' syndrome: one-year follow-up. French Cooperative Group on Plasma Exchange in Guillain-Barre' Syndrome. Ann Neurol. 1992;32:94-97. [ Links ]
19. WATANABE S, NASHIMA I, MISU T, MIYAZAWA I, SHIGA Y, FUJIHARA K, ITOYAMA Y. Therapeutic efficacy of plasma Exchange in NMO-IgG-positive patients with neuromyelitis optica. Mult Scler 2007;13:128-132. [ Links ]
20. BONNAN M, VALENTINO R, OLINDO S. Plasma exchange in severe spinal attacks associated with neuromyelitis optica spectrum disorder. Mult Scler 2009;15:487-492. [ Links ]
21. WANG KC, WANG SJ, LEE CL, CHEN SY, TSAI CP. The rescue effect of plasma exchange for neuromyelitis optica. J Clin Neurosci 2011;18:43-46. [ Links ]
22. GWATHMEY K, BALOGUN RA, BURNS T. Neurologic indications for TPE: 2011 update. J Clin Apher. 2012;27(3):138-45. [ Links ]
23. CORTESE I, CHAUDHRY V, SO YT, CANTOR F, CORNBLATH DR, RAE-GRANT A. Evidence-based guideline update: Plasmapheresis in neurologic disorders: report of the Therapeutics and Technology Assessment Subcommittee of the American Academy of Neurology. Neurology. 2011; 76(3):294-300. [ Links ]
24. SCHWARTZ J, WINTERS JL, PADMANABHAN A, BALOGUN RA, DELANEY M, LINENBERGER ML, SZCZEPIORKOWSKI ZM, WILLIAMS ME, WU Y, SHAZ BH. Guidelines on the use of therapeutic apheresis in clinical practice-evidence-based approach from the Writing Committee of the American Society for Apheresis: the sixth special issue. J Clin Apher. 2013 Jul;28(3):145-284. [ Links ]
25. YÜCESAN C, ARSLAN O, ARAT M, YÜCEMEN N, AYYILDIZ E, ILHAN O, MUTLUER N. Therapeutic plasma exchange in the treatment of neuroimmunologic disorders: review of 50 cases. Transfus Apher Sci. 2007; 36(1):103-7. [ Links ]
26. KAYNAR L, ALTUNTAS F, AYDOGDU I, TURGUT B, KOCYIGIT I, HACIOGLU SK, ISMAILOGULLARI S, TURGUT N, ERKURT MA, SARI I, OZTEKIN M, SOLMAZ M, ESER B, ERSOY AO, UNAL A, CETIN M. Therapeutic plasma exchange in patients with neurologic diseases: Retrospective multicenter study. Transfus Apher Sci. 2008; 38(2):109-15. [ Links ]
27. KAYA E, KEKLIK M, SENCAN M, YILMAZ M, KESKIN A, KIKI I, ERKURT MA, SIVGIN S, KORKMAZ S, OKAN V, DOĞU MH, UNAL A, CETIN M, ALTUNTAS F, ILHAN O. Therapeutic plasma exchange in patients with neurological diseases: multicenter retrospective analysis. Transfus Apher Sci. 2013; 48(3):349-52. [ Links ]
28. NOGALES-GAETE J, VALENZUELA D, LIENDO F, VIDAL P, GIL G, SÁEZ D. Plasmapheresis in neurological diseases. Experience in 140 procedures in 47 patients. Rev Med Chil. 2004;132(3):295-8. [ Links ]
29. SALTIEL C. Apheresis Activity in Venezuela. J Clin Apher 2005;20:95-100. [ Links ]
30. LAZO-LANGNER A, ESPINOSA-POBLANO I, TIRADO-CÁRDENAS N, RAMÍREZ-ARVIZU P, LÓPEZ-SALMORÁN J, PEÑALOZA-RAMÍREZ P, SÁNCHEZ-GUERRERO SA. Therapeutic plasma exchange in Mexico: experience from a single institution. Am J Hematol. 2002;70:16-21. [ Links ]
31. CÓRDOBA JP, LARRARTE C, RUIZ A. Is anticoagulation required in plasmapheresis? A University Hospital Experience in Bogota, Colombia. Transfus Apher Sci. 2013; 48(3):301-5. [ Links ]
32. VINCENT A. Unravelling the pathogenesis of myasthenia gravis. Nat Rev Immunol. 2002; 2: 797-804. [ Links ]
33. HOCH W, MCCONVILLE J, HELMS S, NEWSOM-DAVIS J, MELMS A, VINCENT A. Auto-antibodies to the receptor tyrosine kinase MuSK in patients with myasthenia gravis without acetylcholine receptor antibodies. Nat Med 2001; 7: 365-368. [ Links ]
34. SKEIE GO, APOSTOLSKI S, EVOLI A, GILHUS NE, ILLA I, HARMS L, HILTON-JONES D, MELMS A, VERSCHUUREN J, HORGE HW; EUROPEAN FEDERATION OF NEUROLOGICAL SOCIETIES. Guidelines for treatment of autoimmune neuromuscular transmission disorders. Eur J Neurol. 2010; 17(7):893-902. [ Links ]
35. Randomised trial of plasma exchange, intravenous immunoglobulin, and combined treatments in Guillain-Barre syndrome. Plasma Exchange/Sandoglobulin Guillain-Barre Syndrome Trial Group. Lancet 1997;349:225-230. [ Links ]
36. MCLEOD BC. Therapeutic apheresis: use of human serum albumin, fresh frozen plasma and cryosupernatant plasma in therapeutic plasma exchange. Best Pract Res Clin Haematol. 2006;19(1):157-67. [ Links ]
37. ANAYA F. Manual de aféresis terapéutica basada en la evidencia. Grupo editorial Nefrología de Sociedad Española de Nefrología; 2012:1-210. [ Links ]