Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Acta Neurológica Colombiana
versão impressa ISSN 0120-8748
Acta Neurol Colomb. vol.30 no.3 Bogotá jul./set. 2014
Artículo original
Consenso de expertos de la Asociación Colombiana de Neurología para el tratamiento preventivo y agudo de la migraña
Expert consensus on the preventive and acute treatment of migraine on behalf of the Colombian Association of Neurology
Joe Muñoz(1), Michel Volcy(2), Fidel Sobrino(3), Sergio Ramírez(4), Bernardo Uribe(5), Gustavo Pradilla(6), Mauricio Rueda(7), Yuri Takeuchi(8), Juan Diego Jiménez(9), Jimmy Crump(10), Guillermo Miranda(11), Jesús Diazgranados (12), Carlos Castro(13)
(1) Neurólogo, Epidemiólogo, Hospital Méderi, Clínica Colombia, Universidad del Rosario, Bogotá. Colombia.
(2) Neurólogo, INDOCEN, Universidad de Antioquia, CES, Medellín, Colombia.
(3) Neurólogo, Hospital de Kennedy, Universidad de la Sabana, Bogotá. Colombia.
(4) Neurólogo Hospital Infantil de San José, Fundación Universitaria de Ciencias de la Salud, Clínica Reina Sofía, Bogotá. Colombia.
(5) Neurólogo, Universidad de Manizales, Universidad de Caldas, Manizales. Colombia.
(6) Neurólogo, Universidad Industrial de Santander, Hospital Universitario de Santander, Bucaramanga. Colombia.
(7) Neurólogo, Centro Médico Clínica Bucaramanga, Bucaramanga. Colombia.
(8) Neuróloga Fundación Valle de Lili, Universidad ICESI, Cali. Colombia.
(9) Neurólogo Hospital San Jorge de Pereira, Clínica Comfamiliar Risaralda, Pereira. Colombia.
(10) Centro de investigación neurológica del Caribe. Colombia.
(11) Neurólogo Centro Neurológico del Norte, Clínica del Dolor de Cabeza, Barranquilla. Colombia.
(12) Neurólogo IPS Neurólogos de Occidente, Universidad Libre, Cali. Colombia.
(13) Epidemiólogo, SIIES consultores, Bogotá. Colombia.
Correspondencia: Joe Muñoz: joefer482@yahoo.com
Recibido: 14/06/14. Aceptado: 11/08/14.
RESUMEN
Introducción: La migraña es la cefalea primaria de mayor impacto en la población general; de acuerdo con la información local se calcula que al menos 3 millones de personas en Colombia padecen esta condición, conduciendo esta entidad a alta carga y discapacidad.
Objetivo: Determinar información unificada respecto al tratamiento preventivo y agudo de los pacientes con migraña. Se incluye información del tratamiento de la migraña crónica y su asociación al uso excesivo de analgésicos.
Materiales y métodos: Consenso de expertos mediante metodología virtual Delphi en dos rondas con el grupo total y una con el grupo desarrollador. Se hizo una revisión de la literatura para obtener información destinada al diseño de preguntas con relevancia clínica. Se incluyeron neurólogos de las principales regiones del país.
Resultados: Se debe ofrecer tratamiento preventivo a los pacientes que sufren por lo menos 6 días al mes de dolor de cabeza por migraña durante 6 a 12 meses de acuerdo con las condiciones clínicas de cada paciente. Topiramato, ácido valproico/divalproato de sodio, metoprolol, propranolol, amitriptilina, y flunarizina son sugeridos como medicamentos de primera línea. Respecto al tratamiento agudo en pacientes ambulatorios se recomienda el uso de triptanes orales y subcutáneos, AINEs orales, anti eméticos, combinaciones de medicamentos y derivados de ergotamina. En pacientes en el servicio de urgencias y hospitalizados, las opciones sugeridas son metoclopramida, dexametasona y AINEs parenterales. Los medicamentos preventivos en migraña crónica incluidos en el consenso son onabotulinum toxina tipo A, topiramato, amitriptilina y ácido valpróico/divalproato de sodio. En casos de migraña crónica asociada a uso excesivo de analgésicos se recomienda la suspensión del medicamento usado de manera excesiva, indicándose AINEs, esteroides y triptanes de vida media larga en terapia de transición. La estimulación del nervio occipital es una opción para pacientes refractarios, considerándose una terapia reservada para un equipo interdisciplinario liderado por un neurólogo especializado en el diagnóstico y tratamiento de pacientes con dolor de cabeza.
Conclusiones: Se obtienen recomendaciones y sugerencias del tratamiento agudo y preventivo de los pacientes con migraña. Se presentan recomendaciones para el tratamiento de casos refractarios y del uso excesivo de analgésicos.
PALABRAS CLAVE. Migraña, consenso, Delphi, preventivo, tratamiento agudo (DECS).
SUMMARY
Introduction: Migraine is the primary headache with the highest impact in the general population. According to local information, about 3 million people in Colombia suffer from this neurological condition leading to high burden and disability.
Objective: To provide uniform information regarding the acute and preventive treatment of patients with migraine. Information about chronic migraine, medication overuse was considered.
Materials and methods: Expert consensus by using online Delphi methodology. Three rounds were carried out, the whole group participated in two of them and the developer group in the total number of rounds. A review of the literature was conducted to obtain academic support to design questions with clinical relevance. Neurologists from the main Colombian regions were included.
Results: Preventive treatment should be offered to patients with more than 6 headache days for 6 to 12 months according to individual clinical features. Topiramate, Divalproex sodium/Valproic acid, metoprolol, propranolol, amytriptiline and flunzarizine are indicated for the first line therapy. With regard to acute treatment for out-patients the expert consensus recommends oral and subcutaneous triptans, oral anti-inflammatory non-steroidal drugs (NSAIDs), anti-emetics, combined medications, and ergot derivates. For in-patients the panel recommends metoclopramide, dexamethasone and parenteral NSAIDs. For patients with chronic migraine onabotulinum toxin Type A, topiramate, divalproate sodium/Valproic acid and amytriptiline are considered the medications of choice for this complication of migraine. In cases of medication over use associated to chronic migraine, stopping the overused substance is indicated, prescribing corticosteroids, NSAIDs and long acting triptans as bridge therapy. Occipital nerve stimulation is a second line alternative for specific refractory patients and must be chosen by an interdisciplinary team led by a neurologist specialized in diagnosis and treatment of headache patients.
Conclusions: Main recomendations and suggestions regarding acute and preventive treatment on migraine were obtained. Recomendations with respect to refractory cases and medications overuse headache are shown.
KEY WORDS. Migraine, consensus, Delphi, preventive, acute treatment (MeSH).
INTRODUCCIÓN
La migraña es reconocida como el séptimo generador de discapacidad en el mundo, respondiendo por 3 de cada 100 días perdidos por discapacidad en la población mundial (1). Esta condición representa costos anuales de 286 millones de euros en la comunidad económica Europea, incrementando esta cifra a 1986 millones cuando existe asociación a uso excesivo de analgésicos (2). En Colombia, de acuerdo con las proyecciones poblacionales del DANE (Departamento Nacional de Estadística) y los estudios disponibles, existe una prevalencia de pacientes con migraña entre 3.2 y 9.8% (3, 4), con mayor afectación para el sexo femenino, con una relación aproximada 3/1. Se calcula que existen 3 millones de personas con esta condición, de los cuales aproximadamente un tercio tienen ataques de dolor con una frecuencia que justifica el inicio de un tratamiento preventivo. Actualmente no existe una guía de práctica clínica en Colombia que reúna las condiciones metodológicas necesarias para determinar recomendaciones terapéuticas en migraña.
Al considerar la información disponible sobre el riesgo de progresión de la migraña (5-7), junto con los argumentos mencionados respecto al impacto socioeconómico, se justifica contar con información unificada que permita identificar y tratar pacientes con esta condición de alta importancia en nuestra población. Este consenso presenta las sugerencias terapéuticas para el tratamiento de los pacientes con migraña, junto con los conceptos generales para el abordaje integral (Tabla 1).

MATERIALES Y METODOS
Se realizó un consenso de expertos utilizando el método mixto (Delphi/Nominal) modificado en dos rondas enmascaradas y una presencial. El consenso estuvo conformado por 12 neurólogos integrantes del Capítulo de Cefalea de la Asociación Colombiana de Neurología (ACN), quienes por su formación académica y experiencia fueron seleccionados por el grupo desarrollador.
Procedimiento
El consenso se desarrolló en 4 fases, como se explica en la Figura 1 y se detalla a continuación:
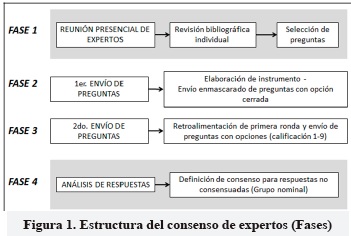
Fase I: se llevó a cabo una reunión con 6 expertos, haciendo una búsqueda y evaluación de la literatura, con el fin de argumentar la selección de preguntas y respuestas, de acuerdo al contexto, desde lo clínico hasta la disponibilidad de tratamientos para el sistema de salud colombiano. Se propusieron 18 preguntas agrupadas en 4 temas (Anexo 1. http://www.acnweb.org/es/acta-neurologica.html).
Fase II: el grupo desarrollador elaboró una hoja de cálculo en Excel con las 18 preguntas, que se adaptaron al sistema de encuestas de Google Drive. Posteriormente fueron enviadas a cada experto (doce). Los expertos seleccionaron las respuestas de cada pregunta (selección múltiple). Para la síntesis de las respuestas se tuvo en cuenta un acuerdo del 90% o mayor para las respuestas afirmativas, mientras que las respuestas que ningún experto escogió o que fueron elegidas por menos del 10% fueron apartadas para la segunda ronda. Las preguntas 2 y 15 fueron apartadas de la segunda ronda por haber un acuerdo total en sus respuestas.
Fase III: se estructuró una matriz con los resultados de la segunda ronda, que fueron enviados a todos los expertos para su retroalimentación. Se elaboró un nuevo instrumento en el que cada respuesta tenía la opción de selección 1 a 9, donde 1 significa extremadamente inapropiado (un tratamiento nunca usado), 2 y 3 usualmente inapropiado (un tratamiento raramente usado), 4, 5 y 6 equívoco (es el tratamiento de segunda opción que a veces se usa), 7 y 8 usualmente apropiado (es el tratamiento de primera opción frecuentemente usado) y 9 extremadamente apropiado (es la opción de tratamiento). Este cuestionario también se envió a cada experto de forma enmascarada.
Fase IV: una vez recibidas las respuestas, se analizó la información con medianas y rangos intercuartílicos (RIQ). Las opciones puntuadas con medianas y RIQ entre 1-3 y 7-9 se consideraron consensuadas y las restantes se presentaron en el grupo nominal para definir consenso.
RESULTADOS
El promedio de edad de los expertos fue de 50 ± 9.3 años, la experiencia en años se categorizó de la siguiente forma: 1 (8.3%) tenía entre 1 y 5 años de experiencia, 1 (8.3%) entre 6 y 10 años, 4 (33.3%) entre 11 y 15 años, 1 (8.3%) entre 16 y 20 años, 3 (25%) de 21 y 25 años, y finalmente 2 sujetos (16.6%) entre 31 y 35 años de experiencia. Todos pertenecen a la Asociación Colombiana de Neurología (ACN). Se presentaron 18 preguntas, con un total 109 opciones que fueron evaluadas individualmente por cada experto de manera enmascarada. De estas, 33 (30.2%) fueron separadas una vez finalizó la primera ronda y serán recomendadas como primera línea (Anexo 2. http://www.acnweb.org/es/acta-neurologica.html).
Tratamiento preventivo en migraña episódica
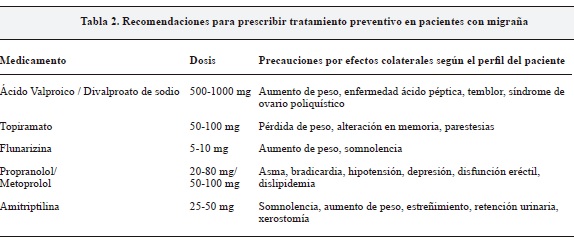
El tratamiento preventivo tiene por objetivo disminuir la frecuencia de los días de dolor, la intensidad de los ataques, el uso de medicamentos de fase aguda y la mejoría de la calidad de vida de los pacientes con migraña. La elección del medicamento debe sustentarse en el perfil de cada paciente (Tabla 2).
Indicaciones y duración: se sugiere iniciar el tratamiento preventivo en aquellos pacientes que tengan 6 días/mes o más de dolor por ataques de migraña (cada día se define como un episodio de dolor por migraña que dura entre 4 y 24 horas) de acuerdo con los criterios de la asociación internacional de dolor de cabeza (ICHD B 3) (8) (Tabla 3). Otras consideraciones pueden ser tenidas en cuenta (Tabla 4). La duración sugerida para el tratamiento es de 6 meses para pacientes sin comorbilidades. Para pacientes con recaída luego de suspender tratamiento, con alteraciones afectivas concomitantes (depresión ansiedad), migraña crónica, trastornos de personalidad, pacientes con uso excesivo de analgésicos y fibromialgia, se recomienda un tratamiento de 12 meses de duración.


Medicamentos de primera línea
Bloqueadores receptor B
- Propranolol: En dosis de 20-80 mg al día ha mostrado eficacia en ensayos clínicos comparados con placebo y en estudios observacionales. Los efectos colaterales frecuentes son fatiga, depresión, disminución en la capacidad de ejercicio por cambio en la frecuencia cardíaca (9).
- Metoprolol en dosis de 50-100 mg al día. Al igual que el Propranolol se cuenta con evidencia que muestra eficacia en prevención de migraña. Los efectos adversos son menos frecuentes en los pacientes que toman metoprolol debido a la selectividad por el receptor B1 (9,10).
Neuromoduladores
- Ácido valproico / divalproato de sodio: Dosis de 500mg - 1g han mostrado una reducción de 66% vs. 16% en la reducción de la frecuencia de crisis al comparar con el placebo. El porcentaje promedio de reducción, mayor al 50% de las crisis, se dio en el 45% de los pacientes. En estos estudios no se encontró beneficio al indicar dosis mayores a 1000 mg (11,12). Los efectos colaterales más frecuentes son sensación de vértigo, nauseas, temblor y aumento de peso.
- Topiramato: En dosis de 50-100 mg ha mostrado reducción de crisis/mes de 5.26 a 2.6 desde la cuarta semana de tratamiento, mostrando una diferencia estadísticamente significativa al comparar con el placebo (13). Estos hallazgos fueron corroborados en un estudio de 487 pacientes, en los cuales la dosis de 50 mg alcanzó una disminución del 50% de crisis en el 35,9% de los pacientes y en el 54% de los que recibieron la dosis de 100 mg (14). Los pacientes tratados con Topiramato describen disminución de peso, parestesias, nauseas, anorexia, disgeusia y alteración en memoria; sin embargo, este síntoma se presenta con mayor incidencia cuando las dosis son mayores a 100 mg.
Bloqueadores de canales de calcio
- Flunarizina: en dosis de 5-10 a mg. La eficacia de flunarizina está apoyada en estudios de meta análisis, que muestran una reducción de las crisis estadísticamente significativa al comparar con el placebo. En esta revisión los efectos colaterales más frecuentes fueron aumento de peso y somnolencia con 16,5 y 20,5% respectivamente (15). Los pacientes tratados con flunarizina alcanzan una reducción equivalente de crisis al comparar con dosis terapéuticas de topiramato (66,7% vs. 72,7% respectivamente p=0.593) (16).
Modificadores de noradrenalina y serotonina
- Amitriptilina: en dosis de 10-60 mg alcanza una reducción mayor al 50% en el 55.3% de los pacientes tratados vs. 34% de los pacientes que recibieron placebo (p 0.05). Se describe una reducción en la frecuencia de los ataques del 70% en un cuarto de los individuos. Los efectos colaterales más frecuentes con amitriptilina son el aumento de peso, xerostomía, somnolencia y retención urinaria (17,18).
- Venlafaxina: se sugiere en dosis de 75 a 150 mg al día. Con este medicamento se describen nauseas, epigastralgia y aumento de peso en menor proporción si en la práctica clínica se compara con tricíclicos (19).
Otros medicamentos
Candesartán en dosis de 16 a 32 mg es equivalente en eficacia al compararse con propranolol con un perfil de tolerabilidad adecuado (20). Otros medicamentos complementarios son la Riboflavina en dosis de 200 mg/día y magnesio 200 mg día.
Tratamiento agudo
Esta estrategia terapéutica busca disminuir la duración y intensidad, junto con la severidad, de los síntomas acompañantes de un episodio de migraña definido de acuerdo a los criterios de la Asociación Internacional de Dolor de cabeza (8) (Tabla 1). Adicionalmente tiene como objetivo disminuir el número de visitas al servicio de urgencias y propender por un manejo farmacológico adecuado en estos servicios cuando el paciente requiera ser tratado en este escenario. Se recomienda tratamiento temprano, 2 horas luego del inicio de los síntomas de migraña.
Medicamentos de uso ambulatorio no específicos
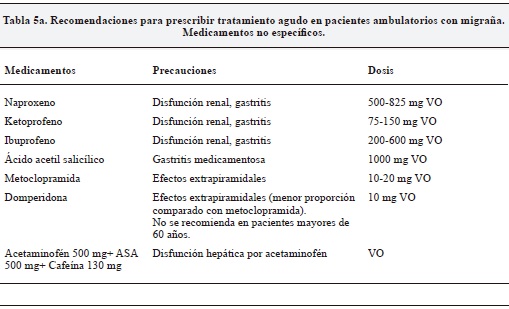
- Anti inflamatorios no esteroideos (AINEs): los medicamentos AINEs disminuyen el proceso inflamatorio a partir de la reducción de prostaglandinas por inhibición de la ciclo oxigenasa 1-2. Los AINEs disponibles en Colombia que se recomiendan para el tratamiento de crisis de migraña son el naproxeno (20), el ketoprofeno (21), el ibuprofeno (22), y el ácido acetil salicílico que al combinarse con metoclopramida 10 mg presenta mejoría significativa en la intensidad de náuseas y emesis (23). En todos los casos se recomienda tener precaución por la afectación gástrica y renal causada por este tipo de medicamentos (Tabla 5a). Los AINEs parenterales por vía intramuscular se sugieren como una alternativa de rescate luego de que se note ineficacia con los tratamientos orales.
- Anti eméticos: el uso de metoclopramida en dosis de 10-20 mg y de domperidona en dosis de 10 mg combinada con Acetaminofén han mostrado ser equivalente en eficacia a dosis terapéuticas de sumatriptan (24,25). Estos pueden prescribirse asociados a otros medicamentos de fase aguda para disminuir la severidad de náuseas y vómito (26).
- Combinaciones de medicamentos: la combinación de Acetaminofén 500 mg, aspirina 500 mg y cafeína 130 mg tiene resultados equivalentes en eficacia a 400 mg VO de ibuprofeno. Ambos casos cuentan con una superioridad estadísticamente significativa al compararlos con un placebo (27).
Medicamentos de uso ambulatorio específicos
- Triptanes: son medicamentos agonistas 5-HT1B/1D /1F, mediante este mecanismo de acción generan vaso constricción, compensando la vasodilatación descrita en los ataques de migraña. También disminuyen la neuroinflamación al modificar receptores pre-sinápticos que reducen la liberación de sustancias inflamatorias en el espacio inter sináptico (28, 29). La eficacia en el control del dolor 2 horas post tratamientos, y del riesgo de recurrencias luego de 24 horas está demostrada mediante resultados de meta análisis. Se encuentra mayor eficacia para un rápido control del dolor con sumatriptan, con mayor riesgo de recurrencia a 24 horas; esto se explica por el rápido inicio de la acción y por la vida media corta. Este efecto es más prominente en la presentación subcutánea del medicamento. Estos estudios han mostrado menor eficacia en el control rápido del dolor en los pacientes tratados con naratriptán, así como un menor riesgo de recurrencia. Esto se explica también por la vida media más prolongada con pico de acción tardío (30, 31, 32). Los resultados mencionados permiten sugerir el uso de triptanes de vida media corta en pacientes con dolor de rápida instauración y los de vida media larga en pacientes de lenta instauración y larga duración de ataques (33). Aunque los seguimientos de bases de datos no han mostrado efectos colaterales severos, este tipo de medicamentos está contraindicado durante la gestación (34). Debido a al aumento inter sináptico de serotonina se debe tener precaución al prescribir este tipo de medicamentos en pacientes que reciban inhibidores de recaptación de serotonina (35). Este grupo de medicamentos se asocia a un alto riesgo de aparición de cefalea por uso excesivo de analgésicos; este es un riesgo mayor al compararse con AINEs (36). Los triptanes disponibles en Colombia son naratriptán tabletas, zolmitriptán, spray nasal, sumatriptan en presentación ampollas SC y tabletas con o sin combinación con naproxeno (Tabla 5b).
- Ergotamínicos: este tipo de medicamentos está disponible en Colombia en presentación combinada con cafeína, se sugiere para pacientes con ataques de larga duración y alto riesgo de recurrencia. Igual que los triptanes, generan riesgo de cefalea por uso excesivo de analgésicos. Por su mecanismo de acción, que genera vaso constricción, se debe restringir su prescripción en pacientes con fenómeno de Raynaud, hipertensión arterial, embarazo y lactancia (37, 38) (Tabla 5b).

Medicamentos de uso hospitalario en el servicio de urgencias
- AINEs parenterales: Ketorolaco en dosis IM-IV de 30 - 60 mg. tiene equivalencia en control de dolor al compararlo con meperidina (medicamento no recomendado en migraña) en dosis terapéuticas y superioridad al compararlo con sumatriptan intra nasal (39). Diclofenaco 75 mg IM muestra una eficacia comparativa con opioides a dosis terapéuticas, alcanzando 80% de pacientes libres de dolor 2 horas post tratamiento (40). Aunque no existe evidencia en estudios comparados con placebo o con otros medicamentos con indicación similar, el consenso sugiere el uso de ketoprofeno EV en este tipo de pacientes (Tabla 6).
- Esteroides: se sugiere el uso de dexametasona, la cual tiene efectos principalmente en la disminución de recurrencias de ataques de dolor a 24 y 72 horas (RR = 0.71; 95% CI = 0.59-0.86); para prevenir un ataque se calculó un NNT de 10 (41). Su eficacia tiene mayor impacto clínico cuando se usa combinado con otros medicamentos.
- Anti eméticos: el uso de metoclopramida ha mostrado disminución del dolor y de los síntomas gastrointestinales acompañantes de los ataques de migraña con una eficacia comparable al ketorolaco y con una superioridad estadísticamente significativa al compararlo con divalproato de sodio parenteral. Debe vigilarse la aparición de síntomas extrapiramidales especialmente acatisia la cual se reporta en el 6% de los pacientes tratados (42).
- Dipirona (metamizol): en dosis de 1-2 g ha demostrado superioridad al comparar con placebo en pacientes con ataque agudo de migraña (43).

Tratamiento preventivo en migraña crónica
La migraña crónica corresponde a cefalea más de 15 días por mes, de los cuales al menos 8 días tienen características de migraña. Puede estar o no asociada a uso excesivo de analgésicos (8) (Tabla 7).

Opciones terapéuticas preventivas
- Toxina botulínica tipo A (Onabotulinum Toxina A): en el análisis agrupado de los estudios PREEMPT 1 y 2 con 1,384 pacientes con dosis 155-195 U repartidas en 31 puntos, se observó una reducción en el número de días de cefalea comparada frente a placebo (-8,4 frente a -6,6 días; p < 0,001), y también una reducción de los episodios de cefalea (-5,2 frente a -4,9; p = 0,009) (44). Los efectos clínicos favorables se mantienen en las observaciones luego de 5 ciclos de tratamiento (56 semanas) al comparar con los pacientes que recibieron 2 ciclos de placebo y continuaron con 3 ciclos de tratamiento activo. Los efectos colaterales de mayor incidencia son: dolor cervical (4.3%), debilidad muscular (1.6%), dolor en el sitio de dolor (2.1%) y blefaroptosis (1.9%) (45). Por ausencia de evidencia, estos efectos terapéuticos no son transferibles a abobotulinum toxina.
- Topiramato: un estudio en 306 pacientes con dosis de 100 mg demostró una diferencia estadísticamente significativa en el porcentaje de pacientes que alcanzaron una reducción mayor al 25% en frecuencia de días de migraña al comparar placebo vs topiramato 68.6% vs 51.6% p = .005 respectivamente. En este mismo estudio, el desenlace de mejoría, mayor al 50%, mostró tendencia a la superioridad de topiramato vs. placebo pero no alcanzó significancia estadística (46). El análisis de los días de dolor de cabeza por migraña mostró una mayor reducción en los pacientes tratados con topiramato vs. placebo (-5.6 vs -4.1, respectivamente p= .032) (47).
- Amitriptilina: en un estudio observacional con dosis de 25-50 mg se mostró una reducción mayor al 50% en los días de dolor en 72% de los pacientes; en 71% de las dosis de medicamentos abortivos de los pacientes estudiados, se presentó somnolencia y aumento de peso en más de la mitad del grupo tratado (48).
- Divalproato de sodio: en 57 pacientes (14 con migraña crónica) asignados a recibir Toxina botulínica 100 U o divalproato de sodio 500 mg o se evidenció una mejoría del 50% en 57.1% vs. 50.0% respectivamente (49).
Migraña crónica y uso excesivo de analgésicos
Se recomienda el retiro del medicamento tomado de manera excesiva en terapia de transición. Para disminuir la cefalea de rebote es posible prescribir prednisona 60 mg/día por 2 días, 40 mg/día por 2 días y 20 mg/día por 2 días. Otras alternativas son los AINEs orales, naratriptán 2.5 mg 2 veces al día, junto con educación en todos los casos (50). Se recomienda hospitalización en pacientes sin respuesta al tratamiento ambulatorio, comorbilidades psiquiátricas no controladas o uso excesivo de opioides, situación en la que se debe realizar un retiro escalonado de estos medicamentos.
Las opciones sugeridas en el tratamiento hospitalario son: ketorolaco (39), dipirona (43), dexametasona (51, 52), y metoclopramida (51). Otras alternativas sugeridas son el haloperidol y el sulfato de magnesio; el primero en dosis de 0.1 a 0.5 mg IV al día (52), vigilando la aparición de efectos colaterales extrapiramidales y cambios en el ritmo cardiaco. Por tal razón se recomienda realización de un electrocardiograma para corroborar el valor normal del segmento QT. El segundo se sugiere en dosis de 2 g, indicado para pacientes con migraña con aura, teniendo precaución frente a la aparición de debilidad muscular y depresión respiratoria (53) (Tabla 6).
Apéndice: Intervenciones complementarias en el tratamiento preventivo de migraña.
Bloqueos periféricos de nervios extracraneales:
corresponden a bloqueos en ramas terminales del nervio trigémino y ramas terminales de C2, C3. Se incluyen el nervio occipital mayor, el nervio aurículo temporal, el nervio occipital menor, el tercer nervio, el nervio supratroclear, el nervio infra y supra orbitario. Además de tratamiento complementario, los bloqueos están indicados en pacientes con cefalea en racimos, hemicrania continua, cefalea cervicogénica, cefalea crónica persistente de novo y en neuralgias extracraneales. Se sugiere el uso de lidocaína o bupivacaina. Es una alternativa terapéutica útil en pacientes embarazadas utilizando lidocaína (categoría FDA B) (54).
Estimulación del nervio occipital: este procedimiento ha sido estudiado en pacientes con migraña crónica comparando un grupo activo vs. estimulación ficticia a la semana 12. El grupo con estimulación alcanzó una diferencia estadísticamente significativa en mejoría mayor al 30% comparada con la línea de base (p: 0.01). Este mismo estudio mostró una reducción significativa en días/mes de dolor de cefalea (p:0.008) y discapacidad asociada a migraña, (p:0.001) (55). Es un procedimiento reservado para neurólogos expertos en el diagnóstico y tratamiento de pacientes con dolor de cabeza.
Biofeedback-neurofeedback: esta intervención ha mostrado una reducción en la frecuencia de las crisis mayor al 50% en el 70% de los pacientes estudiados, mostrando efecto sostenido luego de 14.5 meses de la intervención (56). Es una alternativa de tratamiento recomendado en pacientes pediátricos y en mujeres embarazadas (57, 58).
CONCLUSIÓN
Este consenso constituye el primer documento formal respecto a las opciones de tratamiento agudo y preventivo de la migraña en Colombia. La información contenida coincide en alto porcentaje con las recomendaciones de las guías internacionales (59). Si bien se determinan algunos lineamientos específicos del tratamiento de individuos con migraña, esta información debe ser el punto de partida para el establecimiento de procesos metodológicos que establezcan recomendaciones basadas en evidencia.
Conflicto de intereses
Los autores declaran no tener conflicto de intereses.
REFERENCIAS
1. VOS TV, FLAXMAN AD, NAGHAVI M, LOZANO R, MICHAUD C ET AL Years lived with disability (YLDs) for 1160 sequelae of 289 diseases and injuries 1990-2010: a systematic analysis for the Global Burden of Disease Study 2010 Lancet. 2012; 380:2163-96. [ Links ]
2. OLESSEN J, GUSTAVSSON A, SVENSSON M, WITTCHEN H-U E AND JONSSON B On Behalf Of The Cdbe2010 Study Group* And The European Brain Council. The Economic Cost Of Brain Disorders In Europe. European Journal Of Neurology. 2012; 19:155-162. [ Links ]
3. MORILLO LE, ALARCÓN F, ARANAGA N, AULET S, CHAPMAN E, ET AL. Prevalence Of Migraine In Latin America. Headache. 2005; 45:106- 117. [ Links ]
4. PRADILLA G, LÉON-SARMIENTO FE, VESGA B Y GRUPO GENECO. Estudio Neuroepidemiológico Nacional (Epineuro) Colombiano. Rev Panam Salud Pública. 2003; 14:104- 111. [ Links ]
5. KRUIT MC, VAN BUCHEM MA, LAUNER LJ, TERWINDT GM, FERRARI MD. Migraine Is Associated With An Increased Risk Of Deep White Matter Lesions, Subclinical Posterior Circulation Infarcts And Brain Iron Accumulation: The Population-Based Mri Camera Study. Cephalalgia. 2010; 30:129-136. [ Links ]
6. KRUIT MC, LAUNER LJ, OVERBOSCH J, VAN BUCHEM MA, FERRARI MD. Iron Accumulation In Deep Brain Nuclei In Migraine: A Population-Based Magnetic Resonance Imaging. Cephalalgia. 2009; 29:351-359. [ Links ]
7. FUMAL A, LAUREYS S, DI CLEMENTE L, BOLY M, BOHOTIN V, VANDENHEEDE M, ET AL. Orbitofrontal cortex involvement in chronic analgesic overuse headache evolving from episodic migraine. Brain. 2006; 129:543-550. [ Links ]
8. Headache Classification Committee of the International Headache Society (IHS) The International Classification of Headache Disorders, 3rd edition (beta version) Cephalalgia. 2013; 33: 629-808. [ Links ]
9. KANGASNIEMI P, HEDMAN C. Metoprolol and propranolol in the prophylactic treatment of classical and common migraine. A double-blind study. Cephalalgia. 1984; 4:91-96. [ Links ]
10. OLSSON JE, BEHRING HC, FORSSMAN B, ET AL. Metoprolol and propranolol in migraine prophylaxis: a double-blind multicenter study. Acta Neurol Scand. 1984; 70:160-168. [ Links ]
11. KANIECKI RG. A comparison of divalproex with propranolol and placebo for the prophylaxis of migraine without aura. Arch Neurol. 1997; 54:1141-1145. [ Links ]
12. KLAPPER J, on behalf of the Divalproex Sodium in Migraine Prophylaxis Study Group. Divalproex sodium in migraine prophylaxis: a dose-controlled study. Cephalalgia. 1997; 17:103-108. [ Links ]
13. MEI D, CAPUANO A, VOLLONO C, EVANGELISTA M, FERRARO D, TONALI D, TRAPANI G. Topiramate in migraine prophylaxis: a randomised double-blind versus placebo study. Neurol Sci. 2004; 25:245-250. [ Links ]
14. SILBERSTEIN SD, NETO W, SCHMITT J, JACOBS D. Topiramate in migraine prevention: results of a large controlled trial. Arch Neurol. 2004; 61:490-495. [ Links ]
15. HERAULT L, CARDONA A, OSPINA E, CARRILLO E. Eficacia de flunarizina en la profilaxis de migraña Revisión metaanalítica de la literatura. Acta Neurol Colomb. 2003;19:54-62. [ Links ]
16. LUO N, DI W, ZHANG A, WANG Y, DING M, QI W, ET AL. A randomized, one-year clinical trial comparing the efficacy of topiramate, flunarizine, and a combination of flunarizine and topiramate in migraine prophylaxis. Pain Med. 2012; 13:80-86. [ Links ]
17. GOMERSALL JD, STUART A. Amitriptyline in migraine prophylaxis: changes in pattern of attacks during a controlled clinical trial. J Neurol Neurosurg Psychchiatry. 1973; 36:684-690. [ Links ]
18. COUCH JR, HASSANEIN RS. Amitriptyline in migraine prophylaxis. Arch Neurol. 1979; 36:695-699. [ Links ]
19. OZYALCIN SN, TALU GK, KIZILTAN E, YUCEL B, ERTAS M, DISCI R. The efficacy and safety of venlafaxine in the prophylaxis of migraine. Headache. 2005; 45:144-152. [ Links ]
20. LAW S, DERRY S, MOORE RA. Naproxen with or without an antiemetic for acute migraine headaches in adults. Cochrane Database of Systematic Reviews 2013, Issue 10. Art. No.: CD009455. [ Links ]
21. DIB M, MASSIOU H, WEBER M, HENRY P, GARCIA-ACOSTA S, BOUSSER MG; Bi-Profenid Migraine Study Group. Efficacy of oral ketoprofen in acute migraine: a double-blind randomized clinical trial. Neurology. 2002, 11; 58:1660-5. [ Links ]
22. RABBIE R, DERRY S, MOORE RA. Ibuprofen with or without an antiemetic for acute migraine headaches in adults. Cochrane Database of Systematic Reviews 2013, Issue 4. Art. No.: CD008039. [ Links ]
23. KIRTHI V, DERRY S, MOORE RA. Aspirin with or without an antiemetic for acute migraine headaches in adults. Cochrane Database of Systematic Reviews 2013, Issue 4. Art. No.: CD008041. [ Links ]
24. ELLIS GL, DELANEY J, DEHART DA, OWENS A. The efficacy of metoclopramide in the treatment of migraine headache. Ann Emerg Med. 1993; 22: 191-195. [ Links ]
25. DOWSON A, BALL K, HAWORTH D. Comparison of a fixed combination of domperidone and paracetamol (Domperamol) with sumatriptan 50 mg in moderate to severe migraine: a randomised UK primary care study. Curr Med Res Opin. 2000; 16:190-7. [ Links ]
26. EVERS S, AFRA J, FRESE A, GOADSBY PJ, LINDE M, MAY A, SÁNDOR PS; European Federation of Neurological Societies. EFNS guideline on the drug treatment of migraine - revised report of an EFNS task force. European Journal of Neurology. 2009; 16:968-981. [ Links ]
27. GOLDSTEIN JL, HAGEN M, GOLD M. Results of a multicenter, double-blind, randomized, parallel-group, placebo-controlled, single-dose study comparing the fixed combination of acetaminophen, acetylsalicylic acid, and caffeine with ibuprofen for acute treatment of patients with severe migraine. Cephalalgia. 2014, Apr, 14. De próxima aparición en Epub. [ Links ]
28. BUZZI MG, MOSKOWITZ MA, SHIMIZU T, HEATH HH. Dihydroergotamine and sumatriptan attenuatelevels of CGRP in plasma in rat superior sagittal sinus during electrical stimulation of the trigeminal ganglion. Neuropharmacology. 1991; 30:1193-1200. [ Links ]
29. BURSTEIN R, COLLINS B, BAJWA Z, JAKUBOWSKI M. Triptan therapy can abort migraine attacks if given before the establishment or in the absence of cutaneous allodynia and central sensitization: Clinical and preclinical evidence. Headache. 2002; 42:390-391. [ Links ]
30. EDWARDS SJ, CLARKE MJ, WORDSWORTH S, BORRILL J. Indirect comparisons of treatments based on systematic reviews of randomised controlled trials. Int J Clin Pract. 2009; 63:832-3. [ Links ]
31. PASCUAL J, MATEOS V, ROIG C, SANCHEZ-DEL-RIO M, JIMÉNEZ D. Marketed Oral Triptans in the Acute Treatment of Migraine: A Systematic Review on Efficacy and Tolerability. Headache. 2007; 47:1152-1168. [ Links ]
32. FERRARI MD, GOADSBY PJ, ROON KI & LIPTON RB. Triptans (serotonin, 5-HT1B/1D agonists) in migraine: detailed results and methods of a meta-analysis of 53 trials. Cephalalgia. 2002; 22:633-658. [ Links ]
33. GLADSTONE JP, DODICK DW. Acute migraine: which triptan? Practical Neurology. 2004; 4: 6-19 [ Links ]
34. NEZVALOVÁ-HENRIKSEN K, SPIGSET O, MD, NORDENG H. Triptan Exposure During Pregnancy and the Risk of Major Congenital Malformations and Adverse Pregnancy Outcomes: Results From The Norwegian Mother and Child Cohort Study. Headache. 2010; 50:563-575. [ Links ]
35. EVANS RW, TEPPER SJ, SHAPIRO RE, SUN-EDELSTEIN S, MD; TIETJEN GE. The FDA Alert on Serotonin Syndrome With Use of Triptans Combined With Selective Serotonin Reuptake Inhibitors or Selective Serotonin-Norepinephrine Reuptake Inhibitors: American Headache Society Position Paper. Headache. 2010; 50:1089-1099. [ Links ]
36. LIPTON RB, SERRANO D, NICHOLSON RA, BUSE DC, RUNKEN MC, REED ML. Impact of NSAID and Triptan use on developing chronic migraine: results from the American Migraine Prevalence and Prevention (AMPP) study. Headache. 2013; 53:1548-63. [ Links ]
37. TFELT-HANSEN P, SAXENA PR, DAHLOÅNF C, ET AL. Ergotamine in the acute treatment of migraine. A review and European consensus. Brain. 2000; 123:9-18. [ Links ]
38. EVERS S, GRALOW I, BAUER B, ET AL. Sumatriptan and ergotamine overuse and drug-induced headache: a clinicoepidmiologic study. Clin Neuropharmacol. 1999; 22:201-206. [ Links ]
39. TAGGART E, DORAN S, KOKOTILLO A, CAMPBELL S, VILLA-ROEL C, ROWE BH. Ketorolac in the Treatment of Acute Migraine: A Systematic Review. Headache. 2013; 53:277-287. [ Links ]
40. ENGINDENIZ ZL, DEMIRCAN C, KARLI N, ARMAGAN E, BULUT M, AYDIN T, ZARIFOGLU M. Intramuscular tramadol vs. diclofenac sodium for the treatment of acute migraine attacks in emergency department: a prospective, randomised, double-blind study. J Headache Pain. 2005; 6:143-8. [ Links ]
41. HUANG Y, CAIA X,*, SONG X, TANG H, HUANG Y, XIE S, HU Y. Steroids for preventing recurrence of acute severe migraine headaches: a meta-analysis. European Journal of Neurology. 2013; 20:1184-1190. [ Links ]
42. FRIEDMAN BW, GARBER L, YOON A, SOLORZANO C, WOLLOWITZ A, ESSES D, BIJUR PE, GALLAGHER J. Randomized trial of IV valproate vs metoclopramide vs ketorolac for acute migraine. Neurology. 2014; 82:976-983. [ Links ]
43. BIGAL ME, BORDINI CA, TEPPER SJ, SPECIALI JG. Intravenous dipyrone in the acute treatment of migraine without aura and migraine with aura: a randomized, double blind, placebo controlled study. Headache. 2002; 42:862-71. [ Links ]
44. DODICK DW, TURKEL CC, DEGRYSE RE, AURORA SK, SILBERSTEIN SD, LIPTON RB, ET AL. OnabotulinumtoxinA for treatment of chronic migraine: pooled results from the double-blind, randomized, placebo-controlled phases of the PREEMPT clinical program. Headache. 2010; 50:921-36. [ Links ]
45. AURORA SK, DODICK DW, DIENER H-C, DEGRYSE RE, TURKEL CC, LIPTON RB, SILBERSTEIN SD. OnabotulinumtoxinA for chronic migraine: efficacy, safety, and tolerability in patients who received all five treatment cycles in the PREEMPT clinical program. Acta Neurol Scand. 2014; 129:61-70. [ Links ]
46. SILBERSTEIN S1, LIPTON R, DODICK D, FREITAG F, MATHEW N, BRANDES J, BIGAL M, ASCHER S, MOREIN J, WRIGHT P, GREENBERG S, HULIHAN J. Topiramate treatment of chronic migraine: a randomized, placebo-controlled trial of quality of life and other efficacy measures. Headache. 2009; 9:1153-62. [ Links ]
47. SILBERSTEIN SD, LIPTON RB, DODICK DW, FREITAG FG, RAMADAN N, MATHEW N, BRANDES JL, BIGAL M, SAPER J, ASCHER S, ET AL. Efficacy and safety of topiramate for the treatment of chronic migraine: a randomized, double-blind, placebo-controlled trial. Headache. 2007; 47:170-80. [ Links ]
48. MAGALHÃES E, MENEZES C, CARDEAL M, A MELO A. Botulinum toxin type A versus amitriptyline for the treatment of chronic daily migraine. Clinical Neurology and Neurosurgery. 2010; 12:463-466. [ Links ]
49. BLUMENFELD, AM, SCHIM JD, CHIPPENDALE T. Botulinum Toxin Type A and Divalproex Sodium for Prophylactic Treatment of Episodic or Chronic Migraine. Headache. 2008; 48:210-220. [ Links ]
50. KRYMCHANTOWSKI AV, MOREIRA PF. Out-patient detoxification in chronic migraine: comparison of strategies. Cephalalgia. 2003; 23:982-93. [ Links ]
51. TRUCCO ML, MEINERI P, RUIZ L, GIONCO M. Medication overuse headache: withdrawal and prophylactic therapeutic regimen. Headache. 2010; 50:989-97. [ Links ]
52. MONZILLO PH. , PANEMOTO PH, COSTA AR, SANVITO WL. Tratamento Agudo Da Crise De Enxaqueca Refratária Na Emergencia Estudo Comparativo Entre Dexametasona E Haloperidol Resultados preliminares. Arq Neuropsiquiatr. 2004; 62(2-B):513-518. [ Links ]
53. CHOI H, PARMAR N. The use of intravenous magnesium sulphate for acute migraine: meta-analysis of randomized controlled trials. Eur J Emerg Med. 2014; 21:2-9. [ Links ]
54. BLUMENFELD A, ASHKENAZI A, NAPCHAN U, BENDER SD, KLEIN BC, BERLINER R, AILANI J, SCHIM J, FRIEDMAN DI, CHARLESTON L 4TH, YOUNG WB, ROBERTSON CE, DODICK DW, SILBERSTEIN SD, ROBBINS MS. Expert consensus recommendations for the performance of peripheral nerve blocks for headaches-a narrative review. Headache. 2013; 53(3):437-46. [ Links ]
55. SILBERSTEIN SD, DODICK DW, SAPER J, HUH B, SLAVIN KV, SHARAN A, REED K, NAROUZE S, MOGILNER A, GOLDSTEIN J, TRENTMAN T, VAISMA J, ORDIA J, WEBER P, DEER T, LEVY R, DIAZ RL, WASHBURN SN, MEKHAIL N. Safety and efficacy of peripheral nerve stimulation of the occipital nerves for the management of chronic migraine: results from a randomized, multicenter, double-blinded, controlled study. Cephalalgia. 2012, 32(16):1165-79. [ Links ]
56. STOKES DAL, LAPPIN MS. Neurofeedback and biofeedback with 37 migraineurs: a clinical outcome study. Behav Brain Funct. 2010; 2:9-15. [ Links ]
57. Behavioral treatment of migraine in children and adolescents. Baumann RJ. Paediatr Drugs. 2002; 4:555-61. [ Links ]
58. AIROLA G, ALLAIS G, CASTAGNOLI GABELLARI I, ROLANDO S, MANA O, BENEDETTO C. Non-pharmacological management of migraine during pregnancy. Neurol Sci. 2010; 31 Suppl 1:S63-5. [ Links ]
59. SILBERSTEIN SD, HOLLAND S, FREITAG F, DODICK DW, ARGOFF C, ASHMAN E. Evidence-based guideline update: Pharmacologic treatment for episodic migraine prevention in adults: Report of the Quality Standards Subcommittee of the American Academy of Neurology episodic migraine prevention in adults: Report of the Quality Evidence-based guideline update: Pharmacologic treatment for Neurology 2012; 78:1337. [ Links ]













