Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Acta Neurológica Colombiana
Print version ISSN 0120-8748
Acta Neurol Colomb. vol.31 no.3 Bogotá July/Set. 2015
Caso Clínico
Caídas frecuentes y neuroimágenes en paciente con parálisis supranuclear progresiva. Presentación de caso y revisión de la literatura
Frequent falls Neuroimaging in a patient with Progressive Supranuclear Palsy
Sergio Francisco Ramírez (1), Ángel Basilio Corredor Quintero (2), Adrián Camilo Zamora (3)
(1) Neurólogo, especialista en Neurofisiología Clínica, Hospital Infantil Universitario de San José, Bogotá, Colombia.
(2) Residente de IV año de Neurología, Fundación Universitaria de Ciencias de la Salud, Hospital Infantil Universitario de San José, Bogotá, Colombia.
(3) Residente de IV año de Neurología, Universidad del Bosque, Fundación Santa Fe de Bogotá. Bogotá, Colombia.
Recibido: 11/03/15. Aceptado: 14/07/15.
Correspondencia: Adrián Camilo Zamora: adrianzamora707@gmail.com
Resumen
Las caídas en los adultos mayores son comunes, peligrosas y frecuentemente incapacitantes. Con frecuencia son multifactoriales y requieren un amplio abordaje diagnóstico. Las demencias, la enfermedad de Parkinson idiopática (EP), la enfermedad cerebrovascular y las neuropatías se encuentran entre las condiciones neurológicas que con mayor frecuencia se asocian a caídas. Sin embargo, cuando estas se presentan con recurrencia en el contexto de un síndrome parkinsoniano, particularmente al inicio de la enfermedad, deben sugerir el diagnóstico de una parálisis supranuclear progresiva (PSP). Esta entidad es de diagnóstico esencialmente clínico; sin embargo, dado su pronóstico sombrío, se realizan imágenes por resonancia magnética (IRM) de cerebro a todos los pacientes para excluir otros diagnósticos alternativos y buscar hallazgos característicos de PSP. Estos son, principalmente, atrofia del mesencéfalo, borramiento de la sustancia nigra, atrofia del putamen y atrofia con aumento de la señal del globo pálido.
Se presenta a continuación el caso de un paciente adulto mayor que presentaba demencia y parkinsonismo refractario a levodopa, con caídas frecuentes, en quien la realización de una resonancia magnética sirvió para aclarar el diagnóstico al evidenciar los hallazgos típicos de PSP. Además, se hace una breve revisión de los principales hallazgos con imágenes, de demencias parkinsonianas, y la prevención de caídas en estos pacientes.
Palabras clave: Caídas recurrentes, imágenes por resonancia magnética, parálisis supranuclear progresiva, parkinsonismo (DECS).
Summary
Falls in the elderly are common, dangerous and often disabling. They are often multifactorial and require extensive diagnostic approach. Dementia, Idiopathic Parkinson's Disease, cerebrovascular disease and neuropathies are among the most frequent neurological condictions associated with falls. However, if a patient has had early instability and recurrent falls associated with a Parkinsonian syndrome, particularly at the beginning of the disease, it should suggest the diagnosis of Progressive Supranuclear Palsy (PSP). PSP is essentially a clinical diagnosis, however, given the bleak prognosis, Magnetic Resonance Imaging (MRI) of the brain is performed in all patients to exclude alternative diagnoses and to look for supporting features of PSP. These include signal increase and atrophy of the midbrain, thinning or smudging of the substantia nigra, atrophy of the putamen, atrophy and signal increase of globus pallidus.
We present the case of an adult patient who had dementia and parkinsonism refractory to levodopa with frequent falls in whom typical findings of PSP were documented in MRI. In addition, a brief review of the main findings in Parkinsonian Dementias images and fall prevention in these patients.
Key words: Magnetic resonance imaging, parkinsonian disorders, recurrent falls, supranuclear palsy progressive (MeSH).
Introducción
El diagnóstico de los desórdenes parkinsonianos atípicos es relevante en la práctica clínica neurológica, ya que el pronóstico y el tratamiento de estos pacientes difiere de aquellos con enfermedad de Parkinson idiopática (1, 2). La PSP típicamente se presenta entre la quinta y séptima década de la vida, con inestabilidad postural temprana, parálisis de la mirada vertical, parálisis pseudobulbar, demencia frontal subcortical y parkinsonismo resistente a levodopa con bradicinesia y rigidez de predominio axial (3). Debido a la pérdida de reflejos posturales y la limitación del campo visual, las caídas son el síntoma inicial más frecuente en estos pacientes (60%) y se constituye en piedra angular del diagnóstico (4-6). Se describe un paciente con demencia y parkinsonismo de cinco años de evolución que acude a urgencias por caídas frecuentes, siendo identificados hallazgos típicos de PSP en IRM de cerebro.
Presentación del caso
Un hombre de 74 años es traído por su familia, por presentar un cuadro de cuatro semanas de evolución de caídas frecuentes, casi a diario, con múltiples traumatismos y visitas al servicio de urgencias. Su historia se remonta a cinco años atrás, cuando comenzó a presentar caídas esporádicamente además de lentitud para ejecutar movimientos, sialorrea y pérdida de memoria. Inicialmente le fue diagnosticada enfermedad de Parkinson y recibió levodopa-carbidopa durante tres años, sin mejoría de sus síntomas. Progresivamente comenzó a presentar agresividad, hiperfagia, disartria y tendencia a deambular, por lo que se perdió un par de veces en la calle. No presentaba temblor. La familia lo lleva al hospital porque en las &uigiraacute;ltimas cuatro semanas se cae con más frecuencia y prácticamente no puede sostenerse en pie.
Antecedentes de diabetes mellitus, hipertensión arterial y consumo de alcohol hasta la embriaguez en forma semanal durante treinta años (suspendió hace seis años). En tratamiento con sertralina 50 mg/día, rotigotina parche 8 mg/día, levodopa/carbidopa 25/250 mg cada ocho horas, enalapril 20 mg cada doce horas, hidroclorotiazida 25 mg al día, lovastatina 20 mg en la noche, metformina 850 mg cada ocho horas, ASA 100 mg diarios. Al examen físico estaba con FC: 89 x min, FR: 18, TA 97/66 mmHg, T: 36,7 oC, palidez mucocutánea, mucosa oral seca; numerosos hematomas en antebrazos, cara anterior de los músculos y rodillas; alerta, desorientado en tiempo y lugar. Su memoria de trabajo y episódica estaba alterada, así como el juicio y la abstracción. Además presentaba apraxia ideomotora, disminución en la fluencia verbal con hipofonía y disartria, su discurso era ininteligible; actitud de apatía y apraxia construccional; fascies hipomímica. En el examen de pares craneanos se apreció limitación en la supraversión de la mirada; el tono muscular estaba discretamente aumentado, sin fenómeno de rueda dentada; presencia de bradicinecia. Los reflejos estaban disminuidos +/++++ con respuesta plantar extensora bilateral. La marcha era muy inestable, con importante ataxia. Sensibilidad vibratoria y propiocepción conservadas. No había temblor, distonía o mioclonías.
Al ingreso se registraron los siguienes paraclínicos: glucemia basal 166 mg/dL; cloro: 92; potasio: 4,84; sodio: 123, creatinina: 0,74; BUN: 11,7; PT: 10,5; PTT: 25,8; INR: 0,97. Hemograma: leucocitos: 11,6; neutrófilos: 9,6; linfocitos: 1,36; Hgb: 8,51; VCM: 90; Htcto: 24,5; Plaq: 292.000. Posterior a valoración inicial se obtuvieron paraclínicos de vitamina B12: 189; VIH: no reactivo; VDRL: no reactivo; ácido fólico: 14,2; TSH: 1,12; Hgb glicosilada: 6,6. Desde el punto de vista neurológico, dada la presencia de caídas frecuentes, parkinsonismo sin respuesta a levodopa y parálisis de la supraversión de la mirada, se complementó estudio con una resonancia magnética de cerebro (Figura 1) en la que se evidenciaron hallazgos sugestivos de parálisis supranuclear progresiva.
Se inició corrección de hiponatremia (atribuida a consumo de duirético) con SSN0 9% y vitamina B12 1.000 mcg IM interdiarios. El paciente presentó una discreta mejoría sintomática con normalización de los valores de sodio (135 mEq/l) y corrección de la deshidratación. En hemograma de control la Hb se encontró en 9,6 mg/dl y se atribuyó su causa a los hematomas que había presentado durante las caídas. Finalmente, fue dado de alta con orden de hemograma, electrolitos y vitamina B12 de control, estudio de neuroconducciones y electromiografía, pruebas neuropsicológicas e indicaciones de suspender rotigotina y levodopa carbidopa. Se dieron indicaciones claras a la familia acerca de la prevención de caídas.
Discusión
Las caídas en los adultos mayores son un problema común: un tercio de los mayores de 65 años se caen al menos una vez al año y, de estos, la mitad lo hace con mayor frecuencia (7, 8). Las caídas constituyen un problema de salud importante, por el impacto negativo en la calidad de vida del paciente y por la carga que generan al sistema de salud. Cerca del 25% de los pacientes adultos mayores que se caen requieren atención médica (7, 8) y presentan con mayor frecuencia lesiones de alto costo como fracturas de cadera, además de las múltiples comorbilidades derivadas de la inmovilidad como neumonía, tromboembolismo y úlceras por presión. En el paciente con caídas frecuentes el uso de neuroimágenes es fundamental para orientar el diagnóstico de entidades neurológicas que cursan con caídas (PSP, hidrocefalia a presión normal, etc. ) y para descartar lesiones secundarias al trauma como hematomas subdurales (7, 8).
Cuando un paciente es llevado al hospital por caídas frecuentes y tiene hallazgos de parkinsonismo es mandatorio pensar en una parálisis supranuclear progresiva. Un aspecto importante es aclarar el momento de la enfermedad en que comienzan a presentarse las caídas: en la enfermedad de Parkinson idiopática y en otros parkinsonismos plus suele ser un fenómeno tardío, mientras que en la PSP tienden a presentarse al inicio de la enfermedad (1, 5, 9). Sin embargo, en nuestro caso se presentaron en forma tardía, lo cual puede suceder en algunos pacientes (10). Consideramos que la progresión natural de la enfermedad asociada a otros factores intercurrentes como infeccion, anemia y déficit de vitamina B12 pudo contribuir a desenmascarar la inestabilidad postural de este paciente.
En el caso presentado, las caídas frecuentes asociadas a demencia frontal, la escasa respuesta a levodopa y la aparición de síntomas bulbares, fueron fundamentales para llegar al diagnóstico. Es importante tener en cuenta que los déficit cognitivos y los síntomas neuropsiquiátricos pueden preceder el inicio del parkinsonismo (10, 11). La aparición tardía de síntomas bulbares (disfagia y disartria) también es infrecuente, ya que habitualmente se desarrollan temprano en el curso de la enfermedad, llegando a producir disfagia y disartria discapacitantes (12).
La PSP sigue siendo una entidad poco frecuente. La prevalencia estimada de la enfermedad en la población general es de 6,5 por 100.000 y la incidencia anual es de 0,3 a 5,3 casos por 100.000 (13, 14). No obstante, es probable que estas cifras subestimen la incidencia y prevalencia de la enfermedad, ya que muchos casos siguen siendo subdiagnosticados por la heterogeneidad clínica de la enfermedad. De hecho, se ha estimado un retraso diagnóstico promedio de 4,7 años para esta entidad (13).
El diagnóstico de la PSP se hace con los criterios diagnósticos del National Institute of Neurological and Communicative Disorders and Stroke (NINDS) y de la Society for Progressive Supranuclear Palsy (3). Estos criterios establecen casos de PSP posible o probable y tienen sensibilidad, especificidad y valor predictivo positivo mayores al 90% si se compara con el diagnóstico confirmado por biopsia (15), aunque en la práctica diaria su uso es limitado ya que a la mayoría de los pacientes no se les realiza biopsia e incluso algunos autores consideran que estos criterios son restrictivos y no capturan todo el espectro fenotípico de la PSP (4, 6). El caso presentado sería un caso probable, ya que a pesar de reunir los criterios mayores, las caídas no se presentaron durante el primer año de la enfermedad.
Neuroimágenes
El diagnóstico de la enfermedad es esencialmente clínico. Las imágenes se hacen para descartar causas secundarias de parkinsonismo, hacer el diagnóstico diferencial con otras demencias parkinsonianas y buscar características radiológicas de la enfermedad que soporten la impresión clínica (1, 2, 4). Si bien se considera que el 70% de los pacientes con PSP pueden ser correctamente diagnosticados con hallazgos de IRM (teniendo como estándar de oro los hallazgos clínicos), aún no hay estudios sobre la frecuencia de estos hallazgos en estadios iniciales de la enfermedad (16).
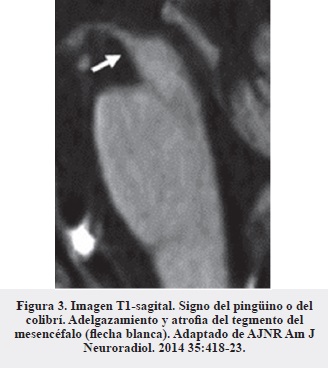
En nuestro caso la realización de la resonancia de cerebro constituyó una herramienta muy útil que, además de argumentar la sospecha clínica inicial, sirvió para descartar otras lesiones estructurales asociadas a caídas frecuentes (hematomas, hidrocefalia a presión normal, etc. ). Los hallazgos característicos de esta enfermedad son, principalmente, la atrofia del tegmento del mesencéfalo (Figura 2) en proyección sagital (signo del colibrí o del pingüino) (Figura 3) (16, 17), la alteración del diámetro anteroposterior y la atrofia generalizada del mesencéfalo (Figura 4) (18).
Un aspecto de particular utilidad de la IRM en el diagnóstico diferencial con enfermedad de Parkinson idiopática es la evaluación de la morfología de la curvatura del tegmento del mesencéfalo (Figura 5), la cual conserva su forma convexa habitual en la EP, mientras que en la PSP puede observarse recta o cóncava (18).
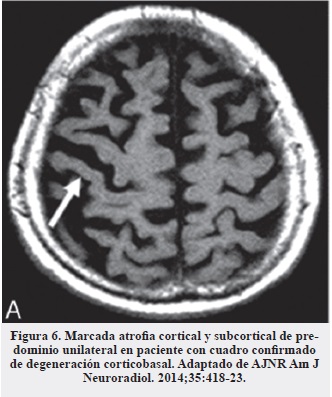
En el diagnóstico diferencial con degeneración corticobasal es importante buscar la atrofia cortical marcada unilateral característica de esta entidad (Figura 6) (17, 19) y de las afasias primarias progresivas y ausentes en la PSP, en las que la atrofia es más generalizada (17).
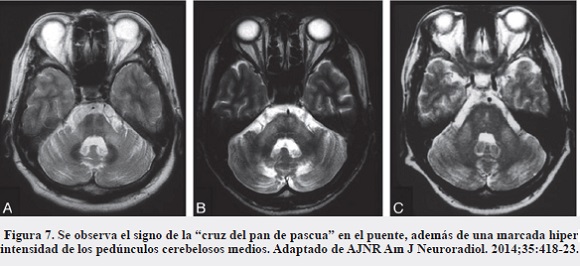
También se encuentran alteraciones mediante imágenes en pacientes con atrofia múltiple sistémica, en la que típicamente se denota aumento de la intensidad de la señal del putamen y, a la altura del puente, una imagen en cruz en los cortes axiales en T2, representativa de la degeneración selectiva de los tractos pontocerebelosos, hallazgo conocido como signo de "la cruz del pan de pascua" (Figura 7), el cual también ha sido descrito en otras entidades como atrofia espinocerebelosa tipo 2 y 3, parkinsonismo vascular y enfermedad de Creutzfeldt-Jakob (16, 17).
Enfoque y prevención de caídas frecuentes
No existen tratamientos curativos para la PSP. Los tratamientos actuales con reemplazo de neurotransmisores no han sido útiles (1, 2). Los agentes dopaminérgicos deberían ser descontinuados por su escasa respuesta y potenciales efectos adversos (4). Sin embargo, a pesar de ser una enfermedad incurable, existen manejos sintomáticos como antidepresivos, antipsicóticos y terapia física que mejoran la calidad de vida del paciente y la familia. Un aspecto muy importante es la prevención de caídas, la cual requiere un enfoque integral y multidisciplinario entre las especialidades de Neurología, Fisiatría, Psiquiatría y Geriatría, y el apoyo de Enfermería, Terapia Física y Ocupacional (7, 20). Las intervenciones propuestas deben ser prácticas y fáciles de implementar por la familia. Varias medidas merecen especial atención:
-
Evitar polifarmacia: un estudio reciente mostró que cuando se reduce el número de medicamentos que toma un paciente se disminuye el riesgo de caídas en un 40%. En especial, evitar combinaciones de fármacos depresores del sistema nervioso central.
-
Considerar el uso de caminador (en casos seleccionados) puede ayudar a ganar estabilidad e independencia funcional. El concepto de un fisiatra y un terapeuta ocupacional es fundamental en la elección del caminador apropiado (7).
-
Visita domiciliaria de un terapeuta ocupacional y un trabajador social para modificar factores de riesgo de caídas: retirar tapetes, instalar barandas y rampas, mejorar iluminación, usar material antideslizante en el baño, etcétera.
-
Identificar y corregir déficits sensoriales visuales (ej: cataratas), auditivos (uso de audífono) o propioceptivos (ej: vitamina B12).
-
Fisioterapia para fortalecimiento muscular y entrenamiento del balanceo.
-
Evaluación de riesgo de fracturas con densitometría ósea y uso de suplementos de calcio más vitamina D cuando esté indicado.
Agradecimientos
Al Departamento de Neurología y Neurorradiología del Hospital Infantil San José. Al paciente y su familia, por permitir la publicación del caso.
Conflicto de intereses
Los autores declaran no tener conflicto de intereses.
Referencias
1. LITVAN I. Atypical parkinsonian disorders. Continuum: Lifelong Learning in Neurology 2004 June;10(3):42-64. [ Links ]
2. LITVAN I. Update of atypical Parkinsonian disorders. Curr. Opin. Neurol. 2007;20(4):434-7. [ Links ]
3. LITVAN I, AGID Y, CALNE D, CAMPBELL G, DUBOIS B, DUVOISIN RC, ET AL. Clinical research criteria for the diagnosis of progressive supranuclear palsy (Steele-Richardson-Olszewski syndrome): report of the NINDS-SPSP international workshop. Neurology 1996 Jul;47(1):1-9. [ Links ]
4. WARREN BD. Progressive Supranuclear Palsy review. Practical Neurology 2007;7:16-23. [ Links ]
5. NATH U, BEN-SHLOMO Y, MORRIS HR, THOMSON RG, LEES AJ, BURN DJ. Clinical features and natural history of progressive supranuclear palsy: a clinical cohort study. (2003). Neurology;25:910-916 [ Links ]
6. BIRDI S, RAJPUT AH, FENTON M, DONAT JR, ROZDILSKY B, ROBINSON C, MACAULAY R, GEORGE D. Progressive supranuclear palsy diagnosis and confounding features: report on 16 autopsied cases. Movement Disorders 2002;17:1255-64. [ Links ]
7. VOERMANS NC, SNIJDERS AH, SCHOON Y, BLOEM BR. Why old people falls (and how to stop them). Practical Neurology 2007;7:158-71. [ Links ]
8. NEVITT MC, CUMMINGS SR, KIDD S, ET AL. Risk factors for recurrent nonsyncopal falls. A prospective study. JAMA 1989;261:2663-8. [ Links ]
9. LITVAN I, GRIMES DA, LANG AE. Phenotypes and prognosis: clinicopathologic studies of corticobasal degeneration. Adv Neurol. 2000;82:183-96. [ Links ] [ Links ]
11. GRAFMAN J, LITVAN I, STARK M. Neuropsychological features of progressive supranuclear palsy. Brain Cogn 1995;28:311-20. [ Links ]
12. GOETZ CG, LEURGANS S, LANG AE, ET AL. Progression of gait, speech and swallowing deficits in progressive supranuclear palsy. Neurology 2003;60:917-22. [ Links ]
13. SCHRAG A, BEN-SHLOMO Y, QUINN NP. Prevalence of progressive supranuclear palsy and multiple system atrophy: a cross-sectional study. Lancet 1999;354:1771-5. [ Links ]
14. GOLBE LI, DAVIS PH, SCHOENBERG BS, ET AL. Prevalence and natural history of progressive supranuclear palsy. Neurology 1988;38:1031-4. [ Links ]
15. LÓPEZ L, LITVAN I, CATT KE, STOWE R, KLUNK W, KAUFER DI, ET AL. Accuracy of four clinical diagnostic criteria for the diagnosis of neurodegenerative dementias. Neurology 1999 October; 53(6):1292. [ Links ]
16. SCHRAG A1, GOOD CD, MISZKIEL K, MORRIS HR, MATHIAS CJ, LEES AJ, QUINN NP. Differen- tiation of atypical parkinsonian syndromes with routine MRI. Neurology 2000;54:697-702. [ Links ]
17. DEGNAN AJ, LEVY LM. Neuroimaging of Rapidly Progressive Dementias, Part 1: Neurodegenerative Etiologies. Am J Neuroradiol 2014;35:418-23. [ Links ]
18. RIGHINI A, ANTONINI A, NOTARIS R DE, ET AL. MR imaging of the superior profile of the midbrain: differential diagnosis between progressive supranuclear palsy and Parkinson disease-imaging techniques and their application in mild cognitive impairment and Alzheimer disease. Am J Neuradiol. 2004;25:927-32. [ Links ]
19. VALLE ED, VASCONCELLOS LF, MARUSSI VH. Overlapping MRI findings in progressive supranuclear palsy - corticobasal síndrome. Arq Neuropsiquiatr. 2014;72(7):569-70. [ Links ]
20. AMERICAN GERIATRICS SOCIETY, BRITISCH GERIATRICS SOCIETY, AND AMERICAN ACADEMY OF ORTHOPAEDIC SURGEONS PANELS ON FALLS PREVENTION. Guideline for the prevention of falls in older persons. J Am Geriatr Soc. 2001;49:664-72. [ Links ]