Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Acta Neurológica Colombiana
Print version ISSN 0120-8748
Acta Neurol Colomb. vol.31 no.3 Bogotá July/Set. 2015
Actualización
Terapia endovascular en el tratamiento del ACV isquémico agudo. Perspectiva en Colombia
Endovascular therapy for acute ischemic stroke treatment. A Colombian perspective
Javier Torres Zafra (1), Andrés Fonnegra Caballero (2), Javier Vicini Parra (3)
(1) Neurólogo. Coordinador del Grupo ACV, Fundación Clínica Shaio, Bogotá, Colombia. Coordinador del Comité Temático "Enfermedad Vascular Cerebral", Asociación Colombiana de Neurología.
(2) Neurocirujano, Neurointervencionista. Coordinador del Servicio de Neurointervencionismo, Fundación Clínica Shaio, Bogotá, Colombia.
(3) Neurólogo. Coordinador del Centro Neurovascular Integral, Hospital Occidente de Kennedy, Bogotá, Colombia.
Recibido: 26/07/15. Aceptado: 18/08/15.
Correspondencia: Javier Torres Zafra: javier.torres@shaio.org
Resumen
La aparición en este año de siete estudios que demuestran la superioridad de la terapia endovascular (TEV) sobre el tratamiento convencional de la trombólisis IV con t-PA en las primeras 4,5 horas posteriores al inicio del ataque cerebrovascular (ACV) isquémico agudo en pacientes con una obstrucción arterial proximal, establece un reto terapéutico para los neurólogos colombianos por el costo social que ocasiona la enfermedad y por las falencias que presenta nuestro sistema de salud para la atención óptima al respecto.
Esta revisión crítica de los estudio MR Clean, Escape, Extend IA, Swift Prime, Revascat, Thrace y Therapy, así como de las guías 2015 de la American Heart Association (AHA), analizan la factibilidad e implementación de esta información en Colombia.
La administración rápida de la terapia intravenosa con t-PA en estos estudios fortalece su implementación en el país e invita a generar protocolos que incluyan imágenes diagnósticas no invasivas como la angiografía cerebral por escanografía cerebral (CTA) o por resonancia magnética (MRA) que seleccionen a los pacientes con obstrucción proximal para brindarles lo más rápido posible el recurso de una TEV a través de una red hospitalaria del ACV.
Los principales retos establecidos son los de allanar las diferencias entre el sector público y privado en la atención de pacientes con ACV isquémico agudo, dotar hospitales públicos con la tecnología y el talento humano que la TEV exige, e integrar una red nacional del ACV.
Palabras clave: Ataque Cerebral, Terapia Trombolítica, Trombólisis Mecánica, Trombectomía, Organizaciones, Redes de Ataque Cerebrovascular. (DECS).
Summary
During the last few months, seven pivotal papers have been published in renowned medical journals that have demonstrated the superiority of endovascular therapy added to intravenous tPA in patients with acute ischemic stroke and proximal vessel occlusion. This evidence poses a therapeutic challenge for Colombian neurologists and their patients, given the already suboptimal care for acute stroke patients in Colombia. This critical review comprises the studies MR CLEAN, ESCAPE, EXTEND-IA, SWIFT PRIME, REVASCAT, THRACE and THERAPY. Also, the current 2015 AHA/ASA guidelines on endovascular therapy for acute ischemic stroke were included. Their results reinforce the need to provide IV tPA to all eligible patients while, at the same time, adding diagnostic tools such as CTA (CT angiography) and/or MRA (MR angiography) to present hyperacute treatment protocols in order to confirm or rule out the presence of proximal vessel occlusion. The main challenges ahead lie in closing the existent gaps in stroke care between public and private hospitals, providing public hospitals with modern technologies and trained medical personnel as required for the optimal performance of neuroendovascular therapy, all of them comprised within a national stroke network.
Key words: Stroke, Endovascular Therapy, Thrombolytic Therapy, Thrombectomy, Organizatio (MeSH).
Introducción
El año 2015 ha traído los resultados positivos de siete estudios que describen las ventajas del tratamiento endovascular (TEV) en los pacientes con ataque cerebrovascular (ACV) isquémico agudo por obstrucción arterial proximal sobre el tratamiento convencional con trombólisis sistémica o intravenosa (IV) en un plazo inferior a las 4,5 horas (1-7).
Estos resultados invitan a modificar los protocolos institucionales y a cambiar las políticas en atención de salud en lo público; a la implementación de nuevos centros neurovasculares integrales con la consiguiente formación del recurso humano para atender esta nueva demanda y una reorganización de la red hospitalaria en sus distintos niveles de complejidad.
Este año se cumplen dos décadas de la aparición del primer estudio positivo del uso del activador del plasminógeno tisular (t-PA) en pacientes con ACV isquémico agudo con una ventana de tres horas (8). Los buenos resultados a los noventa días y la seguridad del procedimiento médico llevaron a su aprobación al año siguiente por la Food and Drug Administration (FDA). Trece años más tarde el estudio ECASS 3 (European Cooperative Acute Stroke Study III) (9) permitió extender la ventana a 4,5 horas, en actual controversia (10).
Los resultados obtenidos con la trombólisis IV en términos de recanalización y desenlaces favorables en la escala modificada de Rankin menor a 2 (mRS < 2) a noventa días, si bien son buenos comparados con el placebo, no alcanzan a mitigar de manera significativa el impacto discapacitante de la enfermedad. La recanalización con t-PA IV se logra en un 21,25%; en la arteria carótida interna (ACI) 4,4%; en la arteria cerebral media (ACM) M1 32,3%; en la ACM M2 30,8%; en la basilar 4% (11), con reoclusión del 12% (12) y buenos desenlaces en un 35% (13).
El horizonte de la terapia endovascular se había nublado con la aparición en 2013 de estudios que no lograron demostrar su superioridad sobre la trombólisis IV (14-16). Los análisis post hoc permitieron identificar en ellos fallas metodológicas, pero ante todo la carencia de una adecuada selección de los pacientes que se beneficiarían del tratamiento intervencionista, y la utilización de dispositivos endovasculares con bajo rendimiento en la recanalización.
El estudio MR CLEAN (The Multicenter Randomized Clinical Trial of Endovascular Treatment for Acute Ischemic Stroke) (1) fue la eclosión del fenómeno actual al arrojar resultados superiores sobre la terapia intravenosa con t-PA en una selección operativa de pacientes. Siguieron a MR CLEAN, de manera apresurada y anticipada, del estudio ESCAPE (Endovascular Treatment for Small Core and Proximal Occlusion Ischemic Stroke) (2), del EXTEND IA (Australian Extending the Time for Thrombolysis in Emergency Neurological Deficits-Intra-Arterial) (3) y del SWIFT PRIME (Solitaire with Intention for Thrombectomy as Primary Endovascular Treatment) (4) en una inolvidable jornada de resultados positivos de la International Stroke Conference (ISC) del 2015 en Nashville.
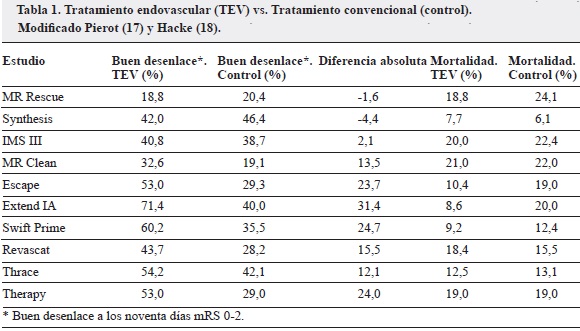
A continuación el estudio español REVASCAT (Endovascular Revascularization With Soli¬taire Device Versus Best Medical Therapy in Anterior Circulation Stroke Within 8 hours) (5) y la presentación en la European Stroke Organisation (ESO), en abril de 2015 del THRACE (Randomized Trial and Cost Effectiveness Evaluation on Thrombectomy in Acute Ischemic Stroke) (6) y del THERAPY (The Randomized, Concurrent Controlled Trial to Assess the Penumbra System's Safety and Effectiveness in the Treatment of Acute Stroke) (7), reafirmaron la superioridad del tratamiento endovascular en pacientes con obstrucción arterial proximal (Tabla 1).
Las imágenes diagnósticas como herramienta en la selección de pacientes
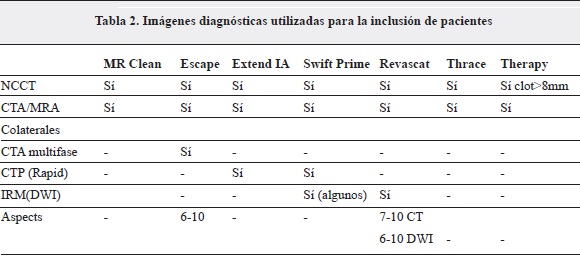
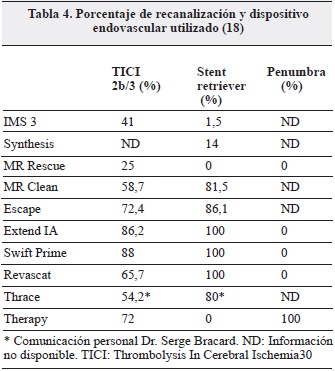
La diferencia fundamental entre los estudios publicados en el 2013 (MR Rescue, Synthesis E IMS III) y los del 2015 (MR CLEAN, ESCAPE, EXTEND IA, SWIFT PRIME, REVASCAT, THRACE and THERAPY) es la inclusión en estos últimos únicamente de pacientes con obstrucción proximal de la circulación anterior, aunque en el THRACE se incluyeron también las del sistema vertebrobasilar, demostradas en la angiografía por TAC cerebral (CTA), angiorresonancia (MRA) o angiografía por sustracción digital (DSA).
A su vez, la diferencia entre ellos es la utilización de imágenes avanzadas en ESCAPE (angiografía multifase) para estimar colateralidad y de perfusión por TAC (CTP) con la implementación del software no comercial RAPID (EXTEND IA Y SWIFT PRIME) para definir el core y la penumbra (Tabla 2). Tamizar mejor cuáles pacientes se beneficiarían de la TEV se reflejó en mejores desenlaces en los estudios ESCAPE, EXTEND IA y SWIFT PRIME (19). Sin embargo, ninguno de los siete estudios del 2015 fue diseñado para valorar la utilidad de las imágenes avanzadas en la selección de pacientes con ventanas terapéuticas cortas o largas, ni tampoco para validar la teoría de la penumbra o discrepancia (target mismatch).
¿Cuán rápido se actuó?
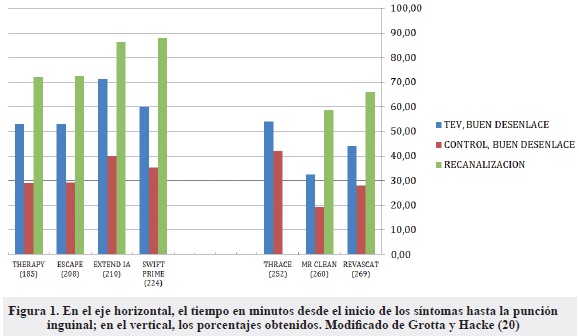
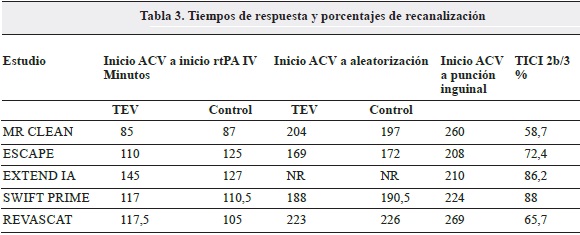
Hay dos tiempos de respuesta que entran en el análisis del porqué de los buenos resultados. El primero de ellos es el intervalo entre el inicio de los síntomas y el inicio del tratamiento con rtPA IV, y el segundo entre el inicio de los síntomas hasta lograr la recanalización por TEV. El tiempo entre el inicio de los síntomas y la punción de la ingle fue menor en el EXTEND IA y en el ESCAPE. En la mayoría de estudios el rtPA IV se administró a la casi totalidad de los pacientes en las dos primeras horas (Figura 1).
Los estudios con mejores porcentajes de recanalización tuvieron tiempos menores en el inicio de la TEV y una mejor selección de los pacientes mediante las imágenes diagnósticas (17) (Tabla 3).
Nuevos dispositivos endovasculares: una de las claves del éxito
Una de las claves del éxito del tratamiento endovascular es la utilización y desarrollo de dispositivos para remover coágulos (neurotrombectomía). Los primeros en ser estudiados en ACV isquémico agudo fueron el Merci® Clot Retriever, el Penumbra® con mecanismos de aspiración y, más recientemente, los stent retrievers Solitaire® y Trevo®.
Estos últimos han demostrado eficacia superior en estudios fase 2 con ventanas terapéuticas de ocho horas sobre la primera generación, con tasas de recanalización de 86% vs. 60% en Trevo vs. Merci y 61% vs. 24% en Solitaire® vs. Merci® (21, 22).
La utilización casi en su totalidad de dispositivos stent retriever y de aspiración en los siete estudios analizados en este artículo, comparados con los estudios del 2013, donde predominaron los de primera generación, contrasta en los resultados de desenlace favorable con mRS 0-2 y en las tasas de recanalización (17, 23). Sin embargo, tampoco ninguno de estos nuevos estudios fue diseñado para demostrar la superioridad de los stent retriever sobre otras modalidades de dispositivos intravasculares, v. gr. Penumbra o de aspiración (Tabla 4).
Seguridad de los nuevos estudios
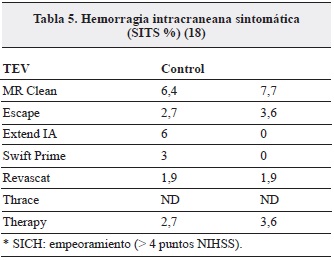
En los estudios de neurotrombectomía publicados en el 2015 los desenlaces de seguridad dados por hemorragia intracraneana sintomática y mortalidad fueron iguales o menores. Sin embargo, el estudio con mayor número de pacientes MR CLEAN no evidenció diferencias significativas en los desenlaces de seguridad. Las diferencias notorias en mortalidad se observaron en el ESCAPE (10% vs. 19%), EXTEND IA (9% vs. 20%) de la TEV vs. el control respectivamente (24).
La hemorragia intracraneana sintomática no aumentó significativamente en ninguno de los dos grupos y el mayor porcentaje observado en MR CLEAN se atribuye a que no se seleccionaron los pacientes con imágenes avanzadas y al mayor tiempo de inicio de la TEV (Tabla 5).
Perspectiva en Colombia
La aparición de estos siete trabajos en lo corrido del 2015 no solo ha constituido un fenómeno editorial, también ha llevado a replantear la política de salud con relación a la disponibilidad de centros neurovasculares integrales y a la formación calificada de un recurso humano que la sustente.
Las principales revistas médicas, tanto generales como de neurología y las especializadas en enfermedad cerebrovascular, han dado prioridad a este fenómeno terapéutico y sus editoriales hablan del comienzo de una nueva era en la terapia del ACV isquémico agudo (25, 26). Se preguntan, con un tanto de preocupación y un dejo de ansiedad, cómo se van a distribuir los recursos para poder optimizar la atención y cumplir con la cobertura que demanda este nuevo reto. Se habla de tres intervencionistas especializados en neurotrombectomía por centro y de un centro por cada millón de habitantes; según los cálculos más optimistas, los países con mayor disponibilidad de recursos y menos comprometidos con la corrupción, difícilmente lo pueden cumplir, especialmente en áreas extensas con densidad baja de población (27).
El estudio MR CLEAN aporta una matemática inalcanzable con relación a población, geografía y calidad del sistema de salud holandés. Pero, por otro lado, la operatividad de su protocolo lo hace atractivo y efectivo en países como Colombia, si bien la implementación de imágenes avanzadas como el software RAPID de EXTEND IA y SWIFT PRIME o la angiografía multifase del ESCAPE, encarecen y alejan la factibilidad del proceso.
Probablemente los vientos actuales en neurovascular lleven a un auge de centros endovasculares en Colombia mediante el reclutamiento de intervencionistas con poca experiencia en neurotrombectomía y hemodinamia cerebral, totalmente desengranados de una política de atención pública del ACV, en un sálvese quien pueda en pos del mayor rédito posible (28).
¿Pero qué papel va a desempeñar nuestro indolente sistema de salud en esta nueva y costosa exigencia que pedirá ante todo alimentar de manera continua la información de lo que sucede realmente en Colombia con el ACV?, ¿cómo se definirán e implementarán los derechos de las víctimas de la enfermedad cerebrovascular?, ¿cómo será la integración de una red nacional para su atención?, ¿sí se aportarán fondos del sistema de salud a la atención integral del ACV?
¿Cuál reto se plantea?
Implementar las condiciones ideales de estos estudios en la realidad colombiana es difícil. La eficacia de muchos de ellos se basa en alta tecnología, centros endovasculares y recurso humano muy especializado, eligiendo los mejores candidatos de una ya seleccionada muestra. La guía a implementar en nuestra vida real son protocolos que seleccionen pacientes con obstrucción proximal para brindarles lo más pronto posible la neurotrombectomía (18).
La TEV actualmente disponible en nuestro país es:
-
Trombólisis intraarterial (TIA).
-
Angioplastia y colocación de stent extracraneal.
-
Trombectomía mecánica (neurotrombectomía).
Con disponibilidad o no de tratamiento endovascular el paciente debe recibir lo más pronto posible la trombólisis IV con t-PA.
Se carece aún de mecanismos de referencia expeditos que logren ubicar los pacientes con obstrucción proximal en centros con tratamiento endovascular disponible (hub-and-spoke model).
Pero la diferencia entre hospitales privados y públicos, revestidos cada uno de ellos con falencias y fortalezas, es grande. La meta es generar una red de atención hospitalaria incluyente que integre hospitales públicos y privados de acuerdo con principios de equidad en la prevención, atención y rehabilitación del ACV isquémico agudo (29).
Se espera que en un futuro otros medicamentos como el argatroban, un inhibidor directo de la trombina, o la anexina A-2, potenciador del plasminógeno y del t-PA endógeno, aumenten las tasas de recanalización del t-PA recombinante y eviten la reoclusión (31) cuando no se disponga en el centro hospitalario del tratamiento intervencionista.
Mensajes y guía para llevar a la institución
-
La trombólisis IV con t-PA continúa siendo la terapia de primera línea en el tratamiento del ACV isquémico agudo (clase I; nivel de evidencia A) (32).
-
La TEV del ACV está revolucionando el panorama de la patología vascular cerebral de modo similar a lo que ocurrió con el infarto agudo de miocardio.
-
Los pacientes con ACV isquémico agudo que hayan recibido rt-PA IV en las primeras 4,5 horas posteriores al inicio del ACV, mayores de 18 años, con mRS 0-1 previo, NIHSS mayor de 6, ASPECTS mayor de 6 y obstrucción arterial proximal, son candidatos a TEV (clase I; nivel de evidencia A) (32).
-
La TEV en el tratamiento del ACV isquémico agudo debe ser realizada por médicos debidamente entrenados (certificados) y en centros especializados.
-
La TEV también está indicada cuando la trombólisis IV haya fallado o como estrategia primaria en pacientes con contraindicación para la trombólisis IV (32).
-
Se deben crear protocolos que incluyan imágenes de angiografía cerebral no invasivas como la CTA o MRA (clase I; nivel de evidencia A) (32).
-
Imágenes avanzadas como la angiografía multifase o la CTP requieren mayor solidez en la evidencia (clase IIb; nivel de evidencia C) (32).
-
Los dispositivos de neurotrombectomía han sustituido en gran medida a la trombólisis intraarterial (TIA) como línea primaria en la TEV del ACV isquémico agudo (33).
-
La evidencia científica disponible sugiere que los stent retriever (SolitaireTM® y Trevo®) son dispositivos seguros y eficaces que permiten alcanzar elevadas tasas de recanalización y buenos resultados clínicos en pacientes con ACV isquémico agudo debido a obstrucciones proximales de arterias intracraneales. Además, estos dispositivos mostraron su superioridad frente a los clot retrieval (Merci®).
-
El sistema de aspiración Penumbra presenta igualmente un buen perfil de seguridad, con altas tasas de recanalización, pocas complicaciones y resultados clínicos favorables, equiparables a los estudios realizados con los stent retriever. Los resultados finales del estudio Therapy definirán su papel.
-
La asignación y racionalización de recursos por entes públicos y privados para la conformación de una red hospitalaria que escalone la atención de manera óptima y oportuna en el tratamiento del ACV isquémico agudo.
Agradecimientos
Al doctor German Enrique Pérez, por la revisión del presente artículo.
Conflicto de intereses.
Los autores declaran no tener conflicto de intereses.
Referencias
1. BERKHEMER OA, FRANSEN PS, BEUMER D, BERG LA VAN DEN, LINGSMA HF, YOO AJ, ET AL. MR Clean Investigators. A randomized trial of intraarterial treatment for acute ischemic stroke. N Engl J Med. 2015; 372:11-20. [ Links ]
2. GOYAL M, DEMCHUK AM, MENON BK, EESA M, REMPEL JL, THORNTON J, ET AL. Escape Trial Investigators. Randomized assessment of rapid endovascular treatment of ischemic stroke. N Engl J Med. 2015;372:1019-30. [ Links ]
3. CAMPBELL BC, MITCHELL PJ, KLEINIG TJ, DEWEY HM, CHURILOV L, YASSI N, ET AL. Extend-IA Investigators. Endovascular therapy for ischemic stroke with perfusion-imaging selection. N Engl J Med. 2015;372:1009-18. [ Links ]
4. SAVER JS, GOYAL M, BONAFE A, DIENER H, LEVY E, MENDES-PEREIRA VM, ET AL. Swift Prime Investigators. Stent-retriever thrombectomy after intravenous t-PA vs. t-PA alone in stroke. N Engl J Med. 2015;372:2285-95. [ Links ]
5. JOVIN TG, CHAMORRO A, COBO E, MIGUEL MA DE, MOLINA CA, ROVIRA A ET AL. Revascat Investigators. N Engl J Med. 2015;372:2296-2306. [ Links ]
6. BRACARD S, DUCROCQ X, ET AL. Thrace: Trial and cost effectiveness evaluation of intra-arterial thrombectomy in acute ischemic stroke. In: european stroke organisation (ESO) conference; 2015: Abstract 180. [ Links ]
7. MOCCO J, KHATRI P, ZAIDAT O. Therapy: The randomized, concurrent controlled trial to assess the penumbra system's safety and effectiveness in the treatment of acute stroke. In: european stroke organisation (ESO) conference; 2015: Abstract 82. [ Links ]
8. THE NATIONAL INSTITUTE OF NEUROLOGICAL DISORDERS AND STROKE. Tissue Plasminogen Activator for Acute Ischemic Stroke. rt-PA Stroke Study Group. N Engl J Med. 1995;333:1581-8. [ Links ]
9. HACKE W, KASTE M, BLUHMKI E, BROZMAN M, DÁVALOS A, GUIDETTI D. ET AL. Ecass 3 Investigators. N Engl J Med. 2008;359:1317-29.
10. ALPER BS, MALONE-MOSES M. Thrombolysis in acute ischemic stroke: time for a rethink? BMJ 2015;350:1075. [ Links ]
11. BATHIA R, HILL MD, SHOBHA N, MENON B, BAL S, KOCHAR P, ET AL. Low Rates of Acute Recanalization With Intravenous Recombinant Tissue Plasminogen Activator in Ischemic Stroke. Real-World Experience and a Call for Action. Stroke 2010;41:2254-8. [ Links ]
12. RUBIERA M, ALVÁREZ-SABIN J, RIBO M, MONTANER J, SANTAMARINA E, ARENILLAS JF, ET AL. Predictors of Early Arterial Reocclusion After Tissue Plasminogen Activator-Induced Recanalization in Acute Ischemic Stroke. Stroke 2005;36:1452-6. [ Links ]
13. GONZÁLEZ RG, FURIE KL, GOLDMACHER GV, SMITH WS, KAMALIAN S, PAYABVASH S, ET AL. Good Outcome Rate of 35% in IV-tPA-Treated Patients With Computed Tomography Angiography Confirmed Severe Anterior Circulation Occlusive Stroke. Stroke 2013;44:3109-13. [ Links ]
14. BRODERICK JP, PALESH YY, DEMCHUCK AM, YEATTS SD, KHATRI P, HILL MD, ET AL. IMS III Investigators. Endovascular Therapy after Intraveous t-PA versus t-PA Alone for Stroke. N Engl J Med. 2013; 368:893-903. [ Links ]
15. CICCONE A, VALVASSORI L, NICHELATTI M, SGOIFO A, PONZIO M, STERZI R, ET AL. Synthesis Expansions Investigators. Endovascular Treatment for Acute Ischemic Stroke. N Engl J Med. 2013; 368:904-13. [ Links ]
16. KIDWELL CS, JAHAN R, GORNBEIN J, ALGER JR, NENOV V, AJANI Z, ET AL. MR Rescue Investigators. A Trial of Imaging Selection and Endovascular Treatment for Ischemic Stroke. N Engl J Med. 2013;368:914-23. [ Links ]
17. PIEROT L, DERDEYN C. Interventionalist Perspective on the New Endovascular Trials. Stroke 2015;46:1440-6. [ Links ]
18. HACKE W. The results of the recent thrombectomy trials may influence stroke care delivery: are you ready? International J of Stroke 2015;10:646- 50. [ Links ]
19. MENON BK, CAMPBELL B, LEVI C, GOYAL M. Role of Imaging in Current Acute Ischemic Stroke Workflow for Endovascular Therapy. Stroke 2015;46:1453-61. [ Links ]
20. GROTTA JC, HACKE W. Stroke Neurologist's Perspective on the New Endovascular Trials. Stroke 2015;46:1447-52. [ Links ]
21. NOGUEIRA RG, LUTSEP HL, GUPTA R, JOVIN TG, ALBERS GW, WALKER GA, ET AL. Trevo 2 trialist. Trevo versus Merci retrievers for thrombectomy revascularisation of large vessel occlusions in acute ischaemic stroke (Trevo 2): a randomised trial. Lancet 2012;380:1231-40. [ Links ]
22. SAVER J, JAHAN R, LEVY EI, JOVIN TG, BAXTER B, NOGUEIRA RG, ET AL. Solitaire trialist. Solitaire flow restoration device versus the Merci Retriever in patients with acute ischaemic stroke (Swift): a randomised, parallel-group, non-inferior ity trial. Lancet 2012;380:1241-9. [ Links ]
23. BALASUBRAMAIAN A, MITCHELL P, DOWLING R, YAN B. Evolution of Endovascular Therapy in Acute Stroke: Implications of Device Development. Journal of Stroke 2015;17(2):127-37. [ Links ]
24. PRABHAKARAN S, RUFF I, BERNSTEIN RA. Acute Stroke Intervention. A Systematic Review. JAMA 2015;313(14):1451-62. [ Links ]
25. HENNERICI MG. Is There a New Era for Stroke Therapy? Cerebrovasc Dis. 2015;40:I-II. [ Links ]
26. FISHER M, WAKHLOO A. Dawning of a New Era for Acute Stroke Therapy. Stroke 2015;46:1438-39. [ Links ]
27. TATLISUMAK T. Implication of the Recent Positive Endovascular Intervention. Trials for Organizing Acute Stroke Care. European Perspective. Stroke 2015;46:1468-73. [ Links ]
28. YAN B, MITCHELL PJ. Safeguarding the safety of stroke patients: credentialing of neurointerventionists for mechanical thrombectomy. International J of Stroke 2015;10:653-4. [ Links ]
29. SMITH EE, SCHWAMM LH. Endovascular Clot Retrieval Therapy. Implications for the Organization of Stroke Systems of Care in North America. Stroke 2015;46:1462-7. [ Links ]
30. ZAIDAT OO, LAZZARO MA, LIEBESKIND DS, JANJUA N, WECHSLER L, NOGUEIRA RG, ET AL. Revascularization grading in endovascular acute ischemic stroke therapy. Neurology 2012;79(Suppl 1):S110-S116. [ Links ]
31. FISHER M, SAVER J. Future directions of acute Ischemic Stroke Therapy. Lancet Neurol. 2015;14:758-67. [ Links ]
32. POWERS WJ, DERDEYN CP, BILLER J, COFFEY CS, HOH BL, JAUCH EC, ET AL. On behalf of the American Heart Association Stroke Council Powers. 2015 AHA/ASA Focused Update of the 2013 Guidelines for the Early Management of Patients With Acute Ischemic Stroke Regarding Endovascular Treatment. A Guideline for Healthcare Professionals From the American Heart Association/American Stroke Association. Stroke 2015;46: 000-000. [ Links ]
33. FURLAN A, HIGASHIDA R, WECHSLER L, GENT M, ROWLEY H, KASE C ET AL. Proact investigators. JAMA 1999;282:2003-11. [ Links ]