Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Acta Neurológica Colombiana
Print version ISSN 0120-8748
Acta Neurol Colomb. vol.31 no.4 Bogotá Oct. 2015
Trabajo original
Fibrilación auricular en pacientes con ataque cerebrovascular: experiencia en un centro de referencia del suroccidente colombiano
Atrial fibrillation in patiens with stroke: experience in a reference center in southwestern Colombia
Lina García (1), Manuel Pérez (2), Pablo Amaya González (3)
(1) M. D. Residente de Medicina Interna, Universidad Icesi (Convenio Fundación Valle del Lili). Cali, Colombia.
(2) M. D. Residente de Medicina Interna, Universidad CES (Convenio Fundación Valle del Lili). Medellín, Colombia.
(3) M. D. Neurólogo, Fundación Valle del Lili. Profesor, Universidad Icesi, Facultad de Ciencias de la Salud.
Recibido: 24/03/15. Aceptado: 27/11/15.
Correspondencia: Pablo Amaya: pablitoneuro@gmail.com
Resumen
Introducción: La fibrilación auricular se presenta como uno de los principales factores de riesgo para la presencia de eventos isquémicos cerebrales de origen cardioembólico, siendo cada vez mayor su prevalencia, especialmente por aumento de la edad poblacional. Este tipo de arritmia hace que sea necesario un tipo de prevención secundaria diferente a la realizada en otras patologías.
Objetivo: Describir las características de los pacientes con ataque cerebrovascular isquémico (ACV) y su relación con fibrilación auricular.
Materiales y métodos: Estudio descriptivo-retrospectivo de individuos con ACV isquémico. Se recolectó información sobre factores de riesgo para enfermedad cerebrovascular, presencia o no de fibrilación auricular y tratamiento recibido. Se realizaron tablas comparativas según la presencia o ausencia de fibrilación auricular. Se consideraron significativos los valores de p inferiores a 0,05.
Resultados: Se incluyeron 246 pacientes con una mediana de edad de 71 años, la mitad de sexo masculino. Entre los factores de riesgo para ACV isquémico la prevalencia de hipertensión arterial (HTA) fue 73,9%, ACV previo 23,9%, tabaquismo previo 20,7%. La prevalencia de fibrilación auricular fue del 24,3%, siendo mayor en pacientes con falla cardiaca concomitante (OR 3,5 95%; IC 1,6-7,75; p = 0,000). Se observó menor probabilidad de fibrilación auricular entre los hombres (OR 0,49 95%; IC 0,26-0,92 p = 0,018). La dilatación de la aurícula izquierda estuvo presente en el 43,1% de los individuos con ACV isquémico. De quienes recibían anticoagulantes orales, 57% tenían fibrilación auricular. Solo 15% de los pacientes cumplieron criterios para realizar trombólisis. La mortalidad por cualquier causa en pacientes con ACV isquémico fue de 13,8% y en el grupo de fibrilación auricular del 16%.
Conclusión: El ACV isquémico es una patología prevalente en nuestra población y aproximadamente uno de cada cinco pacientes con ACV presentan fibrilación auricular previa o diagnosticada de novo durante el evento. La mortalidad en este subgrupo fue del 16%.
Palabras clave: Anticoagulantes, enfermedad cerebrovascular, factores de riesgo, fibrilación atrial, ictus, prevención secundaria (DECS).
Summary
Introduction: Atrial fibrillation is presented as one of the main risk factors for the presence of stroke of cardioembolic origin. Its increasing prevalence is particularly caused by the aging population growth. This type of arrhythmia requires secondary prevention compared to the treatment of other illnesses.
Objective: To describe the characteristics of ischemic stroke patients and its relationship with atrial fibrillation.
Materials and methods: Retrospective descriptive study of individuals admitted with ischemic stroke. Information of risk factors for cerebrovascular disease, presence or abscense of atrial fibrillation and treatment received was collected. Comparative tables according to the presence or absence of atrial fibrillation were performed. Values less than 0.05 were considered significant.
Results: There were 246 patients with ischemic stroke. The median of age was 71 years and half were male. The prevalence of risk factors for ischemic stroke were 73.9% for arterial hypertension (HT), 23.9% previous stroke, 20.7% for smoking. . The prevalence of atrial fibrillation was 24.3%, being higher in patients with concomitant heart failure (OR 3.5 95% CI 1.6 to 7.75 p = 0.000). There were lower probability of atrial fibrillation among men (OR 0.49 95% CI 0.26-0.92 p = 0.018). Dilatation of the left atrium was present in 43.1% ischemic stroke patients. 57% of the individuals who were taking oral anticoagulants had atrial fibrillation Only 15% met criteria for thrombolysis. The all-cause mortality in patients with ischemic stroke was 13.8% and in the atrial fibrillation group was 16%.
Conclusion: Ischemic stroke is a prevalent disease in our population and nearly one in five patients with ischemic stroke have previous atrial fibrillation or de novo diagnosed during the event. The mortality in this subgroup of patients is 16%.
Key words: Anticoagulants, atrial fibrillation, cerebrovascular disorders, risk factors, secondary prevention, stroke (MeSH).
Introducción
La fibrilación auricular (FA) es una de las principales causas de ataque cerebrovascular (ACV) isquémico de origen cardioembólico, encontrándose en aproximadamente el 25% de los pacientes como antecedente médico de riesgo (1-4). Sin embargo, en un porcentaje de pacientes se desconoce la existencia de esta condición y se realiza el diagnóstico de novo cuando se presenta una complicación como un episodio embólico cerebral.
Debido al aumento en la expectativa de vida y opciones terapéuticas disponibles que han mejorado la sobrevida en patologías que predisponen a FA, se ha descrito un incremento de la prevalencia de esta patología, en especial relacionado con la edad avanzada (4). Los pacientes con FA tienen cinco veces más riesgo de presentar ACV isquémico y un riesgo dos veces mayor de morir como consecuencia de este evento (1).
Por lo anterior, parte del manejo de la FA incluye una estrategia antitrombótica para la prevención de ACV (4). A pesar de que el uso de anticoagulantes orales reduce la incidencia de ACV en un 60% en pacientes con FA, menos de la mitad de estos los reciben, por lo que la anticoagulación se considera predictor clínico dependiente de riesgo de ACV en pacientes con FA (2, 4). En el presente estudio se describe la prevalencia de ACV, características demográficas y su relación con fibrilación auricular en una institución de cuarto nivel de atención del suroccidente colombiano.
Materiales y Métodos
Se realizó un estudio descriptivo de individuos que consultaron al servicio de urgencias de la Fundación Valle del Lili, institución de alta complejidad en Cali, Colombia. Fueron elegibles los individuos con diagnóstico de ACV al ingreso a urgencias en el periodo de enero 1 de 2011 a diciembre 31 de 2012. Se incluyeron individuos mayores de edad, con evento isquémico agudo documentado con imagen de escanografía cerebral o resonancia magnética cerebral. Fueron excluidos los pacientes con ACV hemorrágico. Se recolectó información de edad, género, antecedentes médicos como hipertensión arterial, diabetes mellitus, tabaquismo activo o previo, ACV previo, falla cardíaca, enfermedad coronaria, fibrilación auricular paroxística o permanente como antecedente médico referido en la historia clínica; fibrilación auricular de novo diagnosticada al ingreso por electrocardiograma, Holter electrocardiográfico o monitoreo hemodinámico continuo en unidad de cuidados intensivos (UCI), uso de anticoagulación oral o inyectable y niveles de INR para los que recibían cumarínicos, uso de antiagregantes, hallazgos ecocardiográficos incluyendo la evaluación subjetiva de dilatación de la aurícula izquierda, y si recibieron alguna terapia de reperfusión como trombólisis. El estudio fue aprobado por el Comité de Ética en Investigación Biomédica Institucional.
Se realizó una descripción de las características demográficas y se planeó que las variables cuantitativas fueran presentadas como promedio ± desviación estándar si su distribución era normal, o como medianas y rango intercuartílico en aquellas cuya distribución no cumpliera los criterios de normalidad. La normalidad fue evaluada con la prueba de Shapiro-Wilk/Kolmogorov-Smirnov y su distribución en la población se valoró con la prueba t de Student para los promedios y con la de Mann-Whitney para las medianas. Las variables cualitativas se expresaron como porcentajes. Se comparó el desenlace del estudio por medio de Chi2 y test exacto de Fisher cuando el valor esperado de algún conjunto de datos fuera menor a 5, de acuerdo con los factores de riesgo evaluados. Se consideraron significativos los valores de p inferiores a 0,05. El análisis de los datos se realizó con el software Stata 12.
Resultados
Durante el periodo enero de 2011 a diciembre de 2012 se presentaron en la Fundación Valle del Lili 1.500 pacientes con diagnóstico de ACV. De estos, 246 cumplieron los criterios de inclusión. La mediana de edad fue de 71 años, con un rango intercuartílico de 60-80 años, la mitad hombres, y entre los factores de riesgo se encontró un 24,3% de pacientes con fibrilación auricular.
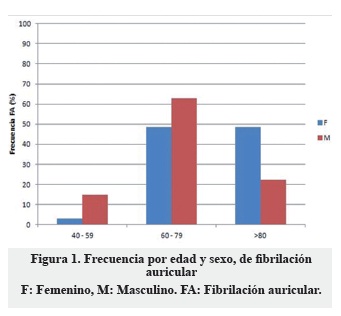
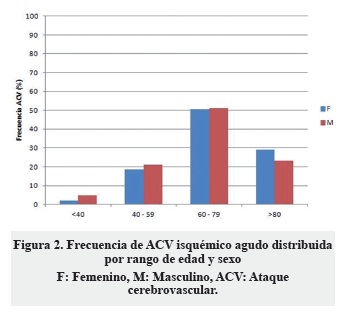
En el grupo de ACV con fibrilación auricular 45% eran al sexo masculino, mientras que en aquellos sin FA correspondió al 62,5% (OR 0,49 95%; IC 0,26-0,92; p = 0,018). Hubo mayor frecuencia de ACV entre los 60 y 79 años; asimismo, hubo mayor asociación entre ACV y fibrilación auricular a partir de los 60 años (Figuras 1 y 2).
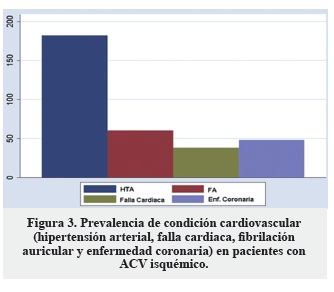
Entre los factores de riesgo conocidos para ACV isquémico se encontró mayor prevalencia (del 73,9%) en los pacientes con antecedente de HTA (Figura 3).
Prevalencia en frecuencia absoluta.
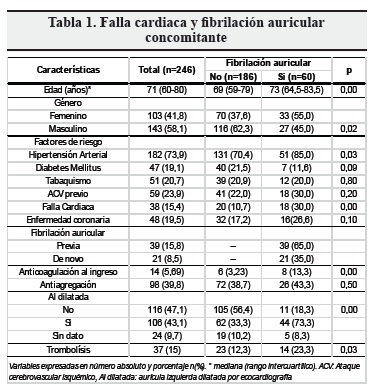
Se observó también falla cardíaca en el 15,4% de los pacientes, y de este grupo el 47,3% presentaba además fibrilación auricular concomitante (OR 3,5 95%; IC 1,6-7,75; p = 0,000) (Tabla 1).
Durante la hospitalización, como parte de la estratificación y búsqueda de fenómeno de origen cardioembólico, se realizó ecocardiograma transesofágico en la mayoría de los casos y transtorácico en aquellos con limitación para estudio invasivo como trastorno severo de la deglución o sangrado digestivo reciente.
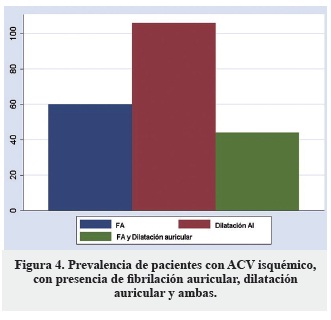
Se encontró que el 43,1% de los pacientes tenían dilatación auricular y el 43,9% de los crecimientos auriculares presentaron FA (p = 0,000) (Figura 4).
Prevalencia en número absoluto
De la población con indicación de anticoagulación, solo 5,69% (14 pacientes del total con ACV isquémico agudo) presentaban anticoagulación óptima al ingreso y, de estos, 57% tenían FA.
Un total de 37 pacientes (15%) cumplió los criterios para ser llevados a terapia de reperfusión (intraarterial o sistémica) y de estos, 37,84% (14 pacientes) presentaban fibrilación auricular (crónica o de novo). De la población llevada a trombólisis, 12 pacientes tenían sangrado intracerebral posterior al procedimiento y de ellos 3,33% presentaban FA.
Al egreso hospitalario, 32,1% (n = 72) de todos los pacientes recibieron anticoagulación, teniendo en cuenta la presencia de fibrilación auricular paroxística/permanente, u otra indicación clínica (cambio valvular, foramen oval con aneurisma septal, trombointracavitarios, placa ateroesclerótica compleja, etcétera).
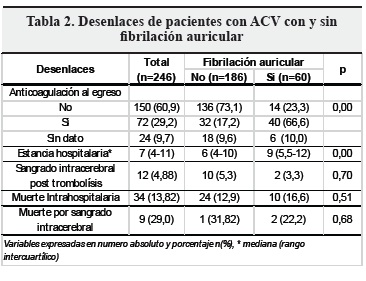
La mortalidad por cualquier causa durante el periodo 2011-2012 en pacientes con ACV fue del 13,82% (34 pacientes); en el grupo de FA se presentó una mortalidad del 16%, de los cuales 22% estuvo asociada a sangrado intracerebral (Tabla 2).
Discusión
En nuestro estudio se evidencia que el principal factor de riesgo asociado a ACV isquémico agudo fue hipertensión arterial (como ha sido ampliamente reportado en la literatura), seguido de dilatación auricular, enfermedad coronaria, tabaquismo, diabetes mellitus y antecedente de falla cardiaca. En los pacientes con ACV isquémico agudo con fibrilación auricular el factor de riesgo más prevalente fue el antecedente de falla cardiaca, seguido de dilatación auricular documentada en ecocardiograma, enfermedad coronaria, hipertensión arterial, tabaquismo y diabetes mellitus.
Nuestros hallazgos son consistentes con los resultados de estudios previos realizados en Colombia (5), encontrando una prevalencia de fibrilación auricular en el 24% (60 de los pacientes que presentaron ACV isquémico agudo), con mayor frecuencia a mayor edad y de sexo femenino (4). Es importante resaltar que, pese a la evidencia de efectividad del uso de anticoagulantes en fibrilación auricular como profilaxis para eventos cardioembólicos, en la práctica no más de la mitad de los pacientes con este tipo de arritmia están anticoagulados o tienen valores de INR subterapéutico al ingreso (6, 7).
En nuestro estudio, 14 pacientes del grupo de ACV isquémico recibían anticoagulantes orales por cualquier indicación, fuera warfarina en rango terapéutico o los nuevos anticoagulantes orales, y en el subgrupo de fibrilación auricular 57% venían anticoagulados en rango terapéutico. Al egreso hospitalario encontramos que al 29,2% del total de los pacientes se les indicó anticoagulación después del ACV isquémico agudo y en el grupo de fibrilación auricular el 66,6% de los pacientes salieron con indicación de anticoagulación como profilaxis de un nuevo evento embólico, siendo mucho mayor el aumento de pacientes anticoagulados por causas diferentes a FA como alteraciones estructurales valvulares, ateroesclerosis compleja de aorta, foramen oval con aneurisma septal, o en aquellos pacientes con evidencia de eventos embólicos múltiples, aunque no se encontró la fuente de los mismos.
Por otro lado, el 15% de los pacientes con ACV isquémico fueron llevados a trombólisis (fuera intravenosa, intraarterial o ambas), con una prevalencia mayor de lo descrito hasta el momento en Colombia (8), y de estos, los pacientes con fibrilación auricular representaron el 37,84%, con una p = 0,03.
Como principal complicación, el sangrado intracerebral se presentó en 4,8% del total de los pacientes y solo 3,33% de estos tenían fibrilación auricular, sin mostrar significancia estadística, significando esto que la causa del ACV no está relacionada con el riesgo de sangrado, en lo encontrado en nuestro estudio; igual sucede al recibir terapias agudas como factor activador de plasminógeno tisular (8, 9). Sin embargo, llama la atención que de los 12 pacientes que presentaron como complicación sangrado postrombólisis, 32,4% tuvieron sangrado con deterioro clínico significativo y una mortalidad del 75%), siendo mayor a lo reportado por la literatura y al parecer relacionado con la intervención de oclusiones proximales como carótida intracraneal, tronco de la cerebral media o arteria basilar, con puntajes del National Institute of Health Stroke Scale (NIHSS) calificados como severos. No obstante este resultado no es estadísticamente significativo y la muestra de pacientes fue pequeña en el periodo referido.
En nuestro estudio se observó una mediana de estancia hospitalaria de siete días, que puede ser mayor a lo esperado, especialmente por pacientes con requerimiento de estancias prolongadas para rehabilitación dada la dificultad de hacer esta intervención de forma ambulatoria, tiempo durante el cual se estratificó además el riesgo cardioembólico en los pacientes, con ecocardiograma, monitoreo de ritmo cardiaco en UCI y ecodúplex de carótidas, herramientas diagnósticas que deben ser de uso rutinario en estos pacientes para evitar la recurrencia y disminuir la morbimortalidad por el ACV isquémico, de especial importancia al aplicar métodos de detección de arritmias paroxísticas como FA dado el viraje que puede hacer un hallazgo como este en la selección de la terapia de prevención secundaria (8, 10, 11).
En la población colombiana se había calculado una tasa general de mortalidad por ACV de 13,8% en un año de observación (2008) (11), similar al 14,23% encontrado en nuestra población observada durante dos años en la Fundación Valle del Lili. El ACV isquémico con fibrilación auricular tuvo mayor mortalidad que en la población sin este tipo de arritmia, presentando además eventos con oclusiones proximales de mayor frecuencia, encontramos que la mortalidad asociada a fibrilación auricular fue de 16,6% con una p = 0,5 (12), sin una diferencia estadísticamente significativa.
En cuanto a la mortalidad por sangrado intracerebral postrombólisis, se observó en el 28,13% de los pacientes que presentaron transformación hemorrágica, y quienes presentaban fibrilación auricular y fallecieron por sangrado intracerebral postrombólisis representaron el 22,2%, con una p = 0,70; nuevamente sin lograr observar que la fibrilación auricular pudiera estar relacionada con mayor severidad del sangrado o mortalidad, comparando con pacientes sin este tipo de arritmia.
Aun cuando no era un objetivo de este estudio el identificar la etiología (según clasificación Toast) de ACV isquémico, se encontró que en una gran proporción de pacientes la etiología correspondió a enfermedad de pequeño vaso o cardioembolismo, siendo infrecuente el compromiso de grandes vasos (enfermedad carotídea, ateroesclerosis en la aorta), documentándose una proporción muy infrecuente de pacientes con estenosis severa de carótida por ecodúplex, que pudiera requerir algún tipo de estratificación o tratamiento invasivo (10).
La enfermedad cerebrovascular isquémica cada vez representa un porcentaje mayor, con una creciente población que presenta múltiples factores de riesgo para su presentación como hipertensión arterial, diabetes, tabaquismo, falla cardiaca y edad. Con el incremento en la edad de la población se hace mayor la prevalencia de FA, aumentando también el riesgo de eventos embólicos cerebrales, muchos de ellos con infartos extensos que producen severa discapacidad e incluso la muerte del paciente (Tabla 3); infortunadamente la detección en la consulta primaria y la instauración de terapias de prevención primaria como anticoagulación no han tenido un crecimiento paralelo a la patología, siendo evidente que casi la mitad de los pacientes atendidos con FA no recibía terapia anticoagulante a pesar de no tener contraindicación para la misma, o no habían tenido diagnóstico previo de arritmia cardiaca. En ese contexto estos hallazgos nos invitan a futuro, junto con el Departamento de Medicina Interna, a optimizar tareas de diagnóstico y tratamiento en la comunidad.
Adicionalmente, la presentación de un importante número de pacientes con transformación hemorrágica postrombólisis con mortalidad elevada, al comparar con la literatura, también ha motivado a una revisión de los criterios de inclusión para terapias de reperfusión que posiblemente era muy generosa, para tratar de beneficiar un mayor número de pacientes con esta terapia, especialmente en casos severos.
También serán necesarios estudios prospectivos con mayor rigor metodológico que nos permitan determinar el impacto de la fibrilación auricular en ACV y establecer protocolos en los que se incluyan datos como la medición de la dilatación auricular y su posible relación con el pronóstico o severidad de los eventos.
Como limitaciones del estudio encontramos que en el registro médico no se consignaron en todos los casos de manera adecuada los antecedentes de los pacientes (antiagregación plaquetaria, anticoagulación, tabaquismo, dislipidemia, uso de estatinas, entre otros), lo que dificultó la correlación de algunos factores de riesgo con la presencia de ACV isquémico agudo y FA.
No fue posible establecer predictores de ACV debido a que es un estudio descriptivo- retrospectivo, todos los pacientes ya tenían ACV isquémico agudo y no hubo grupo comparador.
La variable dilatación auricular izquierda no pudo ser sujeto de análisis cuantitativo por no contar con las medidas en los reportes de los ecocardiograma, lo cual limita el valor pronóstico de dicha variable y en la mayoría de registros médicos no se especificaba el puntaje del NIHSS ni el de la escala de Rankin modificada al ingreso y egreso del paciente a fin de obtener la condición funcional previa y posterior al evento isquémico.
Conclusiones
El ACV isquémico agudo es una enfermedad con alta prevalencia en nuestra población. Hubo una fuerte relación entre ACV isquémico y fibrilación auricular (24% de pacientes con ACV tuvo FA, hallazgo similar en la literatura, demostrando el impacto que tiene esta arritmia sobre ACV de causa cardioembólica). Los factores de riesgo más asociados con ACV fueron HTA y presencia de dilatación auricular en ecocardiograma. El grupo por edad más afectado por ACV fue de 60-70 años.
Se deben optimizar los programas de diagnóstico en los programas de prevención primaria para FA.
Agradecimientos. Centro de Investigación clínica de la Fundación Valle del Lili, especialmente a la doctora Diana María Dávalos; a la doctora Diana Cristina Carrillo, internista y epidemióloga, por su asesoría.
Conflicto de intereses
Los autores declaran no tener conflicto de intereses.
Referencias
1. WOLF PA, ABBOTT RD, KANNEL WB. Atrial fibrillation as an independent risk factor for stroke: the Framingham Study. Stroke 1991;22(8):983-8. [ Links ]
2. ENGDAHL J, ANDERSSON L, MIRSKAYA M, ROSENQVIST M. Stepwise screening of atrial fibrillation in a 75-year-old population: implications for stroke prevention. Circulation 2013;127(8):930-7. [ Links ]
3. WOLF PA. Atrial Fibrillation: A Major Contributor to Stroke in the Elderly The Framingham Study. Arch Intern Med. 1987;147(9):1561. [ Links ]
4. APENTENG PN, MURRAY ET, HOLDER R, HOBBS FDR, FITZMAURICE DA. An international longitudinal registry of patients with atrial fibrillation at risk of stroke (Garfield): the UK protocol. BMC Cardiovasc Disord 2013;13:31. [ Links ]
5. SILVA FA, ZARRUK JG, QUINTERO C, ARENAS W, SILVA SY. Enfermedad cerebrovascular en Colombia. Rev Colomb Cardiol. 2006;13(2):85-9. [ Links ]
6. HYLEK EM, GO AS, CHAN Y, ET AL. Effect of intensity of oral anticoagulation on stroke severity and mortality in atrial fibrillation. N Engl J Med. 2003;1019-26. [ Links ]
7. TOTH PP. Stroke prevention in patients with atrial fibrillation: Focus on new oral anticoagulants. Postgrad Med. 2013;125(3):155-61. [ Links ]
8. CASTAÑEDA C, CASAS J, RUEDA MC, ET AL. Experience with intravenous thrombolysis for stroke in the Hospital Universitario San Ignacio 2011-2013 (Extro HUSI). Acta Neurol Colomb. 2014;30:16-21. [ Links ]
9. KHATRI P, WECHSLER LR, BRODERICK JP. Intracranial hemorrhage associated with revascularization therapies. Stroke 2007;38(2):431-40. [ Links ]
10. VANDER WORP HB, VAN GIJN J. Acute Ischemic Stroke. N Engl J Med. 2007;357:572-9. [ Links ]
11. PÉREZ JC, ÁLVAREZ LC, LONDOÑO AL. Factores de riesgo relacionados con la mortalidad por enfermedad cerebrovascular, Armenia, Colombia, 2008. Iatreia 2011;24(1):26-33. [ Links ]
12. JØRGENSEN HS, NAKAYAMA H, REITH J, RAASCHOU HO OLSEN TS. Acute stroke with atrial fibrillation. The Copenhagen Stroke Study. Stroke 1996;10:1765-9. [ Links ]