Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Acta Neurológica Colombiana
Print version ISSN 0120-8748
Acta Neurol Colomb. vol.31 no.4 Bogotá Oct. 2015
Caso clínico
Presentación tardía de una encefalopatía de Wernicke tras gastrectomía por adenocarcinoma gástrico: a propósito de un caso
Late presentation of wernicke's encephalopathy after gastrectomy in a patient with gastric adenocarcinoma: case report
Begoña Palazón Cabanes (1), Eduardo José Martínez Lerma (2), Ignacio Fuentes Fernández (3), Rocío Hernández Clares (4)
(1) Servicio de Neurología del Hospital Clínico Universitario Virgen de la Arrixaca (HCUVA). España.
(2) Medicina de Familia y Comunitaria, Centro Salud de San Andrés. España.
(3) Servicio de Cuidados Intensivos del Hospital Clínico Universitario Virgen de la Arrixaca (HCUVA). España.
(4) Servicio de Neurología del Hospital Clínico Universitario Virgen de la Arrixaca (HCUVA). España.
Recibido: 5/05/15. Aceptado: 28/09/15.
Correspondencia: Begoña Palazón Cabanes: abega_ct@hotmail.com
Resumen
La encefalopatía de Wernicke es una emergencia neurológica caracterizada por la tríada clínica clásica de oftalmoplejia, ataxia y alteración del estado mental, que conlleva alta morbimortalidad. Se debe a un déficit de la vitamina B1 (tiamina), que en su forma activa desempeña un papel esencial en el metabolismo de neuronas de áreas específicas del cerebro. Aunque el alcoholismo es la causa más frecuente de este déficit, se han descrito numerosos agentes que pueden alterar la biodisponibilidad o el metabolismo de la tiamina (1), entre las que cabe destacar la cirugía del tracto gastrointestinal, sobre todo tras cirugía bariátrica. Por lo general el cuadro se produce entre las semanas cuatro y doce tras la resección, pero excepcionalmente se han descrito casos que ocurren de forma tardía (años). Presentamos el caso de un paciente intervenido de gastrectomía por un adenocarcinoma antropilórico que desarrolló una encefalopatía de Wernicke a los ocho años de la resección quirúrgica.
Palabras clave: Adenocarcinoma gástrico, déficit de tiamina, encefalopatía de Wernicke, oftalmoplejia compleja (DECS).
Summary
Wernicke encephalopathy is a neurological emergency characterized by classic clinical triad of ophthalmoplegia, ataxia and disturbance of mental status, which carries high morbidity and mortality. It is caused by a deficiency of vitamin B1 (thiamine), which plays an essential role in the metabolism of neurons in specific brain areas. While alcoholism is the most common cause of this syndrome, numerous etiologies have been described that alter the bioavailability or metabolism of thiamine (1), among which are included gastrointestinal tract surgery, mainly bariatric surgery. Usually the onset occurs between week 4 and 12 after resection, but some cases have been rarely described to occur late (years). We report the case of a patient who underwent gastrectomy for a gastric adenocarcinoma who developed Wernicke encephalopathy after 8 years of surgical resection.
Key words: Wernicke's Encephalopathy, thiamine deficiency, gastric adenocarcinoma, ophthalmoplegia (MeSH).
Introducción
La encefalopatía de Wernicke (EW) es una emergencia neurológica con alta morbimortalidad si la instauración del tratamiento no se realiza de forma precoz. Aunque habitualmente cursa con la triada clínica clásica de oftalmoplejia, ataxia y alteración del estado mental, puede presentar signos y síntomas atípicos, generalmente en evolución, que agravan la severidad del cuadro, complicar el diagnóstico y retrasan el inicio del tratamiento.
Clásicamente se ha asociado al alcoholismo crónico; sin embargo, no es la única etiología subyacente. El aumento progresivo de las cirugías gastrointestinales, especialmente las bariátrica, ha conllevado un aumento en la incidencia de este síndrome.
El conocimiento del cuadro clínico y de las diversas etiologías es esencial para establecer una sospecha clínica de este síndrome potencialmente reversible, de la que se derivará el tratamiento precoz, limitando el pronóstico desfavorable de estos pacientes. Presentamos el caso de un paciente que desarrollo una encefalopatía de Wernicke con presentación y etiología atípicas.
Presentación del caso
Paciente varón de 63 años ingresado en el servicio de Oncología Médica por vómitos incoercibles, que a las 48 horas de su ingreso comienza con visión doble y dificultad para la deambulación.
Siete años antes había sido diagnosticado de un adenocarcinoma gástrico a raíz de un cuadro inespecífico de dispepsia y pesadez posprandial progresivas hasta intolerancia oral con vómitos. En las exploraciones complementarias se objetivó elevación del marcador tumoral antígeno carcinoembrionario (CEA) [11 (N 0-5ng/ml)], estenosis pilórica y neoformación antropilórica en la gastroscopia, con datos sugestivos de malignidad, que fue resecada quirúrgicamente. El examen histológico de la pieza informó de adenocarcinoma infiltrante mucosecretor en anillo de sello, con estadio PT2PN1M0 tras el estudio de extensión. Precisó tratamiento adyuvante con quimioterapia (cisplatino + capecitabina) y radioterapia.
Desarrolló como complicaciones del tratamiento un síndrome de vaciamiento acelerado (síndrome de Dumping) y polineuropatía periférica sensitiva de grado leve-moderado que se atribuyó a la quimioterapia previa. Desde el diagnóstico está en seguimiento clínico, radiológico, y con marcadores tumorales cada seis meses, sin evidencia de recaída.
Además es fumador activo de veinte cigarrillos al día desde la adolescencia, sin otros hábitos tóxicos ni factores de riesgo cardiovascular.
En septiembre de 2013 fue remitido a consultas externas de Neurología por un cuadro de deterioro cognitivo progresivo de unos tres meses de evolución con pérdida de memoria anterógrada y retrógrada (con gradiente temporal), dificultad para la concentración, bradipsiquia, apatía y perseveración, con conductas sociales inapropiadas, pero no clínica psiquiátrica. En las exploraciones neuropsicológicas realizadas se objetivó una puntuación de 23/30 en el test Minimental, test de aprendizaje de palabras 16/30 y reconocimiento 9/10, así como rasgos de disfunción del lóbulo frontal, fundamentalmente perseveración en la batería FAB. Con estos hallazgos se solicitó una RM cerebral que evidenció leucoencefalopatía crónica de grado leve-moderado y analítica completa con serología de lúes, en la que se hallaron niveles de vitamina B12 de 163 pg/ml (N 200-900 pg/ml). Con la sospecha diagnóstica de demencia secundaria por hipovitaminosis de vitamina B12, se inició tratamiento vitamínico de reposición con cianocobalamina intramuscular y ácido fólico oral, con mejoría sintomática.
En noviembre de 2014 el paciente acudió a urgencias por cuadro de una semana de evolución de vómitos acuosos sin productos patológicos con intolerancia oral, acompañados de pérdida de peso de unos 4-5 kg en el último mes. No había presentado cambios del hábito intestinal ni fiebre y negaba transgresiones dietéticas u otros desencadenantes.
En el momento del ingreso estaba en tratamiento con omeprazol 40 mg, un comprimido al día, citrato sódico rectal a demanda, almagato después de cada comida, sucralfato en sobres antes de cada comida, metoclopramida 30 mg antes de cada comida, haloperidol diez gotas a demanda si náuseas o vómitos (que había precisado en dos ocasiones en las últimas veinticuatro horas), vitamina B12 intramuscular mensual y paracetamol 1 gr a demanda si dolor. No había habido cambios recientes de medicación y negaba incumplimiento terapéutico.
En la exploración física se destacó un aspecto caquéctico, con deshidratación y palidez mucocutáneas. TAS/TAD: 101/55 mmHg, FC: 72l pm, Tª: 35,2 ºC. Dada la mala tolerancia del cuadro, se decide ingreso a cargo de Oncología Médica para completar estudio. Los tests diagnósticos realizados no indicaron recidiva tumoral, atribuyéndose el cuadro de vómitos y malestar general a una gastroenteritis aguda vírica, que se trató con sueroterapia (SSF 0,9% y SG 5%).
A las cuarenta y ocho horas del ingreso comienza con diplopía, ataxia de la marcha e incontinencia urinaria.
En la exploración neurológica se detectó limitación en la mirada horizontal con nistagmo a 30º bidireccional en todas las posiciones de la mirada. La diplopía desaparecía al taparse cualquiera de los dos ojos. Además, leve hipostesia tactoalgésica en hemicara izquierda, con buena discriminación; reflejos osteomusculares (ROT) aquileos abolidos, rotulianos débiles (1+), de forma simétrica, reflejo cutáneo plantar flexor bilateral; tricipital, bicipital y estilorradial (2+) simétricos; hipopalestesia severa distal en ambos MMII, que se atribuye a la polineuropatía sensitiva ya descrita. Marcha atáxica, no taloneante, con leve aumento de la base de sustentación. La exploración de las funciones superiores a pie de cama evidencia disfunción cognitiva con leve compromiso para la codificación de nueva información, fundamentalmente verbal, amnesia anterógrada y confusión visuoespacial, sin aparentes confabulaciones.
El resultado de la analítica sérica y la gasometría venosa, realizadas de urgencia, descarta alteraciones electrolíticas (Na 138 mEq/L; K 3,7 mEq/L) y del equilibrio ácido-base (pH 7,36) que pudieran justificar la clínica. Asimismo, el hemograma, la coagulación y el anormal y sedimento de orina muestra resultados anodinos, con una mínima anemia (Hb 11,2 g/dl, hto 31%) normocítica normocrómica, sin otros hallazgos patológicos.
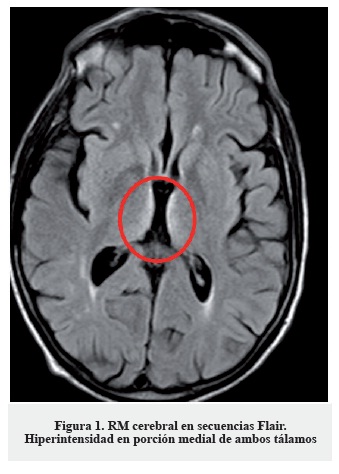
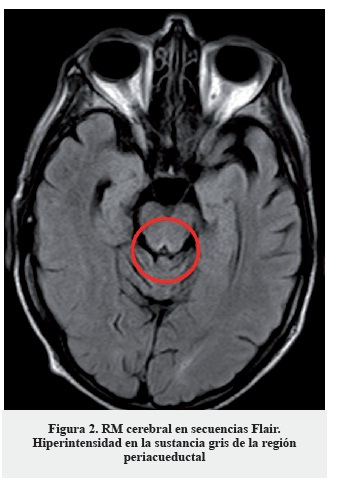
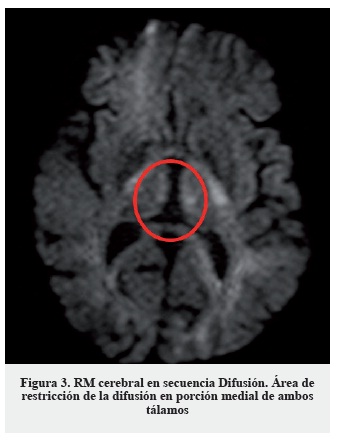
La clínica, los hallazgos en la exploración neurológica y el antecedente de cirugía resectiva gastrointestinal hacen sospechar como primera posibilidad diagnóstica una encefalopatía de Wernicke, probablemente desencadenada en el contexto de vómitos y administración de suero glucosado. Dada la alta morbimortalidad del cuadro se inició de forma urgente tratamiento sustitutivo con tiamina (vitamina B1) 300 mg intramuscular, asociada a cianocobalamina (vitamina B12) y piridoxina (vitamina B6) parenterales. No se pudo realizar determinación de niveles séricos de vitamina B1 previa a la administración del tratamiento de reposición. El tratamiento se instauró de forma diaria durante diez días, objetivando una mejoría sintomática a las veinticuatro horas tras la primera dosis, progresiva. Como única prueba complementaria se solicitó un estudio de neuroimagen con RM cerebral (secuencias habituales, difusión y secuencias dinámicas tras la administración de contraste intravenoso (gadolinio)) en la que se apreció hiperseñal simétrica en secuencias T2 y Flair de la porción medial de ambos tálamos (Figura 1), cuerpos mamilares y sustancia gris periacueductal (Figura 2), que se acompaña de una restricción de la difusión en la porción medial de ambos tálamos (Figura 3); además se evidenció hiposeñal simétrica y bilateral de ambos núcleos pálidos; todo ello compatible con encefalopatía de Wernicke.
Se señalan en las imágenes dichos hallazgos. Los hallazgos de resonancia magnética, si bien son poco sensibles (53%), son altamente específicos (93%), e incluso se señalan como patognomónicos en algunos manuales/artículos publicados, por lo que el diagnóstico diferencial no se establece con base en estos hallazgos. No es posible recoger imágenes de mayor resolución, pues estas han sido obtenidas directamente del programa utilizado por los radiólogos del hospital.
El paciente fue dado de alta tras quince días de hospitalización al reiniciar la tolerancia oral y tras pautar tratamiento con un complejo vitamínico (B1+B6+B12) intramuscular, inicialmente pautado tres veces por semana y posteriormente de forma mensual. Actualmente está en seguimiento semestral por Neurología. En la última revisión persiste una mínima amnesia retrógrada, sin confabulaciones, habiendo revertido completamente la oftalmoplejia, la ataxia de la marcha y la incontinencia de esfínter urinario. Continúa en tratamiento mensual intramuscular con el complejo vitamínico citado.
Discusión
La encefalopatía de Wernicke (EW) es una emergencia neurológica caracterizada por la tríada clínica clásica de oftalmoplejia, ataxia y alteración del estado mental, que puede conllevar, cuando el tratamiento no se instaura de forma precoz, una alta morbimortalidad (1). Además, el retraso en el inicio del tratamiento puede llevar a la aparición de muchos otros síntomas y signos como psicosis, incontinencia de esfínteres, taquicardia, sordera, disartria, papiledema, crisis, disfagia, mioclonus, corea y amnesia anterógrada, que pueden agravar la severidad del cuadro y complicar el diagnóstico (2).
El cuadro se produce por déficit de vitamina B1 (tiamina), que en su forma activa, tiamina-pirofosfato, desempeña un papel esencial como cofactor en el metabolismo de neuronas con alta demanda energética, localizadas en áreas específicas del cerebro como el tálamo medial, hipotálamo, cuerpos mamilares, mesencéfalo, sustancia gris periacueductal y cerebelo (3). Posiblemente el sustrato lesional esté relacionado con edema vasogénico (4).
Aunque el alcoholismo es la causa más frecuente de este déficit, se han descrito numerosas agentes que pueden alterar la biodisponibilidad o el metabolismo de la tiamina (1).
Entre ellas cabe destacar, por el incremento de su incidencia, la cirugía del tracto gastrointestinal, fundamentalmente la cirugía de bypass gástrico o bariátrica. Existen numerosos casos de déficit severos de tiamina tras estos procedimientos quirúrgicos, incluso tras la colocación de balón intragástrico (3), lo que ha llevado a acuñar la expresión "beriberi bariátrico" (4). El desarrollo del cuadro típicamente ocurre entre la semanas cuatro y doce tras la resección, ya que un aporte insuficiente, frecuente en el periodo posoperatorio inmediato, puede depleccionar las reservas corporales de tiamina en tan solo veinte días (3, 5). Los mecanismos postulados son: deprivación dietética crónica, alteración de la absorción o de la ingesta de nutrientes, vómitos, ingesta excesiva de carbohidratos con respecto al aportes de tiamina, nutrición parenteral prolongada y aumento de las necesidades nutricionales (3, 6).
Excepcionalmente se han descrito casos que ocurren de forma tardía (años) (3, 6). No se conoce bien por qué se desarrollan tras un intervalo de latencia prolongado, pero se han descrito posibles factores desencadenantes. En un artículo publicado en 1998 se postula que factores que por sí solos no desencadenarían el cuadro pueden, en pacientes predispuestos, conllevar el desarrollo tardío de una EW, como una infección banal, la pérdida del apetito o el incumplimiento terapéutico (6). Es importante para el clínico una alta sospecha ante estos procesos patológicos que, aunque banales en sí, pueden amenazar las reservas de tiamina y conllevar el desarrollo de una EW.
La complejidad del cuadro aumenta porque el diagnóstico es fundamentalmente clínico. No existen pruebas complementarias diagnósticas en sí mismas y la realización de ellas nunca debe retrasar el inicio del tratamiento (4). Si bien la mejor arma con la que cuenta el médico es un alto grado de sospecha clínica basada en una historia clínica exhaustiva y una exploración física y neurológica completa, existen exploraciones complementarias que pueden ayudar a la confirmación del diagnóstico de presunción. Una de ellas, poco usada por la dificultad de la técnica y la falta de especificidad, es la determinación sérica de concentración de tiamina o la medición de actividad de la transketolasa eritrocitaria (2). Otra, ampliamente extendida por su accesibilidad y escasos efectos adversos, es la realización de una resonancia magnética cerebral. Los hallazgos habituales, casi patognomónicos (5, 7), con una especificidad del 93%, son un hiperintensidad de señal en el núcleo mediodorsal del tálamo, en la sustancia gris periacueductal y en el tercer y cuarto ventrículo. La limitación es su baja sensibilidad, en torno al 53%, por lo que una neuroimagen normal no descarta el diagnóstico (4).
Como se ha señalado, el tratamiento de elección es la administración de tiamina parenteral, a alta dosis. La precocidad en la administración del tratamiento se ha asociado con un pronóstico favorable, sin embargo no son infrecuentes el desarrollo de secuelas neurológicas a pesar de él, entre las que cabe destacar la psicosis de Korsakoff, amnesia, ataxia, neuropatía óptica y oculomotora (4).
Conclusiones
A pesar de que clásicamente la encefalopatía de Wernicke se ha asociado al alcoholismo crónico, es importante un alto índice de sospecha en otros pacientes, por ejemplo, con cirugía del tracto gastrointestinal previo. El interés clínico del caso que se presenta reside fundamentalmente en que el desarrollo de la EW se produjo en un paciente gastrectomizado por un adenocarcinoma gástrico, con supervivencia media baja (del 28% a cinco años según se recoge en la literatura) (8), de forma tardía y probablemente desencadenada de forma secundaria a un cuadro de vómitos. La alta sospecha clínica permitió el inicio de tratamiento precoz y con este limitar la morbimortalidad del cuadro. Además cabe destacar la presentación inusual de dos cuadros neurológicos secundarios a un déficit vitamínico, ambos reversibles, en un mismo paciente.
Conflicto de intereses
Los autores declaran no tener conflicto de intereses.
Referencias
1. DELAVAR K, ET AL. Imaging-based diagnosis of Wernicke Encephalopathy: a case report. Trauma Mon. 2015;20(2):e17403. [ Links ]
2. SHARABI S, ET AL. Wernicke encephalopathy after sleeve gastrectomy. IMAJ 2012;14:708-9. [ Links ]
3. RUFA A, ET AL. Wernicke Encephalopathy after gastrointestinal surgery for cáncer: causes of diagnostic failure or delay. International Journal of Nueoorscience 2011;121:201-8. [ Links ]
4. AASHEIM T. Wernicke Encephalopathy after bariatric surgery: a systematic review. Ann Surg. 2008;248:714-20. [ Links ]
5. FEI G, ET AL. Clinical Characteristics and MR Imaging Features oof Nonalcoholic Wernicke Encephalopathy. Am J Neuroradiol. 2008;29:164-9. [ Links ]
6. TATSUO S, ET AL. Development of Wernicke-Korsakoff Syndrome after long intervals following gastrectomy. Arch Neurol. 1998;55:1242-5. [ Links ]
7. KÜHN AL, ET AL. Vitamin B1 in the treatment of Wernicke's Encephalopathy due to hyperemesis after gastroplasty. Case Reports/Journal of Clinical Neuroscience 2012;19:1303-5. [ Links ]
8. HOSEMANN S. Cáncer gástrico en estadio inicial e intermedio. OncoLog 2011;56(8). [ Links ]