Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Acta Neurológica Colombiana
Print version ISSN 0120-8748
Acta Neurol Colomb. vol.31 no.4 Bogotá Oct. 2015
Caso clínico
Linfoma leptomeníngeo primario. Reporte de tres casos y revisión de la literatura
Primary leptomeningeal lymphoma . Report of three cases and review of the literature
Fernando González Trujillo (1), Alfonso Javier Lozano Castillo (2), Alfredo Ernesto Romero Rojas (3), Oscar Alberto Messa Botero (3), Sandra Isabel Chinchilla Olaya 3), Pedro José Penagos González (4), Camilo Zubieta Vega (5)
(1) Grupo Neurología Clínica. Profesional observador en Neurología-Oncología. Instituto Nacional de Cancerología, Hospital Simón Bolívar, Médicos Asociados Clínica Fundadores. Colombia.
(2) Grupo de Radiología-Oncología, Instituto Nacional de Cancerología. Profesor asociado, Universidad Nacional de Colombia. Bogotá, Colombia.
(3) Grupo de Patología-Oncología, Instituto Nacional de Cancerología. Bogotá, Colombia.
(4) Neurocirugía-Oncología. Coordinador Unidad de Neurocirugía-Oncología, Instituto Nacional de Cancerología. Bogotá, Colombia.
(5) Neurocirugía-Oncología, Instituto Nacional de Cancerología, Clínica de Occidente. Bogotá, Colombia.
Recibido: 16/07/15. Aceptado: 2/10/15.
Correspondencia: Fernando González Trujillo: Fernando.gonzaleztrujillo@gmail.com
Resumen
El linfoma leptomeníngeo primario (LLMP) es una entidad con baja frecuencia de presentación, representa del 1% al 2,4% de los linfomas primarios del sistema nervioso central; las variedades histológica más observadas son el linfoma de la zona marginal tipo MALT, el linfoma B de célula grande difuso y el linfoma linfoblástico de células B. La localización y su extensión determinan las manifestaciones clínicas; en radiología se prefieren las imágenes con medios de contraste, ya que tienden a confundirse con meningiomas como la primera impresión diagnóstica y son la cirugía y los estudios de patología los que confirman el diagnóstico. La quimioterapia es la base del tratamiento en esta entidad, la radioterapia se deja como una opción secundaria.
El propósito de este trabajo es presentar tres casos clínicos representativos de LLMP y las variantes por imágenes de radiología, la revisión enfocada de la literatura y el tratamiento de esta infrecuente patología.
Palabras clave: Inmunohistoquímica, linfoma leptomeníngeo, meninges, neoplasias del sistema nervioso central (DECS).
Summary
Primary Leptomeningeal lymphmoma (PLML) is a low frequency neoplasm representing 1% to 2,4% of primary lymphomas of the central nervous system (CNS). The most frequent histological variety is the extranodal marginal zone lymphoma (MALT lymphoma), but other variants are reported such as diffuse large cell B-cell lymphoma (DLBCL). The location and extent determine the clinical manifestations. In radiology, images with contrast are preferred to difference from meningiomas which are the main differential diagnosis; nevertheless surgery and histology confirm the diagnosis. Chemotherapy is the mainstay of treatment and radiation therapy is a secondary alternative. The purpose of this paper is to present three cases of PML, the radiological variants and to conduct a focused literature review with treatment of this pathology.
Key words: Central nervous system neoplasms, immunohistochemistry, lymphomas, meninges. (MeSH).
Presentación del Caso 1
Paciente de sexo femenino, de 47 años, con historia de cefalea crónica que cambió en su presentación una localización occipital irradiada a la región cervical, la cual se incrementa con el movimiento, asociada a déficit en la agudeza visual y paresia del miembro superior derecho. Antecedentes: lupus eritematoso sistémico que fue tratado con ciclofosfamida hasta hace un año y medio; ooforectomía hace catorce años, con patología benigna. Los antecedentes familiares destacados son: una abuela con cáncer de cérvix y una hermana con cáncer de seno.
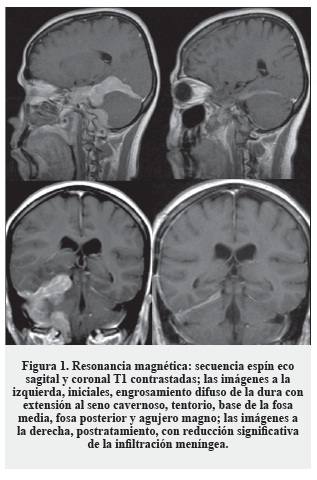
El examen físico reveló dolor focal en la región cervical y edema en el miembro superior izquierdo. Los estudios de imágenes (tomografía y resonancia cerebral) mostraron una lesión en la pared lateral del seno cavernoso con extensión a la fosa posterior y tentorio, siguiendo las meninges hasta el agujero magno. Como probable diagnóstico se consideró meningioma de comportamiento agresivo ("Imágenes", Figura 1).
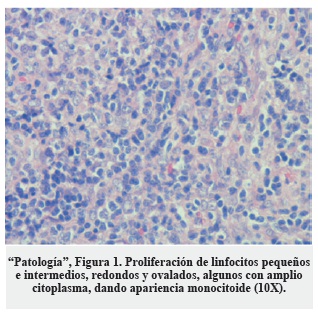
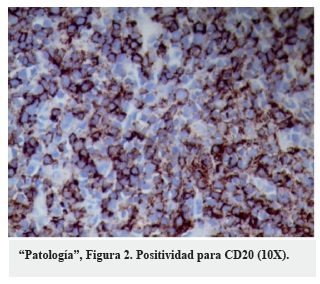
Se realizó cirugía y el material por patología mostró proliferación linfoide difusa de células pequeñas, redondeadas y ovaladas con escasa mitosis y amplio citoplasma monocitoide ("Patología", Figura 1). El estudio de inmunohistoquímica fue positivo para CD20 ("Patología", Figura 2) y Bcl-2, con bajo índice de proliferación Ki-67 (4%). Los hallazgos descritos, relacionados con la clínica e imágenes, se interpretaron como linfoma no Hodgkin B de la zona marginal (MALT). Los estudios de extensión, incluida la biopsia de médula ósea, fueron negativos para tumor; asimismo, la prueba de virus de la inmunodeficiencia humana (VIH) fue negativa.
En conjunto, los servicios tratantes de neurología oncológica y hematología decidieron realizar el protocolo de quimioterapia basado en metotrexate con altas dosis, logrando una reducción próxima al 80% en el volumen de la lesión ("Imágenes", Figura 1).
Presentación del caso 2
Mujer de 71 años que consultó por cefalea, emesis, vértigo, progreso con compromiso en la esfera mental, desorientación, con antecedente de hipertensión arterial sistémica y cáncer de seno; se le realizó cuadrantectomía y hormonoterapia con tamoxifeno y tuvo una evolución estable.
El examen físico mostró una paciente con desorientación parcial, sin otro déficit neurológico.
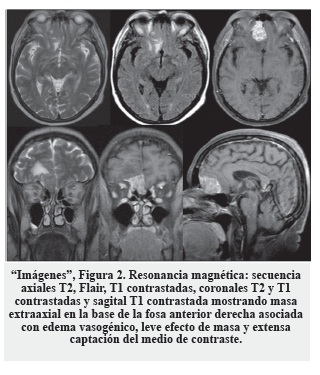
La resonancia magnética de cerebro reveló una lesión tipo masa en área frontal derecha con edema perilesional, sin desplazar la línea media ("Imágenes", Figura 2).
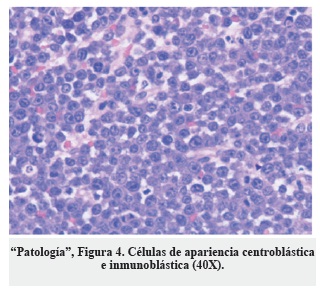
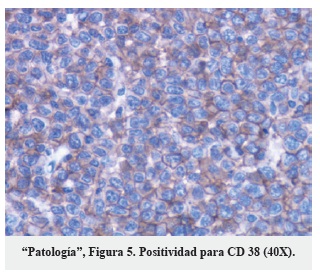
Se programó cirugía y el estudio de patología reportó un tumor maligno caracterizado por proliferación difusa de células grandes ("Patología", Figura 3) con apariencia centroblástica, inmunoblástica y algunas formas plasmablásticas ("Patología", Figura 4), con presencia de numerosas mitosis y frecuentes figuras apoptósicas. Los estudios de inmunohistoquímica fueron positivos ("Patología", Figura 5) y con un Ki-67 mayor al 60%. Los hallazgos se interpretaron como linfoma no Hodgkin B difuso de célula grande, inmunoblástico, fenotipo no centro germinal compatible con variante plasmablástica. Se realizó el estudio complementario de médula ósea incluyendo mielograma y biopsia para estadificación, que fueron negativas para tumor, así como el Elisa para VIH.
La paciente no aceptó el tratamiento propuesto. Consultó un año después por dolor lumbar intenso y mayor compromiso en la marcha. Las imágenes control de resonancia magnética de cerebro siguen mostrando la masa frontal derecha extraaxial parasagital con edema local, más una extensión hacia el borde libre del tentorio en área pontocerebelosa izquierda que comprime el tallo cerebral y el quinto par craneano. Hay compromiso en la diploe craneal por extensión metastásica. En la resonancia de la columna lumbosacra se encontró una masa entradora como extensión leptomeníngea de su proceso inicial más cambios relacionados con artropatía y discopatía degenerativa.
Se ofreció como plan de manejo quimioterapia con metotrexate a 4,5 g IV cada dos semanas y aplicación intratecal de metotrexate l5 mg, intercalado. La radioterapia no se consideró por la edad de la paciente.
Presentación del caso 3
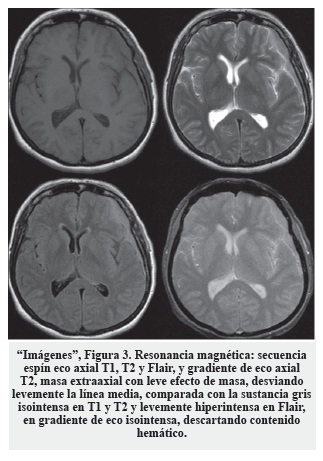
Mujer de 47 años con cuadro de veinte días de evolución en disminución de la fuerza en el miembro inferior derecho y cefalea; antecedentes sin importancia. Se realizó TC de cráneo y se diagnosticó un hematoma subdural agudo frontotemporal izquierdo, fue llevada a cirugía. El cuadro persistió sin mejoría clínica y se efectuó IRM, que se interpretó como hematoma compresivo, por lo cual fue reintervenida, resecando parcialmente una lesión extraaxial sólida sin hematoma; la patología inicial fue reportada como meningioma vs. lesión plasmocitaria y la segunda como astrocitoma grado III. Remitida al Instituto Nacional de Cancerología para una segunda opinión, se le realizó nuevo TC y se hizo revisión de la patología ("Imágenes", Figura 3).
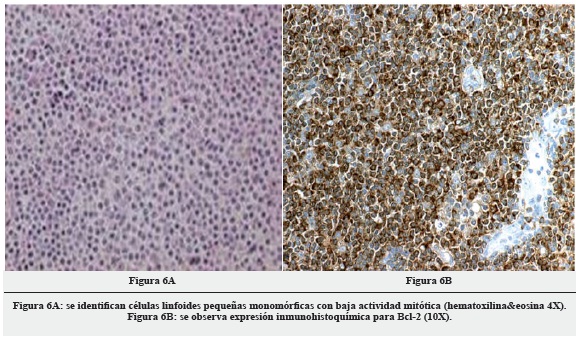
El estudio histopatológico fue de difícil clasificación, se observaba proliferación de células pequeñas con moderado citoplasma ("Patología", Figura 6A) formando sabanas con manguitos perivasculares y plasmocitos. Los hallazgos plantean inicialmente linfoma vs. tumor glial de alto grado. Se llevó a cabo estudio de inmunohistoquímica que descartó la naturaleza glial de la lesión, dada la negatividad para la proteína ácida fibrilar glial (GFAP), y confirmó la de un linfoma por la positividad para CD20 con coexpresión de Bcl-2 ("Patología", Figura 6B) y Ki-67 bajo. La lesión se clasificó entonces como linfoma B no Hodgkin de célula pequeña de tipo linfoma marginal (Tabla 1).
Revisión
El linfoma primario del sistema nervioso central (SNC) es una patología que involucra el cerebro, ojos, médula espinal, meninges, o una combinación de estos; es de tipo maligno y tiene baja frecuencia de presentación. Entre los linfomas sistémicos llega al 1% y en los tumores primarios cerebrales se reporta hasta en el 16% de los casos; no se tienen datos precisos cuando el compromiso es aislado meníngeo primario, pero equivalen al 1%-2,4% de los linfomas primarios del SNC (1-3).
El sistema nervioso carece de sistema linfático y encontrar aquí un linfoma primario es infrecuente (4); para explicar su origen se propone la hipótesis de que las células T y B sufren una transformación fuera del SNC con cambios en los marcadores de superficie celular que facilitan su migración y así pueden retornar, alojarse y crecer caóticamente en un medio inmunoprivilegiado como es el SNC. Se demostró que las células T sí pueden entrar y salir del sistema, como lo revela la presencia de linfocitos en las muestras de líquido cefalorraquídeo (5).
El tipo de LLMP más reportado es el linfoma de la zona marginal tipo MALT (tejido linfoide asociado a mucosas) (3-8), que según la clasificación de los linfomas es de bajo grado tipo no Hodgkin célula B, con pronóstico bueno; este subtipo de linfoma se puede encontrar en otros órganos como el estómago, glándula salivar, tiroides, piel, pulmón, seno. Dado que la duramadre carece de epitelio mucoso, es inusual encontrar dicho tumor en esta localización, y para explicar su origen Kumar et al. plantearon que las células meningoteliales (3, 8) son similares a las epiteliales de otros tejidos donde emerge el linfoma tipo MALT, estas células se concentran más en las vellosidades aracnoideas de los senos venosos durales. La hipótesis puede explicar el origen de los linfomas tipo MALT que afectan las áreas craneales en las que predominan estas células, pero no es así para los linfomas espinales epidurales, en los cuales se reportan más los linfomas de alto grado tipo célula grande difusa, que emergen más por extensión desde una masa adyacente o un compromiso de la médula ósea (8). Hay otros subtipos de LLMP reportados, como el linfoma de célula B grande difusa, que es agresivo, con una sobrevida media de ocho meses (1), y el linfoma linfoblástico de células B (8).
El diagnóstico de un LLMP se hace con los siguientes criterios (2, 5, 6):
- No tener antecedentes de linfoma sistémico, ni trasplante de órganos o un tratamiento inmunosupresor, ni medicamentos de quimioterapia (sistémicos o intratecales) en un tiempo cercano a la aparición del linfoma.
- Descartar síndrome de inmunodeficiencia adquirida.
- Las imágenes contrastadas del SNC deben descartar compromiso parenquimatoso o subependimario.
- Las pruebas de extensión para linfoma sistémico deben ser negativas.
- Demostrar la presencia de linfocitos malignos en muestras de líquido cefalorraquídeo (LCR) o en biopsias de las membranas meníngeas. Siempre es mandatorio realizar punción lumbar cuando se encuentra compromiso difuso meníngeo (3).
Las manifestaciones clínicas se relacionan con la extensión del tumor; hay desde cefalea (10-30%), convulsiones (1-5%), déficit visual (2-32%), parálisis de pares craneanos (9-22%), síndrome meníngeo (2-13%), hasta ataxia y hemiparesias (1-9).
Los criterios radiológicos para el diagnóstico de LLMP no son precisos; se prefieren las imágenes de resonancia magnética con contraste para evidenciar lesiones tipo hidrocefalia, obliteración de las cisternas basales, lesiones densas, engrosamiento en los nervios craneanos. En resonancia magnética es característico ver marcado realce en el espacio subaracnoideo que puede confundirse con sangrado; se reportan pocos casos de LLMP asociados con hematomas subdurales sin un antecedente traumático y se propone como hipótesis que el linfoma por extensión directa lesiona los vasos adyacentes, ocasionando el sangrado. (2) Por resonancia magnética el LLMP puede apreciarse como una imagen tipo masa extraaxial con engrosamiento de la duramadre y el signo de la cola dural que semeja un meningioma (3, 8, 10).
El diagnóstico diferencial de LLMP se hace con patologías de tipo infeccioso como neuroborreliosis, criptococosis, tuberculosis, infección primaria por el virus Epstein Barr y sarcoidosis. Las metástasis a las leptomeninges en pacientes con cáncer se diagnostican en una frecuencia del 5-18% para los tumores sólidos (seno, melanoma, son los más reportados), para cáncer hematológico (leucemia, linfoma) entre 5-15%, y con tumores cerebrales primarios (casos esporádicos de glioblastomas) la incidencia es baja 1-2% (9). Se reportan con más frecuencia casos de linfoma en personas con síndrome de inmunodeficiencia adquirida o primaria, lo que hace necesario realizar siempre una prueba de VIH (5).
Los tratamientos varían considerando la extensión del compromiso meníngeo por el linfoma; cuando este se circunscribe a un sitio, la cirugía para obtener biopsia o la radioterapia en bajas dosis tienen respuestas favorables, como lo indican los reportes que hay de linfomas durales (3). Los LLMP son, la mayoría, de tipo infiltrativo o en placa, y requieren quimioterapia y radioterapia adyuvante (3).
Los protocolos de quimioterapia estándar para linfoma no Hodgkin, asociados o no con anticuerpos monoclonales, son efectivos en los linfomas de la zona marginal sistémicos; no hay mucha experiencia en los casos de LLMP o con el más circunscrito tipo dural, pero sí hay reportes con buenos resultados de control de la enfermedad seguido entre cuatro y 8 años aplicando metotrexate en altas dosis vía sistémica e intratecal, citarabina en altas dosis sistémica, procarbazina, vincristina y/o temozolamida (3, 7, 11-16).
El tratamiento para el LLMP tiene limitaciones, considerando que las envolturas leptomeníngeas y la presencia de una barrera hematoencefálica (BHE) limitan el paso de los agentes de quimioterapia, lo que reduce su actividad antitumoral; en años anteriores se aplicó la disrupción de la BHE para "abrir" estas barreras administrando solución de manitol que crea una "abertura osmótica reversible" para optimizar la concentración de los medicamentos en el tumor, por ejemplo, lograr con medicamentos tipo metotrexate incremento en la concentración cerebral entre cuatro a siete veces, y en el tumor entre diez y cien (1, 6, 10). Este método se ha reemplazado por el uso en altas dosis de medicamentos tipo metotrexate y citarabina vía sistémica que han demostrado buena penetrancia hasta el SNC. Hay diferentes protocolos de quimioterapia con variables resultados, que reportamos como información (Tabla 2).
La experiencia lograda permite concluir que con los regímenes de multidrogas que incluyen agentes alkilantes se obtienen mejores respuestas en sobrevida libre de progresión, que con solo metotrexate en altas dosis (10), por ejemplo: el centro oncológico Memorial Sloan Kettering aplica un esquema agresivo como dosis altas de metotrexate, citarabina, ifosfamida, ciclofosfamida, vincristina y vindesina, con terapia intratecal sin radioterapia, logrando una sobrevida total de cincuenta meses y una media de falla en tratamiento de veintiún meses.
Hay protocolos que aplican anticuerpos monoclonales como rituximab en linfomas que expresan el antígeno CD20, como el estudio fase ll, que lo combina con altas dosis de metotrexate, citarabina, procarbazina y vincristina logrando una respuesta total de 93% y una tasa de respuesta completa del 78%. El efecto secundario más importante fue la toxicidad hematológica (9, 10). Se reporta en la literatura la experiencia de pacientes con infiltración meníngea por linfoma que mejoraron con la aplicación intratecal de rituximab; las dosis promedio toleradas son entre 10 y 30 mg, que se aplican una vez por semana hasta la mejoría de los parámetros citológicos en el líquido cefalorraquídeo. Se ha dado concomitante con quimioterapia sistémica sin reacciones adversas importantes. Con dosis de 40 mg de rituximab intratecal se observó en los pacientes cefalea, calambres, dorsalgia, debilidad en las extremidades, que se resolvió con el uso de esteroides y antihistamínicos. Así, los anticuerpos monoclonales son una opción terapéutica en esta patología y se requiere ampliar su uso y adquirir más experiencia en los pacientes que pueden beneficiarse (12, 17).
La radioterapia es una opción complementaria de tratamiento, pero la severa toxicidad hizo que su aplicación se postergara en la población mayor de 60 años. La mejoría en la sobrevida ha permitido conocer un mayor reporte de casos con declive cognoscitivo, compromiso en la marcha, leucoencefalopatía difusa y radionecrosis (1). Los esquemas actuales con altas dosis de quimioterapia sin radioterapia mostraron reducción en la neurotoxicidad, pero no hay claridad sobre si la combinación de quimioterapia con radioterapia ha mejorado la sobrevida (10, 17, 18).
Discusión
Los casos clínicos son representativos de dos tipos de linfomas meníngeos primarios; el primer y tercer caso corresponden a linfomas de la zona marginal (MALT), considerados de bajo grado, de preferencia extracraneales y cuyo origen en el sistema nervioso se explica en las células meningoteliales próximas a las vellosidades aracnoideas de los senos durales; y el segundo caso es un linfoma no Hodgkin difuso de célula B grande con fenotipo no centro germinal que es agresivo, con una sobrevida corta, no mayor a ocho meses, sin tratamiento. La histología de ambas lesiones es muy diferente, los casos tipo MALT muestran una proliferación linfoide más ordenada, con escasas mitosis en concordancia con una lesión de bajo grado, y el segundo caso, tipo linfoma B célula grande, tiene los hallazgos de una lesión de alto grado como es la proliferación difusa de células grandes con frecuentes mitosis y figuras apoptósicas. La inmunohistoquímica mostró un índice de proliferación celular elevado, con Ki-67 muy característico según la histología, mientras que en las formas marginales fue bajo.
En los estudios de radiología destacamos que los tres casos clínicos son representativos de lo reportado por la literatura, en la cual se interpretan los hallazgos con entidades tipo meningioma como fue el primer caso, hematoma subdural en el tercer caso, y compromiso difuso en las meninges en el segundo caso. El meningioma es el principal diagnóstico diferencial; comparte características con el LLMP como mayor incidencia en mujeres, similar edad de presentación y hallazgos por imágenes en radiología (lesión extraaxial que es iso- o hipointensa en T1, con contraste tiene realce difuso y el signo radiológico conocido como "cola dural") (3, 8, 10, 19).
Consideramos que los criterios diagnósticos para LLMP se cumplen en los tres casos; en lo relacionado con el uso de un tratamiento inmunosupresor (ciclofosfamida por LES en el primer caso y cáncer de seno en el segundo), este no se dio en un tiempo cercano a la aparición del linfoma. Las imágenes diagnósticas en ambos casos, en su fase inicial mostraron la lesión circunscrita a las membranas meníngeas; solo el segundo caso, en el que la paciente no aceptó el tratamiento, se presentó hacia el año, aproximadamente, diseminación por extensión metastásica hacia la diploe, área infratentorial y meninges espinales lumbares, hecho referido en la literatura que puede ocurrir tempranamente (3). Los estudios de extensión en los tres casos fueron negativos, descartando que el compromiso en el sistema nervioso central fuera metastásico.
El tratamiento en todos los casos se realizó con quimioterapia estándar como metotrexate en altas dosis, intravenoso e intratecal (16), protocolo con el cual se tiene la mejor experiencia, logrando una excelente respuesta en el primer y tercer caso y en el segundo se desconoce la respuesta que hubo al tratamiento. La comorbilidad en el segundo caso, asociada con un linfoma que se había diseminado, son factores que limitan un buen resultado terapéutico.
Los reportes en la literatura de LLMP son pocos, se requiere más experiencia para establecer la utilidad de nuevos protocolos de quimioterapia que aplican monoterapia con metotrexate en altas dosis o combinado con otros agentes, y aclarar el beneficio de los anticuerpos monoclonales administrados vía intratecal.
Conclusión
El linfoma leptomeníngeo primario requiere cumplir con unos criterios diagnósticos precisos, debe diferenciarse principalmente de un meningioma, por compromiso meníngeo de un linfoma primario del sistema nervioso central o por compromiso metastásico al sistema nervioso de un linfoma sistémico. La cirugía se complementa con esquemas de quimioterapia extrapolados del tratamiento para linfoma cerebral primario. Los anticuerpos monoclonales aplicados intratecalmente son parte de los protocolos actuales de quimioterapia y la radioterapia por sus efectos secundarios ha sido relegada.
Agradecimiento: a la correctora de estilo y revisora Adriana Patricia Henao Galindo por su aporte en la elaboración de este artículo.
Conflicto de intereses
Los autores declaran no tener conflicto de intereses.
Referencias
1. MARCUS WC, HERBERT BN, MCGREGOR JM, BELL SD, CHAUDHURY AR. Primary meningeal CNS lymphoma treated with intra-arterial chemoterapy and blood brain barrier disruption. J Neurooncol. 2008:329-33. [ Links ]
2. MATANO S, SAKASHITA Y, FURUSHO H, OHASHI M, TERAHATA S, KAKUMA K, ET AL. Primary leptomeningeal lymphoma. J Neurooncol. 2001;52:81-3. [ Links ]
3. IWAMOTO FM, DE ANGELIS IM, ABREY LE. Primary dural lymphomas: a clinicophatologic study of treatment and outcome in eight patients. Neurology 2006;66:1763-5. [ Links ]
4. IWAMOTO FM, ABREY LE. Primary dural lymphomas: a review. Neurosurg Focus 2006;21:E5. [ Links ]
5. MERLIN E, CHABRIER S, VERKARRE V, CRAMER E, DELABESSE E, STÉPHAN JL. Primary leptomeningeal ALK+ lymphoma in a 13 year old child. J Pediatr Hemato Oncol. 2008;30:963-7. [ Links ]
6. LACHANCE DH, O´NEILL BP, MACDONALD DR. Prymary leptomeningeal lymphoma: report of 9 cases, diagnosis with inmunocytochemical analysis, and review of the literature. Neurology 1991;41:95-100. [ Links ]
7. DOOLITLE ND, MINER ME, HALL WA. Safety and efficacy of a multicenter study using intraarterial chemotherapy in conjunction with osmotic opening of the blood brain barrier for the treatment of patients with malignant brain tumors. Cancer 2000;88:637-47. [ Links ]
8. ABDULLAH S, MORGENSZTERN D, ROSADO MF. Primary lymphoblastic B cell lymphoma of the cranial dura mater: a case report and review of the literature. Leuk Lymphoma 2005;46:1651-7. [ Links ]
9. GREWAL J, SARIA MG, KESARI S. Novel approaches to treating leptomeningeal metastases. J Neurooncol. 2012;106:225-34. [ Links ]
10. SWINNEN LJ. Primary central nervous system lymphoma: progress, new questions. Curr Opin Oncol. 2009;21:393-6. [ Links ]
11. DOOLITTLE ND, PEEREBOOM DM, CHRISTOFORIDIS GA, HALL A, PALMIERI D, BROCK PR, ET AL. Delivery of chemotherapy and antibodies across the blood brain barrier and the role of chemoprotection, in primary and metastatic brain tumors: report of the eleventh annual blood brain barrier consortium meeting. J Neurooncol. 2007;81:81-91. [ Links ]
12. ANTONINI G, COX MC, MONTEFUSCO E, FERRARI A, CONTE E, MORINO S, ET AL. Intratecal anti CD20 antibody: an effective and safe treatment for leptomeningeal lymphoma. L Neurooncol. 2007;81:197-9. [ Links ]
13. YAMADA SM, IKAWA N, TOYONAGA S. Primary malignant B cell type dural lymphoma: case report. Surg Neurol. 2006;66:539-43. [ Links ]
14. MARC R, JORDAAN MR, PRABHU SP, SILVERA VM. Primary leptomeningeal central nervous system lymphoma in an immunocompetent adolescent: an unusual presentation. Pediatr Radiol. 2010;40(Suppl 1):141-4. [ Links ]
15. FAMOSO G, PONZONI M, TERRENI MR, ASSANELLI A, MORTINI P, DOGLIONI C, ET AL. Primary intracranial meningeal marginal zone B cell lymphoma of malt type (PMML) with osseous infiltration. Ann Hematol. 2009;88:599-601. [ Links ]
16. BEITZKE M, ENZINGER C, BEITZKE D, NEUREITER D, LADURNER G, FAZEKAS F. Primary leptomeningeal lymphoma of the cauda equina: a rare cause of radiculopathy. J Neurol. 2010;257:1734-7. [ Links ]
17. TAYLOR JW, FLANAGAN EP, O'NEILL BP, SIEGAL T, OMURO A, DEANGELIS L, ET AL. Primary leptomeningeal lymphoma International Primary CNS Lymphoma Collaborative Group report. Neurology 2013;81:1690-6. [ Links ]
18. BRITO AB, REIS F, DE SOUZA CA, VASSALLO J, LIMA CS. Intracranial primary dural diffuse large B-cell lymphoma successfully treated with chemotherapy. Int J Clin Exp Med. 2014;7:456-60. [ Links ]
19. NOEMAN M. Case 11669 Primary dural lymphoma: a case report. Eurorad (Radiological case data base). Neuroradiology; 2014. [ Links ]