Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Acta Neurológica Colombiana
Print version ISSN 0120-8748
Acta Neurol Colomb. vol.32 no.1 Bogotá Jan./Mar. 2016
Trabajo original
Características clínicas de los pacientes menores de 18 años con atrofia muscular espinal en Medellín, 2008 - 2013
Clinical characteristics of patients under 18 years-old with spinal muscular atrophy in Medellín, 2008 - 2013.
Hernán Darío Valencia (1), Jonathan Rendón Muñoz (1), Nicolás Pineda (2), Blair Ortiz (3), Jorge Hernán Montoya (4), José William Cornejo (5)
(1) Investigador de Pediaciencias. Residente Pediatría, Universidad de Antioquia. Medellín, Colombia
(2) Biólogo molecular. Profesor titular, Universidad de Antioquia, Medellín, Colombia
(3) Neuropediatra, Hospital Universitario San Vicente Fundación, Antioquia, Medellín, Colombia
(4) Médico genetista,Hospital Universitario San Vicente Fundación, Medellín, Colombia
(5) Neurólogo infantil. Profesor titular, Universidad de Antioquia, Msc. en Epidemiologia y coordinador, Grupo de Pediaciencias, Medellín, Colombia
Recibido: 30/09/15. Aceptado: 14/01/16.
Correspondencia: Hernán Darío Valencia González: hernvago73@gmail.com.
Resumen
Introducción: La atrofia muscular espinal (AME) es una enfermedad degenerativa que afecta las neuronas motoras del asta anterior de la médula espinal, se manifiesta por debilidad muscular progresiva de predominio proximal, hipotonía y arreflexia osteotendinosa, la etiología es una mutación en el gen de supervivencia neuronal SMN.
Objetivo: determinar las características clínicas de los pacientes menores de 18 años con atrofia muscular espinal en de Medellín, durante el período 2008-2013.
Materiales y métodos: se realizó un estudio descriptivo retrospectivo de los pacientes con AME que consultaron en el Hospital Universitario San Vicente Fundación y un consultorio privado de neuropediatría en Medellín durante el período 2008-2013, en total se recopilaron datos de 29 pacientes, se revisaron las características clínicas, las ayudas diagnósticas practicadas y los tratamientos realizados.
Resultados: la AME tipo II resultó la forma clínica más frecuente (62%) seguida por la AME tipo I (24.13%), las principales manifestaciones fueron la hipotonía (100%) debilidad muscular (93.1%) y la arreflexia osteotendinosa (82.8%). Las fasciculaciones en la lengua se presentaron en el 48.3% de los pacientes. La prueba molecular fue realizada en 6 pacientes y en todos se encontró deleción del exón 7 del gen SMN1.
Conclusión: la atrofia muscular espinal es una enfermedad degenerativa y de progresión variable de acuerdo a su clasificación. Clínicamente, se debe sospechar cuando exista síndrome motoneuronal y fasciculaciones linguales. El diagnóstico molecular es el método más acertado para confirmar la enfermedad.
Palabras clave: Atrofia Muscular Espinal. Hipotonía. Werdnig-Hoffman. Gen SMN1 (DeCS).
Summary
Introduction: Spinal muscular atrophy (SMA) is a degenerative disease that affects motor neurons in the anterior horn of the spinal cord, it is manifested by progressive muscle weakness predominantly proximal, hypotonia andosteotendinous arreflexia, the cause is a mutation in neuronal survival gene SMN1
Objective: Establish the clinical, electromyographics and genetics characteristics of patients younger than 18 years with spinal muscular atrophy in the Medellín city, during the period 2008-2013.
Materials and methods: A retrospective study of patients with SMA seen in the Hospital Universitario San Vicente Foundation and private center of Neuro- pediatric of Medellín during the period 2008-2013 was performed. Data from 29 patientes were available, were reviewed clinical feature, diagnostic aids and treatments practiced.
Results: SMA type II resulted the most frequent clinical presentation (62%) followed by SMA type I (24.13%), the main manifestations were hypotonia (100 %), muscle weakness (93.1%) and osteotendinous arreflexia (82.8%), tongue fasciculations occurred in 48.3% of patients. The molecular test was performed in 6 patients and in all the deletion of exon 7 of the SMN1 gene was found.
Conclusion: spinal muscular atrophy is a degenerative and progressive disease according to their clinical classification. It should be suspected when there are motoneuronal syndrome and lingual twitches. Molecular diagnosis is the most accurate to confirm the disease.
Key words: Spinal Muscular Atrophy. Hypotonia. Werdnig-Hoffman. SMN1 gene (MeSH).
Introducción
La atrofia muscular espinal (AME) es una enfermedad degenerativa que afecta las neuronas motoras del asta anterior de la médula espinal, constituye la segunda causa de enfermedad autosómica recesiva después de la fibrosis quística. Es la causa genética más frecuente de mortalidad en lactantes, con una incidencia estimada en el ámbito mundial entre 1/6.000 y 1/10.000 nacidos vivos (1-3).
La etiología de la enfermedad es una mutación homocigota en el gen de supervivencia neuronal SMN1, ubicado en el brazo largo del cromosoma cinco; descubierto por Lefebvre en 1995 (4).
La alteración en el gen SMN produce deficiencia en la proteína de supervivencia neuronal (1). La patogenia de la enfermedad y las funciones de la proteína SMN no se han dilucidado completamente, pero se sabe que la proteína SMN es requerida para el ensamblaje de ribonucleoproteínas pequeñas -snRNP-, para la regeneración del complejo activo de splicing, además de tener funciones de limpieza en las rutas de splicing (procesamiento de pre mRNA), se hipotetiza que puede tener funciones en el crecimiento y desarrollo neuronal (5, 6).
La deficiencia de SMN conlleva a una alteración en la maduración muscular que produce atrofia y precede a la pérdida neuronal.
Además, se presume que la SMN cumple un papel en la extensión axonal y la sinaptogénesis (6, 8).
Las principales características clínicas de esta enfermedad son: hipotonía, debilidad muscular progresiva simétrica, predominantemente en el tronco y las extremidades, con mayor compromiso de las extremidades inferiores que de las superiores, problemas respiratorios progresivos y graves, fasciculaciones de la lengua, hiporeflexia o arreflexia, temblor de las manos y contracturas articulares que pueden llevar a deformidad articular, cuando la enfermedad se manifiesta en el periodo fetal puede presentarse con artrogriposis. Generalmente no hay afección directa de otros órganos o sistemas (3, 7).
Con frecuencia en los pacientes afectados se observan expresiones de alerta, ceño fruncido y movimientos oculares y de la cara conservados; siguen al examinador con la mirada; las funciones mentales superiores y sensibilidad siguen conservadas (3, 7, 28).
La debilidad de los músculos bulbares resulta en llanto y tos débiles, pobre succión, acumulación de secreciones y bronco aspiración de las mismas (3).
Todos los tipos de atrofia muscular espinal están asociados con algún grado de restricción respiratoria y deformidad del tórax en los que se describen el pectum excavatum o tórax en campana que puede incluso llevar a insuficiencia ventilatoria (3, 7, 28).
Se reconocen tres subtipos de atrofia muscular espinal: tipo I o enfermedad de Werdnig-Hoffman: inicia antes de los seis meses de vida, es la más común y la forma más grave de la enfermedad, la incapacidad es tal no pueden sentarse, y sin un soporte ventilatorio la mayoría fallecen antes de los 3 años. Tipo II, forma intermedia: se presenta entre los 3 y 15 meses de edad, pueden sentarse pero no caminar sin apoyo, el grado de compromiso respiratorio es intermedio, es común el temblor rápido conocido como mini- poli-mioclonus, la sobrevida es de 68,5% a los 25 años. Tipo III o enfermedad de Kugelberg-Welander: es la forma leve de la enfermedad, de inicio más tardío, en la infancia o adolescencia; estos pacientes aprenden a caminar por si solos, no hay compromiso respiratorio, su expectativa de vida es normal (3, 9-10).
Para el diagnóstico se han utilizado diferentes métodos como la electromiografía y velocidades de conducción nerviosa, la biopsia muscular y el más recientemente, el estudio molecular para detectar la deleción en el exón 7 del gen SMN1, en la actualidad es el método de elección por su excelente sensibilidad y especificidad. La deleción del exón 7 está presente en el 94-95% de los pacientes. Con el estudio genético se evita someter al niño a pruebas dolorosas como la electromiografía y la biopsia muscular, aunque estas se requieren si no está disponible la prueba molecular, también se utilizan para descartar otros diagnósticos diferenciales (11-13).
Se han realizado varios ensayos clínicos utilizando diferentes medicamentos como ácido valproico, salbutamol, fenoterol, fenilbutirato y L-Carnitina sin que ninguno de ellos haya logrado mejorar la sobrevida ni la calidad de vida de los pacientes con atrofia muscular espinal (14-20).
En nuestro medio se han realizado dos reportes de casos, el primero, realizado en Barranquilla donde se describen tres pacientes femeninas diagnosticadas con atrofia muscular espinal tipo I antes del año de vida por hipotonía, no sostén cefálico, hiporreflexia y cambios electromiográficos o histopatológicos de atrofia muscular sin confirmación genética asociada a complicaciones respiratorias (27). El segundo reporte de caso realizado Bucaramanga describe a un niño de 13 meses con cuadro de dificultad respiratoria asociada a hipotonía, arreflexia, disminución de la fuerza principalmente en miembros inferiores, trastorno de la deglución, no sostén cefálico y antecedentes familiares de atrofia muscular espinal tipo I (28).
Aunque existen los reportes descritos, no hay series de casos ni estudio de cohorte que nos permitan saber cuál es el comportamiento clínico y/o genético de los pacientes en nuestro país. Igualmente no conocemos si las mutaciones reportadas en otros países son las mismas para nuestra población.
El objetivo principal de este estudio es describir las características clínicas de una serie de niños con atrofia muscular espinal que consultaron el Hospital Universitario San Vicente Fundación y el consultorio privado de un neuropediatra en la ciudad de Medellín, Colombia.
Materiales y Métodos
Se realizó un estudio descriptivo retrospectivo de los pacientes con diagnóstico de atrofia muscular espinal atendidos en el Hospital Universitario San Vicente Fundación y en un consultorio privado de neurología pediátrica de la ciudad de Medellín durante el periodo 2008 a 2013.
Se incluyeron en el estudio pacientes menores de 18 años a quienes se les realizó diagnóstico clínico, electromiográfico, histopatológico y/o molecular de atrofia muscular espinal. Se excluyeron pacientes mayores de 18 años, diagnóstico alternativo, no disponibilidad de historia clínica y pacientes que no aceptaron participar en el estudio.
Se revisaron las bases de datos de los diferentes servicios identificando pacientes con posible diagnóstico de atrofia muscular espinal. Se revisaron 97 casos, de los cuales se descartaron 68 pacientes, con diagnóstico definitivo de otra enfermedad o no disponibilidad de historia clínica. En total se hallaron 29 pacientes con diagnóstico de atrofia muscular espinal.
Identificados los pacientes se procedió a diligenciar el formulario de variables previamente diseñado, recolectando datos socio-demográficos, clínicos, ayudas diagnósticas, tratamientos y procedimientos realizados a los pacientes como: medicación, ortesis, apoyo ventilatorio y nutricional. Se registró el tipo de enfermedad según la clasificación del International SMA Collaboration Work shope International SMA Consortiumen tres subtipos: tipo I o enfermedad de Werdnig-Hoffman, tipo II o forma intermedia y tipo III o enfermedad de Kugelberg-Welander (9,10).
En los pacientes a quienes se les realizó el estudio confirmatorio, con la prueba molecular de la deleción en el exón 7, del gen de supervivencia neuronal SMN1 este fue registrado.
Por último, se obtuvo el desenlace de los pacientes a la fecha del estudio como vivos o fallecidos y la causa del deceso.
En aquellos casos donde fue necesario completar la información, se realizó entrevista telefónica, se utilizó un formato previamente diseñado con las familias de los pacientes.
Los datos recolectados se procesaron en una base de datos en Excel 2007 y luego se exportó la información al programa SPSS, versión 20 para Windows, con el que se realizó el análisis estadístico. Las variables de tipo nominal o categóricas se describieron como frecuencias y proporciones, mientras que las variables de tipo cuantitativo se analizaron como medias, con sus respectivas desviaciones estándar, suponiendo que tuvieran una distribución normal, en caso contrario, se presentaron como medianas, rangos y modas.
El estudio fue aprobado por el Comité de Ética de la Universidad de Antioquia y el Hospital Universitario San Vicente Fundación y fue clasificado como riesgo mínimo según la declaración de Helsinki y resolución 8430 de 1993 del Ministerio de Salud de Colombia.
Resultados
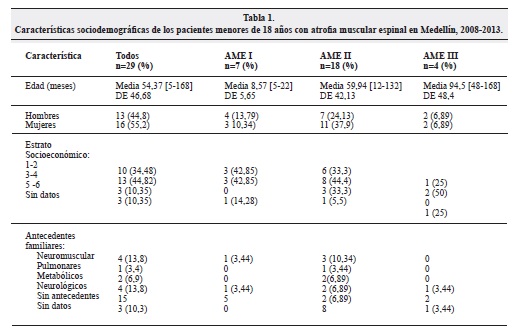
En total se estudió a 29 pacientes, de estos, 16 mujeres (55.2%) y 13 hombres, con un promedio de edad de 2 años al momento de recolectar los datos, rango de 5 meses a 14 años, la mayoría procedían de de Medellín (41.4%), no se encontraron diferencias con respecto al estrato socioeconómico donde vivían los pacientes. Cuatro de los pacientes tenían antecedente familiar de atrofia muscular espinal.
Solo en 1 de los pacientes se encontró antecedente de consanguinidad entre los padres. (Tabla 1)
La atrofia muscular espinal tipo 2 resultó la forma clínica más frecuente, presente en el 62% de los casos; seguida por la tipo 1 con un 24,13%.
La edad promedio de inicio de los síntomas para AME tipo I fue 2,71 meses desviación estándar (DE) 2,37, para AME tipo II fue 6,42 meses (DE 3,19) y para AME tipo III fue 20,75 (DE 9,41). La edad promedio del diagnóstico para AME tipo I fue 8,42 meses (DE 4,43), AME tipo II 24,5 meses (DE 27,45) y AME tipo III 96 meses (DE 50,91). Se observó un retraso promedio para el diagnóstico de 3,05 meses en AME tipo I; 18,07 meses AME tipo II y 75,25 meses AME tipo III, se observa una importante demora entre el momento de consultar y establecer el diagnóstico de la enfermedad, el retraso del diagnóstico se debió principalmente a la no disponibilidad de la prueba molecular en nuestro medio, trámites administrativos, retraso en el reconocimiento de la enfermedad o estado crítico en el momento del diagnóstico clínico y no alcanzar a realizar la prueba.
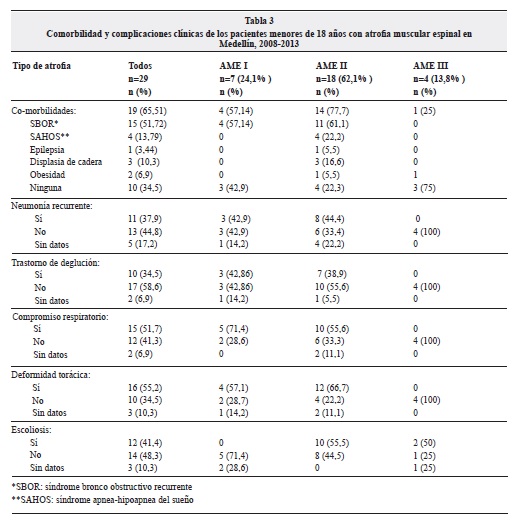
Con respecto a la presencia de co-morbilidades se encontró que un 65.51% presentó algún tipo de enfermedad asociada, siendo el síndrome bronco obstructivo recurrente (51,7%) y las neumonías a repetición (37,9%) las más frecuentes.
Los antecedentes familiares neurológicos más relevantes fueron atrofia muscular espinal tipo II en un paciente, epilepsia en dos pacientes, retraso mental en un paciente y mielomeningocele en un paciente.
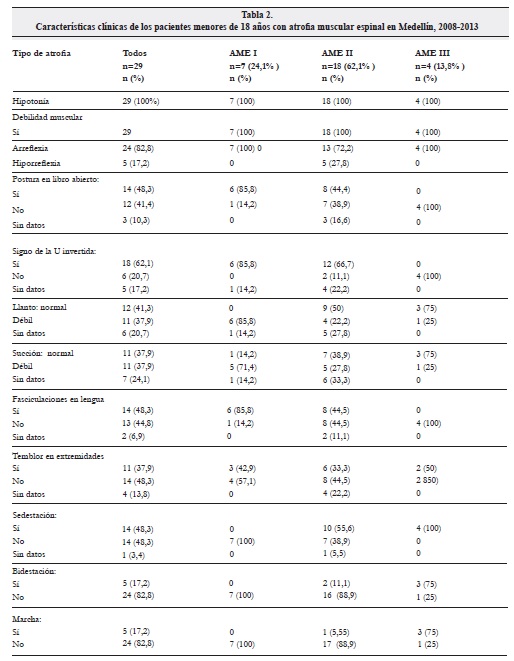
Las principales manifestaciones clínicas fueron la hipotonía (100%), debilidad muscular generalizada en extremidades de predominio proximal (100%) y la arreflexiaosteotendinosa (82.8%), independiente del tipo de AME (Tablas 2 y 3).
En los paciente con AME tipo I: el 85.8% tenían postura en libro abierto, signo de la U invertida, llanto débil y fasciculaciones en la lengua. De estos, el 71.4% tenía succión débil y compromiso respiratorio. Ninguno logró asumir la postura sedente con lo que se definió el tipo de atrofia muscular.
En los 18 pacientes con AME tipo II los hallazgos más relevantes fueron: hipotonía arreflexia y disminución de la fuerza muscular en el 100%. 66.7% tenían deformidad del tórax, 42,86% tenían trastorno de la deglución, 55,6% con escoliosis y compromiso respiratorio. Las fasciculaciones de la lengua se reportaron en la historia en el 44.5%.
Uno de los pacientes logró adquirir metas del desarrollo motor tardíamente, pero el inicio de las manifestaciones clínicas fue a los dos meses, lo que al momento del diagnóstico lo definió como AME tipo II.
Cuatro pacientes se clasificaron como AME tipo III, todos tenían hipotonía y arreflexia, de éstos, 3 lograron caminar con ayuda de algún dispositivo y ninguno presentó compromiso respiratorio.
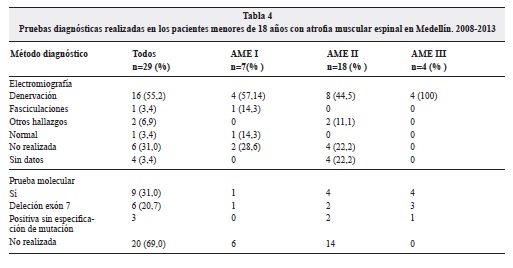
En lo referente a las ayudas diagnósticas, la creatin-fosfokinasa (CPK) se realizó solo a 9 de los pacientes, con un valor promedio de 214.6 UI/L (8,64-764 UI/L). La electromiografía y velocidad de conducción nerviosa se realizó a 20 pacientes de la serie, de los cuales 16 tenían signos de denervación como hallazgo predominante. El estudio histopatológico se realizó a un paciente con atrofia muscular tipo II en la cual se evidenció atrofia muscular.
Con respecto al estudio genético molecular, fue realizado a 9 pacientes, en 6 se encontró deleción del exón 7 del gen SMN1, en los otros 3 pacientes, aunque la prueba fue anormal, no se describió la mutación genética en la historia clínica (Tabla 4).
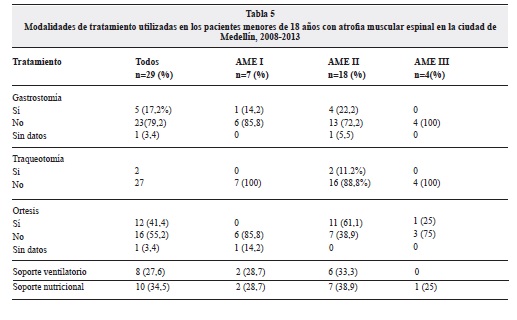
Solo un paciente recibió tratamiento farmacológico con ácido valproico por epilepsia asociada, otras medidas generales de soporte encontradas fueron: ortesis (41.4%), soporte nutricional (34.5%) y ventilatorio (27.6%) (Tabla 5).
Siete pacientes de esta serie con atrofia muscular espinal tipo I habían fallecido, todos por insuficiencia respiratoria. De los pacientes con AME tipo II solo dos fallecieron (11%) y los cuatro pacientes con AME tipo III estaban vivos al momento del estudio. En la historia clínica no se precisó la edad de fallecimiento.
Discusión
La atrofia muscular espinal es una enfermedad hereditaria autosómica recesiva producida por alteraciones en el gen de supervivencia neuronal SMN1, localizado en el brazo largo del cromosoma 5, no se conoce la incidencia de esta enfermedad en nuestro país y esta es la primera serie de casos acerca de las características clínicas de la enfermedad publicada en nuestro medio.
De manera similar a lo reportado por Garofalo en Cuba y Castriglioni en Chile, se encontró mayor predominio de la AME tipo II (62,1%) (2,7).. Aunque en un estudio multicéntrico realizado en Alemania se encontró mayor frecuencia de AME tipo III (21).
El comportamiento clínico de los pacientes del grupo de estudio, caracterizado por hipotonía, debilidad muscular y arreflexiaosteotendinosa es altamente sugestivo de enfermedad de la motoneurona, si a esto se le suma el hallazgo en el examen físico de fasciculaciones en la lengua, tal como ocurrió en el 48,3% de los pacientes del estudio, se incrementa la posibilidad de diagnosticar AME (1-3).
Se encontró una considerable demora entre el inicio de los síntomas y el establecimiento del diagnóstico, 33,3 meses en promedio; comparado con la serie de pacientes en Chile en donde la demora fue de 1 a 3 meses. (2) el retraso del diagnóstico se debió principalmente a la no disponibilidad de la prueba molecular, trámites administrativos o retraso en el reconocimiento de la enfermedad.
De manera similar a lo encontrado por Herrera et al. en México, la frecuencia de consanguinidad entre los padres de los pacientes de la serie estudiada fue muy baja, solo un paciente (13).
Al revisar las manifestaciones clínicas por subtipos de atrofia muscular no se encontró diferencias con respecto a lo reportado en las diferentes series internacionales(2, 3, 7,13).
La electromiografía muestra signos de denervación con actividad espontánea anormal con fibrilaciones y agudos positivos, los potenciales de acción y la amplitud de la unidad motora están incrementados (22, 23), aunque estos hallazgos fueron encontrados en muchos de los pacientes de este estudio, estos no son específicos de atrofia muscular espinal, además por ser un método invasivo y doloroso para el niño, se realiza cuando hay dudas diagnósticas para diferenciarla de otras enfermedades neuromusculares como neuropatías hereditarias y enfermedades de fibra muscular.
El estudio molecular es el método diagnóstico confirmatorio de elección en la actualidad, con una alta sensibilidad y especificidad. Además se evita someter al niño a otras pruebas dolorosas como la electromiografía y la biopsia muscular.
En esta serie se encontró la deleción del exón 7 del gen SMN1 en 6 pacientes, esta es la alteración genética presente en el 95% de los pacientes en las diferentes series (7,14).
No existe un tratamiento efectivo para esta enfermedad, las medidas de soporte ventilatorio, nutricional y los dispositivos ortopédicos son los más recomendadas, en el grupo de pacientes de esta investigación, encontramos que menos de una tercera parte de los mismos recibieron algún tipo de terapia (5-18).
La recomendación actual es que desde el momento del diagnóstico, se inicie soporte ventilatorio rápido para mejorar la sobrevida de los pacientes y evitar complicaciones relacionadas (3, 24-25).
Los estudios de investigación se están orientando en terapia génica y en la administración de oligonucleótidos específicos para mejorar la supervivencia en modelos murinos. Estos estudios continúan en terapia experimental (26).
La mortalidad reportada en este estudio es similar a lo descrito por otros autores, siendo la insuficiencia respiratoria la principal causa de muerte (2,8).
Por tratarse de un estudio retrospectivo se presentaron algunas limitaciones en la recolección de la información y el número de pacientes; sin embargo, este el primer estudio realizado en nuestro país en el que se describen las manifestaciones clínicas de pacientes con atrofia muscular espinal, enfermedad poco conocida. Con este estudio se pretende sensibilizar al personal de salud sobre la existencia y el reconocimiento temprano de la enfermedad. Por ser esta la segunda enfermedad autosómica recesiva más frecuente es importante la consejería genética en familiares de los niños afectados.
Conflicto de intereses
Los autores declaran no tener conflicto de intereses.
Referencias
1. LUNN MR, WANG CH. Spinal muscular atrophy. Lancet. 2008; 371: 2120-2133. [ Links ]
2. CASTIGLIONI C, LEVICAN J, RODILLO E. Atrofia muscular espinal: caracterización clínica, electrofisiológica y molecular de 26 pacientes. Rev Med Chile. 2011; 139: 197-204. [ Links ]
3. MERCURI E, BERTINI E, IANNACCONE ST. Childhood spinal muscular atrophy: controversies and challenges. Lancet Neurol 2012; 11 (5): 443-52. [ Links ]
4. LEFEBVRE S, BURLET P, LIU Q, BERTRANDY S, CLERMONT O, MUNNICH A, ET AL. Correlation between severity and SMN protein level in spinal muscular atrophy. Nat Genet 1997; 16 (3): 265-269. [ Links ]
5. BASIL T, DARRAS AND PETER B. Kang. Clinical trials in spinal muscular atrophy. Current opinion in pediatrics. 2007 (6); 19:675-679. [ Links ]
6. SIMIC G. Pathogenesis of proximal autosomal recessive spinal muscular atrophy. Acta Neuropathol. 2008; 116(3): 223-234. [ Links ]
7. GARÓFALO GÓMEZ, N. Atrofia muscular espinal en el niño. Rev. Cubana de Ped. 2009; 81(3): 1-6. [ Links ]
8. SUMNER CJ. Molecular mechanisms of spinal muscular atrophy. J Child Neurol. 2007; 22: (8) 979-989. [ Links ]
9. MUNSAT TL, DAVIES KE. International SMA Consortium meeting. (26-28 June 1992, Bonn, Germany). Neuromuscular Disorders. 1992; 2(5-6):423-428. [ Links ]
10. RUSSMAN BS. Spinal muscular atrophy: clinical classifications and disease heterogeneity. J Child Neurol. 2007; 22(8):946-951. [ Links ]
11. BUCHTHAL F, OLSEN PZ. Electromyography and muscle biopsy in infantile spinal muscular atrophy. Brain 1970; 93(1):15-30. [ Links ]
12. OGINO S, WILSON R. Spinal muscular atrophy: molecular genetics and diagnostics. Expert Re Mol Diagn. 2004; 4(1): 15-29. [ Links ]
13. HERRERA D, RIVERA M, GONZÁLEZ L, HERNÁNDEZ R. Caracterización clínico molecular en pacientes con atrofia muscular espinal. Rev Med Hosp Gen Mex. 2012; 75(3): 162-167. [ Links ]
14. WAN JIN CHEN, WAN JUAN DONG, XIAO ZHEN LIN, MIN TING LIN, ET AL. Rapid diagnosis of spinal muscular atrophy using High-Resolution Melting Analysis. BMC Medical Genetics. 2009; 10:45-49. [ Links ]
15. VAN BERGEIJK J, HAASTERT K, GROTHE C, CLAUS P. Valproic Acid promotes neurite outgrowth in PC12 cells independent from regulation of the survival of motoneuron protein. Chem Biol Drug Des. 2006; 67(3): 244-247. [ Links ]
16. SWOBODA KJ, SCOTT CB, CRAWFORD TO, SIMARD LR, ET AL. SMA CARNI-VAL Trial Part I: Double-Blind, Randomized, Placebo-Controlled Trial of L-Carnitine and Valproic Acid in Spinal Muscular Atrophy. PLoS One. 2010; 5(8):121-140. [ Links ]
17. KISSEL JT, SCOTT CB, REYNA SP, CRAWFORD TO, SIMARD LR. SMA CARNI-VAL Trial Part II: A Prospective, Single-Armed Trial of L-Carnitine and Valproic Acid in Ambulatory Children with Spinal Muscular Atrophy. PLoS One. 2011; 6(7): e1296. [ Links ]
18. BOSBOOM WMJ, VRANCKEN AFJE, VAN DEN BERG LH, WOKKE JHJ, IANNACCONE ST. Drug treatment for spinal muscular atrophy type I (Review). The Cochrane Library. 2009; 1: 1-3. [ Links ]
19. PANE M, STACCIOLI S, MESSINA S, D'AMICO A, PELLICIONI M, MAZZONE E, CUTTINI M, ET AL. Daily salbutamol in young patients with SMA type II. Neuromuscul Disord. 2008; 18 (7): 536-540. [ Links ]
20. TIZIANO FD., LOMASTRO R., PINTO AM., MESSINA S., D'AMICO A., FIORI S. ANGELOZZI C., PANEM. AND MERCURI E, ET AL. Salbutamol increases survival motor neuron (SMN) transcript levels in leucocytes of spinal muscular atrophy (SMA) patients: relevance for clinical trial design. J Med Genet. 2010; 47(12): 856-858. [ Links ]
21. ZERRES K, RUDNIK-SCHONEBOM SABINE ET AL. A collaborative study on the natural history of childhood and juvenile onset proximal spinal muscular atrophy (type II and III SMA)569 patients. Journal of the Neurological Sciences. 1997; 146(1): 67-72. [ Links ]
22. HAUSMANOWA-PETRUSEWICZ I, KARWANSKA A. Electromyography findings in different forms of infantile and juvenile proximal spinal muscular atrophy. Muscle Nerve. 1986; 9 (1):37-46. [ Links ]
23. SCHROTH MK. Special consideration in the respiratory management of spinal muscular atrophy. Pediatrics. 2009; 123 Suppl 4: S245-249. [ Links ]
24. CHATWIN M, BUSH A, SIMONDS AK. Outcome of goal-direct no invasive ventilation and mechanical insufflation/exsufflation in spinal muscular atrophy type I. Arch Dis Child. 2011; 96 (5): 426-432. [ Links ]
25. MACKENZIE A. Sense in antisense therapy for spinal muscular atrophy. N Engl J Med. 2012; 366 (8): 761-763. [ Links ]
26. SÁNCHEZ R, GALLÓN C, MARTÍNEZ N. Trabajos Originales: Atrofia Muscular Espinal. Revisión y reporte de tres casos. Actualizaciones Pediátricas Fundación Santa Fe; 2002; 13 (1): 1-3. [ Links ]
27. MARTÍNEZ RS, LANCHEROS GE, RODRÍGUEZ HJ. Síndrome de Werdnig-Hoffmann (atrofia muscular espinal de la infancia) Presentación de un caso y revisión de la literatura. Med UNAB. 2010; 13: 116-122. [ Links ]