Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Acta Neurológica Colombiana
versão impressa ISSN 0120-8748
Acta Neurol Colomb. vol.32 no.4 Bogotá out./dez. 2016
https://doi.org/10.22379/24224022109
https://doi.org/10.22379/24224022109
Trabajo original
Estridor en neonatos con encefalopatía hipóxica sometidos a hipotermia terapéutica
Stridor in neonates with hypoxic encephalopathy undergoing therapeutic hypothermia
Lina María Castaño-Jaramillo (1), Catalina Mesa-Muñoz (1), Natalia Giraldo-Ardila (2), Elsa María Vásquez Trespalacios (3)
(1) Pediatra, Universidad CES, Medellín, Colombia
(2) Pediatra especialista en neonatología, Hospital General de Medellín, Medellín, Colombia
(3) Mágister en epidemiología, Universidad CES, Medellín, Colombia
Recibido: 12/08/16. Aceptado: 5/01/17.
Correspondencia: Lina María Castaño Jaramillo, liniskas@gmail.com
Resumen
Introducción: la hipotermia terapéutica para el tratamiento de la encefalopatía hipóxico isquémica ha demostrado reducción en la mortalidad y secuelas neurológicas, dentro de los eventos adversos asociados a esta terapia se ha descrito la presencia de estridor.
Objetivo: describir las características y la incidencia de estridor en un grupo de neonatos sometidos a hipotermia terapéutica para encefalopatía hipóxica.
Resultados: en 34 neonatos con encefalopatía hipóxico isquémica sometidos a terapia con hipotermia en una unidad neonatal, se encontró predominio del sexo masculino y de encefalopatía hipóxico isquémica clasificación Sarnat II, de los cuales 12 neonatos (35.3 %) presentaron estridor. En total 7 de los 34 pacientes recibieron esteroide previo a la extubación y sólo 1 de ellos presentó estridor (14 %). Los pacientes que no recibieron esteroide previo a la extubación presentaron estridor en 40 % de los casos. De los pacientes que desarrollaron estridor, el 33 % requirió intubación por esta causa.
Conclusiones: nuestra serie de casos no encontró diferencias con el uso de adrenalina o esteroides previo a la extubación para la prevención de estridor en pacientes con hipotermia; además se presentaron 2 casos de estridor en pacientes sin manipulación previa de la vía aérea, lo que soporta que el mecanismo inflamatorio no es el único involucrado en el estridor en los pacientes sometidos a hipotermia terapéutica.
Palabras clave: neonato; hipotermia terapéutica, encefalopatía hipóxico-isquémica, ruidos respiratorios (DeCS).
Summary
Introduction: Therapeutic hypothermia used for term and late preterm newborns with hypoxic ischemic encephalopathy has shown decrease in mortality and neurocognitive impairment, stridor has been recently described as an adverse effect of this therapy.
Results: In 34 newborns with hypoxic ischemic encephalopathy treated with therapeutic hypothermia in a neonatal unit, we found male sex and Sarnat II hypoxic encephalopathy predominance, 12 patients (35.3%) developed stridor. 7 out of the 34 patients received steroid therapy previous to extubation and only 1 (14%) presented stridor. The patients that didn't received steroids 40% presented stridor. Out of the patients that developed stridor 33% required intubation because of this cause.
Conclusion: Our series didn't find difference in the use of adrenaline or steroids previous to extubation to prevent stridor in hypothermic patients. We also had 2 cases that developed stridor without airway manipulation, these supports that inflammatory mechanism is not the only one involved in the development of stridor in newborns under cooling therapy.
Key words: Infant, Newbor, Hypothermia, Induced, Hypoxia-Ischemia, Brain/therapy, Respiratory Sounds (MeSH).
Introducción
La encefalopatía hipóxico isquémica secundaria a asfixia perinatal es una causa importante de mortalidad y morbilidad neurológica. En los últimos años se encontró que el uso de hipotermia terapéutica controlada iniciada de manera temprana, impactaba de manera benéfica las tasas de mortalidad y discapacidad neurológica para pacientes mayores de 36 semanas de edad gestacional con encefalopatía hipóxico isquémica moderada a grave1,2. La hipotermia terapéutica se ha asociado a varios efectos adversos, entre los más relevantes las alteraciones del ritmo cardíaco y la más recientemente que se ha reportado es estridor en pacientes sometidos a terapia de hipotermia3.
En muchos casos el edema laríngeo causa o contribuye a la falla de la extubación, la cual se asocia a mayor duración de la ventilación mecánica, estancia en unidad de cuidados intensivos, mayor riesgo de infecciones asociadas al cuidado de la salud y mortalidad4,5.
Pacientes y Métodos
Diseño del estudio: se realizó un estudio descriptivo de recién nacidos con encefalopatía hipóxico-isquémica, diagnosticada por criterio clínico y/o de laboratorio y sometidos a hipotermia terapéutica, en la unidad de cuidados intensivos neonatales del Hospital General de Medellín, Colombia.
En el estudio se incluyeron 34 neonatos de ambos sexos, con una edad gestacional mayor o igual a 35 semanas determinada por Ballard, con un peso mayor a los 1.800 gramos que tuvieran diagnóstico de asfixia perinatal. El tratamiento con hipotermia terapéutica debía ser iniciado en las primeras 6 horas de vida, o en las primeras 12 horas en quienes se haya mantenido hipotermia pasiva desde el nacimiento. El objetivo de la terapia de hipotermia fue mantener una temperatura central entre 33 y 34 grados centígrados mediante mantas térmicas, durante 72 horas o menor tiempo en caso de complicaciones graves asociadas a la hipotermia. Se estableció el diagnóstico de asfixia en neonatos con situación de riesgo con alteraciones bioquímicas o clínicas.
Las situaciones de riesgo se definieron como recién nacidos con monitoreo fetal con estado no satisfactorio, distocia de parto o evento hipóxico centinela (abruptio placentario, bradicardia fetal sostenida, expulsivo prolongado, circular apretada a cuello, ruptura uterina, prolapso de cordón, embolismo de líquido amniótico o paro cardiopulmonar materno).
Se incluyeron en el estudio pacientes con diagnóstico de asfixia perinatal con gases de cordón umbilical durante la primera hora de vida con un pH menor a 7.0 o pacientes con pH entre 7.0 y 7.15 con historia de asfixia, puntaje de Apgar menor de 5 a los 10 minutos de vida o necesidad de ventilación asistida más allá de los 10 minutos de vida. También se incluyeron pacientes con hallazgos clínicos compatibles con encefalopatía hipóxico isquémica moderada o grave según la escala de Sarnat modificada o con electroencefalograma de amplitud integrada con patrón sugestivo de hipoxia.
Se excluyeron los pacientes con malformaciones congénitas mayores, anomalías cromosómicas incompatibles con la vida, disfunción multi-orgánica grave, electroencefalograma de amplitud integrada isoeléctrico después de las 24 horas de vida o con coagulopatía refractaria a terapia de reemplazo con hemocomponentes por mal pronóstico clínico a largo plazo. Los pacientes fueron recolectados en la unidad de cuidado intensivo neonatal del Hospital General de Medellín durante el período comprendido entre julio de 2014 y diciembre 2015.
Variables analizadas: fueron sexo del neonato, peso en gramos al nacer, clasificación de la encefalopatía hipóxico isquémica según la escala de Sarnat modificado, necesidad de terapia anticonvulsivante, duración de la terapia con hipotermia, requerimiento y días de ventilación mecánica, dispositivo de extubación, uso de esteroide sistémico previo a la extubación y adrenalina nebulizada inmediatamente posterior a la extubación, presencia de estridor y si fue necesario la reintubación por esta causa.
Resultados
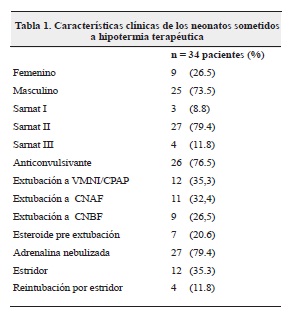
Se presentaron 34 neonatos con edad gestacional mayor a 35 semanas y diagnóstico de encefalopatía hipóxico isquémica sometidos a terapia con hipotermia. El peso al nacimiento se encontraba entre 2.220 y 3.810 gramos, con un peso promedio de 3.036 gramos +/- 409 gramos al nacer. El 88 % de los pacientes del estudio recibió hipotermia terapéutica durante las 72 horas establecidas por protocolo, en 4 pacientes se suspendió previamente por efectos adversos. Las características de los pacientes se presentan en la tablas 1 y 2.
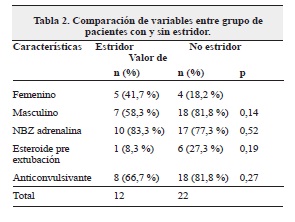
El tiempo medio de hipotermia fue 71.7 horas +/- 1.15 horas en el grupo de estridor y de 68.23 +/- 13 horas en el grupo sin estridor (p=0.384); la duración de la ventilación mecánica fue de 4.083 +/- 1.5 días en el grupo con estridor y de 5 +/- 3 días en el grupo sin estridor (p=0.33); el promedio de peso al nacer fue de 3.128 gr en el grupo de estridor y de 2.985 gr en el grupo sin estridor (p=0.358), lo cual no representa diferencia significativa de estas variables entre ambos grupos.
Discusión
La encefalopatía hipóxico isquémica es una de las principales causas de morbi-mortalidad perinatal. La terapia con hipotermia es la única que ha demostrado impacto en el pronóstico neurológico a largo plazo. En nuestra serie de casos no se encontró diferencia entre el sexo y el peso de los pacientes para el desarrollo de estridor. La mayor proporción de pacientes con encefalopatía hipóxico isquémica Sarnat II observada probablemente sea secundaria a los criterios de inclusión para la terapia de hipotermia.
En los meta-análisis realizados en pacientes con terapia de hipotermia para el tratamiento de encefalopatía hipóxico isquémica el estridor no ha sido un evento adverso reportado1,2. En el 2014 fue publicado en Pediatrics por Judith Orme y colaboradores una serie de 5 casos de recién nacidos asfixiados que fueron sometidos a terapia de hipotermia y desarrollaron estridor, la mayoría de los pacientes en esta serie eran de sexo femenino y el estridor se presentó en 9.6 % de los pacientes asfixiados3. En nuestro estudio encontramos un predominio del sexo masculino en los pacientes asfixiados con una representación del 73.5 %, pero el sexo del paciente no representó diferencia estadísticamente significativa para el desarrollo de estridor. En todos los casos observados en la publicación de Pediatrics3 y en nuestra serie, el estridor post hipotermia fue un fenómeno transitorio que se resolvió en 48 horas.
En los neonatos, la vía aérea superior contribuye más que la vía aérea periférica a la resistencia total de la vía aérea y está determinada predominantemente por el radio. Durante la intubación la presencia de un cuerpo extraño en contacto con la vía respiratoria, puede generar daño de la mucosa con edema, causando obstrucción de la vía aérea superior posterior a la extubación. Existe mayor riesgo de inflamación post extubación en pacientes con intubación traumática, intubaciones múltiples o prolongadas6,7.
En los neonatos las tasas de estridor post extubación varían desde 5-30 % en diferentes series8-11, en nuestro estudio la tasa de estridor fue del 35.3 %, pero no es comparable con los estudios mencionados previamente, porque en estos la población predominante está compuesta por recién nacidos pretérmino, con pequeños diámetros de la vía aérea e intubaciones prolongadas, mientras que en nuestro estudio la población está conformada por neonatos a término, y el promedio de ventilación mecánica fue de 5 días.
La dexametasona es un potente glucocorticoide con acción antiinflamatoria. En un meta-análisis realizado en pacientes de todas las edades, los esteroides previos a la extubación se relacionaron con una reducción en las tasas de reintubación y en las manifestaciones subjetivas de edema laríngeo, con una tendencia a mayor beneficio de los esteroides cuando se usaban al menos 12 horas antes de la extubación12. En estudios específicos de la población neonatal, se encontró tendencia en disminución de las tasas de reintubación y estridor con el uso de esteroides, principalmente en pacientes con alto riesgo de edema de la vía aérea, sin embargo, esta población está limitada a recién nacidos pretérmino con ventilación mecánica prolongada13,14. En nuestro estudio, siete pacientes (20.6 %) recibieron esteroide previo a la extubación y sólo 1 de ellos presentó estridor, lo que representa una proporción del 14 %, este paciente requirió reintubación por esta causa. De los 27 pacientes que no recibieron esteroides, 11 presentaron estridor, representando una proporción de 40.7 % y 3 pacientes requirieron reintubación por esta causa, pero este valor no alcanza la significancia estadística (p=0.38).
La adrenalina nebulizada posterior a la extubación se ha utilizado en neonatos para reducir estridor, dificultad respiratoria y requerimientos ventilatorios, debido a sus propiedades vasoconstrictoras en el músculo liso que contribuye a la reducción del edema, pero no hay estudios aleatorizados controlados que brinden evidencia que soporte o refute esta medida6. En nuestro estudio la presencia de estridor fue similar entre los pacientes que recibieron o no adrenalina nebulizada posterior a la extubación.
Uno de los aspectos claves para intentar explicar el papel de la temperatura en el desarrollo de estridor, es la alteración en la homeostasis de líquidos corporales en pacientes con hipotermia15-17. Este fenómeno no parece corresponder a una etiología inflamatoria por la falta de respuesta a la terapia esteroidea18. En nuestro estudio, tuvimos un paciente que recibió terapia esteroidea más de 12 horas antes de la extubación, se nebulizó con adrenalina inmediatamente posterior a la extubación e igualmente presentó estridor que requirió la reintubación.
Otra de las teorías evaluadas a través de estudios neurofisiológicos en modelos animales, han revelado cambios en la mecánica glótica con cambios de temperatura, con disminución en la velocidad de transmisión sináptica y en la liberación de vesículas de neurotransmisores, en la unión neuromuscular relacionado con reducciones en la temperatura central19, lo que resulta en mayores requerimientos para desencadenar una respuesta post-sináptica en escenarios de hipotermia, disminuyendo la fuerza de cierre glótico20. En un estudio con uso de aire humidificado a 34 °C, encontraron mayores tasas de estridor comparado con los pacientes con uso de aire humidificado a 36 °C21 lo que sugiere que el cambio en la temperatura laríngea es un factor independiente para el desarrollo de estridor. Estas teorías podrían explicar nuestros hallazgos que sugieren que el estridor en pacientes con hipotermia no está relacionado únicamente con la intubación oro traqueal; incluso 2 de nuestros pacientes presentaron estridor sin manipulación previa de la vía aérea asociado con la terapia de hipotermia, y no se encontró diferencia estadísticamente significativa en las tasas de estridor según el tiempo de terapia de hipotermia, duración de ventilación mecánica o peso al nacer.
La proporción de estridor en nuestro estudio fue del 35 %, valores más elevados que los reportados previamente en pacientes asfixiados3. Esto puede estar en relación a la mayor cantidad de pacientes, que nos permite identificar eventos adversos menos frecuentes de la terapia con hipotermia. Nuestro estudio se ve limitado por ser de carácter descriptivo, de fuente secundaria y que a pesar de ser un alto número de pacientes comparado con los registros internacionales, los resultados no alcanzan valores de representación estadística.
Conclusiones
Nuestros resultados no encontraron diferencia estadísticamente significativa con el uso de esteroides o adrenalina nebulizada para prevenir el estridor en pacientes sometidos a hipotermia terapéutica por asfixia perinatal, incluso se presentaron casos de estridor en pacientes sin manipulación de la vía aérea, lo que sugiere que la aparición del estridor en estos pacientes no se debe exclusivamente a un proceso inflamatorio, y que puede ser secundario a los cambios fisiológicos en la vía aérea dados por los cambios en la temperatura central y la redistribución hídrica.
Agradecimientos
Unidad de cuidados intensivos neonatales, Hospital General de Medellín.
Conflicto de intereses
Los autores manifiestan no tener conflictos de intereses en este estudio.
Referencias
1. Jacobs SE, Berg M, Hunt R, Tarnow-Mordi WO, Inder TE, Davis PG. Cooling for newborns with hypoxic ischaemic encephalopathy. Cochrane Database Syst Rev. 2013;1:CD003311. [ Links ]
2. Takenouchi T, Iwata O, Nabetani M, Tamura M. Therapeutic hypothermia for neonatal encephalopathy: JSPNM & MHLW Japan Working Group Practice Guidelines Consensus Statement from the Working Group on Therapeutic Hypothermia for Neonatal Encephalopathy, Ministry of Health, Labor and Welfare (MHLW), Japan, and Japan Society for Perinatal and Neonatal Medicine (JSPNM). Brain Dev. 2012;34(2):165-70. [ Links ]
3. Orme J, Kissack C, Becher J-C. Stridor in asphyxiated neonates undergoing therapeutic hypothermia. Pediatrics. 2014;134(1):e261-5. [ Links ]
4. Kurachek SC, Newth CJ, Quasney MW, Rice T, Sachdeva RC, Patel NR, et al. Extubation failure in pediatric intensive care: a multiple-center study of risk factors and outcomes. Crit Care Med. 2003;31(11):2657-64. [ Links ]
5. Baisch SD, Wheeler WB, Kurachek SC, Cornfield DN. Extubation failure in pediatric intensive care incidence and outcomes. Pediatr Crit Care Med. 2005;6(3):312-8. [ Links ]
6. Davies MW, Davis PG. Nebulized racemic epinephrine for extubation of newborn infants. Cochrane Database Syst Rev. 2002;(1):CD000506. [ Links ]
7. Fan LL, Flynn JW, Pathak DR. Risk factors predicting laryngeal injury in intubated neonates. Crit Care Med. 1983;11(6):431-3. [ Links ]
8. Albert DM, Mills RP, Fysh J, Gamsu H, Thomas JN. Endoscopic examination of the neonatal larynx at extubation: a prospective study of variables associated with laryngeal damage. Int J Pediatr Otorhinolaryngol. 1990;20(3):203-12. [ Links ]
9. da Silva O, Stevens D. Complications of airway management in very-low-birth-weight infants. Biol Neonate. 1999;75(1):40-5. [ Links ]
10. Laing IA, Cowan DL, Ballantine GM, Hume R. Prevention of subglottic stenosis in neonatal ventilation. Int J Pediatr Otorhinolaryngol. 1986;11(1):61-6. [ Links ]
11. Fan LL, Flynn JW, Pathak DR, Madden WA. Predictive value of stridor in detecting laryngeal injury in extubated neonates. Crit Care Med. 1982;10(7):453-5. [ Links ]
12. McCaffrey J, Farrell C, Whiting P, Dan A, Bagshaw SM, Delaney AP. Corticosteroids to prevent extubation failure: a systematic review and meta-analysis. Intensive Care Med. 2009;35(6):977-86. [ Links ]
13. Khemani RG, Randolph A, Markovitz B. Corticosteroids for the prevention and treatment of post-extubation stridor in neonates, children and adults. Cochrane Database Syst Rev. 2009;(3):CD001000. [ Links ]
14. Davis PG, Henderson-Smart DJ. Intravenous dexamethasone for extubation of newborn infants. Cochrane Database Syst Rev. 2001;(4):CD000308. [ Links ]
15. Farstad M, Heltne JK, Rynning SE, Lund T, Mongstad A, Eliassen F, et al. Fluid extravasation during cardiopulmonary bypass in piglets--effects of hypothermia and different cooling protocols. Acta Anaesthesiol Scand. 2003;47(4):397-406. [ Links ]
16. Heltne JK, Koller ME, Lund T, Farstad M, Rynning SE, Bert JL, et al. Studies on fluid extravasation related to induced hypothermia during cardiopulmonary bypass in piglets. Acta Anaesthesiol Scand. 2001;45(6):720-8. [ Links ]
17. Hammersborg SM, Farstad M, Haugen O, Kvalheim V, Onarheim H, Husby P. Time course variations of haemodynamics, plasma volume and microvascular fluid exchange following surface cooling: an experimental approach to accidental hypothermia. Resuscitation. 2005;65(2):211-19. [ Links ]
18. Farstad M, Heltne JK, Rynning SE, Onarheim H, Mongstad A, Eliassen F, et al. Can the use of methylprednisolone, vitamin C, or alpha-trinositol prevent cold-induced fluid extravasation during cardiopulmonary bypass in piglets? J Thorac Cardiovasc Surg. 2004;127(2):525-34. [ Links ]
19. Haraguchi S, Fung RQ, Sasaki CT. Effect of hyperthermia on the laryngeal closure reflex. Implications in the sudden infant death syndrome. Ann Otol Rhinol Laryngol. 1983;92(1 Pt 1):24-8. [ Links ]
20. Wadie M, Li J, Sasaki CT. Effect of altered core body temperature on glottal closing force. Ann Otol Rhinol Laryngol. 2011;120(10):669-73. [ Links ]
21. Eicher DJ, Wagner CL, Katikaneni LP, Hulsey TC, Bass WT, Kaufman DA, et al. Moderate hypothermia in neonatal encephalopathy: safety outcomes. Pediatr Neurol. 2005;32(1):18-24. [ Links ]