INTRODUCCIÓN
El lupus eritematoso (LES) es una enfermedad auto-inmune sistémica, que se presenta a través de diversas manifestaciones clínicas, pueden variar en el tiempo y entre individuos. Afecta principalmente a mujeres entre los 20 y 50 años y los tejidos más afectados son la piel y el riñón 1,2.
Aunque su etiología es desconocida, existen diversos factores descritos que influyen en su aparición, entre los que se destacan los de tipo genético, ambiental, epigenético, inmunológico y referente a las hormonas sexuales 2. En la actualidad son diversas las líneas de estudio que buscan biomarcadores que permitan detectar el LES de forma certera 1,3.
Aunque la primera descripción del lupus se atribuye a Ferdinand von Hebra en el año 1845, es posteriormente con Moritz Kaposi (1872) cuando se reconocen las manifestaciones del sistema nervioso asociadas a la enfermedad 4. Estas manifestaciones neuropsiquiátricas (NP) suelen aparecer en enfermos con sintomatología expansiva a otros órganos, pudiendo afectar las distintas partes del cerebro, como: meninges, médula, nervios craneales y los periféricos. El resultado se traduce en manifestaciones neurológicas centrales (meningitis aséptica, convulsiones, ictus, cefalea, trastorno cognitivo, miopatía, entre otras), periféricas (poli-neuropatías, miastenia gravis, neuropatía craneal, entre otras) y psiquiátricas (trastorno de ansiedad, trastorno del ánimo y psicosis). La sintomatología NP en los pacientes con LES, se puede encontrar hasta en un 80 % de los casos 2,5-9. La variabilidad de prevalencia probablemente responda a la diversidad de los instrumentos considerados y a la propia nomenclatura utilizada en el diagnóstico de los síndromes neuropsiquiátricos, que ha sido modificada de forma repetida en los últimos años 1,10,11.
Ante esta situación el American College of Rheumatology (ACR) realizó en el año 1999 un comité internacional multi-disciplinario que desarrolló definiciones de casos, estándares de reporte y recomendaciones de pruebas diagnósticas con el fin de uniformar los criterios y mejorar su detección 12. En la descripción estandarizada de los síntomas NP, se incluyeron 19 síndromes NP distintos, entre los cuales está el deterioro cognitivo. A pesar de los criterios señalados, en la actualidad el diagnóstico de los síndromes NP sigue siendo difícil debido a la heterogeneidad de las presentaciones clínicas y a su curso variable.
Entre el conjunto de manifestaciones NP en el LES, las más frecuentes son la disfunción cognitiva (prevalencia 12-87 %) y la alteración del ánimo (depresión 2-54 %). El deterioro cognitivo (DC) en el LES es definido por el ACR como un déficit en uno o más dominios de la cognición, ya sea atención, memoria, visopercepción, lenguaje o función ejecutiva 1,13.
En la actualidad algunos estudios postulan que no hay un patrón cognitivo definido, pues se han hallado dificultades tanto atencionales, como en la memoria reciente, la velocidad de procesamiento de la información, la fluidez verbal y la velocidad psicomotora, también en la memoria de trabajo, la flexibilidad cognitiva o la visopercepción. Sin embargo, otros trabajos postulan una afectación subcortical similar a la esclerosis múltiple (atención, velocidad de procesamiento de la información y memoria). Una de las características del déficit cognitivo en el LES se refiere a que éste puede presentar fluctuaciones en el tiempo a la vez que un curso progresivo 1,13-17.
La evaluación del DC propuesta en el LES comprende desde pruebas de cribado como sería el MMSE o el Cognitive Symptoms Inventory (CSI), que realizaría el personal médico, hasta evaluaciones neuropsicológicas amplias realizadas por personal experto. Éstas últimas pretenden una evaluación más específica de los déficits, la funcionalidad y valorar la existencia de clínica afectiva asociada 1,3,5,18.
En el diagnóstico de DC con pruebas de neuroimagen, es recomendable tanto el uso de la resonancia magnética (RM) como del electroencefalograma (EEG) 5. La RM suele mostrar pequeñas imágenes focales hiperintensas en la sustancia blanca periventricular y subcortical, ubicadas usualmente en la región frontal. Uno de los principales inconvenientes se atribuye a la mala correspondencia clínica, ya que este tipo de lesiones se observan con frecuencia en el LES no NP. Actualmente se están realizando estudios con otras técnicas de neuroimagen, sin existir, hasta el momento, evidencia suficiente que las recomienden para su uso en la práctica clínica 1,3,5,19.
En cuanto al tratamiento, siguiendo las recomendaciones de la Guía de la Liga Europea del 2010 (The European Ijeage Against Rheumatism), las manifestaciones NP deben ser evaluadas y tratadas del mismo modo en que se afrontan en pacientes sin LES. En la alteración cognitiva se recomienda realizar un tratamiento adecuado en función de la etiología asociada (por ejemplo: déficit asociado a origen vascular, de tipo embólico, tratamiento con antiagregantes). Si el déficit cognitivo se asocia a patología psiquiátrica, se recomienda disminuir la pauta de corticoides y seguimiento/tratamiento por parte de un profesional de la psiquiatría. A pesar de estas recomendaciones, debe tenerse en cuenta que en la actualidad se carece de un buen nivel de evidencia sobre las mismas 5. La rehabilitación cognitiva es considerada una terapia de apoyo para los déficits presentes en el LES, para mejorar el rendimiento cognitivo y la calidad de vida de los pacientes. Sin embargo, se requieren mayores estudios al respecto 13,20.
La importancia del estudio del DC radica en la necesidad de discriminar si éste es de tipo primario, es decir, si responde al efecto directo del LES sobre las estructuras cerebrales (procesos inflamatorios, problemas vasculares, anticuerpos), o bien si es secundario y se debe a otras variables tales como la ansiedad, la depresión o el uso de ciertos fármacos. En cualquier caso, la evolución y el pronóstico estarán influidos por la etiología del déficit cognitivo 1,3,10,11.
Presentación del caso Mujer de 54 años sin alergias medicamentosas ni factores de riesgo cardiovascular, en 2012 fue diagnostica del lupus eritematoso sistémico por bicitopenia (leucolinfopenia y plaquetopenia), artritis, anticuerpos antinucleares (ANA) y anti ácido desoxirribo-nucleico (antiDNA) positivos; en 2013 apareció la clínica neurológica (migrañas, mielitis lúpica y alteraciones cognitivas). En ese año, se completó el estudio con resonancia magnética cerebral donde se observaron lesiones no captantes de predominio en substancia blanca supratentorial. En la RM cerebral de control (2014) persistían las lesiones sin cambios destacables, pero con mayor alteración de la señal protuberancial. Actualmente sigue controles por reumatología y neurología. No refiere hábitos tóxicos, ni clínica afectiva significativa en la actualidad.
El tratamiento habitual: ácido acetilsalicílico, corticoides (prednisona), inmunosupresor (azatioprina), calcio/vitamina D, bifosfonato (risedronato), paracetamol/tramadol, agonista serotoninérgico (zolmitriptan).
Ella reside en una pequeña localidad de la provincia de Barcelona (España), está casada y tiene tres hijos. Estudió hasta los 14 años y hasta el inicio de la enfermedad trabajaba en una granja ganadera.
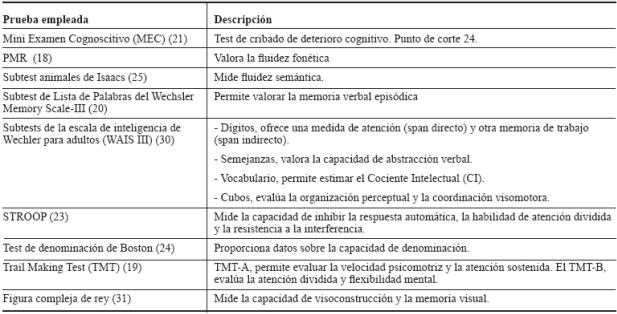
A nivel de dificultades cognitivas, refiere principalmente problemas en la concentración y en la memoria verbal episódica, usa estrategias para mejorar los recuerdos que le son efectivos, sin repercusión en la autonomía personal. La valoración neuropsicológica la realizó el personal cualificado, de forma individual y en una única sesión de 90 minutos, en el mismo centro donde se desarrollaba el seguimiento de la enfermedad de base (tabla 1).
En la exploración neuropsicológica se utilizaron los baremos normativos en población de la misma edad para interpretar los resultados. Se valoraron como alteradas todas aquellas puntuaciones situadas >1 desviación estándar (Ds) por debajo del rendimiento normativo 21,22.
El nivel intelectual premórbido se estimó a partir del subtest de vocabulario (WAIS III), de elevada correlación con el factor general de inteligencia 23,24. El rendimiento en esta prueba (Pe: 12, CI estimado 110) se situó dentro del intervalo normativo (1DS). En los cuestionarios de cribado (MEC y BDI), no se hallaron puntuaciones significativas 24,25.
En la exploración neuropsicológica se encontró un rendimiento inferior respecto a la población de referencia en memoria verbal episódica, se presentaron dificultades tanto en la codificación, como en el recuerdo a corto y medio plazo. El rendimiento no mejoró con la tarea de reconocimiento. En memoria semántica obtuvo un rendimiento dentro de la media poblacional, pero 1DS inferior al CI estimado.
Para el resto de las funciones exploradas, atención, memoria visual, capacidad de abstracción, fluidez verbal fonética, velocidad de procesamiento de la información, memoria de trabajo, función visoconstructiva, denominación, flexibilidad cognitiva y capacidad de inhibición de la interferencia, obtuvo un rendimiento en la media poblacional congruente con su CI estimado (tabla 2), 26-29.
DISCUSIÓN
La paciente obtuvo para la prueba de cribado a través del MEC, una puntuación de 34/35, siendo indicador de ausencia de déficit cognitivo. Este resultado es congruente con los estudios previos que evidencian la limitación de esta prueba para personas afectadas de LES, ya que se obtienen un número elevado de falsos positivos 3,8,16.
En consonancia con estudios previos 16,17,20, 29), en la exploración neuropsicológica, a pesar de hallarse en la media poblacional, respecto al CI estimado, se detecta una alteración de la memoria verbal episódica, de la fluidez verbal semántica y dificultades en la adaptación de tareas nuevas (lista de palabras vs. Colores en el STROOP).
Sin embargo, y a diferencia de otros estudios no se detecta déficit en las funciones visoespaciales, memoria visual, velocidad psicomotora y funciones ejecutivas, exceptuando la capacidad para adaptarse a tareas nuevas 3,16,29.
El caso presentado, según la definición de DC, cumple con el diagnóstico, ya que presenta una alteración en más de un dominio cognitivo 1,13. Respecto a la evaluación del impacto de estas deficiencias en las actividades de la vida diaria, la paciente refiere usar notas como método de soporte sin repercusión sobre la funcionalidad. Dado que la paciente acudió sola a las visitas, no es posible contrastar la información y no se puede excluir la posibilidad de que exista una repercusión funcionalidad más patente.
A pesar de que la alteración del ánimo es un síntoma frecuentemente asociado al trastorno, en el caso presentado no hay sintomatología significativa en la prueba de screening, ni en la entrevista clínica. Las alteraciones hiperintensas en la neuroimagen podrían asociarse a alteraciones vasculares relacionadas con LES. Estos resultados y la ausencia de sintomatología afectiva irían en consonancia con el DC primario 1,3,11,30.
En la práctica clínica es importante que los profesionales que tratan con personas afectadas de LES, conozcan los síntomas neuropsiquiátricos y los exploren de forma específica en las visitas con sus pacientes, ya que una correcta exploración es el primer eslabón para detectar y tratar dichos síntomas en general y el DC en particular. En los casos donde se detecte un posible DC asociado, es importante que se derive para una valoración neuropsicológica completa. Por lo tanto, es necesario trabajar de forma más
coordinada y multidisciplinar entre los distintos profesionales para poder dar una mejor atención a los pacientes con LES. Es necesario seguir investigando el deterioro cognitivo asociado al LES, para conocer si existen distintos perfiles, y así poder establecer cuáles son las mejores herramientas para evaluarlos y tratarlos. Este conocimiento repercutiría en la detección precoz y el abordaje del DC, mejorando así la calidad de vida de estos pacientes.