INTRODUCCIÓN
La deficiencia de vitamina B12 es una enfermedad de la adultez; afecta por igual a hombres y mujeres, apareciendo como promedio a los 60 años. Es rara antes de los 30 años, aunque puede observarse anemia megaloblástica típica en niños menores de 10 años (forma juvenil) 1. Tiene una incidencia de 25/100.000 2, siendo más común en personas de ascendencia africana o europea (4,3 y 4 % de prevalencia entre los adultos mayores, respectivamente) que en los de ascendencia asiática. Formas leves de gastritis atrófica con hipoclorhidria y una incapacidad para liberar la proteína ligada a la vitamina B12 afectan hasta a un 20 % de los adultos mayores 3.
La deficiencia de vitamina B12 se produce debido a la disminución de la ingesta dietética, la malabsorción del intestino delgado, la pérdida quirúrgica del intestino o la anemia perniciosa 4. La anemia es un síntoma común y temprano que orienta al diagnóstico de deficiencia de vitamina B12. Aunque los síntomas neurológicos son a menudo considerados como manifestaciones tardías, los cambios mentales o psicológicos pueden preceder a los hematológicos por meses o años 5, y en estudios poblacionales las manifestaciones hematológicas se encontraron asociadas con manifestadones neuropsiquiátricas solo en el 28 % de los pacientes 6.
Desde el punto de vista neurológico, la deficiencia de vitamina B12 puede resultar en lesiones que afectan los nervios periféricos, la médula espinal, los nervios ópticos y el cerebro 7. Puede iniciar con parestesias simétricas de manos y pies que llevan a debilidad, dificultad en la marcha, incoordinación y espasticidad, encontrándose, con la exploración física, perdida de la sensibilidad vibratoria y pérdida del sentido de las posiciones en las extremidades dístales, ataxia y disminución de reflejos osteotendinosos que incapacitan al enfermo 8. En las fases avanzadas se puede presentar compromiso de esfínteres y disfunción eréctil en el hombre, o frigidez en la mujer, hallazgos que se consideran como predictores de pobre recuperación, aun con tratamiento. El compromiso del estado mental lleva a confundir el diagnóstico en muchos pacientes; se puede encontrar depresión, paranoia, irritabilidad con agresividad, trastorno de la memoria y, en resumen, un derrumbe neuropsiquiátrico que lleva a considerar el diagnóstico de demencia (locura megaloblástica) 9.
La mielopatía asociada a la deficiencia de vitamina B12, también conocida como degeneración combinada subaguda (DCS), es causada por la desmielinización de los cordones posteriores y laterales de los tractos de la columna cervical y torácica 10.
A continuación, se describe el caso de un paciente con un cuadro compatible con una degeneración combinada subaguda, asociado a crisis hipertensiva, sin anemia.
Presentación de caso
Paciente masculino de 41 años, de raza negra, quien ingresa a una institución de nivel II de atención, remitido de la consulta externa por hallazgos de cifras tensionales elevadas (200/100 mmHg), asociado a dificultad para la marcha. A la enfermedad actual, describe un cuadro clínico de 2 semanas de evolución consistente en astenia, adinamia, artralgias a nivel de rodillas, acompañado de temblor en las piernas y manos; 4 días previos a la consulta presenta mareo y parestesias de miembros inferiores, con dificultad para la marcha, por lo cual decide consultar.
Se destaca, dentro de los antecedentes del paciente: hipertensión arterial diagnosticada 6 meses antes, sin tratamiento regular; alcohol 2 veces por semana hasta la embriaguez desde hace aproximadamente 5 años; dieta rica en carbohidratos, sin consumo de carnes; niega diabetes, dislipidemia, enfermedad cardiovascular y no tiene antecedentes de cirugía. Refiere dentro de sus antecedentes familiares hipertensión arterial en primer grado de consanguinidad (madre, padre y hermano), y que el padre falleció 15 años antes, por un accidente cerebrovascular.
A la evaluación clínica de ingreso se identifica un paciente de raza negra con signos vitales: TA: 216/132 mmHg; FC: 96; FR: 20; peso: 83 kg; talla: 170 cm; IMC: 28,7. El examen físico encuentra su cabeza sin alteraciones, cuello sin masas o adenopatías; la auscultación cardiopulmonar no encuentra mayor alteración; el abdomen es blando y depresible, sin masas ni megalias. Osteoarticular: dolor articular a la movilización de rodillas, sin inflamación. Neurológicamente está alerta, orientado en sus 3 esferas mentales; eutímico. Pupilas isocóricas reactivas a la luz. Fuerza en miembros superiores 5/5 y en miembros inferiores 4/5, con parestesias en estos últimos. Reflejos osteotendinosos: bicipital ++; tricipital ++; estilorradial ++; patelar +++; aquileano +++. Aumento de la base de sustentación, dificultad para incorporarse al estar sentado y dificultad para sentarse al estar bípedo. Hipoestesias L2 a S2 bilateral. Disminución de vibraciones bilaterales en miembros inferiores. Signo de Romberg positivo. Signos de Babinski negativos. Signo de Hoffman negativo.
Se considera un diagnóstico inicial de crisis hipertensiva tipo emergencia, por lo cual es hospitalizado en la unidad de cuidado intermedio, y se inicia tratamiento vasodilatador intravenoso, titulando según cifras de presión arterial. Se solicita una tomografia axial computarizada de cerebro, que no reporta signos de evento isquémico ni hemorrágico de evolución aguda.
Se realiza una resonancia magnética de cerebro, en la cual no se observan signos de evento isquémico o hemorrágico. Sistema ventricular de morfología normal. No hay signos de hidrocefalia. Los tálamos, núcleos de la base, tallo cerebral y hemisferios cerebelosos muestran características normales. Unión cráneo cervical sin alteraciones. Cavidades orbitarias, paranasales y celdillas mastoideas sin alteraciones. Con la administración del material de contraste no hay realces intra ni extraxiales.
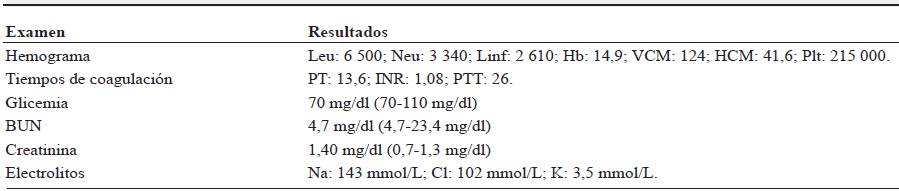
Se toman paraclínicos en donde se destaca un hemograma con hemoglobina normal, pero con un volumen corpuscular medio alto (tabla 1).
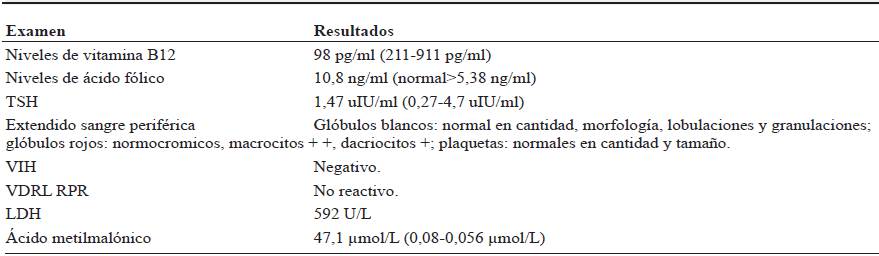
Con lo anterior se solicitan niveles de vitamina B12, niveles de ácido metilmalónico (AMM), y se inicia tratamiento con vitamina B12 intramuscular. Se confirma el diagnóstico de deficiencia de vitamina B12 (98 pg/ml; normal 200-900), con niveles de AMM elevados (tabla 2).
Durante su estancia hospitalaria en la Unidad de Cuidados Intermedios, inicialmente el paciente presenta una evolución variable con respecto al manejo de sus cifras tensionales, dificultando el retiro rápido del vasodilatador intravenoso, requiriendo ajuste de varios antihipertensivos orales; con ello, luego de algunos días, se permite el retiro del medicamento parenteral.
La evolución posterior es favorable, con estabilización de sus cifras tensionales, por lo cual se decide trasladar a salas de hospitalización con manejo antihipertensivo oral y suplemento de vitamina B12. El paciente presenta una considerable mejoría de su déficit neurológico y, además, una disminución progresiva en el requerimiento de dosis de los antihipertensivos orales; finalmente, recibe metoprolol a una dosis de 50 mg cada 12 horas. Ante la mejoría clínica y adecuada respuesta al tratamiento médico, se decide dar egreso al paciente con recomendaciones, signos de alarma y cita de control por el servicio de medicina interna.
DISCUSIÓN
Bajo el nombre de anemias megaloblásticas se agrupa una serie de desórdenes que se caracterizan por una apariencia morfológica típica en sangre periférica o en médula ósea, resultado de una síntesis de ADN interrumpida, lo cual se refleja morfológicamente como disociación o asincronía nucleocitoplasmática del eritrocito secundario al déficit de vitamina B12. Esta vitamina (también llamada cobalamina, debido a que contiene cobalto) es una vitamina hidrosoluble esencial para el funcionamiento normal del cerebro, del sistema nervioso y para la formación de la sangre y de varias proteínas.
Aunque la vitamina B12 es sintetizada activamente por un gran número de bacterias intestinales, que se hallan de modo habitual en el organismo humano, el aprovechamiento de esta es mínimo, ya que la síntesis ocurre en sitios muy distales del lugar de absorción fisiológica de la vitamina, lo que determina que prácticamente en su totalidad sea eliminada por las heces. Como producto de esto, la vitamina B12 debe ser necesariamente aportada por los alimentos, cuya mayor fuente dietética se encuentra en las proteínas animales, ya que las frutas, los cereales y las verduras suelen carecer de esta 11.
La deficiencia de vitamina B12 se encuentra en el 15 % de la población geriátrica, y las principales manifestaciones son hematológicas, gastrointestinales y neuropsiquiátricas. La manifestación neurológica consiste en una degeneración combinada subaguda de la médula espinal que se caracteriza clínicamente por ataxia sensorial, neuropatía periférica, disfunción cognitiva y neuropatía óptica 12. Estas manifestaciones, generalmente, son atribuidas a la síntesis anormal de mielina; pueden ocurrir en ausencia de cambios hematológicos y el tratamiento temprano es esencial para evitar la incapacidad neurológica permanente. Los principales síntomas de la DCS son: parestesias, espasticidad, entumecimiento u hormigueo de las extremidades; ataxia sensorial; vibración deteriorada; entre otros. La paraparesia espástica puede desarrollarse más tarde con la afectación de los cordones anteriores, si la DCS se deja sin tratar. El signo de Babinski puede estar presente y los reflejos tendinosos profundos son variables.
La naturaleza de la DCS no es ni una enfermedad degenerativa ni una enfermedad inflamatoria, sino una enfermedad desmielinizante 13. Los cambios neuropatológicos muestran vacuolación de la sustancia blanca de la médula espinal, afectando especialmente a los cordones posterior y lateral. La vacuolación se concibe como una desmieliniza-ción espongiforme, que involucra selectivamente las fibras de mayor diámetro con las vainas de mielina más gruesas. Se describen niveles altos de factor de necrosis tumoral-α (agente mielinolítico) y bajos niveles de factores de crecimiento epidérmico (agente neurotrópico) en el líquido cefalorraquídeo de pacientes deficientes en cobalamina. El desequilibrio en factores de crecimiento del factor de necrosis tumoral y factor de crecimiento epidérmico puede ser corregido cuando la deficiencia de cobalamina es corregida por la terapia con cobalamina. Sin embargo, el examen histopatológico de la médula espinal en pacientes con DCS no muestra reacción inflamatoria y las neuronas tampoco parecen ser afectados.
Las manifestaciones clínicas de la DCS son muy complejas, por lo cual se debe tener en cuenta un diagnóstico diferencial con las neuropatías autonómicas periféricas que pueden ser de origen infeccioso, medicamentoso, por toxinas, por enfermedades sistémicas y por alteraciones de la autoinmunidad (glanglionopatia autonómica autoinmune; neuropatía autonómica paraneoplásica; Síndrome de Lambert Eaton; neuropatías toxicas; Síndrome de Guillain-Barré y porfiria) 14, así como la coexistencia de otras deficiencias nutricionales 15.
Con el advenimiento de la resonancia magnética ha mejorado la caracterización de todas las estructuras anatómicas y se comenzó a entender y a visualizar mucho más acerca de la fisiología 16. Una revisión de las características de neuroimagen en pacientes con mielopatía por deficiencia de vitamina B12 describe anomalías variables de la resonancia magnética. El hallazgo más común fue el aumento de la ponderación T2 en los cordones posteriores de la médula espinal cervical o torácica. Inflamación del cordón cervical en imágenes con ponderación T1, aumento de los cordones posteriores y cordones laterales en la imagen con ponderación T1 post contraste y aumento de la señal en la imagen ponderada T2 en los cordones posteriores con la participación variable de los cordones lateral y anterior, también se han descrito en esta patología.
Los diagnósticos diferenciales de lesiones anómalas en los cordones posteriores de la médula espinal incluyen: mielitis infecciosa o posinfecciosa; neuropatía periférica; linfoma y otras neoplasias; mielopatía paraneoplásica; espondilosis cervical; mielitis por radiación; esclerosis; sarcoidosis; isquemia arterial o venosa; traumatismos; lesión de la médula espinal; isquemia arterial o venosa; malformaciones vasculares de la dura y la médula espinal; la siringomielia y mielitis transversa aguda 17.
El caso que se presenta se distingue por el compromiso neurológico, sin anemia, pero con unos glóbulos rojos de características macrocíticas. Con relación a lo anterior, cabe destacar que el grado de anemia en un paciente con deficiencia de vitamina B12 está inversamente correlacionado con la presencia y gravedad de los síntomas neuropsiquiátricos en el momento de la presentación. La anemia severa rara vez se acompaña de síntomas o signos neurológicos 18 e, incluso, las características hematológicas (anemia macrocítica) pueden presentarse después de las manifestaciones neurológicas 19,20.
Es llamativo en el caso de este paciente que, a pesar de que era hipertenso, ingresa en el contexto de una crisis hiper-tensiva, que requiere inicialmente tratamiento intravenoso vasodilatador y, luego, la adición de varios antihipertensivos orales en dosis altas, para controlar las cifras tensionales. Luego de iniciar la terapia con vitamina B12 intramuscular, las cifras tensionales logran regularse e, incluso, requiere en forma progresiva retirar cada uno de los antihipertensivos orales que recibe, hasta quedar con una dosis modesta de betabloqueador. Esta situación orienta hacia posibles explicaciones, una de ellas, la de una disfunción autonómica, como la que se presenta en pacientes con patologías como el Guillain-Barré; sin embargo, esta afectación en la deficiencia de vitamina B12 se ha descrito más asociada con hipotensión ortostática 21, por disfunción de las fibras simpáticas posganglionares. Otra explicación de la relación entre deficiencia de vitamina B12 y presión arterial incluye la vasoconstricción arteriolar, inducida por homocisteína, incremento en la reabsorción de sodio e incremento en la rigidez arterial, descrito en algunos reportes de casos 22.
El diagnóstico por laboratorio de deficiencia de vitamina B12 se realiza midiendo las concentraciones séricas de cianocobalamina, a través de un método de ensayo que se basa en la inhibición competitiva por la cianocobalamina sérica en el sitio de unión con el factor intrínseco. En la práctica, un cuadro clínico sugestivo, con unos niveles bajos de vitamina B12, confirman el diagnóstico; sin embargo, concentraciones normales de dicha vitamina no excluyen el diagnóstico de su deficiencia. El análisis de las concentraciones séricas de metabolitos, como el AMM y la homocisteína, puede confirmar el diagnóstico en pacientes con niveles limítrofes de vitamina B12 (<300 pg./ml), donde hay un aumento en las concentraciones séricas de estos metabolitos 2.
El tratamiento de la deficiencia de vitamina B12 tiene tres objetivos: a) corregir la anemia; b) prevenir y estabilizar la clínica neurológica; y c) normalizar los niveles de la vitamina. Existen diferentes pautas terapéuticas y se indica, como ejemplo, la siguiente:
Dosis de 1 000 μg al día por vía intramuscular de cianocobalamina durante 2 semanas. De los 5 a los 7 días se empieza a observar reticulocitosis y de las 2 a las 3 semanas se aprecia la corrección de las alteraciones hematológicas y bioquímicas, por lo que se disminuye la dosis a 1 000 μg por semana durante 1 a 2 meses, hasta que se corrija la clínica y los parámetros analíticos.
En el caso de la anemia perniciosa, o en la gastrectomía, el tratamiento es de por vida, con una dosis de cianocobalamina intramuscular al mes. En los casos en los que esté contraindicado el tratamiento intramuscular, como en los hemofílicos, así como en los casos de déficit de vitamina B12 por la dieta o en tratamiento profiláctico en vegetarianos estrictos, se podrá administrar por vía oral, siempre y cuando no presente síntomas de malabsorción, gastrectomía o patología que afecte gravemente la absorción. En la administración de cianocobalamina por vía oral hay que tener en cuenta la absorción pasiva y la eliminación por vía biliar de la misma, por lo que conviene administrar dosis altas de 1 000 a 2 000 μg al día 23.
CONCLUSIONES
La vitamina B12 debe ser necesariamente aportada por los alimentos, cuya mayor fuente dietética se encuentra en las proteínas animales, ya que las frutas, los cereales y las verduras suelen carecer de esta vitamina.
La deficiencia de esta vitamina es una enfermedad de la adultez mayor. Afecta por igual a hombres y mujeres, apareciendo como promedio a los 60 años; sin embargo, puede presentarse a edades más tempranas.
Ante un déficit de vitamina B12, las alteraciones neuropsiquiátricas pueden ocurrir en ausencia de cambios hematológicos y el tratamiento temprano es esencial para evitar la incapacidad neurológica permanente.
Parece haber una asociación causal o no causal, entre la deficiencia de vitamina B12 y el sistema vascular, que requiere más estudios, y puede relacionarse con hipotensión ortostática o hipertensión de difícil manejo; estas manifestaciones podrían mejorar con un tratamiento adecuado de suplencia de vitamina B12.
En la práctica clínica, las concentraciones normales de vitamina B12 no excluyen el diagnóstico de su deficiencia; luego, en pacientes con un cuadro clínico sugestivo y niveles limítrofes de vitamina B12, el análisis de las concentraciones séricas de metabolitos, como el AMM y la homocisteína, pueden confirmar el diagnóstico.