INTRODUCCIÓN
El síndrome neuroléptico maligno fue definido por primera vez en 1960 y se lo relacionó inicialmente con la administración de haloperidol 1, pero hoy en día se sabe que otro tipo de antipsicóticos lo producen, así como agonistas dopa. Esta patología corresponde a una reacción adversa farmacológica, que se podría considerar muy severa o idiosincrática, por el uso especialmente de antipsicóticos y que se caracteriza por fiebre, rigidez, alteración del estado de conciencia y disautonomías, debido a un bloqueo en los receptores de dopamina 2. A pesar de esto, su patogenia no es conocida con exactitud. Tiene una incidencia del 0,02 % a 0,03 %, con una mortalidad que ha disminuido en las últimas décadas y que en la actualidad llega al 5,6 °%. Además, es de mayor predominio en hombres y adultos jóvenes 3. Por el lado de la mielinólisis central pontina, generalmente se relaciona con reposiciones inadecuadas de alteraciones séricas del sodio; sin embargo, condiciones como el alcoholismo, la desnutrición, las quemaduras, la diabetes mellitus, los diuréticos y el trasplante se han asociado 4. El SNM genera secuelas neurológicas y psiquiátricas severas que podrían ser transitorias o permanentes, por lo tanto, el reconocimiento precoz es importante para prevenir su aparición. Se presenta la experiencia clínica de un paciente con síndrome neuroléptico maligno severo asociado a mielinólisis central pontina que sobrevive posteriormente a tratamiento específico en unidad de cuidados intensivos, medicamentos dopaminérgicos y dantrolene.
Presentación del caso
Paciente masculino de 37 años que ingresa a nuestra institución remitido de clínica psiquiátrica por cuadro clínico de dos días de evolución, consistente en fiebre de 40° C que no mejora con antipiréticos ni medios físicos, asociado a cambios en el comportamiento, somnolencia y rigidez. Además, hay antecedente de uso de haloperidol durante cuatro días previos por inquietud motora, secundario a trauma craneoencefálico moderado en accidente de tránsito, sin ningún otro antecedente de importancia.
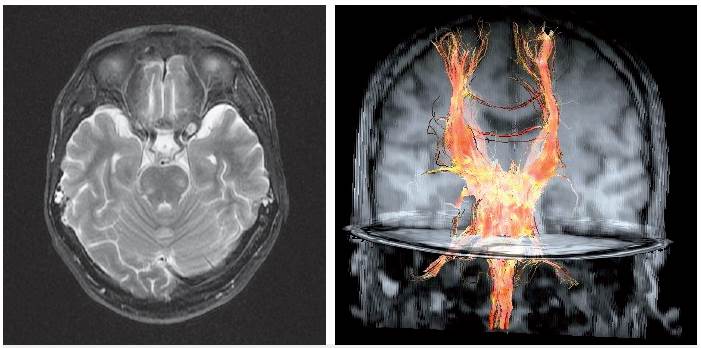
El paciente ingresa a la unidad de cuidados intensivos en muy malas condiciones generales, con estupor y taquicardia, además de dificultad respiratoria severa que requiere incubación endotraqueal, temperatura de 41° C y diaforesis asociada a rigidez generalizada. Dentro de los paraclínicos iniciales tiene tomografía de cráneo simple normal, función renal y hepática normal; se encuentran leucocitosis de 17 000 mm3 y creatina quinasa (CPK) en 3000 UI/L. Se realizó punción lumbar por la alta sospecha de meningoencefalitis, pero los resultados del líquido cefalorraquídeo fueron normales y la resonancia magnética cerebral contrastada no mostró alteraciones patológicas. Adicional a esto, el registro encefalográfico marcó actividad lenta difusa sin presencia de descargas de tipo epileptiforme, la CPK de control en 5000 UI/L y posteriormente en 7000 UI/L. De acuerdo con estos resultados, se decidió iniciar tratamiento con bromocriptina y amantadina, por la sospecha de síndrome neuroléptico maligno, pero no hubo mejoría del cuadro clínico. Por el contrario, se evidenció mayor deterioro; se encontró hipernatremia en 168 mEq/L, razón por la cual el paciente es candidato para manejo de segunda línea con dantrolene a dosis de 1 mg/kg/día por seis días. Dos semanas después, mejoró la rigidez y la fiebre, y el paciente recuperó su estado de conciencia. Se realizó resonancia nuclear magnética (RNM) cerebral de control con tractografía y se evidenció preservación de las fibras de asociaciones largas y cortas de sustancia blanca, con dos hiperintensidades en protuberancia (figura 1) que sugieren mielinolisis central pontina. Finalmente, el paciente fue trasladado a piso donde continuó su terapia de rehabilitación. Posteriormente, se le dio salida bajo sus propios medios, con requerimiento de caminador, alerta y compromiso en funciones cognoscitivas.
DISCUSIÓN
El uso de antipsicóticos es común en pacientes con enfermedad de Alzheimer y trauma craneoencefálico, entre muchas otras patologías, debido a cambios en el comportamiento y agitación. Este escenario aumenta el riesgo de complicaciones y mortalidad en los pacientes 5,6, por lo tanto, es fundamental el diagnóstico oportuno y rápido del SNM ya que la terapia inicial con agonistas dopaminergicos es primordial; sin embargo, el diagnóstico no es fácil, teniendo en cuenta que su cuadro clínico lo puede compartir o es similar con otras patologías, como la hipertermia maligna y la catatonia letal. Esta última difiere del SNM por los pródomos, como cambios en el comportamiento o en la personalidad, alucinaciones, agitación y conductas autolesivas. Además, la rigidez en la catatonia letal es intermitente y se alterna con periodos de relajación 7. Para la fecha de presentación del caso no había criterios claros ni un consenso que apoye el diagnóstico de SNM. En nuestro paciente utilizamos los criterios de Leveson de 1985 8 porque estos no contemplan el uso de medicamentos neurolépticos para su diagnóstico, considerando que se han descrito casos de síndrome neuroléptico con la suspensión de agonistas dopa 9,10, pero en febrero del 2017 se publicó el consenso internacional validado con los criterios diagnósticos para SNM, que si se aplican a este paciente también se confirma el diagnóstico 11.
La asociación de SNM con la mielinólisis central probablemente se explique también por el uso del haloperidol, hay reporte de casos de esta última patología con el uso de antipsicóticos 12. A pesar de esto, es difícil encontrar la causa porque el paciente también cursó con hipernatremia. Aunque el diagnóstico definitivo de mielinólisis central pontina es anatomopatológico, hay hallazgos en la resonancia cerebral que apoyan el diagnóstico; es frecuente la hiperintensidad de la señal en T2 a nivel central y basal de la protuberancia con hipointensidad en T1 13,14. Cabe resaltar que la lesión de la imagen del caso se ubica en la periférica, no central como es lo típico, pero esta variante no descarta el diagnóstico.
Si se tiene en cuenta que el SNM es una entidad poco frecuente, las indicaciones del tratamiento se basan en reporte de casos o recomendaciones de expertos. El primer paso que se propone en el manejo de este síndrome es la suspensión del agente causal farmacológico, seguido de las benzodiazepinas, en especial el lorazepam que demostró mejoría de fiebre y rigidez a las 24 ó 48 horas de iniciado el tratamiento 15. Sin embargo, en nuestro medio no tenemos este medicamento en la presentación intravenosa, por lo que se utilizó midazolam en infusión. Este no mostro mejoría de la rigidez, ni de la fiebre, por lo cual no se recomienda su administración. Dentro de los agentes específicos encontramos los agonistas dopaminérgicos, que han sido los únicos en demostrar disminución en la mortalidad y en la duración de la enfermedad: la amantadina en dosis de 200 mg dos veces al día y la bromocriptina 2,5 mg tres veces al día hasta llegar a 45 mg 16. En la segunda línea de manejo sugerimos el dantrolene, ya que se pudo controlar la fiebre y la rigidez con este medicamento, pero dejamos claro que puede aumentar la mortalidad hasta en un 16,2 % si se usa en monoterapia, además de aumentar los días de duración de la enfermedad 17. No recomendamos la terapia electroconvulsiva, ya que no tenemos experiencia con este tratamiento y, por otro lado, no hay estudios prospectivos ni aleatorizados que sean concluyentes.
Aparte del soporte vital y el seguimiento estricto en unidad de cuidados intensivos, es necesario la prevención y resolución de las complicaciones que se presenten, ya que estas son las que finalmente impactarán en la mortalidad del paciente. Se ha descrito rabdomiólisis, falla renal aguda, sepsis e insuficiencia respiratoria aguda 18, por lo que en este paciente la coexistencia de la mielinólisis central pontina la consideramos una complicación atípica. Si bien la mortalidad del síndrome neuroléptico maligno se ha reducido, esta se ve con mayor frecuencia con el uso de antipsicóticos típicos 19 y en los primeros 30 días puede ser hasta del 10 °% en mujeres, siendo la edad avanzada un factor de riesgo independiente que puede impactar en la mortalidad 20,21. En nuestro caso, se realizó resonancia cerebral con tractografía (figura 1), la cual no evidenció alteraciones estructurales, especialmente sin compromiso en la arquitectura de las fibras de asociación largas y cortas. De acuerdo con lo anterior, podemos sugerir que la tractografía podría ser un elemento útil de apoyo para evaluar el pronóstico vital y funcional de estos pacientes.
CONCLUSIÓN
El síndrome neuroléptico maligno es una entidad poco frecuente, por tal razón, es ignorada; sin embargo, se debe tener como diagnóstico diferencial y no como primera posibilidad diagnóstica. Debido a su mortalidad, es importante la sospecha clínica y apoyarse en criterios claros si existen dudas en su diagnóstico. Se debe tener en cuenta que se trata de una urgencia neurológica y su manejo debe ser estricto en unidad de cuidados intensivos, además de recordar la bromocriptina, la amantadina y el dantrolene como tratamiento farmacológico primordial del síndrome, aparte de suspender el agente causal, y, sumamente importante, identificar y prevenir todas las complicaciones que se puedan presentar. Si tenemos una sospecha en un contexto clínico adecuado y aplicamos unos criterios diagnósticos oportunos más un tratamiento precoz, finalmente esto tendrá impacto positivo en la supervivencia del paciente, tal como sucedió en este caso, y contribuiremos a reducir la tasa de mortalidad del síndrome neurológico maligno.