INTRODUCCIÓN
Desde la década del sesenta, el estudio de la vitamina D ha ganado importancia por su función como hormona esteroidea que actúa en múltiples tejidos y en numerosos procesos fisiológicos 1,2. Su papel fundamental se ha descrito en el metabolismo óseo, sin desconocer su contribución en trastornos autoinmunes, procesos oncológicos, enfermedades cardiovasculares y neurológicas, como demencia, enfermedad de Parkinson, esclerosis múltiple y esquizofrenia 3-8.
La hipovitaminosis D es un importante problema de salud pública a nivel global, y se estima que mil millones de personas podrían padecer insuficiencia. Los niveles menores de 30 ng/ml prevalecen en todas las regiones del mundo y niveles menores 10 ng/ml son más comunes en el sur de Asia y Medio Oriente 9-11. Se ha postulado que 75% de los adultos tendrían niveles insuficientes de vitamina D 12. En Estados Unidos la tasa general de deficiencia de vitamina D sería de 41,6%, más alta observada en personas de raza negra (82,1%), y en hispanos (69,2%) 13. En América Latina se ha documentado hipovitaminosis D entre diferentes grupos de población 14. Los estudios realizados en nuestro país muestran que 55% de los pacientes con diagnóstico de osteoporosis presentaron niveles de insuficiencia de vitamina D, con un estudio local que muestra 35,5% de niveles de deficiencia y 53,5% de insuficiencia 15.
La deiciencia de vitamina D puede ocurrir como resultado de la disminución de la ingesta o de la absorción, la exposición reducida al sol, el aumento del catabolismo hepático o la disminución de la síntesis endógena 16,17.
Tanto la epilepsia como los medicamentos antiepilépticos se asocian con efectos adversos en la salud ósea 18-22. Los anticonvulsivantes en monoterapia como en politerapia pueden generar disminución de la vitamina D, realizan inducción de la citocromo P450 del sistema hepático produciendo metabolitos inactivos, alteración de absorción de calcio intestinal e hiperparatiroidismo secundario, lo que aumenta la movilización de las reservas óseas de calcio y el posterior recambio óseo 23-25. La evidencia sugiere un mayor riesgo de niveles bajos de vitamina D y fracturas en pacientes tratados con inductores enzimáticos 26-30.
Aunque no hay directrices claras sobre el estudio de la salud ósea en la población específica de pacientes con epilepsia, la Sociedad Americana de Endocrinología al igual que el consenso colombiano de vitamina D, recomiendan la evaluación de niveles de vitamina D de forma general en individuos con factores de riesgo, dentro los cuales están los pacientes con tratamiento anticonvulsivante para epilepsia por más de tres meses 16,17. En Colombia solo 41 % de los neurólogos infantiles, y 24% de los neurólogos de adultos, realiza tamizaje del estado de vitamina D y salud ósea en los pacientes con epilepsia, y 9% formula rutinariamente profilaxis con vitamina D 30-33.
El objetivo principal del estudio fue determinar los niveles de vitamina D en pacientes con más de tres meses de tratamiento anticonvulsivante en epilepsia que asistieron a la consulta externa de neurología de un hospital de alta complejidad, describir sus características sociodemográficas, definir la prevalencia de valores de deficiencia e insuficiencia de vitamina D, comportamiento de los otros parámetros del metabolismo óseo, el impacto del uso de monoterapia vs politerapia y la utilización anticonvulsivantes inductores enzimáticos. También se describe cómo influyen hábitos de los pacientes como el grado de exposición al sol y la actividad física.
MATERIALES Y MÉTODOS
Se trató de un estudio descriptivo, observacional, de corte transversal, realizado en pacientes adultos, consecutivos, de la consulta externa de Neurología del Hospital Universitario Hernando Moncaleano Perdomo con diagnóstico de epilepsia, que consultaron entre el 1 de marzo y el 31 de octubre del 2018.
Se incluyeron todos los pacientes mayores de 18 años, que tuvieran más de 3 meses de tratamiento anticonvulsivante, se excluyeron aquellos con con diagnóstico de linfomas y neoplasias hematológicas, mujeres embarazadas o lactando, antecedente de enfermedad renal crónica grado 3, 4 y 5 o cirrosis hepática Child Pugh grado A, B o C.
El trabajo fue sometido y aprobado por el comité de ética médica del Hospital. Previa firma del consentimiento informado por parte de los pacientes, se les aplicó una encuesta a cargo de los investigadores, posteriormente se realizó la toma de una muestra de sangre por personal capacitado de enfermería para realizar la respectiva medición de los niveles de vitamina D, paratohormona, albúmina y calcio sérico.
Las muestras fueron procesadas en el laboratorio del hospital, se usaron 2 kits de Vidas® 25 OH Vitamina D que fueron efectuados en el equipo Vidas mediante técnica inmunoenzimática ELFA (análisis enzimático ligado a fluorescencia), 2 kits de paratohormona intacta que fueron hechos en el equipo Advia centaur XP por técnica de quimioluminiscencia, 1 kit de calcio en el equipo Dimension RxL Max Siemens mediante técnica de quimioluminiscencia y 1 kit de albumina corrido en el equipo Dimension RxL Max Siemens mediante técnica de quimioluminiscencia.
Para el análisis de datos se usó el paquete estadístico SPSS 25.0. Las variables numéricas se resumieron como medias con sus desviaciones estándar (±DE). Las variables categóricas fueron resumidas como proporciones (%) o prevalencias (%), con sus correspondientes intervalos de confianza (IC 95%), se usó como valor de significancia p<0,05.
RESULTADOS
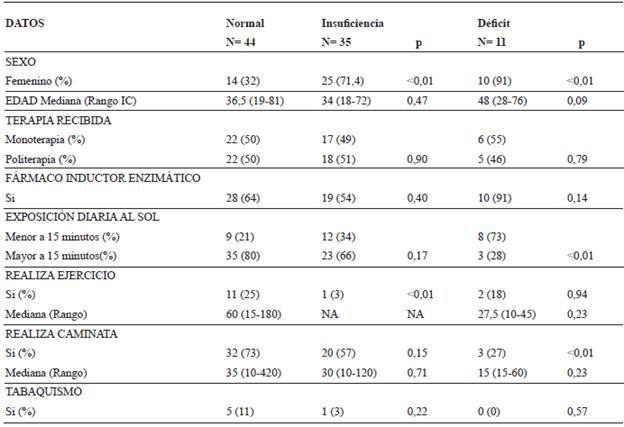
La muestra estuvo conformada por 90 pacientes (ver Tabla 1), 42 hombres (47%) y 48 mujeres con una mediana de edad fue de 36,5 años con un rango entre (18-81 años). La mayoría de los pacientes (89, 9%) pertenecían a la raza mestiza, el 39 % tenían un nivel educativo de primaria y el estrato socioeconómico 1 (en la escala de 1 a 6) fue el más común (61 pacientes, 68%). La mitad (45 pacientes) pertenecía a una aseguradora del régimen subsidiado (población sin capacidad de pago subsidiada por el Estado) y el 40% tuvo como ocupación labores del hogar.
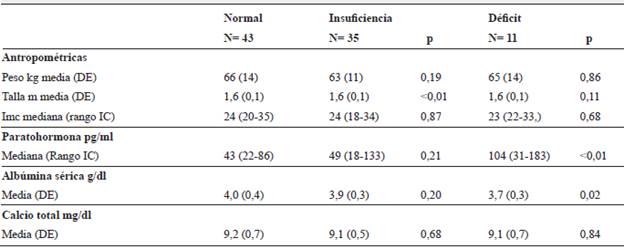
Tabla 1 Características sociodemográficas, terapéuticas y hábitos asociados a insuficiencia y déficit de vitamina D de los pacientes con tratamiento anticonvulsivante.
Fuente de los autores.
84 pacientes (93%) tenía diagnóstico de epilepsia secundaria y 50% recibió tratamiento en monoterapia, siendo la carbamazepina el medicamento más usado (33%). En cuanto al uso de politerapia fue formulada en el 50% de los pacientes, siendo la carbamazepina + levetiracetam la más formulada en el 20% de los pacientes, seguido de la fenitoina + levetiracetam en el 18%.
De los paraclínicos realizados, la mediana de paratohormona fue de 49,3 pg/ml con un rango entre 18,4 y 182,9 y el promedio de vitamina D fue de 31,1ng/ml con una desviación estándar de 10,0. Del total de la población, 51% (n=46) presentó niveles bajos de 25-hidroxivitamina D, 39% (n=35) en rango de insuficiencia y 12% (n=11) en rango de deficiencia. Para la insuficiencia de vitamina D se encontró asociación con el sexo femenino y el hecho de no realizar ejercicio, y respecto al déficit de vitamina D se encontró asociación con el sexo femenino, exposición diaria al sol menor de 15 minutos y el no realizar caminata.
De los paraclínicos realizados, los pacientes con déficit de vitamina D presentaron niveles menores de albúmina y niveles mayores de paratohormona con respecto a los pacientes con niveles normales de vitamina D, sin embargo, no presentaron alteración en el calcio sérico ni en el calcio corregido.
En las tablas 1 y 2 se resumen las características socio-demográficas, terapéuticas, medidas antropométricas, paraclínicos y hábitos asociados a insuficiencia y déficit de vitamina D de los pacientes con tratamiento anticonvulsivante estudiados.
DISCUSIÓN
Los efectos de los anticonvulsivantes sobre los niveles de vitamina D, el metabolismo óseo y el sistema endocrino no se conocen por completo. La mayoría de los pacientes con epilepsia requiere una terapia a largo plazo por lo cual están expuestos a los posibles efectos secundarios metabólicos negativos del tratamiento farmacológico sobre el impacto óseo 25,34. Esta es una circunstancia particularmente desfavorable porque la epilepsia aumenta la pérdida ósea y el riesgo de fracturas por diversos mecanismos, como la reducción de la actividad física impuesta por las convulsiones, los déficit neurológicos coexistentes y las caídas relacionadas con las convulsiones 25,35,36.
Los resultados de este estudio indican que de los 90 pacientes incluidos que toman anticonvulsivantes por más de 12 semanas, el 93,3% tenía diagnóstico de epilepsia secundaria. Su edad y su distribución por sexo fueron muy similares a los presentados por Teagarden et al. en Estados Unidos, en un estudio observacional que incluyó 596 pacientes con edad media de 41 años (desviación estándar 14; rango = 18-81), 56% mujeres y de raza/etnia predominantemente caucásica (55%) 30; bajo nivel educativo, y bajo estrato socioeconómico se asemejan a la población estudiada en nuestro país donde aproximadamente el 86,8% de los pacientes con diagnóstico de epilepsia tienen un nivel socioeconómico bajo, Jovel et al 37.
Es conocido que algunos de los medicamentos antiepilépticos inducen las enzimas hepáticas citocromo P450, aumentan la conversión de la vitamina D a metabolitos inactivos lo que conduce a una reducción de la absorción de calcio, con el consiguiente hiperparatiroidismo secundario, mayor reabsorción ósea y aceleración de pérdida de masa ósea 24,38,39. La mitad de nuestra población estudiada recibió tratamiento en monoterapia, la mayoría de ellos con carbamazepina, o politerapia, combinando este medicamento con levetiracetam, o este último con fenitoina. No encontramos diferencias entre los niveles de vitamina D y el uso de monoterapia o politerapia, así como con la utilización fármacos inductores enzimáticos, concordante con varios estudios 23,30,40. Se resalta que se presentó una tendencia a mayor déficit de vitamina D en los pacientes con inductores enzimáticos, así como lo reportado en otros estudios con mayor poder estadístico 36,41.
Se documenta con niveles deficientes de vitamina D incremento de la paratohormona (mediana 103,9 pg/ml, P <0,01) y niveles más bajos de albúmina (media: 3,7g/dl, P 0,02), resultados esperados dentro del metabolismo de esta vitamina como respuesta se presenta hiperparatiroidismo secundario 42. Misra et al. demostraron que en respuesta a niveles bajos de vitamina D, los niveles séricos de para-tohormona intacta se aumentaron en 75% de los pacientes después del uso de carbamazepina 43.
Se estima que entre el 20 y el 100% de los hombres y mujeres de edad avanzada estadounidenses, canadienses y europeos tienen deficiencia de vitamina D, los niños y los adultos jóvenes tienen un riesgo igualmente alto de hipovitaminosis D en todo el mundo 42. En una cohorte canadiense de 1.912 adultos mayores de 35 años, 18,1% tenían insuficiencia de vitamina D 44. Igualmente, Suarez-Martínez et al en su cohorte de 4.090 individuos sanos con promedio de 55,4 años, 83,5% fueron mujeres, 24,9% presentaron deficiencia y 43,6% insuficiencia de vitamina D 45. En el estudio NHANES III, que incluyó 18.883 pacientes, se observó insuficiencia de vitamina D en 50% de los hombres y 40% de las mujeres 46.
En nuestro estudio el promedio de 25-hidroxivitamina D fue de 31,1 ng/ml, similar a lo encontrado en otros estudios 30,36. Del total de la población, 51,% presentaron niveles bajos de vitamina D, el 39% rango de insuficiencia y 12% rango de deficiencia, datos similares a los reportados en otros estudios que informan hipovitaminosis en paciente epilépticos con terapia anticonvulsivante 23,47. En los pacientes con insuficiencia se encontró asociación con sexo femenino y con el hecho de no realizar ejercicio; respecto al déficit se encontró asociación con el sexo femenino, exposición diaria al sol menor de 15 minutos y el no realizar caminata, datos que se correlacionan con lo encontrado en la literatura, como lo es la importancia de exposición al sol dentro del metabolismo de la vitamina D, una de las principales causas de déficit 12,48,49.
En la actualidad, no existen pautas para la evaluación de la vitamina D y la salud ósea en pacientes con epilepsia, a excepción de la recomendaciones del consenso colombiano de vitamina D y la Sociedad Americana de Endocrinología, que recomiendan la evaluación de los niveles de vitamina D en este grupo de pacientes con en el grupo de pacientes con este factor de riesgo 16,17.
La alta frecuencia de niveles insuficientes y deficientes de vitamina D en la población con epilepsia como hallazgo de nuestro estudio, destaca la importancia de la detección temprana y el manejo oportuno, dado el mayor riesgo de osteoporosis y fracturas en esta población. Los estudios de suplementación en población pediátrica con epilepsia han mostrado efectos positivos en la densidad mineral ósea o biomarcadores óseos 50.
El estudio presenta algunas limitaciones. En primera medida debido al tamaño muestral no se logró realizar un análisis estratificado teniendo en cuenta el ciclo vital individual o tratamiento recibido. No se incluyeron algunas variables importantes como el tiempo de la enfermedad o algunas comorbilidades que pueden generar deficiencia de vitamina D. Por último, teniendo en cuenta que es un diseño transversal no se puede establecer una asociación causal.
CONCLUSIONES
En la población estudiada de pacientes con epilepsia que se encuentran en manejo con anticonvulsivantes, se encontró que los niveles insuficientes/deficientes de 25-hidroxivi-tamina D es frecuente, a pesar de que nos encontramos en un país tropical, donde se consideraría que fuera baja, dada la alta radiación solar, particularmente en nuestra región. Es importante resaltar que no se encontró asociación con el uso de monoterapia, politerapia o anticonvulsivantes inductores enzimáticos hepáticos.