INTRODUCCIÓN
El lupus eritematoso sistémico (LES) es una enfermedad multifactorial, con una predisposición genética asociada a factores ambientales poco claros, los cuales desencadenan una cascada de daño multisistémico inmunomediado. Tiene una incidencia de 6-23 casos por cada 100.000 habitantes y una prevalencia aproximada de 241 casos por cada 100.000 personas año, con predilección por el sexo femenino (9:1), así como por hispanos, afroamericanos y asiáticos, predominando entre la segunda y sexta década de la vida. En Colombia el pico de prevalencia está entre los 45 y 60 años 1-4.
El LES conlleva un aumento en la mortalidad, sin embargo, con el advenimiento de nuevos inmunomoduladores la sobrevida ha mejorado, con tasas de 95 y 82 %, a 5 y 15 años respectivamente 5. Dado el compromiso multiorgánico, sumado a la inmunosupresión derivada del tratamiento, son diversas las causas de muerte que predominan en el paciente con LES; con las infecciosas e hipertensivas encabezando la lista en mujeres, y la enfermedad cardiovascular en hombres. De la misma forma la patología hematológica (protrombótica o hemorrágica) y renal predominan en población joven 6.
Tanto la hemorragia alveolar difusa (HAD) como el síndrome de hipertensión endocraneana (SHE) han sido descritos en la literatura asociados a LES con tasas de presentación excepcional < 5% y llevando, especialmente en el primero de ellos, a altas tasas de mortalidad hasta del 95% 7,8. La presentación simultánea de SHE y HAD en pacientes con lupus es inusual.
Presentamos una paciente con LES que consultó por un cuadro en un principio infeccioso pulmonar probablemente asociado a inmunosupresión, luego un SHE y que durante su estancia en el hospital se complicó con una HAD que respondió a plasmaféresis y corticoides. Pretendemos mostrar el comportamiento de dos complicaciones infrecuentes del LES presentes de forma simultánea durante la hospitalización, su respuesta al tratamiento inmunomodulador y el desenlace.
Presentaciñon del caso
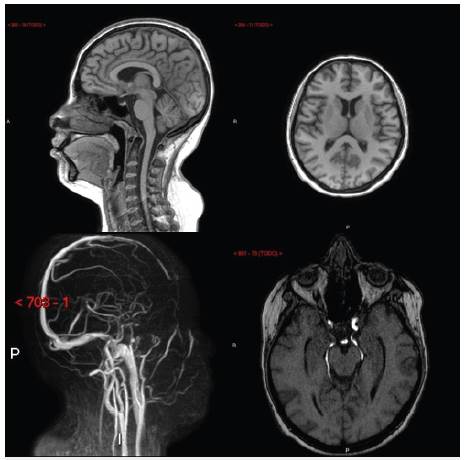
Una mujer de 19 años consultó a un hospital de alta complejidad del sur de Colombia por 10 días de evolución de cefalea holocraneana, sorda, no irradiada, que no empeoraba con las maniobras de valsalva, asociada a nausea sin emesis, sin foto o fonofobia y que no cedía a analgésicos. Concomitantemente tos, en ocasiones productiva asociada a disnea de grandes esfuerzos y fiebre subjetiva. Negaba otra sintomatologia adicional. La paciente tenía antecedente de LES diagnosticado dos años antes durante un episodio de trombosis venosa profunda de miembro inferior, momento en el cual adicionalmente se le realizó diagnóstico de síndrome de anticuerpos antifosfolípido (SAF) con anticoagulante lúpico y antibeta2 glicoproteina positivos al ingreso así como 12 semanas después. Así mismo, tenía diagnóstico histopatológico de nefritis lúpica clase IV (glomerulonefritis proliferativa difusa, clasificación de la Sociedad Internacional de Nefrologia / Sociedad de Patología Renal). Estaba en manejo con prednisolona 10 mg día y a pesar de habérsele indicado micofenolato mofetilo no lo estaba recibiendo por limitaciones de acceso a su entidad prestadora de servicios de salud. Al ingreso tenía presión arterial 110/70 mmHg pero taquicárdica (115 por minuto), taquipneica (22 por minuto) y desaturada (88% aire ambiente) con un índice de masa corporal de 26 kg/m2. El examen neurológico era normal, incluyendo la fundoscopia. Se identificaron estertores bilaterales e hipoventilación basal izquierda sin otros hallazgos de relevancia. Los paraclínicos se muestran en la tabla 1. La radiografía de tórax puso de manifiesto un derrame pleural izquierdo, que dado condición de inmunosupresión se decidió evaluar con tomografía de tórax, documentándose en esta una consolidación alveolar ipsilateral (no evidenciada en la radiografía). Ante sospecha de cuadro neumónico, favorecido por estado de inmunosupresión, se inició cubrimiento antibiótico empírico con ampicilina sulbactam a dosis de 3 gramos cada 6 horas. Se realizó punción lumbar que mostró aumento de la presión de apertura, 80 cms H2O (normal 5 - 20 cms H2O) con estudio infeccioso negativo y citoquímico normal (Tabla 1). La panangiografía cerebral (realizada para descartar trombosis de senos venosos dado antecedente de SAF), resonancia magnética cerebral simple y contrastada y la angiorresonancia cerebral (Figura 1) no identificaron lesiones o defectos vasculares.
Tabla 1 Bioquímica sanguínea durante la hospitalización.
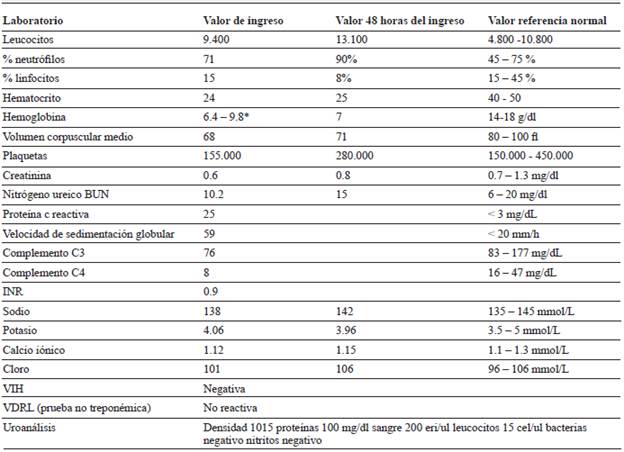
* Valor postrasfusión realizada el día del ingreso
Al segundo día de manejo antibiótico, y con aparente mejoría clínica dada por modulación de la respuesta inflamatoria sistémica, la paciente desarrolló dificultad respiratoria marcada que obligó a proteger vía aérea bajo intubación orotraqueal. Fue trasladada a la unidad de cuidado intensivo, y una tomografía mostró compromiso pulmonar bilateral (Figura 2) y fibrobroncoscopia que documentó hemorragia en capa, indicativa de HAD, soportada también paraclínicamente por caída abrupta de la hemoglobina (Tabla 2).Se iniciaron pulsos endovenosos de metilprednisolona a dosis de 500 mg cada día por 3 días y terapia de recambio plasmático (modalidad plasmaféresis) con albumina realizando recambio del volumen plasmático en una proporción 1:1 logrando la extubación y mejoría clínica al día 5 de este tratamiento. Seguimiento mediante punción lumbar mostró disminución progresiva de la presión de apertura paralelo al tratamiento de la enfermedad de base (40-30-18 cms H2O) con resolución de la cefalea. Posteriormente es dada de alta con manejo inmunosupresor de mantenimiento con micofenolato mofetil 500 mg cada 12 horas, cloroquina 250 mg cada dia y prednisona 50 mg día a titular durante el seguimiento ambulatorio de acuerdo con respuesta.
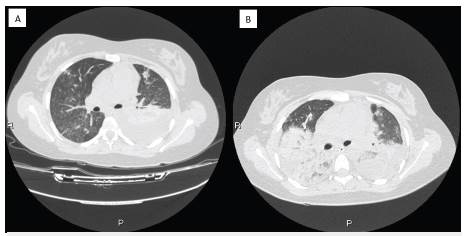
Figura 2 A. Tomografía axial computarizada de ingreso que muestra un derrame pleural con consolidación asociada B. 2 días más tarde que evidencia compromiso bilateral que respeta tercio anterior sugestiva de hemorragia alveolar difusa corroborada por fibrobroncoscopia y disminución de hemoglobina.
DISCUSIÓN
Las manifestaciones neuropsiquiátricas del lupus son frecuentes, sin embargo, dada su inespecificidad, su correlación suele perderse en manejos sintomáticos con pobre respuesta. Cefalea (3-40%), disfunción cognitiva (1-20%), trastornos del estado del ánimo (1-20%), convulsiones (7-10%), enfermedad cerebrovascular (7-22%), ansiedad (1-8%), psicosis (2.53%), polineuropatia (2-3%), mielopatia (1-1,5%), meningitis aséptica (0,5-1%), síndrome desmielinizante (0,3%) y coma han sido reportados en la literatura9,10.
El SHE fue descrito por primera vez por Quinke en 1893. Llamado también meningitis serosa, pseudotumor cerebri e hipertensión endocraneana benigna es una entidad caracterizada por cefalea, en ocasiones clasificada como intratable, asociada a náuseas, emesis, y ocasionalmente diplopía por afección del VI par craneano. Puede llevar a amaurosis permanente, de no ser tratada. El evento fisiopatológico que la desencadena no está del todo dilucidado, aunque una alta actividad inmune está relacionada 11.
A pesar de que la incidencia del SHE es de 19 casos por 100.000 habitantes en la población general se ha observado en estudios descriptivos asociado a LES una frecuencia de asociación hasta de 1,5% con predilección por mujeres, siendo especialmente frecuente en los primeros dos años después del diagnóstico de la colagenopatía, como ocurrió en nuestra paciente. Puede ser incluso el síntoma de inicio de la enfermedad. Así mismo, se ha relacionado con SAF y su tratamiento, a pesar de no haber un consenso claro, se fundamenta en corticoides como en el caso presentado, aunque azatioprina y acetazolamida han sido utilizados con resultados diversos y recurrencia de la sintomatología 12,13.
La afección pulmonar en LES va desde asintomático hasta altamente letal pudiendo comprometer pleura, vasculatura, parénquima y vía aérea. La HAD, descrita por primera vez en 1904 por Osler, se presenta en menos de 2% de pacientes diagnosticados o como inicio de la enfermedad 14,15. Dada su baja incidencia de presentación no existen grandes estudios que permitan concluir al respecto, sin embargo, se ha observado una mayor predisposición en mujeres, presentándose a cualquier edad a pesar de un adecuado manejo inmunomodulador. Los compromisos hematológico, renal o serositis son sus principales factores de riesgo, considerándose un proceso infeccioso subyacente un precipitante importante, el cual se descartó finalmente en nuestro caso 16.
La sintomatología es de instauración aguda descrita la triada clásica: hemoptisis, caída abrupta de la hemoglobina y nuevos infiltrados pulmonares, sin embargo, no hay una presentación homogénea como se observó en nuestra paciente, que no presentó hemoptisis. Clásicamente la ocupación alveolo-intersticial difusa es característica en la tomografía. Sin embargo, el compromiso unilateral ha sido descrito 14.
El tratamiento se fundamenta en corticoides a altas dosis, por lo general en combinación con otros agentes como ciclofosfamida o plasmaféresis, no existiendo consenso al respecto y describiéndose (dependiendo de la serie estudiada), una mortalidad superior al 50% a pesar del tratamiento inmunosupresor, secundario a falla ventilatoria con necesidad de soporte invasivo. En nuestro caso, el uso temprano de pulsos de metilprednisolona asociado a plasmaféresis conllevó un resultado favorable a tener en cuenta 17,18.
El LES es una entidad en la cual el paciente afectado se ve envuelto en una vorágine inmunomediada en la cual el compromiso multisistémico es extenso. El compromiso neuropsiquiátrico y pulmonar conlleva alta morbimortalidad y su pronta sospecha permitirá adoptar manejos específicos y mejores desenlaces.