INTRODUCCION
La trombosis venosa cerebral (TVC) es una urgencia neurológica poco frecuente que corresponde a menos del 1 % de todos los eventos cerebrovasculars a escala mundial 1. Presenta características epidemiológicas diferentes con relación a otras enfermedades cerebrovasculares y afecta principalmente a personas jóvenes, con predomino del sexo femenino en una relación 3:1 y una incidencia aproximada de 1,3 casos por 100.000 personas al año 2. Se considera poco frecuente en paciente con edad mayor a 65 años.
Se han descrito más de 100 causas con estado protrombótico tales como enfermedades sistémicas, enfermedades autoinmunes, vasculitis, patologías inflamatorias, neoplasias, terapia hormonal, enfermedades cardiovasculares, infecciones y trastornos hematológicos hereditarios, sin embargo, en un 15 % de los pacientes no se logra documentar etiología clara, la infección por SARS-CoV-2 (por sus siglas en inglés: severe acute respiratory syndrome coronavirus-2) puede ser un disparador de estas condiciones 1,3.
La presentación clínica es variable, influida principalmente por la edad del paciente y la topografía venosa de la trombosis. Como síntoma principal predomina la cefalea y se asocia con diplopia, papiledema, déficit neurológico focal, encefalopatía y crisis epilépticas, entre otros síntomas 2-4. Los estudios de neuroimagen desempeñan un rol fundamental en el diagnóstico de TVC, pero este representa un desafío para el equipo médico debido a la presentación tardía 4. La resonancia magnética con venografía es de gran utilidad puesto que la ausencia de flujo es clave para el diagnóstico, no obstante, la panangiografía cerebral continúa siendo el estudio estándar de oro para el diagnóstico, solamente si existen dudas sobre el diagnóstico después de haber realizado la resonancia magnética cerebral y la venografía. La desventaja principal en cuanto a la realización de dichos estudios es el empleo de medios de contraste y la exposición a radiación ionizante 1-3. El tratamiento consiste en heparinización intravenosa o subcutánea en la fase aguda y anticoagulación oral en la fase crónica, tras lo cual se presenta una recuperación casi completa de los síntomas 4,5.
La infección por SARS-CoV-2 causante de la enfermedad covid-19 cursa principalmente con síntomas respiratorios, no obstante, con un crecimiento exponencial de manifestaciones extrapulmonares incluidas las neurológicas 6,7. Este virus tiene un potencial neurotrópico y neuroinvasor que, aunado al estado protrombótico, favorece la aparición de complicaciones trombóticas arteriales y venosas, tal como la TVC, según se ha descrito en el 0,3 % de los pacientes 8.
Presentación de casos
Caso 1
Paciente masculino de 30 años, sin antecedentes patológicos relevantes, quien consulta a un servicio de urgencias de primer nivel en la ciudad de Cartagena (Colombia) por cuadro clínico de aproximadamente 72 horas de evolución de cefalea holocraneana, predominio a nivel frontal e intensidad 8/10 en escala visual análoga del dolor (EVA), al que no se asocian nauseas o vómitos. Adicionalmente, describe un episodio de desconexión con el medio, supraversión de la mirada, sialorrea y relajación de esfínteres, acompañado de movimientos clónicos de cuatro extremidades, con postictal debido a somnolencia y cefalea descrita. Al ingreso al servicio de urgencias presenta los signos vitales: tensión arterial 130/80 mm Hg, frecuencia cardiaca 80 latidos/minuto, frecuencia respiratoria 16 respiraciones/minuto, saturación oxígeno 99 %, temperatura 36,3° C, alerta, desorientado en tiempo y espacio, no rigidez nucal, sin aparentes signos de focalización neurológica, resto de examen físico anodino. Se llevan a cabo laboratorios dentro de rangos de normalidad, con excepción de una CPK elevada (tabla 1), con tomografía computarizada cerebral simple de ingreso sin evidencia de lesiones isquémicas, hemorragias o lesiones ocupantes de espacio.
Tabla 1 Listado de laboratorios realizados durante la hospitalización de paciente
| Variable | Resultado (valor de referencia) |
|---|---|
| Calcio sèrico | 9,1mg/dl (8,3-10,6) |
| VIH I y II | Negativo |
| Deshidrogenasa láctica | 176,3 U/l (125-220) |
| Dímero D | 10,61 mg/dl FEU (< 0,55 mg/dl |
| FEU) | |
| Tiempo de veneno de víbora de Russell diluido | 105,9 seg (45,8 seg) |
| DRWT | |
| Fibrinógeno #1 | 394 mg/dl (180-350 mg/dl) |
| Ferritina | 655 ng/ml (28-365) |
| Proteína S de la coagulación | 810% (75-130) |
| Proteína C de la coagulación | 146 % (70-140) |
| Antitrombina III | 101 % (80-120) |
| Anticuerpos anticardio- | 0,30 GPL/ml (normal < 12 |
| lipinas IgG | - positivo >18) |
| Anticuerpos anticardio- | 0,26 GPL/ml (normal < 12 |
| lipinas IgM | - positivo > 18) |
| Beta 2 glicoproteina 1 IgG | 0,62 U/ml (normal < 12 - positivo > 18) |
| Beta 2 glicoproteina IgA | 0,48 APL/ml (normal < 12 - positivo > 18) |
| SARS CoV2 anti-cuerpos IgG | Positivo |
| SARS CoV2 anti-cuerpos IgM | Positiva |
Fuente: Historia clínica del paciente
Inicialmente, se ingresa a sala general para estudios y vigilancia, y presenta una nueva crisis epiléptica de similares características, descrita como focal con generalización secundaria, la cual mejora con dosis de benzodiacepina endovenosa. No obstante, con nuevos episodios sin recuperación interictal del nivel de conciencia, se considera el estatus epiléptico y se deriva a cuidados intermedios para vigilancia neurológica.
El paciente ingresa a cuidado crítico en regular estado general y constates vitales en rango aceptable. Al examen neurológico se destaca simetría facial, disartria leve, fuerza muscular 5/5 en hemicuerpo izquierdo y 3/5 en hemicuerpo derecho y alerta con tendencia a la somnolencia. Se logra modular las crisis epilépticas con fenitoína endovenosa y posteriormente se asocia levetiracetam, sin nuevas crisis clínicamente relevantes.
Por lo anterior, se decide llevar a realización de resonancia magnética cerebral simple y con gadolinio (figura 1A-D), informada como lesiones focales en ambos lóbulos frontales, de predominio izquierdo, sin realce al material de contraste que pudiera indicar presencia de lesiones gliales de bajo grado o probable trombosis de seno venoso, sin descartar lesión traumática; se indican estudios complementarios.
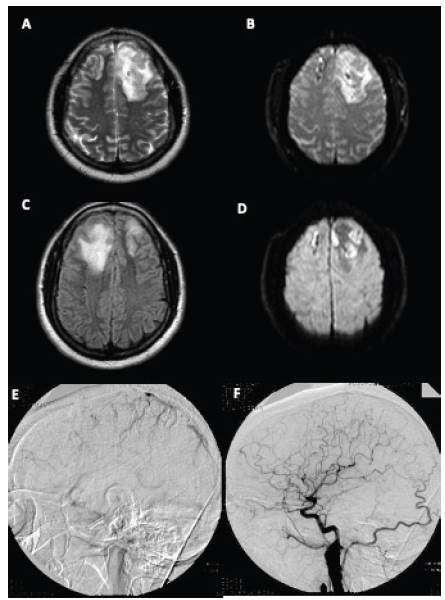
Fuente: Historia clínica del paciente. Agradecimientos a Centro de Imágenes y Radiología
Figura 1: Neuroimágenes. A-C: resonancia magnética 1,5 Tesla en cortes axiales con alteración de la intensidad de señal de la sustancia blanca subcortical hiperintensas en T2 y FLAIR y sutil restricción a la difusión cortical asociada. Adicionalmente, se identifica área de similares características, pero de menor tamaño, lo que compromete el giro postcentral derecho. Panangiografía cerebral fase venosa (E) con defecto de llenado seno sagital superior; fase arterial sin alteraciones (F).
La evolución clínica es favorable durante la estancia en cuidado crítico, con modulación de la crisis convulsiva tras el ajuste de la terapia anticomicial con fenitoína y levetiracetam. El electroencefalograma en vigilia no evidencia elementos irritativos durante el registro. El paciente es trasladado a sala general para continuar estudios y manejo, y se lleva a espectroscopia por resonancia magnética, en la cual se identifica una obliteración de los surcos corticales frontales en forma bilateral, con alteración a la intensidad de la señal de la sustancia blanca subcortical hiperintensa en T2 y FLAIR, predominio hipointenso en T1 con áreas hiperintensas, las cuales se comportan hipointensas en gradiente de eco por transformación hemorrágica, con sutil restricción a la difusión cortical asociada. Adicionalmente, se identifican áreas de similares características, pero de menor tamaño, que comprometen el giro postcentral derecho. Se logra identificar una pérdida de la señal normal por flujo con hiperintensidad en T1 en el seno sagital superior y en las venas corticales frontales bilaterales y frontoparietales derecha, las cuales se encuentran prominentes por trombosis. Con base en lo anterior se concluye que se presenta una trombosis del seno sagital superior y de las venas corticales frontales bilaterales y frontoparietales derecha, con infartos corticales con transformación hemorrágica, hipoplasia del seno transverso, sigmoideo y del bulbo yugular derecho. Posteriormente, se realiza una panangiografía cerebral, que informa una ausencia de llenado del seno sagital debido a probable trombosis, no siendo categórica para diagnóstico. Los estudios se complementan con angiorresonancia cerebral con fase venosa, y se concluye que hay una trombosis del seno sagital superior y venosa corticales frontales bilaterales, con infartos corticales con transformación hemorrágica, además de hipoplasia del seno transverso sigmoideo y del bulbo yugular derecho; estos hallazgos son similares a los descritos en espectroscopia por RNM (figura 1E y F). Se inicia anticoagulación con heparina de bajo peso molecular, a razón de 1 mg/kg cada 12 horas, y se optimiza dosis de levetiracetam a 1 g cada 8 horas con retiro escalonado de fenitoína.
Se hacen exámenes complementarios para descartar trombofilias y enfermedades hemolíticas o autoinmunes (tabla 1), los cuales resultan negativos, pero con estado protrombótico. Debido a la actual pandemia por covid-19 se solicita serología para SARS-CoV-2 con IgM positiva, a pesar de dos RT-PCR (del inglés reverse transcription -polyme-rase chain reaction) SARS-CoV-2 negativas, sin compromiso pulmonar o indicación de antibioticoterapia. Se concluye como caso con alta sospecha de evento trombótico en sitio inusual asociado con posible coinfección por SARS-CoV-2. El paciente presenta una evolución clínica favorable posteriormente al inicio de la anticoagulación. Sin nuevas crisis clínicas, se hace transición a anticoagulación oral con anticoagulante oral directo, y se inicia rivaroxabán 20 mg/ día. En seguimiento por consulta externa, el paciente muestra resolución de la focalización neurológica y no presenta nuevos episodios convulsivos.
Caso 2
Paciente masculino de 65 años con antecedente de hipertensión arterial controlada farmacológicamente con antagonista de los receptores de angiotensina II (ARA II) y bloqueante de canales de calcio (BCC), quien cursó con infección por SARS-CoV-2 confirmada con prueba antigénica cuatro semanas antes. Acude al servicio de urgencias de segundo nivel por cuadro de dos semanas de evolución consistente en cefalea occipital de intensidad variable, irradiada a región cervical, asociado con múltiples episodios eméticos de contenido alimenticio, posteriormente acompañado de diplopía y episodios de lipotimia en dos ocasiones, asociado con un estado de hipertonía generalizado, sin pérdida de conciencia ni relajación de esfínteres. Al ingreso presenta signos vitales normales, con excepción de frecuencia cardíaca 120 latidos/minuto, se muestra consciente, alerta, orientado, sin signos meníngeos u otros signos de focalización neurológica, con signo de Romberg positivo y lateropulsión derecha.
El paciente cuenta con analítica sanguínea que evidencia elevación de dímero D, deshidrogenasa láctica y fosfatasa alcalina. Se realiza tomografía de cráneo simple informada como hemorragia subaracnoidea a la altura del tentorio, con leves cambios por atrofia en hemisferio cerebeloso izquierdo. Debido al curso clínico y al riesgo de progresión y deterioro neurológico se continúa el manejo en cuidados intermedios.
Por antecedente de infección por SARS-CoV-2 y hallazgos tomográficos de ingreso, se complementa el estudio con angiorresonancia cerebral, en la cual se aprecia una lesión hiperintensa en el hemisferio cerebeloso izquierdo, la cual muestra caída de la señal en las secuencias gradiente de Eco. Tiene restricción facilitada en las secuencias de difusión, con señal heterogénea en secuencias de T2 y de FLAIR. En la convexidad del hemisferio cerebeloso izquierdo se observa una lesión quística de 50 x 10 mm, con defecto de llenado a nivel del seno longitudinal y senos transversos con extensión a la tórcula y al tercio proximal de la vena yugular interna izquierda. Con estos hallazgos se concluye que se presenta un evento vascular hemorrágico de etiología venosa en el hemisferio cerebeloso izquierdo, con trombosis del seno longitudinal, senos transversos, tórcula y vena yugular interna proximal izquierda, y se documenta además quiste aracnoideo en fosa posterior izquierda con leve efecto de masa (figura 2). Se llevan a cabo estudios de extensión para descartar origen cardioembólico, Doppler de vasos de cuello con evidencia de trombosis venosa yugular izquierda y holter de ritmo cardiaco sin hallazgos anormales. Se inicia anticoagulación con heparina de bajo peso molecular a dosis de 1 mg/kg cada 12 horas subcutánea para evitar progresión en la obstrucción de los senos de drenaje cerebral. Se hace un control tomográfico a las 72 horas para evaluar la respuesta, con evidencia de fenómeno de recanalización hacia el hemisferio cerebeloso izquierdo concomitante con edema vasogénico. Debido a la evidencia de mejoría clínica neurológica, el paciente es dado de alta para seguimiento ambulatorio por neurología clínica, con manejo anticoagulante oral con warfarina; su evolución clínica inicial es favorable.
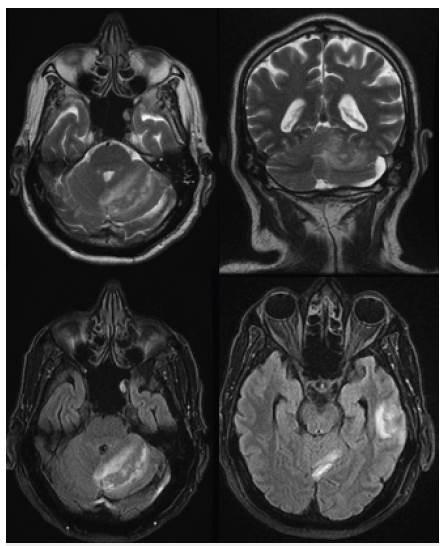
Fuente: Historia clínica del paciente. Agradecimientos a Centro de Imágenes y Radiología
Figura 2: AngioRMN cerebral contrastada, evento vascular hemorrágico de etiología venosa en el hemisferio cerebeloso izquierdo. Trombosis del seno longitudinal, transverso, tórcula y vena yugular interna proximal izquierda. También se evidencia lesión sobre el lóbulo temporal izquierdo
DISCUSIÓN
Los fenómenos trombóticos asociados con la infección por SARS-CoV-2 han crecido en frecuencia, debutando con eventos tromboembólicos tales como la trombosis venosa cerebral 9. La TVC es una enfermedad neurológica grave, multifactorial, de inicio insidioso y variable, potencialmente tratable con un diagnóstico oportuno 2. En una revisión sistemática de 116 pacientes con TVC se confirmó que los síntomas/signos más comunes son la cefalea, presente en un 90 % de los casos, asociado con signos de focalización neurológica, y convulsiones con riesgo de progresión a un estatus epiléptico hasta en el 50 % de los casos, como ocurrió en uno de los casos descritos 5.
No obstante, en el metaanálisis del grupo de Baldini se identificaron 57 casos en 28 reportes clínicos. De manera similar a otras publicaciones, se estimó que esta complicación es rara en la infección por SARS-CoV-2, con una frecuencia en pacientes hospitalizados de 0,08 %. Dentro del grupo de eventos cerebrovasculares correspondió al 4,2 %, por lo que amerita una alta sospecha clínica, con un elevado riesgo de subdiagnóstico. Nuestra publicación contribuye a la evidencia creciente en eventos neurológicos relacionados con la pandemia actual 10.
Se requiere una alta sospecha clínica y la individualización de cada caso, implementando el uso de neuroimágenes para lograr un diagnóstico definitivo y prevenir complicaciones asociadas; en algunas series de casos y metaanálisis se ha estimado una mortalidad del 40 % 10. Se recomienda un enfoque sistemático basado en la evaluación de diferentes etiologías de acuerdo con los factores de riesgo, la historia clínica, la exploración física y los datos epidemiológicos locales 3,4. En este caso se descartaron, en orden de frecuencia, enfermedades infecciosas, neoplásicas, hematológicas, cardiovasculares, autoinmunes y enfermedades del colágeno. Finalmente, se identificó la presencia de infección por SARS-CoV-2 mediante prueba antigénica positiva para covid-19 como condición protrombótica precipitante, siendo esta la prueba rápida para el diagnóstico cuando la infección es menor a 10 días, en el caso 1, y la convalecencia o estado postcovid en el caso 2.
La hipercoagulabilidad asociada con infecciones por SARS-CoV-2 se presenta con aumento de marcadores protrombóticos como el dímero D, el fibrinógeno, la des-hidrogenasa láctica, la ferritina y la trombocitopenia, lo cual da lugar a eventos como el tromboembolismo venoso, la embolia pulmonar y el accidente cerebrovascular 11. Su fisiopatología no está del todo descrita, algunos estudios sugieren un origen multifactorial por la presencia de receptores ACE2 a nivel cerebral, endoteliopatía secundaria, tromboinflamación con agregación plaquetaria, coagulopatía de consumo y tormenta de citoquinas, así como estasis sanguínea 8,12,13.
Los estudios imagenológicos son útiles en el abordaje diagnóstico 2. La tomografía de cráneo simple se considera el estudio inicial, el cual permite hacer el diagnóstico diferencial con entidades más frecuentes, con signos característicos como el signo de la cuerda y del triángulo denso, pero hasta en un 30 % de los casos la tomografia puede resultar normal, como en efecto ocurrió en la primera imagen del caso 1 1. La RMN permite detectar las alteraciones del parénquima cerebral, la formación de trombos, las hemorragias petequiales y alteraciones en el flujo sanguíneo arterial y venoso. En el caso 1 la tomografía de cráneo fue normal, la RMN sugirió ausencia del flujo en seno sagital y la angiorresonancia confirmó el diagnóstico, mientras que en el caso 2 la tomografía reveló hemorragia subaracnoidea a la altura del tentorio y la angiorresonancia solo confirmó la localización y la extensión, validando ser el estándar de oro tras la duda diagnóstica derivada de los estudios iniciales 1-5. En cuanto a la localización de la trombosis, coincide con los hallazgos reportados en la literatura, siendo el seno sagital superior el sitio más frecuente en el 75% casos, seguido del seno lateral y en el 30-40% de los casos se observa afectación de más de un seno 3,5.
El pilar en el tratamiento de la TVC es la anticoagulación, con el fin de evitar la extensión del coágulo y favorecer la recanalización; la heparina de bajo peso molecular ha demostrado mejores resultados 3. Aún no se ha descrito el tiempo óptimo de anticoagulación, sin embargo, se plantea que debe completar al menos un periodo de entre 3 a 12 meses 3. El tratamiento endovascular no se realiza de forma rutinaria en estos pacientes, sin embargo, se emplea en los casos severos o en aquellos con poca respuesta al manejo con anticoagulantes 4. La cirugía descompresiva debe emplearse en pacientes que presenten signos de herniación transtentorial e hipertensión endocraneana, con resultados favorables derivados de estudios retrospectivos 5. En la actualidad, el uso de anticoagulantes en pacientes con covid-19 continúa siendo un tema de debate; la evidencia reciente sugiere que varias heparinas pueden unirse a las proteínas del covid-19 y ayudar a regular la producción de citoquinas, como también a atenuar directamente la activación inmune con buenos resultados 14,15. En ambos casos se manejaron con anticoagulación subcutánea y oral, y se consiguió una recuperación sin complicaciones ni secuelas neurológicas asociadas.
En conclusión, la TVC es una complicación emergente relacionada con el covid-19, asociado con el estado protrombótico activo, incluso debutando como la única manifestación de esta enfermedad. Se ha encontrado en pacientes sin distinción en edad, sexo, comorbilidades o severidad de la enfermedad. Se requiere conocimiento y destreza clínica para diagnosticarla por su alta variedad de manifestaciones clínicas. Es de vital importancia valorar y definir el beneficio de la terapia anticoagulante temprana en los casos que se sospeche esta entidad, principalmente en el marco actual de la pandemia, reconociendo las limitantes para el diagnóstico oportuno, en aras de brindar un tratamiento que evite complicaciones y desenlaces fatales relacionados con la disfunción microvascular.














