Introducción
El síndrome de Balint (SB) fue descrito por primera vez en 1909 por el médico Reszo Balint, quien identificó en un paciente este infrecuente trastorno 1-3. A pesar de que han transcurrido más de 100 años desde su primera descripción, las estimaciones de incidencia y prevalencia del SB no están claramente documentadas en la literatura científica; la información disponible se reduce a reportes aislados de casos clínicos 1,4-12. La sospecha diagnóstica se presenta ante la triada clásica de: simultagnosia, ataxia óptica y apraxia oculomotora 13. Estos síntomas corresponden a los síndromes agnósicos de la vía visual dorsal: la simultagnosia (incapacidad para visualizar más de un objeto a la vez), se manifiesta por la capacidad del individuo de visualizar un objeto individual sin poner en relación un conjunto de estos 13-16. En la figura 1 se representa un ejemplo de evaluación de simultagnosia 16.
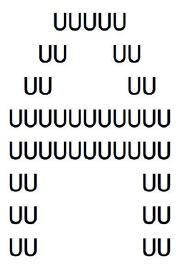
Fuente: elaborac¡ón prop¡a.
Figura 1 Ejemplo de test de simultagnosia. Test del alfabeto, donde el paciente reconoce en este caso la letra U, pero no reconoce la letra A que en conjunto forman
La ataxia óptica se define por la dificultad para dirigir los actos voluntarios bajo el control visual 14 y, por último, la apraxia ocular consiste en la incapacidad de dirigir la mirada hacia objetos visuales 2. Todos estos defectos son secundarios a una lesión o disfunción bilateral (unilateral en presentaciones menores) de las uniones parieto-occipital 1,4,15. A continuación, se reporta un caso de síndrome de Balint secundario a trombosis de senos venosos, una causa poco frecuente.
Presentación del caso
Paciente femenina de 66 años que consultó al servicio de urgencias por cuadro clínico de 6 días de evolución consistente en cefalea holocraneana opresiva de predominio en vertex, de inicio súbito, que interrumpe el sueño nocturno, de incremento progresivo, con intensidad 8 sobre 10, asociado a sensación vertiginosa, emesis en proyectil en 2 ocasiones en días previos, inestabilidad para la marcha sin pérdida subjetiva de fuerza o de sensibilidad, fotofobia, escotomas y disminución de la agudeza visual, especialmente en ojo derecho, sin respuesta a medicación analgésica ambulatoria (acetaminofén 500 mg cada 6 horas); no refiere alzas térmicas, disartria, pérdida de conocimiento ni traumas previos. Como antecedentes únicamente presenta: 6 embarazos, de los cuales 3 terminaron en aborto, extabaquismo (hasta los 37 años).
Al ingreso presentó tensión arterial de: 141/71 mmHg, resto de signos vitales normales, facies álgida, hidratada, pupilas isocóricas de 4 mm bilateral normorreactivas, compromiso de campos visuales superiores con cuadrantanopsia homónima superior derecha (temporal superior de ojo derecho y nasal superior de ojo izquierdo), movimientos oculares sin alteraciones, no nistagmus, lenguaje sin alteración, lengua centrada, pares bajos sin alteración, fuerza global: 5/5 en la escala de Daniels, reflejos mus-culotendinosos ++/++++ en miembros superiores e inferiores, no se encontraron reflejos patológicos ni signo romberg, dismetría o signos meníngeos. En vista de lo anterior, se hospitalizó y se ordenó para-clínicos (hemograma, electrolitos y glicemia) que resultaron normales, la resonancia nuclear magnética cerebral (RNMC) reportó hiperintensidad en surcos occipito-parietal bilateral por hemorragia subaracnoidea de la convexidad (figura 2).
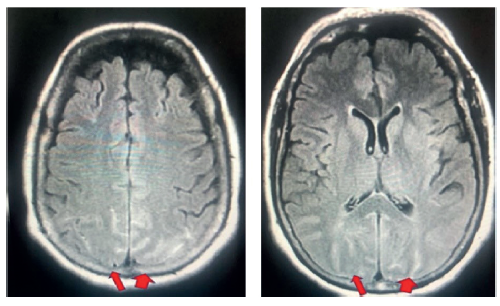
Fuente: los autores (tomado del arch¡vo de la h¡stor¡a clín¡ca del pac¡ente, con su aval).
Figura 2 IRM cerebral simple secuencia FLAIR. Hiperintensidad en surcos occipito-parietal bilateral por hemorragia subaracnoidea de la convexidad (flechas rojas)
Posteriormente, la panangiografía evidenció ausencia del paso del contraste en el seno transverso sigmoideo izquierdo (figura 3). Los estudios posteriores (electrocardiograma, ecocardiograma TT, electrocardiografía holter y doppler color de vasos de cuello) resultaron sin alteraciones. Los marcadores inflamatorios y las pruebas de perfil de autoinmunidad (VSG, PCR, ANAS, ANCAS, ENAS, complemento sérico C3 y C4, anticoagulante lúpico, anticardioli-pinas y anti-ß2 glicoproteína) también resultaron en rangos normales, por lo que se descartó síndrome antifosfolípido. Se evaluó nuevamente al paciente y se refirieron adicionalmente fotopsias con alucinaciones visuales (refirió ver "figuras de colores"), cuadrantopsia homónima derecha junto a ataxia óptica, apraxia oculomotora y simultagnosia, mostrando la triada clásica del síndrome de Balint secundaria a hemorragia subaracnoidea por trombosis de seno sigmoideo izquierdo.
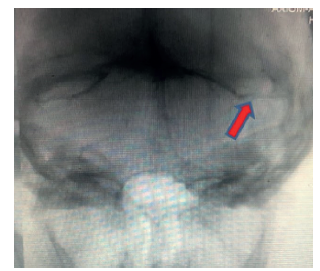
Fuente: los autores (tomado de arch¡vo de la h¡stor¡a clín¡ca del pac¡ente, con su aval).
Figura 3 Panangiografía cerebral. Se observa ausencia del paso del contraste en seno transverso, sigmoideo izquierdo (flecha roja)
Ante lo anteriormente descrito, se inició anticoagulación con rivaroxabán una semana después de descartar aumento del sangrado, asimismo, se inició losartan 50 mg cada 12 horas por diagnóstico de hipertensión arterial de novo. Posteriormente a las dos semanas de hospitalización, se mostró adecuada evolución del cuadro clínico, dada por la mejoría en los síntomas visuales y la capacidad de distinguir objetos sin focalización asociada, además de normalización de tensiones arteriales, con lo que se indicó egreso hospitalario con anticoagulación, tratamiento analgésico y antihipertensivo. En la actualidad, la paciente se encuentra en buenas condiciones generales, sin cefalea y sin otros síntomas neurológicos, bajo medicación.
Discusión
El SB es un trastorno poco común, no reconocido e infradiagnosticado en sus primeras etapas 15. Existe escasa información sobre este 1, la cual se encuentra principalmente plasmada en reportes de casos, que junto al descrito en este artículo, comparten factores asociados a este trastorno, como el sexo femenino, la hipertensión arterial y el antecedente de tabaquismo 5-9. Fisiopatológicamente, se manifiesta cuando hay lesiones bilaterales en los lóbulos parietal posterior y occipital, que afecta la conexión entre las regiones corticales de la visión y las zonas motoras prerrolándicas 17-18. No obstante, el compromiso unilateral puede dar lugar a una forma de presentación con menos síntomas típicos 2,17.
Su etiología es diversa e incluye accidente cerebro-vascular isquémico y hemorrágico, traumas, tumores, neuroinfección y leucoencefalopatía multifocal progresiva, lesión traumática cerebral, tumores intracraneales primarios, tumores metastásicos, infecciones, e incluso se ha visto asociado a trastornos neurodegenerativos como la enfermedad de Alzheimer, la enfermedad de Creutzfeldt-Jakob, la esclerosis concéntrica de Baló, y hasta intoxicación por monóxido de carbono 6,10,11.
No existen datos exactos sobre la incidencia y la prevalencia, aunque se ha visto una mayor prevalen-cia en mujeres 18 y la mayoría de casos reportados son en la población adulta con antecedentes cardiovasculares 6, como en el presente caso. Se reportó, además, el hallazgo de trombosis venosa cerebral, una enfermedad multifactorial y de difícil detección ante la existencia de frecuentes variantes anatómicas en las venas intracraneales y en los senos venosos 19, especialmente del seno transverso (ST), por lo que la hipoplasia de senos venosos se consideró dentro del diagnóstico diferencial, sin embargo, esta fue descartada tras la revisión de los planos coronales con secuencias convencionales en la RMN y la correlación del tamaño del seno con las estructuras craneales óseas e identificación de drenajes venosos alternativos en las imágenes disponibles, según las recomendaciones de la literatura 20.
Vale la pena resaltar que, si bien dentro de los factores de riesgo de anomalías congénitas como hipoplasia de senos venosos se han descrito en algunos estudios, la relación entre esta entidad y la trombosis no es muy clara y no está demostrada 19. Llama la atención que la etiología del presente reporte se relaciona con una trombosis de senos venosos, una causa poco común de infarto cerebral y de difícil diagnóstico por la variabilidad de sus presentaciones clínicas 21, y aunque se describen algunos casos de esta entidad con síndrome de Balint a escala internacional 12, en Colombia solo se encuentran algunos reportes aislados de trombosis de senos venosos 22,23, por lo cual la afectación única del seno sigmoideo sigue siendo una etiología rara muy poco descrita en la literatura 2,24.
Ante el cuadro conjunto de cefalea intensa, focalidad neurológica y lesiones cerebrales (isquemia, hemorragia), se consideró como otro posible diagnóstico diferencial el síndrome de vasoconstricción cerebral reversible (SVCR), que suele presentarse en mujeres adultas con historia de cefalea recurrente, tensiones elevadas e historia medicamentosa o autoinmune, y cuyo diagnóstico se define, principalmente, por hallazgos radiológicos de vasoconstricción segmentaria en el angiograma cerebral 25. Con respecto a este caso reportado, la panangiografía (estudio vascular disponible en el centro de atención) de la paciente no evidenció estenosis focales, por lo que este hallazgo, junto a los antecedentes patológicos, el estado clínico y los datos epidemiológicos de la paciente, permitieron descartar esta sospecha diagnóstica.
Dado que este síndrome se asocia con diversas etiologías, las ayudas imagenológicas dependerán ampliamente de su sospecha etiológica 1. El estudio más usado es la RMNC (por su alta sensibilidad en la detección de alteraciones del parénquima cerebral, formación de trombos, hemorragias petequiales y flujo sanguíneo). La trombosis de una vena cerebral puede producir una zona de isquemia o infarto venoso. Este, a su vez, debido al edema focal y la extravasación de hematíes, puede transformarse a lesiones hemorrágicas 21. Teniendo en cuenta la historia natural de la enfermedad de este caso, la trombosis de senos venosos condujo a un aumento de la presión intravascular que condicionó, por fragilidad venosa y extravasación de hematíes, la aparición de una hemorragia subaracnoidea que se evidenció en la RMNC.
El pronóstico del SB depende de su etiología; aquellos relacionados con trastornos neurodegenerativos (enfermedad de Alzheimer, degeneracion cortico basal o atrofia cortical) se han asociado a un cuadro progresivo y de mal pronóstico, mientras que cuadros agudos se han asociado a mejores resultados 1,18; además, factores como el diagnóstico oportuno y el tratamiento temprano influyen en su recuperación 11. En este paciente la sospecha clínica llevó a la toma de estudios diagnósticos enfocados en la sospecha de una causa vascular, lo que permitió establecer un diagnóstico y un tratamiento oportuno, con una recuperación rápida de los síntomas.
Un aspecto interesante de este caso fue la evolución satisfactoria que presentó la paciente, pues egresó sin síntomas neurológicos, a pesar de las lesiones presentadas, además, dado que la etiología fue vascular, la rápida instauración del tratamiento permitió su pronta rehabilitación. Esto influye en su morbilidad y en la recuperación rápida de su estado basal antes de presentarse la enfermedad 24.
Conclusión
Se reporta un caso clínico de síndrome de Balint, al que se asocia como etiología una trombosis de seno venoso sigmoideo y sangrado subaracnoideo posterior. Mediante una historia clínica completa y minuciosa, con un adecuado examen neurológico, es posible hacer un acercamiento diagnóstico y solicitar los exámenes necesarios para determinar su etiología. De su diagnóstico rápido depende el pronóstico y la evolución de estos pacientes, con el fin de disminuir las probables secuelas neurológicas que se puedan presentar. El caso descrito en el presente artículo amplía la comprensión del SB, el cual es un trastorno poco común, lo que puede asociarse a que sea poco reconocido e infradiagnosticado en sus primeras etapas, con gran repercusión en la vida diaria del paciente. La educación de los profesionales de la salud es esencial para asegurarse de que los pacientes sean evaluados adecuada y oportunamente, con el fin de disminuir las secuelas que pueda dejar este síndrome y mejorar la calidad de vida del paciente. El tratamiento del SB requiere un manejo multidisciplinario que incluya médicos, especialistas y personal de salud capacitados, con adecuado seguimiento para lograr resultados óptimos en la evolución del paciente.















