Introducción
La primera descripción conocida de la irrigación talámica fue hecha en 1900 por Dejerine y Roussy, luego por Lhermite en 1926 y, posteriormente, por Fumet en 1940, aunque entre 1960 y 1964, Gérard Percheron 1 realiza un estudio más completo en el que describe cuatro territorios vasculares: tuberotalámico, inferolateral, paramediano y coroideo posterior 2.
El territorio paramediano es irrigado por las arterias paramedianas, también conocidas como tálamoperforantes, originadas en el primer segmento (P1) de la arteria cerebral posterior (ACP) y la arteria de Percheron (AP) es una variante anatómica rara de la arteria paramediana, presente en aproximadamente un tercio de la población 1,3,4, sin embargo su prevalencia exacta se desconoce.
La oclusión de la AP provoca infartos talámicos paramedianos con o sin afectación mesencefálica 5, donde los infartos talámicos bilaterales son raros y representan el 0,6 % de los accidentes cerebrovasculars isquémicos (ACVI) 1,5, además, se estima que la oclusión de la AP es responsable del 4 % al 35 % de estos infartos 6,7. Por su parte, el tálamo desempeña un papel crucial en circuitos distintos asociados con funciones cognitivas, conductuales, visuales, motoras y sensoriales, por tanto, las lesiones vasculares de estas estructuras desencadenan un rango heterogéneo de manifestaciones clínicas 7.
Presentación del caso
Paciente masculino, de piel blanca, con 71 años de edad, trabajador agrícola, con antecedentes de salud aparente y un puntaje en la escala de Rankin previo a su admisión de cero puntos, acudió a la unidad de emergencias del Hospital Provincial Clínico Quirúrgico Arnaldo Milián Castro en Santa Clara, Cuba, por presentar diplopía horizontal con acentuación en la visión próxima y disminución de la motilidad del hemicuerpo izquierdo de instauración aguda (con dos horas de evolución). No refería antecedentes recientes de exposición a sustancias tóxicas, fiebre, cefalea, convulsiones o traumas previos al cuadro clínico actual.
Exploración física general
Se detectó que el paciente se encontraba obnubilado, con una puntuación en la escala de coma de Glasgow (ECG) de 13/15 (ojos: 3, verbal: 4, motor: 6) y 8 puntos en la escala del NIHSS (National Institute of Health Strok Score), tenía una temperatura de 35,5 °C, su presión arterial era de 160/100 mmHg, frecuencia cardiaca de 72 latidos/min y frecuencia respiratoria de 22 respiraciones/min.
Examen físico neurológico
Se constató disartria, hemiparesia izquierda (2/5) y signo de Babinski bilateral. El examen de la motilidad ocular extrínseca mostró ptosis palpebral del ojo derecho, exotropía del globo ocular derecho a la visión binocular, limitación total de la aducción del ojo derecho, abducción parcial del ojo izquierdo e imposibilidad de supraducción e infraducción de ambos ojos (figura 1). Además, el reflejo oculocefálico vertical era ausente bilateralmente y el reflejo oculocefálico horizontal derecho también estaba ausente, por dificultad en la aducción del ojo derecho y la abducción del ojo izquierdo. Por último, sus pupilas estaban anisocóricas, con una pupila izquierda de 4 mm y una pupila derecha de 6 mm, donde su reflejo fotomotor estuvo ausente en ambos ojos.
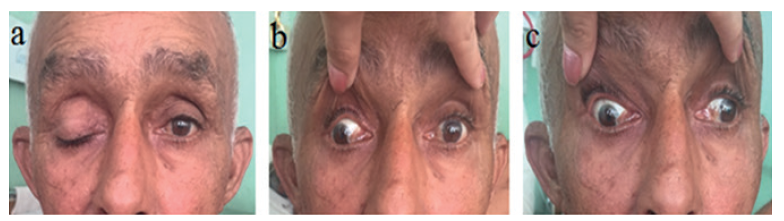
Nota: 1a. Ptosis palpebral del ojo derecho; 1b. Exotropía del globo ocular derecho a la visión binocular; 1c. Limitación total de la aducción del ojo derecho y parcial de la abducción del ojo izquierdo
Fuente: elaboración propia (cortesía del Hospital Provincial Clínico Quirúrgico Arnaldo Milián Castro).
Figura 1 Exploración de la motilidad ocular extrínseca
Exámenes complementarios
La tomografía axial computarizada (TAC) de cráneo simple no reveló alteraciones y los exámenes de laboratorio, que incluyeron glucemia, hemograma, pruebas de función renal y hepática, lipidograma, electrolitos y gases en sangre arterial, no resultaron de interés. Por su parte, el electrocardiograma mostró un ritmo sinusal normal, sin alteraciones en la conducción cardiaca, ni del segmento ST/T y no se evidenciaron cardiopatías estructurales embolígenas en la ecocardiografía transtorácica.
Se solicitó RMN con imágenes ponderadas en T1W, T2, T2-FLAIR (secuencia de recuperación de inversión atenuada de fluido) y se utilizó la técnica de difusión, la cual reveló lesiones hiperintensas que restringen la difusión en el tálamo paramediano bilateral y el mesencéfalo rostral derecho (pedúnculo cerebral derecho) (figura 2), lo que sugiere infarto de la AP. Vale mencionar que la angiografía cerebral por RM fue poco notable en el territorio de la AP.
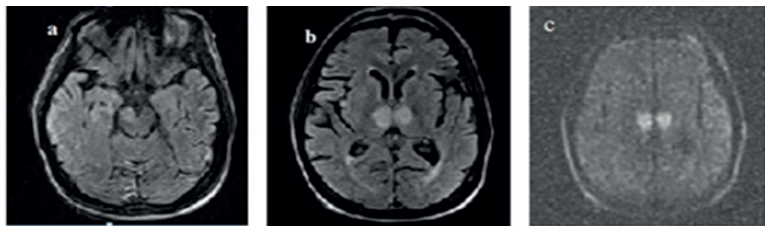
Nota: se observan lesiones hiperintensas a nivel de mesencéfalo rostral derecho (2a) y de tálamo paramedial bilateral (2b), las cuales brillan en las secuencias de difusión (2c).
Fuente: elaboración propia (cortesía del Hospital Provincial Clínico Quirúrgico Arnaldo Milián Castro).
Figura 2 RMN T2W (2a, 2b) y de difusión (2c)
Evolución
Ante la sospecha de un ACVI agudo de etiología aterotrombótica, el paciente fue ingresado en la unidad de ictus del servicio de Neurología y se inició tratamiento con aspirina oral (100 mg/día) y estabilizadores de la placa de ateroma (atorvastatina 40 mg/ día).
Después de 48 horas del ingreso, la puntuación en la ECG descendió a 8/15 (ojos: 2, verbal: 2, motor: 4), acompañándose de un patrón respiratorio tipo Cheyne-Stokes y ptosis palpebral total del ojo derecho, por lo cual fue trasladado a la unidad de cuidados neurointensivos y requirió de ventilación mecánica mediante intubación orotraqueal. Tras cuatro días de hospitalización, el paciente recuperó la conciencia y logró reasumir totalmente la ventilación espontánea.
Al momento del alta hospitalaria, luego de diez días de ingreso, el paciente mostró una puntuación en la ECG de 15 puntos, 4 puntos en la escala de Rankin (discapacidad moderadamente severa) y 9 puntos en la escala del NIHSS. La evaluación cognitivo-conductual demostró una alteración de la memoria anterógrada y autobiográfica, confabulación, desorientación temporal y apatía con episodios de agitación, los cuales persistieron en la evaluación neuropsiquiátrica a los seis meses posteriores al egreso.
Discusión
El tálamo y el mesencéfalo poseen una irrigación compleja con gran número de arterias perforantes, procedentes de la circulación cerebral anterior y posterior. Respecto al tálamo, la porción anterior está irrigada por ramas de la arteria carótida interna, mientras que la porciones medial, lateral y posterior por el sistema vertebrobasilar 4.
Las arterias paramedianas tienen una amplia variedad al considerar número, tamaño y territorio 1, donde la AP es una variedad anatómica rara de la arteria paramediana con un único origen desde el segmento P1 de la ACP, bifurcándose hacia ambos tálamos, y que alcanza la región rostral del mesencéfalo. El resultado de su obstrucción es un infarto talámico bilateral que produce sintomatología diversa 6.
Las etiologías más habituales de los infartos de la AP difieren en la literatura consultada, pero la mayoría señalan un predominio de la embolia cardiogénica y la arteriopatía de pequeños vasos 4-7.
Baltar Yanes et al.8 reportan que esta entidad es más frecuente en el sexo masculino y que la media de edad es próxima a los 60 años.
El síndrome de Percheron cursa con una triada clásica caracterizada por la alteración de la conciencia, el deterioro cognitivo y la parálisis de la mirada vertical 3-8. A estos, se les añade hemiplejía, ataxia cerebelosa y déficit oculomotor, que si se acompañan de lesiones mesencefálicas producen un síndrome tálamopeduncular 6,8.
Para el diagnóstico concluyente, la neuroimagen es fundamental, donde la RMN es la herramienta de elección y las modalidades elegidas para un diagnóstico precoz son las imágenes por difusión y la FLAIR 3,6,7.
Se destaca que la oclusión de la AP no es la única condición que puede desencadenar lesiones talámicas bilaterales, por lo que deben descartarse otras causas vasculares (síndrome del top de la basilar y trombosis venosa cerebral profunda), y no vasculares (encefalopatía de Wernicke, glioma talámico bilateral, infecciones, enfermedad de Wilson, mielinólisis osmótica extrapontina, procesos tóxicos o metabólicos y enfermedad de Creutzfeldt-Jakob) 3,7.
En cuanto al tratamiento, Benavides Villalobos et al.7 recomiendan seguir los estándares establecidos para ACVI agudo con trombólisis o trombectomía mecánica y anticoagulación, donde se debe tener en cuenta que en la mayoría de los casos se detecta causa embolígena.
Así, en todos los pacientes habrá que considerar, de manera individual, la etiología subyacente, siendo el pilar fundamental la anticoagulación en caso de confirmarse causa cardioembólica y control de factores de riesgo vasculares en la enfermedad aterotrombótica.
Aunque no existen estudios de seguimiento longitudinales sistemáticos, las principales secuelas descritas incluyen trastornos oculomotores persistentes, alteraciones cognitivas de tipo subcortical con componentes amnésicos e hipersomnia 3,8.
Conclusiones
Se ha descrito una entidad infrecuente y de difícil determinación clínica, en la cual, los criterios para el diagnóstico son fundamentalmente imagenológicos, siendo de elección la RMN. La evolución y el pronóstico dependen de la extensión del proceso, las estructuras involucradas, además del diagnóstico y el tratamiento oportuno.















