Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
CES Odontología
Print version ISSN 0120-971X
CES odontol. vol.24 no.2 Medellìn July/Dec. 2011
Manejo odontológico de las complicaciones orales secundarias al tratamiento oncológico con quimioterapia y radioterapia
Dental Management of oral complications secondary to cancer treatment with chemotherapy and radiotherapy
Anderson Rocha-Buelvas,1 Alexander Jojoa Pumalpa2
1Odontólogo. Candidato a Magister en Salud Públicade la Universidad del Valle. Docente Investigador Facultad de Posgrados y Relaciones Internacionales, Universidad Mariana.
2Médico. Residente de Psiquiatría. Universidad Nacional de Colombia.
Correspondencia: rochabuelvas@gmail.com
Recibido para publicación: Julio de 2011 Aprobado para publicación: Noviembre de 2011
Resumen
Esta revisión pretende documentar la importancia del manejo odontológico de las complicaciones orales secundarias al tratamiento oncológico con quimioterapia y radioterapia, estas se utilizan ya sea como única terapia, o en tratamientos mixtos, como adyuvante a la cirugía y/o como terapia paliativa para tumores avanzados. No existen muchos antecedentes sobre el tema, más bien protocolos adoptados por cada país y sus instituciones cancerológicas responsables. Además la investigación se ha centrado en los métodos preventivos y curativos, donde la investigación biológica es reducida en términos de resultados. Se hizo revisión de la literatura actual en bases de datos indexadas mediante búsqueda booleana y no se obtuvo copiosa información sobre publicaciones nacionales, mientras que a nivel de Latinoamérica los resultados fueron escasos y se limitaron al Brasil.
Palabras Clave: Quimioterapia, Radioterapia, Efectos secundarios, Cavidad oral, Tratamiento odontológico. Xeostomiamucositisosteorradionectrosis.
Abstract
A review of the literature is presented with the aim to documenting the importance of dental management of oral complications secondary to cancer treatment with chemotherapy and radiotherapy; these are used either as mono therapy or in mixed treatments as an adjunct to surgery and/or as a palliative therapy for advanced tumors. There are not many studies reported on the subject, which are primarily protocols adopted by each country and its institutions. Most research has focused on preventive and curative methods with limited results. A review of the current literature was carried out in indexed data bases through a boolean search with minimal results in national publications while at a Latin American level results where limited to Brazil.
Keywords: Chemotherapy, Radiation, Side effects, oral cavity, Dental treatment. Xerostomia osteoradionecrosis, Mucositis.
Introducción
El cáncer es curable siempre que se haga un diagnostico precoz. La boca después de la piel es el órgano más accesible a la inspección y al examen; ambos órganos están implicados en el proceso de malignización de cabeza y cuello. El papel del médico y el odontólogo es fundamental ya que son los profesionales que deben hacer el diagnóstico inicial del cáncer tomando en cuenta todas las otras lesiones que se convierten en diagnósticos diferenciales de otras enfermedades sistémicas por tanto, es importante el realizar exámenes rutinarios, incluso en aquellos pacientes sin lesiones orales y con presencia de factores de riesgo,12 ya que la detección del cáncer se hace regularmente cuando el paciente siente dolor o cuando se hace más visible, es decir, cuando es más grande la lesión y cuando está lejos de un estado inicial, casi siempre en estados II, III y IV, acompañadas en el 50% linfadenopatías y con tasas de supervivencia aproximadamente el 30-40% posteriores a la cirugía, la radioterapia y la quimioterapia.3,4
Los pacientes con cáncer que se encuentran bajo tratamiento de quimioterapia o radioterapia pueden experimentar complicaciones orales , entre las que se incluyen complicaciones tales como: la mucositis, sangrados gingivales, osteorradionecrosis5 y complicaciones que combinadas con la xerostomía producida por cualquiera de estos tratamientos favorece la aparición de infecciones oportunistas de origen bacteriano, micótico o viral, las cuales suelen aparecer con mucha frecuencia dada la inmunosupresión ocasionada durante meses o años, después del tratamiento. De manera que las complicaciones y su respectivo tratamiento deben manejarse adecuadamente en aras del mejoramiento permanente de la calidad de vida de dichos pacientes, ya que una cavidad oral con bajo potencial biológico para recuperarse del ataque de la irritación física, de la irradiación, de agentes químicos y organismos microbianos puede desencadenar condiciones dolorosas o infecciosas, y en el peor de los casos producir la muerte como consecuencia de la quimioterapia y /o radioterapia a la que fue sometido.6
El manejo odontológico de estos pacientes con cáncer consiste en evaluaciones y procedimientos pre-terapéuticos y consultas periódicas con el oncólogo y el odontólogo. Además es imprescindible que el manejo odontológico durante la quimioterapia y la radioterapia se oriente a la ejecución de un régimen estricto de autocuidado, donde si es necesario se sustituyan las prácticas de higiene oral, esto último en casos en los que el daño tisular es severo.7
Las complicaciones orales de los pacientes oncológicos
Los primeros reportes de complicaciones orales aparecen cerca del año 1900 para la radioterapia y en el año 1940 para la quimioterapia, además del efecto dañino que esta tiene sobre la fisiología oral y sistémica del paciente. A raíz de este antecedente histórico, actualmente, en países desarrollados está bien establecido que la evaluación y tratamiento odontológico8,9 se debe llevar a cabo en todo paciente oncológico que va a ser sometido a quimio y radioterapia, ya que la mayoría de los pacientes con cáncer de cabeza y cuello, y cerca de la mitad de aquellos con cánceres de otras regiones corporales tratados con quimioterapia desarrollarán complicaciones orales10,11 siendo más frecuentes y más graves en aquellos cuya salud oral no es lo óptimo esperado y se podría inferir que los datos de países desarrollados se pueden extrapolar al nuestro, pero debido a las diferencias de los planes de cobertura odontológica y la accesibilidad a los servicios de salud, la situación cambia.
Uno de los factores que favorecen las complicaciones orales se debe a que muchos pacientes no son evaluados ni tratados por el odontólogo y a las deficiencias en la atención de enfermedades de alto costo, tal como se clasifica al cáncer, el cual a pesar de estar incluidas en el Plan Obligatorio de Salud (POS), suele posponerse o restringirse la adecuada integralidad del proceso terapéutico, especialmente el manejo odontológico debido a la normatividad existente. En Colombia ha sido evidente que el paciente debe buscar ser atendido mediante procesos burocráticos desgastantes tales como la tutela12 que prolongan la espera y en algunos casos, se lleva a cabo la oncoterapia sin haber accedido a la evaluación y tratamiento recomendados en las diversas guías de tratamiento y publicaciones internacionales13-17 con el consiguiente riesgo de complicaciones, por tanto se presume que las complicaciones orales se encuentran probablemente subregistradas.
Complicaciones orales por la radioterapia
Cabe resaltar que los efectos de la radioterapia más frecuentes se manifiestan con la aparición de mucositis, la alteración de glándulas salivares y enfermedad periodontal rampante con un alto riesgo de infección. De manera que la radiación genera cambios hipovasculares, hipóxicos e hipocelulares en los tejidos blandos y duros. Por ejemplo, el daño de las glándulas salivares y la fibrosis por el incremento de la síntesis de colágeno afecta la remodelación ósea y aumenta el riesgo de infección y necrosis, el daño a nivel periodontal afecta al espacio del ligamento periodontal, el cual se ensancha poniendo en riesgo la estabilidad de los dientes si se suman a esta destrucción periodontal una relación corono-raíz inapropiada y una mala higiene oral.18
Además hay que mencionar que el riesgo de exacerbar estas condiciones periodontales se incrementa con la combinación de un factor de riesgo importante como las maloclusiones, el trauma oclusal y la incapacidad del hueso para remodelarse y repararse después de la persistente enfermedad periodontal. Es importante destacar que las condiciones periodontales generadas por la radioterapia desencadenan aún más complicaciones, especialmente, cuando surge la necesidad de extraer dientes, estos procedimientos podrían causar osteorradionecrosis o necrosis gradual del hueso.19
Es así como la radioterapia debe ser un tratamiento planeado donde además de tenerse en cuenta (la radiación, dosis, cronograma y ubicación), debe también establecerse una evaluación odontológica pre-radiación a nivel periodontal, dental y endodóntica porque la preexistencia de enfermedad bucodentales durante el desarrollo neoplásico en cavidad oral no solo exacerba las condiciones periodontales sino genera mayores complicaciones locales y sistémicas. A este propósito de la evaluación periodontal cabe resaltar que las enfermedades malignas pueden estar presentes a nivel gingival y periodontal, sin embargo, los carcinomas escamocelulares en estos tejidos son poco frecuentes, mientras que las lesiones metastásicas (diseminación del tumor) regularmente si involucran los tejidos periodontales pero rara vez gingivales.20
Las variaciones en el desarrollo tumoral por radioterapia tienen diferentes respuestas dependiendo del tamaño y localización de la lesión. Por ejemplo en lesiones pequeñas o tempranas en mucosa, lengua, piso de boca o periodonto la radioterapia posee las mismas bondades que el tratamiento quirúrgico; según la literatura se reporta que los resultados estéticos en labio con cualquiera de estas dos alternativas suelen ser similares, por ello con las lesiones intraorales se corre el riesgo de producir complicaciones como la mucositis y xerostomía. Otro ejemplo que se puede citar es el de las lesiones grandes, las cuales suelen comprometer músculos profundos donde es preferible combinar la cirugía y la radioterapia postoperatoria.21
Cuando las lesiones de localización posterior tienden a ser de difícil acceso para el cirujano, se elige la radioterapia con dosis de 55 a 60 Gy, fraccionado por 6 a 7 semanas, la radioterapia también se usa como apoyo posterior a la cirugía en casos de lesiones metastásicas como tumores de lengua T3 y T4, de piso de boca y glandulares que comprometen tejidos de soporte o periodontales como el hueso.22
El único caso donde puede contemplarse el uso aislado de la quimioterapia, es el de las lesiones irresecables y/o recurrentes en donde la radioterapia solo servirá de tratamiento inicial sino ha tenido una respuesta favorable; esta situación empeora la enfermedad periodontal preexistente en la mayoría de los pacientes, por ello requiere de mayores precauciones.23
Las complicaciones más frecuentes son:
Xerostomía: Suele suceder en las primeras semanas de la radiación. Se caracteriza por los cambios en la cantidad y calidad de la saliva dificultando la deglución. Estos cambios se deben básicamente a que los acinos de las parótidas se afectan antes que los submandibulares y sublinguales, presentándose abundancia del moco de la saliva sin diluir y, afectando directamente en la salud periodontal.24
Lo anterior es un cambio leve a nivel de glándulas salivares comparado con la situación que se presenta cuando se afectan simultáneamente las glándulas parótidas y las submaxilares, lo cual interfi ere con la dicción y la masticación. En el más grave de los casos la xerostomía se torna permanente, sobre todo, cuando la radioterapia ha superado los 4000 cGy, en estos casos la única alternativa es el uso de sustitutos salivares como paliativo, ya que se dificulta mejorar la consistencia del bolo alimenticio afectando la nutrición y desde luego la salud periodontal que se deteriora progresivamente.25
El efecto negativo sobre los tejidos de soporte o periodontales radica en que sin una producción de saliva adecuada, cuyo contenido sea rico en inmunoglobulinas y demás proteínas, especialmente la IgA, el sistema inmune del tejido epitelial y óseo se suprime, por ende, se torna vulnerable a la invasión de infecciones bacterianas o micóticas. Además junto con la mucositis que se refi ere a una mucosa depulida, eritematosa y ulcerada suele producirse una condición dolorosa donde es habitual la presencia de ulceraciones, caries por irradiación y la presencia de cálculos y placa bacteriana, dicha condición impide que satisfactoriamente se lleven a cabo funciones como la masticación, deglución, habla y especialmente prácticas como la higiene oral.26
Osteorradionecrosis: Sin duda es la mayor complicación, siendo la mandíbula más susceptible que el maxilar superior debido a su baja vascularidad. La radioterapia es contraindicada en lesiones que comprometan o estén muy cerca de los maxilares porque causa obliteración progresiva de las estructuras arteriales, muy mala cicatrización tisular y necrosis ocasional en los tejidos periodontales, sin embargo, cuando no existe otra alternativa se administra una dosis curativa.27
Los primeros síntomas se caracterizan por presencia de dolor, secuestros óseos o supuración continua. Esta complicación suele ocurrir en pacientes que reciben 5.000 o más cGy. Esto sucede especialmente en aquellos tumores donde el haz primario debe pasar por la mandíbula, y en pacientes que han sido sometidos a vaciamiento de cuello. Se sugiere esperar un mínimo de dos años para procedimientos quirúrgicos incluyendo los de tipo periodontal, sin embargo, la reducida circulación es persistente.28
Complicaciones orales por la quimioterapia
Es sabido que el 40% de los pacientes con cáncer oral que son sometidos a quimioterapia sufren de alguna complicación oral que regularmente afecta a los tejidos orales, debido a que los agentes quimioterapéuticos inciden directamente o indirectamente destruyendo no solo a las células de reproducción y crecimiento rápido (neoplásicas) sino también a las células normales. Esta es la razón por la que en estos pacientes es usual observar un epitelio cada vez más delgado y ulcerado porque las células normales del epitelio que casualmente crecen tan rápido como las células cancerosas son destruidas.29
El efecto de los agentes quimioterapéuticos sobre los tejidos óseos produce mielosupresión (supresión de la médula ósea), es decir, comprometen la actividad fagocítica, reduce la producción de anticuerpos por linfocitos B, inhibe el desarrollo de los linfocitos T y bloquea la reacción inflamatoria. Por un lado, el directo efecto de la quimioterapia sobre los tejidos periodontales son la razón por la cual el manejo dental y sobretodo periodontal es indispensable, puesto que un epitelio delgado es susceptible a la entrada de bacterias por infecciones sistémicas. Además los daños en las glándulas salivares causan xerostomía que afectan aún más las condiciones de inmunidad periodontal o protectoras de la boca, esto sin contar con la suma de mialgias orales o neuropatías dentales. Por otro lado los agentes quimioterapéuticos inciden indirectamente cuando generan mielosupresión y cuando desaparecen transitoriamente los signos de inflamación por la reducción en el número de leucocitos, además conducen a leucopenia, neutropenia, trombocitopenia, plaquetopenia y anemia que también como los efectos directos generan susceptibilidad a infecciones y a hemorragia a nivel periodontal.30
Para el caso del cáncer de cavidad oral, la quimioterapia no es usual, ya que el tratamiento es poco activo sobre el tejido escamocelular; por consecuencia solo se usa para reducir el volumen del tumor en neoplasias muy grandes, y esto se hace antes de la cirugía y/o radioterapia. Por lo anterior en los protocolos de tratamiento del cáncer oral la quimioterapia es usada para la conservación de órganos o para tratamientos paliativos.31
En los casos en los que la qquimioterapia se combina con radioterapia es con el fin de potencializar los rayos ionizantes y controlar la diseminación de células tumorales, siendo más efectivo este tratamiento combinado para tumores remanentes. También para controlar esta diseminación se induce a la rápida necrosis del tejido tumoral con electroquimioterapia, la cual consiste en la inyección de bleomicina intratumoral seguido de un tratamiento eléctrico de alto voltaje.32
La complicación oral más usual además de las infecciones virales, micóticas, bacterianas y mixtas ocasionadas por la enfermedad periodontal y la mielosupresión a la que ha sido sometido el paciente con cáncer es la gingivorragia (sangrado gingival ), la cual resulta por la trombocitopenia generada también por la inmunosupresión. Esta puede ser espontánea cuando el recuento plaquetario es menor a 20.000.33
La evaluación del tratamiento pre-quimioterapéutico suele llevarse en cabo en el siguiente orden: diagnóstico definitivo, historia médica y cuadro hemático, estado de higiene oral junto con la historia dental y periodontal, estudio radiográfico (panorámica y juego periapical), test de saliva, cultivos celulares, una relación pronostico versus paliación en estadios avanzados y un plan de tratamiento.34
Manejo odontológico antes y después de la quimioterapia y la radioterapia
Es fundamental el manejo odontológico del paciente con cáncer sometido a la quimioterapia y a la radioterapia, por tanto es de vital importancia que esto se inicie antes y a veces durante el tratamiento local o sistémico de la neoplasia maligna. El manejo odontológico se hace también en pacientes con cáncer que van a ser sometidos a procedimientos quirúrgicos, este manejo consiste en retirar focos sépticos mediante terapia de mantenimiento periodontal y mejoramiento de la higiene oral.
En el caso de la radioterapia, es necesario que antes del tratamiento se establezca una evaluación odontológica pre-radiación, donde se examine el paciente a nivel dental, endodóntico y por supuesto a nivel periodontal. Este procedimiento se construye con diagnósticos definitivos; una historia médica completa; la historia del estado de la higiene oral; examen oral completo: mucoso, periodontal, articular, endodóntico y dental; examen radiográfico: juego de radiografías periapicales y panorámica; test de saliva: medición del volumen de saliva; test microbiológico: existencia de flora patógena; relación pronostico/paliación, la determinación de la fecha y la decisión de combinar el tratamiento radioterapéutico con quimioterapia.35
De modo que, en resumidas cuentas, en el caso de la radioterapia el tratamiento odontológico integral se hace en primer lugar con el fin de evitar el riesgo de producir una osteomielitis, cuando se presentan una infección post-irradiación; y en segundo lugar para mitigar el aumento en la inmunosupresión que puede ser letal para el proceso de recuperación del paciente con cáncer.36
En el caso de la quimioterapia los cuidados van también enfocados a evitar el riesgo de infección pero sobretodo van dirigidos atenuar la inmunosupresión que suscite el paciente. Los agentes quimioterapéuticos inciden directa o indirectamente causando en el 40% de los casos complicaciones orales, cuya severidad varía dependiendo del tipo de droga, la dosificación y la duración de la terapia, por ello, es necesario antes de iniciar la terapia periodontal que se obtenga del oncólogo la historia detallada del paciente para definir y anticipar posibles complicaciones, además de una evaluación odontológica pre-quimioterapia que sea semejante a la de la radioterapia, con la excepción, de que se descartan el test de saliva y el examen radiográfico.37
Es así como un ambiente oral saludable y con una higiene adecuada previenen complicaciones orales acarreadas por la radioterapia y quimioterapia. En ambos casos es necesario posibilitar las condiciones de higiene y salud bucal; por ejemplo: i. es imprescindible que se extraigan dientes con reabsorción ósea severa o moderada, con bolsas periodontales y con movilidad grado III; ii. Retirar prótesis desadaptadas que incrementen la reabsorción de los rebordes edéntulos, igualmente es importante eliminar los bordes cortantes de obturaciones que irriten aún más la mucosa o que interfi era con el autocuidado del paciente; y iii. erradicar la enfermedad periodontal y condiciones patológicas como quistes, abscesos periapicales y dientes incluidos.38 Es posible mejorar la calidad de vida de los pacientes una vez todos estos irritantes locales antes mencionados dejen de ser fuente de infecciones locales y sistémicas cuando el sistema inmune se encuentre deprimido.
Por estas motivaciones es necesario que durante la quimioterapia se tenga en cuenta que antes de iniciar cualquier tratamiento odontológico especialmente quirúrgico se disponga de un cuadro hemático reciente, esto con la finalidad de suspender cualquier tratamiento periodontal incluso quirúrgico y endodóntico si el recuento de leucocitos es menor de 2.000 y el de plaquetas menor de 70.000,39 no obstante, es posible que se prescinda del tratamiento odontológico en algunos casos de absoluta necesidad para lo cual es indispensable un cubrimiento antibiótico en el caso de leucopenia y de transfusión de sangre total o de plaquetas en la plaquetopenia.
Es importante destacar que los pacientes con leucopenia y/o plaquetopenia deben suspender el cepillado y el uso de la seda dental para evitar producir una infección, y cambiar esta práctica de autocuidado por el uso de gasas impregnadas de bicarbonato de sodio disuelto en agua para una adecuada higiene oral.
En el caso de la gingivorragia ocasionada por la trombocitopenia en la quimioterapia, se puede manejar el sangrado severo con cubetas llenas de Gelfoam (esponja estéril, absorbente y hemostática), Surgicel (Gasas de celulosa oxidada hemostática) o gasas húmedas con agua oxigenada, e igualmente que en la plaquetopenia y leucopenia se suspende el cepillado y se usan gasas húmedas con bicarbonato.40
En el caso de la mucositis y de las úlceras orales en mejilla, cerca de carrillos y sobretodo en encía producidas por la quimioterapia y radioterapia, el tratamiento es principalmente paliativo e incluye los siguientes pasos de autocuidado que básicamente consisten en mantener la boca húmeda, limpia y libre de placa a fin de prevenir cualquier infección o complicación a nivel periodontal:
1. Lavados bucales con una solución de bicarbonato de soda (una cucharadita 5 mg aproximadamente en medio vaso de agua 100 mililitros aproximadamente) cuatro veces al día sin deglutirla.
2. En caso de dolor utilizar anestésicos tópicos como xilocaína al 2% en solución viscosa, es importante advertirle al paciente que no debe utilizar este medicamento antes de empezar a ingerir alimentos, ya que al deglutir este entra en contacto por medio de los alimentos con el paladar blando y la epiglotis produciendo asfixia. También se pueden utilizar combinaciones medicamentosas que producen gran alivio como el Kaopectate que es una suspensión de caolín y pectina sumamente purificado y de calidad absorbente con un elixir compuesto de un gel antihistamínico, proporcionando una capa protectora, y reduciendo la inflamación respectivamente.
3. Utilizar como enjuague bucal para la remoción de placa bacteriana clorhexidina y no enjuagues como Listerine u otros que contengan alcohol, los cuales pueden irritar. También debe advertirse que debe ser usado esporádicamente, puesto que existe el riesgo de interrumpir con el crecimiento de flora bacteriana normal y puede formar tejido degranulación.
4. Deben prohibirse el hábito de fumar y el consumo de alcohol que incrementa el dolor por irritación en mucosa y encías. Igualmente los alimentos calientes, con textura gruesa, las especias y los ácidos deben prohibirse, ya que empeoraran la sensación de dolor.
5. Debe recomendarse al paciente que deben visitar al Odontólogo cada tres meses para profilaxis, lo cual es importante para retirar la placa bacteriana que produce enfermedad periodontal y propicia la entrada de virus, bacterias y hongos como la candida albicans que al removerse dejan úlceras más eritematosas y sangrantes requiriendo un tratamiento sistémico.
En el caso de la xerostomía, la cual genera susceptibilidad a padecer enfermedad periodontal, es producida tanto por la radioterapia como por la quimioterapia. La manera de contrarrestarla es mediante el uso de sustitutos salivares que mantengan humectadas la mucosa y las encías, sin mencionar que además la disminución del flujo salival afecta el mecanismo de autolimpieza e inhibe el proceso de remineralización del esmalte. Esta condición de boca seca promueve la acumulación de placa bacteriana e impide el consumo de alimentos.41
En cuanto a la osteorradionecrosis producida por la extracción de dientes post-radiación, hay que decir que se deben a los tumores que se localizan cerca del hueso y que se destruyen junto con los tejidos cercanos no tumorales, este evento celular produce una exposición ósea que puede ser el resultado de la enfermedad periodontal facilitando el desarrollo de infecciones con una respuesta lenta a estas y a los traumas.42
Esta complicación está acompañada a su vez de la reducción del flujo de sangre por la disminución de la vascularidad por edema e hialinización de vasos pequeños, por lo tanto, se hace necesario tener en cuenta unos criterios para exodoncias pre-radioterapia, las cuales se realizan solo en casos de:
-
Caries no restaurables.
-
Perdida de antagonistas.
-
Enfermedad periapical activa de origen endo-periodontal.
-
Lesiones periapicales crónicas extensas.
-
Enfermedad periodontal de moderada a severa con bolsas periodontales de 5 mm o más.
-
Enfermedad periodontal de leve a moderada, con mala higiene oral y limitaciones físicas y/o cognitivas para la ejecución de esta práctica.
Por último es fundamental mencionar que el manejo de las infecciones secundarias a otras complicaciones, suelen ser las responsables de aproximadamente el 50% de las muertes por cáncer. Las principales fuentes de infección son la flora endógena, el ambiente hospitalario (nosocomial) y la piel, siendo esta la razón por la que se hace tanto énfasis en erradicar la enfermedad periodontal y fomentar la higiene oral antes y durante el tratamiento quimioterapéutico y con radioterapia dado que los tejidos de soporte son la puerta de entrada de las mencionadas complicaciones.43
La siguiente tabla resume las principales complicaciones orales de la oncoterapia y sus factores de riesgo:
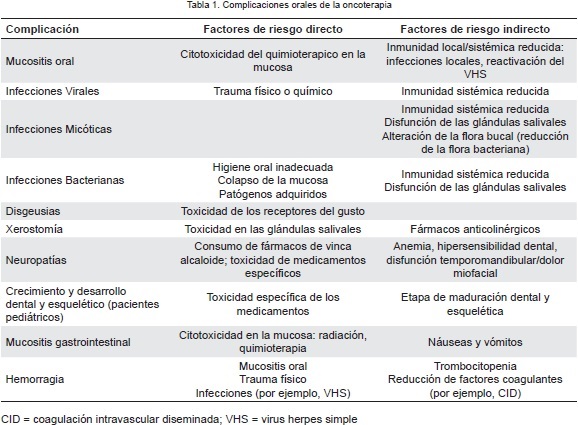
Conclusiones
La revisión de literatura nos permite concluir que los factores que influyen en la agudización de las complicaciones orales más frecuentes producidas por la quimioterapia y radioterapia incrementan la destrucción de los tejidos periodontales, y por ende, el riesgo de infección. Se suele asociar con inmunodeficiencia inducida por la quimioterapia, necrosis del tumor inducido por la radioterapia, crecimiento de bacterias, obstrucción mecánica o trombótica del sistema venoso, debilidad física, crecimiento exagerado de patógenos resistentes, infección nosocomial, deficiencias nutricionales y mala higiene.44
Es evidente que las mayores complicaciones orales suelen presentarse al tratar el cáncer en cavidad oral, aún cuando dentro de los protocolos pre-tratamiento se incluya la terapia periodontal,45 y otras terapias preventivas es inevitable que a veces sea peor la cura que la enfermedad. Es así como el potencial metastásico y el pronóstico de un tipo de cáncer determinado obliga a priorizar la protección de la vida.
Cabe destacar que en los últimos años el enfoque terapéutico de la atención de los pacientes oncológicos por su condición de enfermedad de alto costo y los procedimientos odontológicos que no se incluyen en el POS han eclipsado la investigación en complicaciones orales.
Referencias
1. Chediak Atia E. Editorial Libros y Libros S.A. En: Cáncer de cavidad oral. 2005: 18-37. [ Links ]
2. Rocha-Buelvas A. Cáncer oral: el papel del odontólogo en la detección temprana y control. Rev Fac Odontol Univ Antioq 2009; 21(1): 112-121. [ Links ]
3. República de Colombia, Instituto Nacional de Cancerología. Guías de Práctica Clínica en Enfermedades Neoplásicas. Manejo de la cavidad oral en el paciente con cáncer. 2001. p. 111-20. [ Links ]
4. Liga Colombiana Contra el Cáncer. Derechos de los Pacientes con Cáncer. La tutela. Bogotá 2001. Disponible en internet: http://www.ligacancercolombia.org/index2.php?option=com_docman&task=doc_view&gid=1&Itemid=80. Acceso 11 de Junio de 2009. [ Links ]
5. Sonis ST. Oral complications. En: Holland JF, Bast RC Jr, Moston DL, editors. Cancer medicine. Baltimore (MD): Lippincott; 1997. p. 3255-64. [ Links ]
6. Pavlatos J, Gilliam KK. Oral care protocols for patients undergoing cancer therapy. Gen Dent. 2008; 56(5):464-78. [ Links ]
7. Sabater Recolons MM, Rodríguez de Rivera Campillo ME, López López J, Chimenos Küstner E. Manifestaciones orales secundarias al tratamiento oncológico: Pautas de actuación odontológica. Av Odontoestomatol 2006; 22(6): 335-342. [ Links ]
8. Krebs KA, Clem DS. En: 3rd; American Academy of Periodontology. Guidelines for the Management of Patients with Periodontal Diseases. J Periodontol. 2006; 77(9): 1607-11. [ Links ]
9. Epstein JB, Stevenson-Moore P. Periodontal disease and periodontal management in patients with cancer. Oral Oncol. 2001; 37(8): 613-9. [ Links ]
10. Squier CA, Kremer MJ. Biology of oral mucosa and esophagus. J Natl Cancer Inst Monogr. 2001; (29):7-15. [ Links ]
11. Peterson D. New Strategies for Management of Oral Mucositis in Cancer Patients. J Support Oncol 2006;4(suppl 1): 009-013. [ Links ]
12. República de Colombia. Ministerio de Salud. Resolución Número 5261 de 1994. Agosto 5. Artículo 18 numeral k. [ Links ]
13. Keefe DM, Schubert MM, Elting LS. Mucositis Study Section of the Multinational Association of Supportive Care in Cancer and the International Society for Oral Oncology. Updated clinical practice guidelines for the prevention and treatment of mucositis. Cancer. 2007; 109(5): 820-31. [ Links ]
14. Khan SA, Wingard JR. Infection and mucosal injury in cancer treatment. J Natl Cancer Inst Monogr. 2001; (29):31-6. [ Links ]
15. Jensen SB, Mouridsen HT, Bergmann OJ, Reibel J, Brünner N, Nauntofte B. Oral mucosal lesions, microbial changes, and taste disturbances induced by adjuvant chemotherapy in breast cancer patients. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2008; 106(2): 217-26. [ Links ]
16. Katsura K, Sasai K, Sato K, Saito M, Hoshina H, Hayashi T. Relationship between oral health status and development of osteoradionecrosis of the mandible: A retrospective longitudinal study. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2008; 105(6): 731-8. [ Links ]
17. Pita Fernández, S. Epidemiología. Conceptos básicos. En: Tratado de Epidemiología Clínica. Madrid. [ Links ]
18. Cho MI, Garant PR. Development and general structure of the periodontium. Periodontol 2000; 24: 9-27. [ Links ]
19. Almas K, Bulman JS, Newman HN. Assessment of periodontal status with CPITN and conventional periodontal indices. J Clin Periodontol 1991; 18 (9): 654 - 659. [ Links ]
20. Teng YT. Protective and destructive immunity in the periodontium: Part 1--innate and humoral immunity and the periodontium. J Dent Res. 2006; 85(3):198-208. [ Links ]
21. Uderzo C, Fraschini D, Balduzzi A. Long-term effects of bone marrow transplantation on dental status in children with leukaemia. Bone Marrow Transplant 1997; 20 (10): 865-9. [ Links ]
22. Cohen A, Rovelli R, Zecca S. Endocrine late effects in children who underwent bone marrow transplantation: review. Bone Marrow Transplant 21 (Suppl 2): S64-7, 1998. [ Links ]
23. Borowski B, Benhamou E, Pico JL, LapJanche A, Mairgainaud JP, Hayat M. Prevention of oral mucositis in patients treated with high-dose chemotherapy and bone marrow transplantation: a randomized controlled trial comparing two protocols of dental care. Eur J Cancer B Oral Oncol 1994; 30B: 93-7. [ Links ]
24. Cutando A, Galindo P, Gomez-Moreno G. Relationship Between Salivary Melatonin and Severity of Periodontal Disease. J Periodontol 2006; 77: 1533-1538. [ Links ]
25. Kaufman E, Lamster LB. Analysis of saliva for periodontal diagnosis a review. J Clin Periodontol. 2000;27:453-465. [ Links ]
26. Schenck K, Poppallsdorf D, Denis C, Tollefsen T. Levels of salivary IgA antibodies reactive with bacteria from dental plaque are associated with susceptibility to experimental gingivitis. J Clin Periodontol 1993: 20: 411-417. [ Links ]
27. Epstein JB, Schubert M. Oral mucositis in myelosuppressive cáncer therapy. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 1999; 88: 273-6. [ Links ]
28. Mozzafari E, Mupparappu M, Otis L. Undiagnosed multiple myeloma causing extensive dental bleeding: report of a case and review. Oral Surg Oral Med Oral Pathol Oral radiol Endod 2002; 94:448-53. [ Links ]
29. Cheng KKF, Molassiotis A, Chang AM, Wai WC. Cheung SS. Evaluation of an oral care protocol intervention in the prevention of chemotherapyinduced oral mucositis in paediatric patients. Eur J Cancer 2001; 37: 2056-63. [ Links ]
30. Mazzeo A, Linares J, Campos M. Oral signs of intravenous chemoterapy with 5-fluoracil and Leucovorin calcium in colon cáncer treatment. Med oral Patol oral Cir Bucal. 2009; 14(3): E108-13. [ Links ]
31. Epstein JB, Tsang AH, Warkentin D, Ship JA. The role of salivary function on modulating chemotherapy- induced oropharyngeal mucositis. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2002; 94: 39-44. [ Links ]
32. Gutierrez R, Ruano M, Herrero A, Jiménez E. Prevención y tratamiento de las lesiones de la mucosa oral secundarias a quimioterapia. Farm Clin 1997; 14: 588-98. [ Links ]
33. DuPont Pharma, S.A.; Unidad de epidemiología Clínica, Departamento de Medicina y Psiquiatría. [ Links ]
34. Lamster I, Grbic JT. Diagnosis of periodontal disease based on analysis of the host response. Periodontology 2000, Vol. 7, 1995, 83-99. [ Links ]
35. Silvestre FJ, Plaza CA, Serrano MC. Prevención y tratamiento de las complicaciones orales derivadas de la radioterapia en pacientes con tumores de cabeza y cuello. Med Oral 1998; 3:136-47. [ Links ]
36. Perrela de R C, Barboza M, Daguila CH, Dedivitis RA, Rapoport A. Oral Health Changes in Patients with Oral and Oropharyngeal Cancer. Rev Bras Otorrinolaringol 2008; 74(4): 596-600. [ Links ]
37. Dahllöf G, Barr M, Bolme P. Disturbances in dental development after total body irradiation in bone marrow transplant recipients. Oral Surg Oral Med Oral Pathol 1988; 65 (1): 41-44. [ Links ]
38. Puyal M, Jimenez C, Chimenos E, López J, Juliá A. Protocolo de estudio y tratamiento de la mucositis bucal en los pacientes con hemopatías malignas. Med Oral 2003; 8: 10-8. [ Links ]
39. Demarosi F, Bez C, Carrassi A. Prevention and treatment of chemo and radiotherapy-induced mucositis. Minerva Stomatol 2002; 51: 173-86. [ Links ]
40. Tenovuo J, Pruitt KM. Relationship of the human salivary peroxidase system to oral health. J Oral pathol. 1984;13:573-584. [ Links ]
41. Squier CA, Hill MW. Oral mucosa. In: Ten Cate AR, editor. Oral histology: development, structure and function. St. Louis (MO): CV Mosby; 1989. p. 341-81. [ Links ]
42. Slavik S, Wu J, Riley C. Salivary excretion of anticancer drugs. Ann NY Acad Sci 1993; 694: 319. [ Links ]
43. Gudiol F, Berenguer J, Lisazoaín M, Carratalá J, Capdevila JA. Infecciones en el paciente neutropénico. En: Aguado JM, Almirante B, Fortín J. Protocolos Clínicos SEIMC 2000; 5- 27. [ Links ]
44. Bruera E Schoeller T. A prospective multicenter asssessment of the Edmonton Staging System for cancer pain. J Pain Symptom Management. 1995; 10: 348-355. [ Links ]
45. Alonso P, Basté MA, Creus M, Del Pino B, Gómez C, Gómez A et al. Prevención y tratamiento de la mucositis en el paciente onco-hematológico. Farm Hosp 2001; 25:139-49. [ Links ]













