Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
CES Odontología
Print version ISSN 0120-971X
CES odontol. vol.25 no.1 Medellìn Jan./June 2012
2Ortodoncista. Universidad CES.
Recibido para publicación: Noviembre de 2011 Aprobado para publicación: Mayo de 2012
Resumen
La maloclusión clase III por hipoplasia maxilar conlleva a grandes compromisos estéticos y funcionales a los pacientes que la padecen. A través de la investigacion se han desarrollado diferentes modalidades terapéuticas según la severidad del problema. Los pacientes con grandes hipoplasias como los que padecen alteraciones craneofaciales durante el crecimiento son tratados usualmente con distracción osteogénica maxilar luego de una lefort I, en pacientes con hipoplasia leve a moderada con mascara facial la cual genera efectos dentoalveolares desfavorables, indeseables e inevitables. Para reducir estos efectos, los métodos de anclaje óseo han sido desarrollados: mascara facial con anclaje óseos, protracción maxilar con anclajes óseos bimaxilar eliminando el uso de la mascara. Los estudios preliminares muestran resultados promisorios para esta última modalidad sobre todo para pacientes en dentición mixta tardía o permanente temprana. Esta revisión describe o compara las ventajas y desventajas así como los efectos de las diferentes alternativas para tratar de manera temprana la clase III por hipoplasia maxilar.
Palabras clave: Malocclusion clase III de angle, Anclaje óseo, Ortodoncia.
Abstract
Class III skeletal malocclusion due to maxillary hypoplasia, compromises esthetics and functional aspects of patients. Different types of treatment have been developed depending on the severity of the deformity. Patients with severe maxillary hypoplasia and those with craniofacial abnormalities are normally treated with an ostegenic distraction after a Lefort I surgery. Mild to moderate skeletal class III patients are treated with facial mask combined with an intraoral device that usually produces dentoalveolar effects secondary to the maxillary protraction that sometimes are not desirable. Recently new methods of intraoral anchorage have been reported to be use with the traditional face mask, such as oseointegrated implants and miniplates. Also bimaxillary miniplates used with intermaxillary elastics can replace the extraoral appliance. These new approach has less or none dentoalveolar effects and therefore can be considered an ideal treatment option for a mixed dentition patient. The present review compares the effects, advantages and disadvantages of the different treatments available for class III skeletal malocclusion.
Key words: Malocclusion angle class III, Bone anchor, Orthodontics.
Introducción
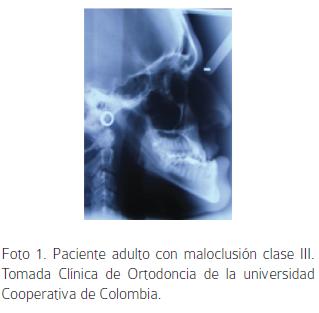
La hipoplasia maxilar es caracterizada por una deficiencia sagital, vertical y transversal del hueso maxilar, la cual requiere una corrección multidireccional.(Foto 1). El compromiso estético durante el crecimiento puede generar efectos psicológicos nocivos dependiendo del grado de la deformidad física y de las deficiencias funcionales como; alteraciones en la masticación, anormalidades del habla, constricción de vías aéreas nasofaríngeas, entre otras. Una intervención temprana aprovecha el crecimiento general al aplicar fuerzas ortopédicas, favoreciendo un cambio esquelético que se refleja en una mejor apariencia física.1
Crecimiento normal del maxilar
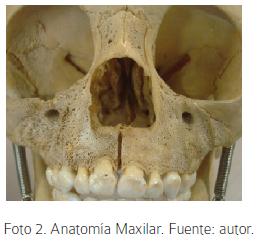
El hueso maxilar es un hueso bilateral, de forma cuadrilátera situado encima de la cavidad bucal, debajo de la cavidad orbitaria y por fuera de las fosas nasales; formando parte de las paredes de estas tres cavidades. Es un hueso voluminoso pero ligero, debido a la existencia del seno maxilar. (Foto 2). Está formado principalmente por tejido compacto y solo el borde alveolar, la apófisis palatina y la apófisis malar son tejidos esponjosos.2
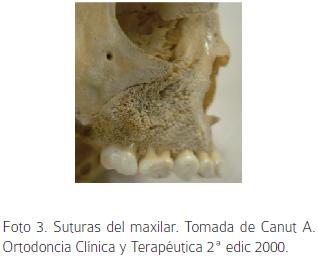
El crecimiento del maxilar superior es intramembranoso, con presencia de todos los tipos y mecanismos de crecimiento como: proliferación de tejido conectivo sutural, aposición superficial, reabsorción, translación y crecimiento en ¨V¨. Este tipo de crecimiento tanto sagital como transversal permite un aumento en el ancho y la altura de los procesos alveolares al moverse hacia abajo y afuera a la vez que sus extremos distales se separan creando espacio para la erupción dentaria. La osificación ocurre en dos centros principales, el postmaxilar y el premaxilar. Las suturas circunmaxilares se encuentran en una posición oblicua y paralela entre sí (Foto 3), lo que favorece el desplazamiento abajo y adelante del maxilar paralelo con el crecimiento y la aposición en la tuberosidad, lo que contribuye al aumento en longitud del mismo.3
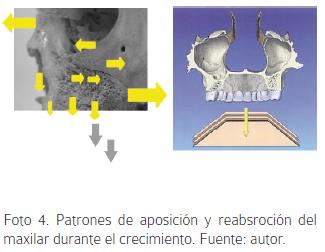
El crecimiento en altura ocurre gracias al crecimiento sutural entre los huesos frontal y cigomático, y también por la aposición en el proceso alveolar; simultáneamente el maxilar desciende por reabsorción en el piso nasal mientras se produce aposición en el paladar duro. Los procesos alveolares presentan un incremento vertical de manera divergente contribuyendo en un 40% con el desarrollo transversal del maxilar en conjunto con la aposición en la sutura media palatina. (Foto 4).
El maxilar superior sufre un proceso de desplazamiento primario en dirección anterior e inferior, mientras se prolonga posteriormente;4 y un desplazamiento secundario por presiones de la expansión de los lóbulos frontales, por presión del cartílago de la parte anterior de la base craneal, la capsula nasal y el cartílago medio septal.5
El crecimiento del maxilar en sentido antero posterior se completa al inicio de la pubertad (sin presentar la aceleración en la adolescencia como la mandíbula), mientras que el vertical continúa.6 El pico de crecimiento del maxilar ha sido reportado para niñas entre los 10 y 12 años y para los niños 1 a 3 años más tarde. La altura muestra un incremento máximo circumpuberal tardío cuando se compara con la longitud y la amplitud.7 El mayor crecimiento maxilar en sentido anteroposterior se completa a una edad de 14 años, mientras que el transversal a los 12 años y el vertical entre los 16 y 20 años e inclusive se ha reportado crecimiento hasta la edad adulta.
En maloclusiones clase III esqueléticas la mandíbula puede estar protruida en algunos casos, sin embargo la mayoría presenta un maxilar deficiente o retruido (42 al 69%), debido a un crecimiento disminuido del mismo.8-10 En estos pacientes el maxilar presenta una rata de crecimiento anual más lenta (0,4 mm) al compararlos con pacientes clase I (1 mm) según Bishara; sin embargo Reyes reporta que no hay diferencias en la posición sagital del maxilar entre los pacientes clase I y clase III en ningún período de edad, ya que para ellos la clase III está originada por un prognatismo mandibular generado por una mayor cantidad y duración de crecimiento de la mandíbula. También estos pacientes pueden presentar una base craneal aguda y por tanto una fosa glenoidea más adelantada.12
Tratamiento de las hipoplasias maxilares
El tratamiento de la hipoplasia maxilar asociada a una maloclusión clase III debe iniciarse a temprana edad.13 Generar una modificación esquelética depende de la terapia utilizada, edad del paciente, componente genético de la alteración, severidad del problema y tipo de crecimiento que presenta. Los estudios en animales han demostrado que el movimiento adelante del maxilar es atribuido a una remodelación de las suturas circunmaxilares, especialmente a la cigomaticomaxilar, cigomaticofrontal, frontamaxilar, cigomaticotemporal y las suturas palatinas transversas.14, 15
En la literatura se encontraron diferentes alternativas de tratamiento temprano para este tipo de problemas, la máscara facial como tratamiento más antiguo y otros que han surgido por la necesidad de reducir los efectos indeseables de la misma y obtener más efectos esqueléticos mediante el uso de anclajes óseos, o de la distracción osteogénica.16
Máscara facial
La máscara facial con anclaje dental es la más usada actualmente. Se introdujo desde 1944 con Oppenheim, luego Delaire y Petit le introdujeron cambios al diseño haciéndola más confortable. Básicamente se emplea en conjunto con un aparato de anclaje intraoral con una parte extraoral que presenta apoyos en la frente y el mentón. (Foto 5).
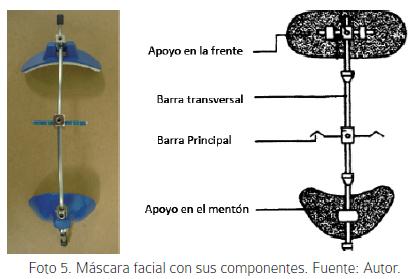
Los principales efectos reportados con este aparato han sido: adelantamiento del maxilar en un 31% (entre 3 a 5mm),17 con rotación antihoraria del mismo, rotación abajo y atrás de la mandíbula en un 21%, vestibularización de incisivos superiores en un 28% y lingualización de incisivos inferiores en un 20%.18 La fuerza empleada con la máscara es variable, en los estudios se reporta un rango entre 180 a 400 g o incluso llegan a 800 g;18 -21 con un vector ajustado según el tipo de rotación maxilar requerida entre 20 a 45 grados.22,23 Con respecto a las horas de uso también hay variación desde 10 a 14 horas diarias.18,21,24 hasta un máximo de 24 horas,19,25,26 con un promedio de 15,2 horas. (Foto 6).

El momento ideal de colocación de la máscara para obtener mejores resultados ortopédicos en la protracción es en etapa de dentición decidua y mixta inicial;19,28 en las cuales además se reporta un mejor control vertical mandibular y una mayor estabilidad del tratamiento.29
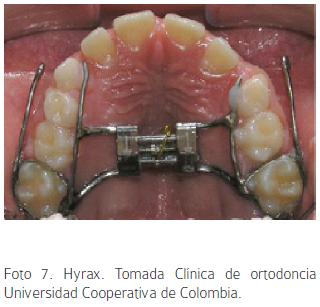
Normalmente el anclaje interno de la máscara es un aparato de expansión que genera una disyunción de la sutura media palatina, activación e inicio de una respuesta celular de las suturas circunmaxilares y desarticula el maxilar; lo que permite una reacción más positiva a la protracción con un mayor movimiento esquelético anterior del maxilar; aproximadamente 1mm más que en los que no hubo disyunción.20,24,30 Sin embargo algunos consideran que las diferencias no son estadísticamente significativas.17 (Foto 7).
El tiempo de tratamiento varía de entre 3 y 16 meses, donde los mayores cambios ortopédicos se evidencian entre los tres a seis meses. Un uso prolongado se traduce en mayores cambios dentoalveolares, como movimiento mesial de los molares y vestibularización de incisivos maxilares.
Las desventajas de la máscara facial incluyen, la incomodidad de los pacientes al ser un aparato vistoso, la poca colaboración del paciente y adicionalmente puede causar lesiones en la piel principalmente del mentón (sobre todo en climas cálidos), lo que conlleva a poco uso y por tanto a resultados insatisfactorios.31
En estudios longitudinales se ha reportado que el patrón de crecimiento clase III con el que el paciente inicia el tratamiento se restablece al año postratamiento cuando se encuentra sin retención. En los pacientes tratados tempranamente se ha reportado una ligera recidiva maxilar, mientras que en los pacientes tratados tardíamente la recidiva ocurre a nivel mandibular.23,32
Distracción osteogénica
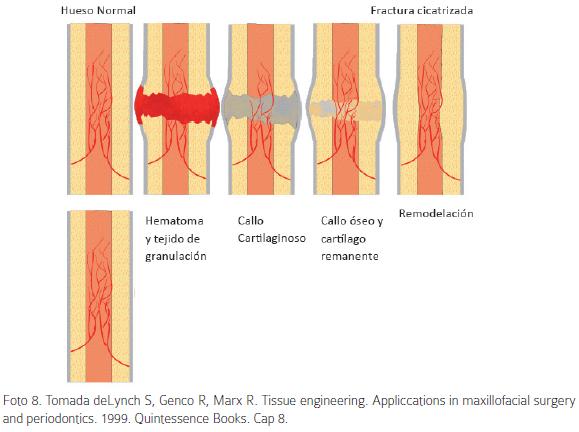
La distracción osteogénica craneofacial es un método universalmente empleado para el tratamiento de numerosas anomalías craneofaciales congénitas y adquiridas.33 Consiste en el proceso de neoformación ósea entre dos segmentos óseos en respuesta a la aplicación de fuerzas tensiles graduales entre los bordes de una fractura quirúrgicamente realizada a nivel de las suturas maxilares (Foto 8). Dicha técnica ha sido reportada exitosamente en pacientes pediátricos, adolescentes y adultos. Inicialmente fue descrita para el tratamiento de alteraciones en huesos largos y posteriores estudios perfeccionaron la técnica, aplicándose inicialmente en animales y luego en humanos.33,34
A nivel facial fue empleada inicialmente para aumentar el maxilar en sentido transversal en monos,35luego para incrementar la longitud mandibular en animales y humanos36 y en 1993 se inició su uso para protraer el maxilar luego de realizar una lefort I o III (Rachmiel y cols); con el uso de dispositivos con anclaje dental (Fung et al).37 La ventaja de la distracción es que permite corregir deficiencias maxilares verticales, transversales y anteroposteriores severas de manera temprana a diferencia de la cirugía ortognatica que debe esperar a que el crecimiento termine; además en pacientes con labio y paladar hendido se disminuye la recidiva que presentan después de la cirugía convencional.38
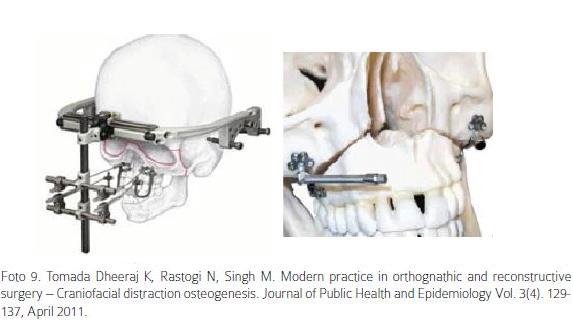
Los dispositivos disponibles para uso en humanos presentan diferentes estilos y pueden ser intraorales o extraorales según su localización.39,40 Los intraorales usan anclajes con miniplacas y tienen las ventajas de que se pueden utilizar por largo plazo; son más cómodos, evita las cicatrices causadas por los aditamentos extraorales, tienen mejor colaboración del paciente y presentan mejor estabilidad. Como desventajas se encuentran la necesidad de una ubicación precisa del aparato, (se requiere una alineación entre los dos lados), la inhabilidad de alterarar el vector de distracción y la necesidad de una segunda cirugía para removerlo.38 Por otro lado los distractores extraorales presentan varios beneficios como son: un control tridimensional durante la distracción, habilidad para modificar el vector durante el proceso y evitarse una cirugía adicional para retirar el aparato (Foto 9). Entre las desventajas están las cicatrices dejadas por los pines de fijación transcutáneos, infección alrededor de los mismos, pérdida del distractor y necesidad de colaboración del paciente.41
La distracción se debe comenzar 7 días después de la osteotomía para permitir una revascularización, con una activación de 1mm por día, con unión ósea seis semanas después de terminar la distracción; dicha distracción produce junto con alargamiento óseo un desarrollo de los tejidos blandos (piel, músculos, ligamentos, entre otros).42 El procedimiento de distracción se compone de cuatro fases: La primera es la osteotomía (total o parcial); la segunda es el periodo comprendido entre la osteotomía y el inicio de la distracción, llamada fase de latencia y varía entre 5 y 7 días. La tercera fase, o distracción consiste en elongación del callo óseo con un promedio diario de distracción entre 0,5 mm y 1,5 mm (su duración depende de la cantidad de elongación requerida). La cuarta y última fase es la de la consolidación, que varía de acuerdo a la edad del paciente sitio anatómico tratado y el tipo de distractor empleado; en general tiene una duración de 4 a 8 semanas, o 2 a 3 meses.43
En casos de microsomia hemifacial, sindromes de Crouzon y Pfeiffer y retrusiones severas se debe tener en cuenta el nivel de anclaje, la dirección de la tracción y las zonas de resistencia (tejidos blandos del maxilar y cicatrices); los cuales pueden infuir en la dirección del movimiento de los segmentos con el distractor. La dirección de la fuerza debe ser ajustada de modo que el movimiento anterior del maxilar sea a lo largo del plano oclusal.44
Con la distracción se han logrado avances maxilares entre 21 y 24 mm tanto en animales como humanos y a edades entre los 5 y los 28 años. En varios estudios se ha combinado el distractor con mascara facial, mostrando poca estabilidad con mucha recidiva al compárala con anclajes rígidos.38,42,45 (Foto 10). Normalmente se aplica una fuerza entre 700 y 900 g.46,47
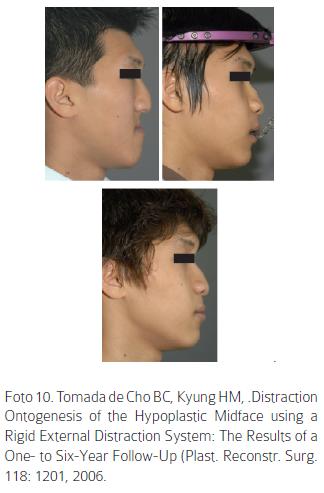
La estabilidad ha sido evaluada entre 1 y 2 años postratamiento, mostrando resultados satisfactorios en pacientes entre los 12 y 19 años de edad, sin embargo en estudios a 6 años se muestra una recidiva entre 2 a 3 mm.38,44,48-50
Anclajes óseos para protracción
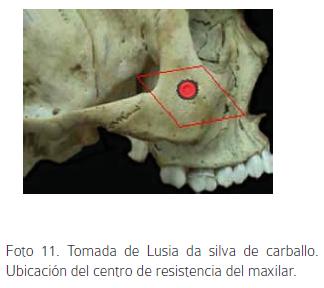
Los efectos dentales generados por la máscara con anclaje dental son inevitables y muchas veces indeseados; por tal motivo es razonable tomar ventaja del anclaje óseo para transferir fuerzas ortopédicas directamente a las suturas circunmaxilares.51 Al aplicar una fuerza ortopédica al maxilar a través de anclajes esqueléticos, se puede asegurar que dicha fuerza esté más cerca al centro de resistencia del hueso ubicado entre el margen inferior de la órbita y cúspide mesiobucal del primer molar y por tanto evitar efectos desfavorables como rotaciones e inclinaciones del mismo.12,15,52,53 (Foto 11). Con un anclaje diferente al dental se suprimen los efectos de la protracción sobre la longitud de arco, como son la mesialización de los molares y disminución de espacio.49,50
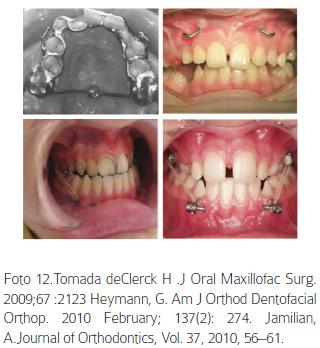
Hay por lo tanto una necesidad de un aparato que pueda proveer un anclaje fijo y estable para la ortopedia maxilar y permitir un movimiento puro adelante del maxilar eliminando los efectos dentales colaterales. En la búsqueda de anclajes óseos se han reportado la utilización de caninos deciduos anquilosados, implantes oseointegrados en el cigoma, implantes tipo onplant, minitornillos, miniplacas. (Foto 12).56-59
El uso de caninos primarios anquilosados es limitado por que el tiempo disponible es reducido debido a que los dientes inevitablemente son reabsorbidos por sus sucedáneos y su localización en el arco (anterior) puede no favorecer la corrección optima de la deformidad esquelética.12,59 Los implantes oseointegrados son biológicamente compatibles con fuerzas ortodoncicas y son capaces de resistir fuerzas ortopédicas (según modelos animales y estudios en humanos). La desventaja es una limitación en su ubicación, debido a que la mayoría de los pacientes presentan una dentición completa, dejando el área retromolar región en la región platina como única alternativa en la cual se puede tener éxito.
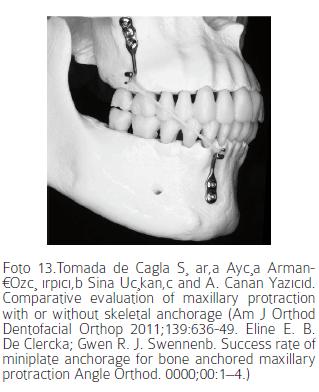
Las miniplacas han sido usadas como anclaje con un amplio rango de aplicaciones y una rata de éxito entre el 80% y el 97%.16 Los dos sitios anatómicos recomendados para ubicarlas son el borde inferior del zigomático y la pared nasal lateral. La pared nasal lateral permite un vector de fuerza más cercano al centro de resistencia, es de fácil ubicación y remoción, es un sitio que provee una mejor calidad de hueso; y permite conseguir una mejoría en los pliegues naso bucales de la región infraorbitaria y en el perfil de tejidos blandos.1,51,60 Por otro lado el zigomático constituye una área excelente para su ubicación ya que las miniplacas son colocadas sobre hueso basal más que sobre hueso alveolar y no hay riesgo de lesionar estructuras dentales (Foto 13). Las miniplacas están elaboradas con titanio puro que asegura su oseointegración, lo que las hace muy estables y seguras. Son lo suficientemente resistentes para soportar fuerzas ortopédicas, además pueden ser dobladas con facilidad para su instalación en el contorno del hueso y los tejidos blandos de la zona de implantación. Son fijadas con tornillos monocorticales, lo que permite aplicarles fuerzas inmediatamente después de colocadas y no tener que esperar la oseointegración.61
Al ser ubicadas por encima de las raíces de los dientes facilitan el movimiento dental ortodóncico, (alineación y nivelación) paralelo al tratamiento con la máscara facial; además pueden ser utilizadas por periodos más largos favoreciendo un avance uniforme del maxilar.52 (Foto 14). Cuando se compara con los aparatos de anclaje intraoral son más higiénicas y simples de manejar por parte del paciente y provee una oportunidad para intervención temprana bajo riesgo y morbilidad cuando se compara con la cirugía Orthogantica.51
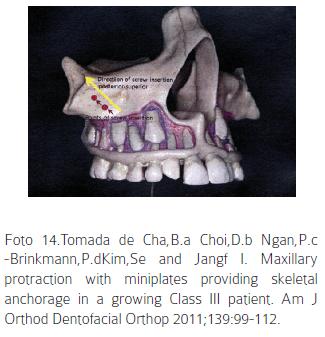
La protracción ortopédica con mascara facial en conjunto con miniplacas reportado con éxito en pacientes en dentición mixta, emplea fuerzas de 300 a 400 g por lado las cuales puede ser iniciadas 3 semanas luego de la colocación de las miniplacas.
Existe otro método que usa miniplacas bimaxilares (dos en el maxilar y dos en la mandíbula) en pacientes con dentición mixta tardía o permanente temprana (mayores de 10 años), en los cuales el canino inferior haya hecho erupción. Las placas superiores son colocadas en la zona posterior del borde inferior del hueso cigomático y las inferiores en la zona anterior entre el canino y el lateral permanentes. La fuerza se ejerce con elásticos intermaxilares con una magnitud de 150 g por lado al inicio, luego del primer mes se aumenta a 200 g y posteriormente a 250 g. Inicialmente el uso es intermitente pero a partir de los tres meses puede ser usada por 24 horas. Consiste en una terapia más estética y cómoda para el paciente, con fuerzas más livianas y continuas, con mejor control vertical. Dentro de sus efectos se reporta verticalización de incisivos inferiores, mayor avance maxilar y ligera rotación mandibular horaria y maxilar craneal.62
Ambas alternativas descritas anteriormente son útiles para el avance de maxilares hipoplasicos moderados a severos en casos seleccionados que aun presentan crecimiento sutural, sin embargo el éxito depende de la colaboración del paciente y los padres.1
No son muchos los reportes acerca de los efectos de la máscara con anclaje en implantes. El efecto de protracción varía entre 2,9 mm a 4 mm incluso hasta 8,6 mm,53 comparado con la máscara con anclaje convencional que reporta de 0,9 a 2,9 mm. Beyza en el 2008 evaluó pacientes en dentición mixta tardía con un promedio de edad de 11,8 años, a los cuales se les colocaron miniplacas en la pared nasal lateral y máscara facial durante 15,2 meses. Se reportó un movimiento horizontal del punto A de 4,8 mm (con 2 mm de desviación estandar), además de un movimiento anterior de la región infraorbitaria significativo de 3,3 mm. Se observó entonces un avance de la cara media y una mejoría del perfil de tejidos blandos.51
La mejoría de la cara media al adelantar la zona infraorbitaria es considerado el efecto más significativo de esta terapia,53 además de los efectos esqueléticos en pacientes mayores de 11 años. El efecto en la zona infraorbital se compara con los efectos de una cirugía lefort I.
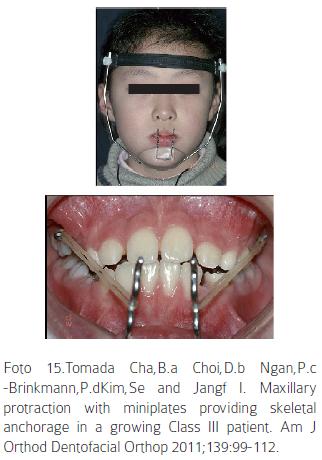
Al comparar los efectos de la máscara con anclaje óseo y anclaje dental en pacientes de 10 a 11 años de edad en un período de 6 meses, se observa una rata de avance maxilar mensual de 0,45 mm con anclaje óseo versus 0,24 mm de anclaje dental. Además se observa menores efectos secundarios (menor aumento de altura facial anterior, menor mesialización de posteriores y menor rotación anterior maxilar y posterior mandibular) con el anclaje óseo. La fuerza aplicada en la máscara con este nuevo anclaje es de 400 g y puede ser utilizada durante un período más largo que la máscara convencional, ya que es independiente de la dentición superior.63 La mayor ventaja de este implante es poderse colocar en cualquier zona de la parte anterior del paladar duro sin lesionar los tejidos dentales, a diferencia de los implantes convencionales. Sin embargo el onplant puede generar irritación en los tejidos blandos y su pérdida por efecto de las fuerzas torsionales ejercidas sobre él.64 (Foto 15).
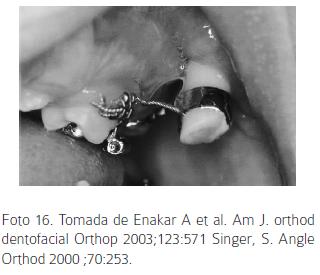
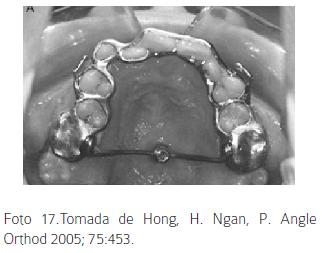
Otro método de anclaje para el uso de una máscara facial son los implantes oseointegrados, (Foto 16) los cuales han demostrado ser biológicamente compatibles y proveen un anclaje absoluto. En pacientes clase III se han usado implantes de 3,5 x 7 mm como anclaje para máscara, ubicados en la porción inferior del proceso cigomático y con una fuerza aplicada de 600 g.59 Se debe esperar seis meses para su oseointegración y colocación del aditamento para usarlo. Se reporta con el uso de la máscara anclada a implantes un avance maxilar de 4mm y mejoría en la prominencia nasal y convexidad facial. Los efectos dentales fueron mínimos y la estabilidad fue reportada como buena incluso un año después de terminar el tratamiento.53 Se recomienda colocar implantes en el hueso basal ya que el crecimiento alveolar los puede sumergir; otro sitio recomendado es la región anterior del paladar duro (teniendo precaución con las estructuras dentales). Su posición ha demostrado ser estable a pesar del crecimiento, sin embargo pueden aflojarse durante la aplicación de la fuerza en casos de una pobre oseointegración,60 además no se recomienda su uso en pacientes diabéticos o inmunosuprimidos.59 Dentro de los implantes, se ha diseñado uno especialmente para uso ortodoncico, llamado onplant (Foto 17); el cual emplea como anclaje en casos de fuerzas ortodoncicas y ortopédicas. El sistema consiste en un implante de 7 mm a 8 mm.66 con una superficie texturizada y recubrimiento de hidroxiapatita para favorecer la integración con el hueso.
Se ha usado como anclaje de máscara en pacientes de 11 años al unirlo a una barra trasnspalatina y a una férula que conecta los dientes anteriores. La protracción debe iniciarse 4 meses después de la colocación del implante,42 (Block, Hoffman, He Hung, Ngan).
Con el implante onplant se reporta un avance maxilar sagital y vertical de 2,9 mm luego de 1 año de tratamiento, no se encontraron movimientos mesiales de molares ni pérdida de longitud de arco.64
Conclusiones
- La distracción osteogénica es un procedimiento alternativo para avances maxilares en casos de retrusión maxilar severa y en pacientes con tendencia a la recidiva tales como pacientes con labio fisurado y paladar hendido. Este procedimiento muestran que puede protraer exitosamente el maxilar, al igual que los tejidos blandos y sobrepasar su resistencia generando una mejoría en la proyección nasal y del labio superior, mejoría del perfil cóncavo y de la estética en general,67 con gran estabilidad a largo plazo y mínima recidiva debido a que el maxilar es avanzado gradualmente.50 Se sugiere un largo periodo de consolidación para que sean más estables, con una sobrecorrección en el avance maxilar de un 20 a 30% o de 6-8 mm principalmente cuando se aplica en pacientes en crecimiento.49 Cuando se compara con la cirugía ortognatica muestra mayor estabilidad esqueletal al mantener su posición avanzada. (Tabla 1).68
- El tratamiento con mascara facial es más efectivo en pacientes clase III quienes tienen un maxilar retrusivo y un patrón de crecimiento hipodivergente,23 iniciado en una edad adecuada muestra avances maxilares que varían de 3-5 mm y mejoría en el perfil de tejidos blandos, aunque la respuesta al tratamiento muestra gran variabilidad individual.68 Se reporta estabilidad dos años luego de retirada la aparatologia, donde la sobrecorrección del overjet y relación molar son necesarias, además del uso de aparatos de retención (aparatos funcionales) y de control mandibular. El patrón de crecimiento clase III frecuentemente es restablecido un año postratamiento donde el crecimiento maxilar es menor que el promedio y el crecimiento mandibular es más grande que lo esperado. Debido a que el crecimiento mandibular excesivo juega un papel importante en la determinación desfavorable a largo plazo de los resultados del tratamiento ortopédico en una maloclusión clase III, se requieren de métodos para evaluar madurez esquelética en los pacientes tratados más que la edad cronológica. (Tabla 1).23,32
- Los anclajes esqueléticos para el uso de máscara facial ofrecen un mecanismo estable para transferir fuerzas directamente a las suturas circunmaxilares, lograr mayores avances maxilares15 y eliminar, evitar o reducir los efectos indeseables de la máscara como vestibularización de incisivos, mesialización y extrusión molares y obtener mayores efectos óseos en periodos más cortos de tratamiento.69 Se reporta gran éxito en la protracción maxilar en dentición mixta tardía y permanente temprana70 donde grandes anclajes son necesarios y en casos donde el anclaje dental no es posible.65 Proveen una gran ventana de oportunidades para realizar tratamientos ortodóncicos simultáneamente, pueden ser usados por periodos de tiempo más largos que la máscara facial favoreciendo un avance uniforme del maxilar.65 Los estudios muestran una adecuada estabilidad luego de 2 años de tratamiento y sugieren también una sobrecorrección de los resultados. (Tabla 1).
- El uso bimaxilar de miniplacas está indicado luego de los 10 años cuando realice erupción el canino inferior, con la ventaja de mantener los resultados ortopédicos hasta la adultez temprana utilizando fuerzas leves de 100-200 gr. La ayuda del paciente se limita al uso de los elásticos intermaxilares los cuales son socialmente más aceptables y además provee un control de la rotación antihoraria del plano palatal la cual es moderada de 3,5 grados y una rotación mandibular ausente o muy moderada de 2 grados favorece además la descompensación incisivos inferiores observados en los pacientes clase III no tratados. (Tabla 1).71
Referencias
1. Kircelli BH, Pektaş ZO, Uçkan S. Orthopedic protraction with skeletal anchorage in a patient with maxillary hypoplasia and hypodontia. Angle Orthod 2006;76:156-63. [ Links ]
2. Velayos S. Anatomía de la cabeza. 3 era Edición. 2001. [ Links ]
3. Kambara T. Dentofacial changes produced by extraoral force in Macaca irus. Am J Orthod, 1977; 71: 249-277. [ Links ]
4. Delaire J. Maxillary development revisited: relevance to the orthopaedic treatment of Class III malocclusions. Eur J Orthod 1997; 19:289-311. [ Links ]
5. Moss ML, Salentijn L. The capsular matrix. Am. J. Orthod 1969; 56: 474- 490. [ Links ]
6. Mogavero FJ, Buschang P, Wolford L. Orthognathic surgery effects on maxillary growth in patients with vertical maxillary exces. Am. J. Orthod. 1997; 111:288-296. [ Links ]
7. Savara BS, Singh IJ. Norms of size and annual increments of seven anatomical measures of maxilla in boys from three to sixteen years of age. Angle Orthod 1968; 38: 104-120. [ Links ]
8. Cha KS. Skeletal Changes of Maxillary Protraction in Patients Exhibiting Skeletal Class III Malocclusion: A Comparison of Three Skeletal Maturation Groups. Angle Orthod 2003; 73:26-35. [ Links ]
9. Guyer EC, Ellis EE, McNamara JA, Behrents RG. Components of Class III malocclusion in juveniles and adolescents. Angle Orthod. 1986; 56:7-30. [ Links ]
10. Saadia M, Torres E. Sagittal changes after maxillary protraction with expansion in Class III patients in the primary, mixed, and late mixed dentitions: A longitudinal retrospective study. Am. J. Orthod 2000;117:669-80. [ Links ]
11. Reyes BC, Baccetti T, McNamara JA. An estimate of craniofacial growth in class III malocclusions. Angle Orthod 2006; 76(4):577 584. [ Links ]
12. Battagel JM. The aetiological factors in Class III malocclusion. Eur. J. Orthod 1993;15:347-70. [ Links ]
13. Cha BK, Choi DS, Jang I, Jost-Brinkmann PG, Ngan P. Maxillary protraction using miniplates as skeletal anchorage. Hong Kong. Dent. J 2010; 7:87-93. [ Links ]
14. Jackson GW, Kokich VG, Shapiro PA. Experimental and postexperimental response to anteriorly directed extraoral force in young Macaca nemestrina. Am. J. Orthod 1979; 75:318-333. [ Links ]
15. Cha B, Ngan P. Skeletal Anchorage for Orthopedic Correction of Growing Class III Patients. Semin. Orthod 2011;17:124-137. [ Links ]
16. De Clerck EEB, Swennen GRJ. Success rate of miniplate anchorage for bone anchored maxillary protraction. Angle. Orthod. 2000; 00:1-4. [ Links ]
17. Turley PK. Treatment of the Class III Malocclusion with Maxillary Expansion and Protraction. Semin. Orthod 2007; 13:143-157. [ Links ]
18. Kajiyama K, Murakami T, Suzuki A. Comparison of orthodontic and orthopedic effects of a modified maxillary protractor between deciduous and early mixed dentitions Am. J. Orthod 2004; 126:23-32. [ Links ]
19. Baccetti T, McGill JS, Franchi L, McNamara JA, Tollaro I. Skeletal effects of early treatment of Class III malocclusion with maxillary expansion and face-mask therapy. Am. J. Orthod Dentofacial Orthop 1998; 113:333-43. [ Links ]
20. Baik HS. Clinical results of the maxillary protraction in Korean children. Am. J. Orthod Dentofac Orthop 1995; 108: 583-592. [ Links ]
21. Suda N, Suzuki MI, Hirose K, Hiyama S, et al. Effective treatment plan for maxillary protraction: Is the bone age useful to determine the treatment plan? Am. J. Orthod 2000;118:55-62. [ Links ]
22. Tortop T, Keykubat A, Yuksela S. Facemask therapy with and without expansion. Am. J. Orthod 2007; 132:467-74. [ Links ]
23. Ngan P, Hagg U, Yiu C, Wei SSH. Treatment Response and Long-Term Dentofacial Adaptations to Maxillary Expansion and Protraction. (Semin. Orthod 1997;3:255-264. [ Links ]
24. Cha KS. Skeletal Changes of Maxillary Protraction in Patients Exhibiting Skeletal Class III Malocclusion: A Comparison of Three Skeletal Maturation Groups. Angle. Orthod 2003;73:26-35. [ Links ]
25. Buschang PH, Santos-Pinto A. Condylar growth and glenoid fossa displacement during childhood and adolescence. Am. J. Orthod. 1998 Apr;113(4):437-42. [ Links ]
26. Turley PK. Managing the developing Class III malocclusion with palatal expansion and facemask therapy. Am. J. Orthod. 2002 Oct;122(4):349-52. [ Links ]
27. Keles A, Tokmak EC, Erverdi N, Nanda R. Effect of varying the force direction on maxillary orthopedic protraction. Angle. Orthod. 2002 Oct;72(5):387-96. [ Links ]
28. Jamilian A, Showkatbakhsh R. Treatment of maxillary deficiency by miniscrew implants - a case report. J. of Orthodontics, 2010; 37 (1): 56-61. [ Links ]
29. Turley PK. Managing the developing Class III malocclusion with palatal expansion and facemask therapy. Am. J. Orthod. 2002,; 122:349-52. [ Links ]
30. Swennen G, Schliephake H, Dempf R, Schierle H, Malevez C. Craniofacial distraction osteogenesis: a review of the literature: Part 1: clinical studies. Int. J. Oral. Maxillofac. Surg. Apr 2001; 30(2):89-103. [ Links ]
31. Rachmiel A, Potparic Z, Jackson IT, Sugihara T, Clayman L, Topf JS, Forte RA. Midface advancement by gradual distraction. Br. J. Plast. Surg.1993; 46(3): 201-207. [ Links ]
32. Fung S, Chow TK, Yu Ch. Use of a rigid external distractor in the correction of maxillary hypoplasia in a cleft lip and palate patient. Hong Kong. Dent. J 2004;1:73-7. [ Links ]
33. Cho BC, Kyung HM. Distraction Osteogenesis of the Hypoplastic Midface using a Rigid External Distraction System: The Results of a One- to Six-Year Follow-Up . Plast. Reconstr. Surg. 2006; 118 (5): 1201-.1212. [ Links ]
34. Cohen SR, Rutrick RE, Burstein FD. Distraction osteogenesis of the human craniofacial skeleton: initial experience with new distraction system. J. Craniofac. Surg 1995; 6: 368-374. [ Links ]
35. Cleall J, Bayne D, Posen J, Subtelny J. Expansion of the midpalatal suture in the monkey. Angle. Orthod. 1965 Jan;35:23-35. [ Links ]
36. McCarthy JG, Schreiber J, Karp N, Thorne CH, Grayson BH. Lengthening the human mandible by gradual distraction. Plast Reconstr Surg. 1992 Jan;89(1):1-8; discussion 9-10. [ Links ]
37. Block MS, Cervini D, Chang A. Anterior maxillary advancement using tooth-supported distraction osteogenesis. Oral. Maxillofac. Surg 1995; 53:561-565. [ Links ]
38. Verditelli B. Moldability of the callus after distraction osteogenesis. J. Oral Maxillofaci. al Surg 2001 58:828- 834. [ Links ]
39. Rachmiel A, Aizenbud D, Peled M. Long-term results in maxillary deficiency using intraoral devices. Int. J. Oral. Maxillofac. Surg. 2005; 34: 473-479. [ Links ]
40. Krimmel M, Cornelius CP, Roser M, Bacher M, Reinert S. External Distraction of the Maxilla in Patients With Craniofacial Dysplasia. The J. of Craniofac. Surgery. 2001; 12 (5): 458-463. [ Links ]
41. Swennen G, Schliephake H, Dempf R, Schierle H, Malevez C. Craniofacial distraction osteogenesis: a review of the literature: Part 1: clinical studies. Int . J. Oral. Maxillofac. Surg. 2001 Apr;30(2):89-103. [ Links ]
42. Stalmans K, Van Erum R, Verdonck A, Nadjmi N, Schepers E, Schoenaers J, Carels C. Cephalometric evaluation of maxillary advancement with an internal distractor in an adult boxer dog. Orthod. Craniofac. Res 2003: 6: 104-111. [ Links ]
43. Kusnoto B, Figueroa AA, Polley JW. Radiographic evaluation of bone formation in the pterigoid región after maxillary distraction with a rigid external distraction (RED) device. J. Ccraniofac. Surg 2001:12: 109-117. [ Links ]
44. Gürso S, Hukki J, Hurmerint K. Five-Year Follow-Up of Maxillary Distraction Osteogenesis on the Dentofacial Structures of Children With Cleft Lip and Palate. J Oral. Maxillofac. Surg 2010;68:744-750. [ Links ]
45. Figueroa AA, Polley JW, Friede H, Ko EW. Long-term skeletal stability after maxillary advancement with distraction osteogenesis using a rigid external distraction device in cleft maxillary deformities. Plast. Reconstr. Surg 2004; 114:1382-1392. [ Links ]
46. Kircelli BH, Pektaş ZO. Midfacial protraction with skeletally anchored face mask therapy: A novel approach and preliminary results. Am. J. Orthod Dentofacial Orthop 2008; 133:440-449. [ Links ]
47. Cha BK, Choi DS, Ngan P, Jost-Brinkm PG, Kim S, Jang IS. Maxillary protraction with miniplates providing skeletal anchorage in a growing class III patient. Am. J. Orthod 2011; 139: 99-112. [ Links ]
48. Singer SL, Henry PJ, Rosenberg I. Osseointegrated implants as an adjunct to facemask therapy: a case report. Angle. Orthod 2000;70:253-62. [ Links ]
49. Uysal T, Usumez S, Memili B, Sari Z. Dental and alveolar arch widths in normal occlusion and Class III malocclusion. Angle. Orthod. 2005;75:809-813. [ Links ]
50. Slaj M, Spalj S, Pavlinc D, Illes D, Slaj M. Dental archforms in dentoalveolar Class I, II and III. Angle. Orthod. 2010; 80:919-924. [ Links ]
51. Kokich VG, Shapiro PA, Oswald R, Koskinen-Moffett L, Clarren SK. Ankylosed teeth as abutments for maxillary protraction: a case report. Am. J. Orthod. 1985;88:303-307. [ Links ]
52. Cha BK, Park YW, Lee NK, Lee YH. Two new modalities for maxillary protraction therapy: Intentional ankylosis and distraction osteogenesis. J. Kor. Dent. Assoc 2000; 38:997-1007. [ Links ]
53. Cha BK, Lee NK, Choi DS. Maxillary protraction treatment of skeletal Class III children using miniplate anchorage. Kor. J. Orthod. 2007; 37:73-84. [ Links ]
54. Smalley WM, Shapiro PA, Hohl TH, Kokich VG, Branemark PI. Osseointegrated titanium implants for maxillofacial protraction in monkeys. Am. J. Orthod Dentofac Orthop. 1998; 94:285-295. [ Links ]
55. Kaya D, Kocadereli L, Kan B, Tasar F. Effects of facemask treatment anchored with miniplates after alternate rapid maxillary expansions and constrictions A pilot study. Angle. Orthod. 2011;81:639-646. [ Links ]
56. Zhou YH, Ding P, Lin Y, Qiu LX. Facemask therapy with miniplate implant anchorage in a patient with maxillary hypoplasia. Chin. Med. J 2007;120(15): 1372-1375. [ Links ]
57. Cevidanes L, Baccetti T, Franchi L, McNamara JA, De Clerck H. Comparison of two protocols for maxillary protraction: bone anchors versus face mask with rapid maxillary expansion. Angle. Orthod. 2010;80:799-806. [ Links ]
58. Baek SH, Kim KW, Choi JY. New treatment modality for maxillary hypoplasia in cleft patients. Angle. Orthod. 2010; 80:783-79. [ Links ]
59. Hong H, Ngan P, Han G, Qi LG, Wei SH. Use of onplants as stable anchorage for facemask treatment: a case report. Angle. Orthod 2005; 75:453-60. [ Links ]
60. Enacar A, Giray B, Pehlivanoglu M, Iplikcioglu H. Facemask therapy with rigid anchorage in a patient with maxillary hypoplasia and severe oligodontia. Am. J. Orthod 2003; 123:571-577. [ Links ]
61. Block MS, Hoffman DR. A new device for absolute anchorage for orthodontics. Am. J. Orthod 1995;107: 251-258. [ Links ]
62. Ellen Wen-Ching Ko, Figueroa A, Polley J. Soft Tissue Profile Changes After Maxillary Advancement With Distraction Osteogenesis by Use of a Rigid External Distraction Device: A 1-Year Follow-Up. J. Oral. Maxillofac. Surg 2000; 58:959-969. [ Links ]
63. Vaughn GA, Mason B, Moon HB, Turley PK. The effects of maxillary protraction therapy with or without rapid palatal expansion: a prospective, randomized clinical trial. Am. J. Orthod 2005; 128: 299-309. [ Links ]
64. Sar C, Arman-Özçırpıcı A, Uçkan S, Yazıcı AC. Comparative evaluation of maxillary protraction with or without skeletal anchorage. Am. J. Orthod 2011;139:636-49. [ Links ]
65. Baek S Yang I, Kim K, Ahn H. Treatment of Class III Malocclusions Using Miniplate and Mini-Implant Anchorage. Semin. Orthod 2011;17:98-107. [ Links ]
66. De Clerck H, Cevidanes L, Baccetti T. Dentofacial effects of bone-anchored maxillary protraction: A controlled study of consecutively treated Class III patients. Am. J. Orthod 2010;138:577-581. [ Links ]
Correspondencia:
Paola María Botero
Email: pboterom@gmail.com
Dirección: Carrera 47# 37 sur 18
Teléfono: 2706466 ext 211
Fax: 2702627













