Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO  Similares en Google
Similares en Google
Compartir
Revista colombiana de Gastroenterología
versión impresa ISSN 0120-9957versión On-line ISSN 2500-7440
Rev Col Gastroenterol v.18 n.2 Bogotá abr./jun. 2003
Ascaridiasis biliar: manejo endoscópico
Rodrigo Castaño (1), Nora Luz Yepes (2), Eugenio Sanín (3), María Elsy Sepúlveda (4)
(1) MD. Cirugía Gastrointestinal y endoscopia. Hospital Pablo Tobón Uribe y Universidad de Antioquia.
(2) MD. Pediatra Gastroenteróloga. Universidad de Antioquia
(3) MD. Gastroenterólogo clínico. Universidad de Antioquia
(4) MD. Pediatra Gastroenteróloga. Universidad de Antioquia. Medellín, Colombia.
Resumen.
Objetivos: Este estudio presenta 8 casos de ascaridiasis hepatobiliar en 4 niños y 4 adultos. Se describen los hallazgos clínicos, paraclínicos e imaginológicos, así como la evolución de los pacientes.
Métodos: Estos casos se recogieron en el período de dos años e incluyen cuatro niños de 19, 22, 50 y 97 meses y cuatro adultos de 47, 49, 52 y 59 años. Se revisaron las historias clínicas y los resultados de las principales pruebas diagnósticas.
Resultados: La totalidad de los pacientes presentaban vómito, dolor abdominal, palidez y distensión al momento de la evaluación inicial. El paso de Ascaris lumbricoides con las heces se dio en dos de los cuatro niños y en ninguno de los adultos. Hubo antecedente de vómito de los parásitos en tres niños, fiebre y hepatomegalia en dos de ellos. Ninguno de los pacientes presentó Ascaris lumbricoides en el conducto pancreático. En un paciente adulto se documentó un absceso hepático y en otro colangitis. En uno de los niños (19 meses) se dejó un dren nasobiliar para la administración posterior de piperazina.
Conclusiones: El ultrasonido es la imagen diagnóstica de elección, demostrando con este examen la presencia de áscaris en la vía biliar de los seis pacientes, así como los signos del absceso hepático en un paciente. La colangiopancreatografía se utilizó para confirmar el diagnóstico y fue fundamental para el tratamiento, permitiendo la remoción completa de los parásitos en seis de siete pacientes o la administración directa a la vía biliar de piperazina por un dren nasobiliar. En un paciente el parásito se retiró del colédoco por endoscopia convencional.
Summary
Objectives. This study presents eight cases of hepatobiliary complications of ascariasis in four children and four adults. The authors describe the clinical, laboratory, and imaging findings, as well as the patients clinical evolution.
Methods.These cases were studied within a period of approximately one year and included children 19, 22, 50 and 97 months old, and four adults 47, 49, 52 and 59 years old. The authors reviewed their medical history and evaluated the results of their main diagnostic examinations.
Results. All of the patients had vomiting, abdominal pain, pallor, and abdominal distension at presentation. Passage of Ascaris lumbricoides in stool occurred in two cases, emesis with worms in three, fever and hepatomegaly in two. No patients had Ascaris lumbricoides present in the pancreatic duct. One adult patient had hepatic abscess, and one of them also had cholangitis. In one child (19 months old) we left a nasobiliary drain for direct administration of piperazine.
Conclusions. Ultrasonography was the imaging diagnostic method of choice and demonstrated the presence of Ascaris lumbricoides in the biliary ducts, as well as signs of hepatic abscess. Endoscopic retrograde cholangiopancreatography used to confirm the diagnosis, was a fundamental procedure in the treatment, allowing the removal of worms from the biliary duct in six of seven patients or the direct administration to the biliary tree of piperazine through nasobiliary drain. In a patient the parasite was retired with a frontal view endoscope.
Introducción La helmintiasis más frecuente del tracto gastrointestinal en el mundo es causada por el Ascaris lumbricoides. Se estima que más de mil millones de personas en el mundo están infestadas por los áscaris, con la mayor prevalencia en los países tropicales y subtropicales (1,2). Los niños son los más frecuentemente afectados (3,4). La mayoría de los casos tienen un curso benigno y responden bien al tratamiento, pero se han descrito serias complicaciones con desenlaces fatales (5,6). La complicación seria más frecuente es la obstrucción intestinal, pero también puede ocurrir la intususcepción, vólvulos o la perforación intestinal (5,7,8). Los áscaris adultos residen más frecuentemente en el yeyuno y pueden invadir el conducto biliar, el pancreático o ambos y ser la causa de com plicaciones como la obstrucción del conducto biliar, colecistitis, colangitis, la pancreatitis aguda y los abscesos hepáticos (2,4,5,9). Las complicaciones pancreáticas y hepatobiliares de la ascaridiasis son raras en los niños (5,6,10-12). Hay un número más grande de informes de complicaciones pancreáticas y hepatobiliares en los adultos (7,13,14).
Durante un año, se diagnosticaron seis casos de complicaciones hepatobiliares por ascaridiasis en cuatro niños y dos adultos. El objetivo del presente estudio es llamar la atención sobre las serias complicaciones de esta enfermedad en niños y adultos que pueden llevar incluso a la muerte (5,6,15) y revisar el papel del ultrasonido (US) y la colangiografía endoscópica retrógrada (CER) en el diagnóstico y tratamiento de la ascaridiasis hepatobiliar, destacando la opción de la administración directa del antihelmíntico en la vía biliar a través de un catéter dejado para tal efecto en un niño, como ya ha sido descrito en adultos (16,17).
Descripción de los casos
Del año 2001 al 2002, se estudiaron las complicaciones hepatobiliares por ascaridiasis en cuatro niñas y cuatro adultos (tres hombres y una mujer), tratados en los servicios de gastrohepatología y endoscopia del Hospital Pablo Tobón Uribe, el Hospital Universitario San Vicente de Paúl y Universidad de Antioquia. Las edades de los pacientes fueron de 19, 22, 50 y 97 meses para los niños y de 47, 49, 52 y 59 años para los adultos (Tabla 1).
Tabla 1. Descripción e imágenes de los pacientes con ascaridiasis hepatobiliar.
Todos los pacientes provenían de ambientes socio-económicos bajos, y las cuatro niñas presentaban estigmas de desnutrición proteico-calórica. La investigación del laboratorio incluyó las cifras de transaminasas y bilirrubinas para los seis pacientes (Tabla 1).
A todos los pacientes se les realizó el US por un radiólogo calificado, usando transductores de 3,75, 5,0, y 7,5-MHz. A todos los pacientes se les realizó la CER bajo anestesia general, con un duodenoscopio Olympus JF-IT20 (Olympus S.A., Tokio, Japón). La CER fue realizada cuando el paciente tenía clínica, resultados de laboratorio e imágenes compatibles con la presencia hepatobiliar de los áscaris y con obstrucción del conducto biliar secundaria a la presencia del Ascaris lumbricoides. La CER se realizó dentro de los cinco días siguientes al diagnóstico.
La CER permitió la extracción de los áscaris en forma completa en seis de los siete pacientes. En el último paciente la remoción fue incompleta por el gran número de helmintos, por lo que se requirió dejar una sonda de drenaje en el hepático derecho para la administración subsiguiente de piperazina.
Resultados
Todos los pacientes tenían historia de vómitos y dolor abdominal. En el examen físico, todos presentaban palidez, postración y distensión abdominal.
En dos niños había un antecedente de expulsión de áscaris con las heces y en tres niños se expulsaron por la boca. Todos presentaron dolor, fiebre y defensa abdominal leve. A todos los pacientes se les suministró antihelmínticos y terapia antibiótica previa a la realización de la CER. El paciente con absceso hepático recibió además tratamiento para tal patología. Ningún paciente falleció.
Con el ultrasonido se demostró la presencia de los parásitos en la totalidad de los pacientes, tanto en el colédoco como en el árbol biliar intrahepático (cinco pacientes). Además, la presencia de un absceso hepático en un paciente adulto, así como cambios sugestivos de colangitis en otra paciente adulta.
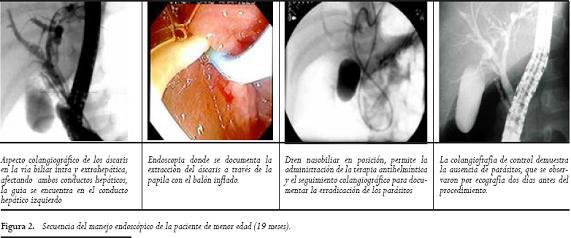
En una paciente se retiró el áscaris que protruía a través de la papila con el endoscopio de visión frontal. La CER confirmó los resultados del US y fue el pilar en el tratamiento de los pacientes. Los helmintos fueron retirados en su totalidad en seis de los siete pacientes. En la paciente más joven, de 19 meses, no se logró la extracción completa de los áscaris por lo que se dejó una sonda de drenaje nasobiliar para la administración de piperazina, la cual se dosificó a razón de 50 mg/kg y se administró diluida en agua destilada al 50%, dada su alta osmolaridad.
Discusión
La infestación por Ascaris lumbricoides se encuentra más frecuentemente en los países en desarrollo de Asia y América Latina (1). La incidencia es superior en los niños y en las áreas con los medios sanitarios más pobres (4). No obstante, las complicaciones de la ascaridiasis biliar son menos frecuentes en los niños (5%) que en los adultos (53%) (4), aunque la obstrucción intestinal es más frecuente en los niños (66%) (5). En la ascaridiasis biliar lo más frecuente es que uno o dos áscaris invadan el sistema biliar pero hay registros de hallazgos de hasta 84 helmintos en el conducto biliar (5,10). La irritación causada por el áscaris o sus excreciones producen el cólico biliar y espasmo del esfínter de Oddi con la obstrucción biliar parcial. La presencia del áscaris o de los residuos de la descomposición del gusano en el sistema biliar extrahepático puede llevar a una intensa inflamación que puede producir la necrosis del conducto, calcificación, litiasis, estenosis, fibrosis, y colangitis (5,18).
Los áscaris en el conducto hepatocolédoco pueden llegar a obstruir el conducto cístico y la subsiguiente dilatación de la vesícula, llevando a colecistitis aguda. Los áscaris en el árbol biliar pueden producir colangitis aguda o un absceso hepático (19) el cual ocurrió en uno de nuestros pacientes adultos.
La pancreatitis se produce por el paso del helminto al conducto pancreático, o por la obstrucción del conducto biliar común en la papila y además se puede causar la formación de pseudoquistes (20-23). En algunas regiones endémicas, hasta el 20% de todos los pseudoquistes del páncreas son el resultado de la ascaridiasis del pancreático (5). La invasión del conducto pancreático es rara debido a su calibre estrecho, y nosotros no hemos encontrado esta situación en nuestros pacientes, sin embargo ya existen informes en la literatura médica acerca de la presencia de Ascaris lumbricoides en el conducto pancreático en niños (15). Estudios más grandes realizados en adultos con antecedente de pancreatitis aguda en la India y Siria, informan de la invasión del conducto pancreático por áscaris en 1,4% y 2,3%, respectivamente (19,24). En el grupo más grande estudiado hasta ahora de niños con ascaridiasis, en África del Sur, 4% tenían complicaciones pancreáticas (con pancreatitis aguda en nueve pacientes) sin la presencia de Ascaris lumbricoides en el conducto pancreático y sin ningún caso de pseudoquistes del páncreas (5). El estudio se realizó por más de 5 años y se encontraron las complicaciones hepatobiliares en 30% de los pacientes. Las ascaridiasis biliares persistentes ocurrieron en 6% (13 pacientes) y el absceso hepático en 1,3% (3 pacientes).
Los síntomas principales se asociaron con la migración del gusano adulto (2). Para los niños con la ascaridiasis biliar, los síntomas incluyen el dolor abdominal (100%), vómito (96%), expulsión de los gusanos por las heces o el vómito (96%) y fiebre (27%) (5).
El diagnóstico de las complicaciones hepatobiliares y pancreáticas por ascaridiasis es difícil (2). Cuando estas complicaciones son sospechadas, el ultrasonido es el método diagnóstico más útil porque es rápido, seguro, fácilmente asequible y no invasivo (2,17). Determina la posición anatómica de los gusanos, su movilidad y número, su ubicación intra y extrahepática en el sistema biliar y posibles complicaciones intrahepáticas o pancreáticas (5). Los gusanos, cuando se visualizan a lo largo del colédoco, aparecen de forma lineal y sin sombra acústica. Si se visualizaran transversalmente en un conducto biliar dilatado, ellos pueden dar la imagen de "ojo de toro". Su motilidad puede observarse en el US de tiempo real en los conductos biliares o el intestino (7,20,21,25).
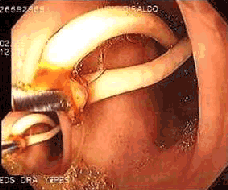
La CER tiene un doble papel al permitir un diagnóstico de precisión de la ubicación de los helmintos en la vía biliar o el conducto pancreático y el tratamiento de esta enfermedad, quitando los gusanos y descomprimiendo el conducto biliar, con o sin una esfinterotomía (26-29) (Figura 1).
Figura 1. Remoción del áscaris transpapilar con el endoscopio de visión frontal
La remoción endoscópica de los áscaris es segura y se constituye en una alternativa eficaz y menos invasiva que la cirugía. Este procedimiento terapéutico debe ser considerado una parte importante del tratamiento de estos pacientes (22).
Sin embargo, la ascaridiasis biliar sin complicaciones se debe tratar en forma conservadora, porque puede ocurrir la eliminación espontánea del Ascaris lumbricoides a través de la papila (3,5,19).
Este tratamiento conservador consiste en la hidratación intravenosa y el uso de antihelmínticos yantiespasmódicos no narcóticos (5,10,30). Cuando las complicaciones son sospechadas, se debe proceder con la CER lo más pronto posible en un esfuerzo por quitar el parásito de los conductos biliares o del pancreático. La cirugía se indica cuando la CER falla (5,14,22,27). La remoción del helminto por este método es posible en 55 a 89% de los casos (5,30). En nuestro estudio, el aclaramiento endoscópico, por medio de la CER fue posible en seis de los siete pacientes (86%). A la niña de 19 meses en quien falló la CER, se le dejó un dren nasobiliar a través del cual se administró piperazina (Figura 2).
Figura 2. Secuencia del manejo endoscópico de la paciente de menor edad (19 meses).
Se prefirió la piperazina (induce parálisis flácida) al albendazol o al mebendazol (bloquean la utilización de la glucosa en el tracto gastrointestinal del helminto), porque estas últimas producen migración de los áscaris, con reportes en adultos que describen enquistamientos intrahepáticos del parásito (16).
ConclusionesEn los países en desarrollo como el nuestro, donde la ascaridiasis tiene una incidencia alta, se debe tener presente que estos pueden ser la causa de enfermedades obstructivas biliares y/o pancreáticas. Las complicaciones pancreatobiliares por ascaridiasis se deben sospechar cuando los pacientes infectados por este helminto presentan dolor abdominal intenso, vómito persistente, palidez, distensión abdominal, postración, o una combinación de estos signos y síntomas. El US es el mejor método imagenológico y está disponible en la mayoría de los hospitales. Puede diagnosticar las diferentes complicaciones de la ascaridiasis como colecistitis, pancreatitis, absceso hepático y colangitis y es importante en el seguimiento del tratamiento. La CER no sólo es útil confirmando la presencia del helminto en los conductos biliares y/o pancreáticos, sino que además permite la remoción completa de los mismos y en el caso que esto no sea posible permite dejar un drenaje para descompresión de la vía biliar y la administración posterior de antihelmínticos directamente a la vía biliar, facilitando la desaparición completa de los áscaris.
Referencias
1. Khuroo MS. Ascariasis. Gastroenterol Clin N Am 1996; 25: 553-77. [ Links ]
2. Ong GB. Helminthic diseases of the liver and biliary tract. In: Wryght R, Millward S, Alberti KGM, et al, eds. Liver and biliary disease, 2nd ed. London: Saunders, 1985; 1523-1529. [ Links ]
3. Khuroo MS, Zargar SA, Yattoo GN, et al. Worm extraction and biliary drainage in hepatobiliary and pancreatic ascariasis. Gastrointest Endosc 1993; 39: 680-685. [ Links ]
4. Novak DA, Lauwers GY, Dolson DJ. Bacterial, parasitic, and fungal infections of the liver. In: Suchy FJ, Sokol RJ, Balistreri WF, editors. Liver disease in children. 2nd ed. Philadelphia: Lippincott Williams & Wilkins, 2001:845-867. [ Links ]
5. Rode H, Cullis S, Millar A, et al. Abdominal complications of Ascaris lumbricoides in children. Pediatr Surg Int 1990; 5: 397-401. [ Links ]
6. Cardoso dos Santos R, Castroviejo AS, Souza NM, et al. Ascaridíase intra-hepática na infância. Apresentação de um caso. J Pediatr (Rio J) 1990; 66: 216-219. [ Links ]
7. Suresh S, Indrani S, Vijasyalakshmi S. Ultrasonography in tropical diseases. Ultrasound Q 1990; 8: 68-72. [ Links ]
8. Villamizar E, Méndez M, Bonilla E, et al. Ascaris lumbricoides infestation as a cause of intestinal obstruction in children: experience with 87 cases. J Pediatr Surg 1996; 31: 201-205. [ Links ]
9. Rezaul Karim M. Biliary ascariasis. Int Surg 1991; 76: 27-29. [ Links ]
10. Lloyd DA. Massive hepatobiliary ascariasis in childhood. Br J Surg 1981; 68: 468-473. [ Links ]
11. Rocha MS, Costa NS, Costa JC, et al. CT identification of ascaris in the biliary tract. Abdom Imaging 1995; 20: 317-319. [ Links ]
12. Soares de Lima I, Pimentel JR, Gonçalves Pacheco K. Ascaridíase maciça hepatobiliar em criança. J Pediatr (Rio J) 1989; 65: 86-88. [ Links ]
13. Chen D, Li X. Forty-two patients with acute ascaris pancreatitis in China. J Gastroenterol 1994; 29: 676-678. [ Links ]
14. Kamath PS. Hepatobiliary and pancreatic ascariasis. Indian J Gastroenterol 1991; 10: 137-139. [ Links ]
15. Soares MG, Baldisseroto M, Moraes C, Gralha C, Rampinelli A. Hepatobiliary and Pancreatic Complications of Ascariasis in Children: A Study of Seven Cases. J Ped Gastroenterol Nut 2001; 33:271-275. [ Links ]
16. van den Bogaerde JB, Jordanan M. Intraductal administration of albendazol for biliary ascariasis. Am J Gastroenterol 1997; 92: 1531-1533 [ Links ]
17. Kamath PS, Ramkumar J, Rao S, Prakash M, D´Cruz AJ. Biliary ascariasis: ultrasonography, endoscopic retrograde cholangiopancreatography, and biliary drainage. Gastroenterology 1986; 91: 730-732 [ Links ]
18. Krige JE, Lewis G, Bornman PC. Recurrent pancreatitis caused by a calcified ascaris in the duct of Wirsung. Am J Gastroenterol 1987;82:256-257. [ Links ]
19. Khuroo MS, Zargar SA, Mahajan R. Hepatobiliary and pancreatic ascariasis in India. Lancet 1990; 335: 1503-1506. [ Links ]
20. Leung JW, Mok SD, Metreweli C. Ascaris-induced pancreatitis. Am J Roentgenol 1987; 149: 511-512. [ Links ]
21. Price J, Leung JW. Ultrasound diagnosis of Ascaris lumbricoides in the pancreatic duct: the "four-lines" sign. Br J Radiol 1988; 61: 411-413. [ Links ]
22. Khuroo M, Zargar SA, Yattoo G, et al. Ascaris-induced acute pancreatitis. Br J Surg 1992; 79: 1335-1338. [ Links ]
23. Lanjewar DN, Maheshwari MB, Wagholikar UL. Hepatic perforation due to ascariasis. Indian J Pediatr 1993; 60: 457-459. [ Links ]
24. Sandouk F, Haffar S, Zada MM, et al. Pancreatic-biliary ascariasis: experience of 300 cases. Am J Gastroenterol 1997; 92: 2264-2267. [ Links ]
25. Cerri GG. Diagnóstico ultrassonográfico de áscaris em vias biliares. Rev Imagen 1981; 3: 94. [ Links ]
26. Clark T, Zwirewich CV. Hepatic ascariasis. Can Assoc Radiol J 1996; 47: 220-222. [ Links ]
27. Baz R, Testori H, Román H, et al. Biliary ascariasis and cholelithiasis. Endoscopy 1997; 29: S56. [ Links ]
28. Misra SP, Dwivedi M. Endoscopy-assisted emergency treatment of gastroduodenal and pancreatobiliary ascariasis. Endoscopy 1996; 28: 629-632. [ Links ]
29. Asrat T, Rogers N. Acute pancreatitis caused by biliary ascaris in pregnancy. J Perinatol 1995; 15: 330-332. [ Links ]
30. Hsia SH, Chang MH. Ascariasis associated with acute pancreatitis in a child. Acta Paed Sin 1995; 36: 128-130. [ Links ]